Краснуха у детей вид
Краснуха у детей — широко распространенное заболевание вирусного характера. Наиболее подвержены болезни дети в возрастной категории от 2 до 14 лет, посещающие детсадовские и школьные и другие учреждения, где находятся в коллективе.
Онлайн консультация по заболеванию «Краснуха у детей».
Задайте бесплатно вопрос специалистам: Инфекционист.
Передается провокатор болезни только от человека к человеку, что наиболее часто осуществляется воздушно-капельным путем. Патология может быть врожденной, происходит внутриутробное инфицирование плода.
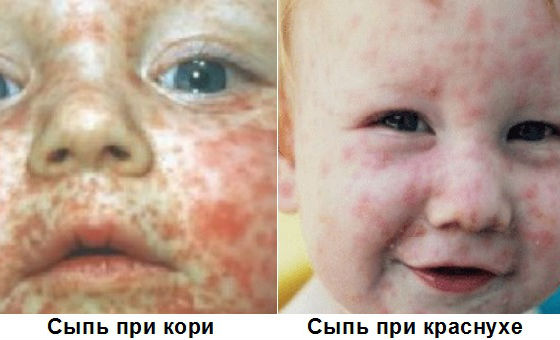
Картина того, как проявляется краснуха, специфична, что не вызывает проблем с установкой правильного диагноза. Основными симптомами принято считать возникновение сыпи (сначала на лице, после по всему телу), признаки интоксикации организма и резкое повышение температуры тела.
Диагноз подтверждается при помощи тщательного физикального осмотра больного и изучения клиницистом данных лабораторных исследований. При подозрении на развитие осложнений проводят ряд инструментальных процедур.
Лечение краснухи у детей ограничивается применением консервативных методик.
Провокатором заболевания выступает РНК-содержащий вирус, относящийся к семейству тогавирусов и роду рубиновирусов.
Возбудитель имеет следующие характерные особенности:
- неустойчив к влиянию внешней среды;
- выдерживает температуру от -200 до +56 градусов;
- прекращает жизнедеятельность под воздействием некоторых химических веществ, высоких температур и ультрафиолетового излучения;
- проникает в организм здорового ребенка через слизистые верхних дыхательных путей, в которых размножается — после проникает в кровоток и по кровяному руслу разносится по всему организму, далее ищет наиболее подходящие условия существования (лимфатические узлы и кожу), поэтому возникают самые характерные для болезни признаки (изменение объемов лимфоузлов в большую сторону и формирование мелкой сыпи на кожных покровах).
При появлении высыпаний у родителей нередко возникает вопрос: можно ли купать ребенка при краснухе? При таком заболевании лучше воздержаться от водных процедур, мыть детей разрешается влажным полотенцем или гигиеническими салфетками.
Переносчиком инфекционного агента всегда выступает другой человек, отчего заразиться краснухой ребенок может при близком контакте — воздушно-капельным путем. Наибольшей опасностью обладают пациенты, у которых только начинают проявляться первые признаки краснухи. У детей специфический вирус выделяется вместе со слюной, мокротой и слизью (во время чихания), реже — с уриной и каловыми массами.
Второй распространенный механизм заражения — внутриутробный или трансплацентарный. Происходит при инфицировании женщины в период вынашивания плода, причем для будущей матери вирус не представляет особой опасности, но легко может проникнуть сквозь плацентарный барьер и навредить плоду.
Врожденная краснуха у новорожденных носит название синдром Грегга и выражается большим количеством как внешних, так и внутренних аномалий. В случаях установления диагноз «краснуха» беременным рекомендуется аборт.
Вероятность заражения зависит от срока гестации: чем выше срок беременности, тем меньше шансов на внутриутробное инфицирование. Например, риск заражения в 1 триместре составляет 60 %, в то время как на 3 триместре — лишь 7 %. При появлении на свет больного ребенка младенец представляет опасность для окружающих еще на протяжении года.
В значительной степени повышают вероятность проникновения болезнетворного вируса в детский организм такие неблагоприятные предрасполагающие факторы:
- несостоятельность иммунной системы;
- непосредственный контакт с больным человеком;
- недостаточное обследование женщин до или во время беременности.

Отличительные признаки сыпи при краснухе
Краснуха у ребенка в зависимости от времени формирования бывает:
- врожденной — инфицирование происходит через зараженную кровь матери, обладает неблагоприятным прогнозом, поскольку приводит к формированию множества врожденных аномалий развития (как внешних, так и внутренних);
- приобретенной — вирус передается воздушно-капельным путем, отличительная черта в том, что болезнь заканчивается выздоровлением и редко приводит к формированию осложнений.
По варианту течения заболевание бывает:
- типичная краснуха;
- атипичная краснуха.
Каждая из разновидностей имеет несколько форм. Например, для типичного протекания характерно:
- Легкое течение. Отличается слабым выражением клинических признаков — незначительным першением в горле, слабыми проявлениями интоксикации и небольшим возрастанием температуры. В таких случаях высыпания сохраняются не более 2 суток.
- Среднетяжелое течение. В таких ситуациях температура повышается до 38 градусов, состояние ребенка несколько ухудшается, а высыпания не проходят до 3 дней.
- Тяжелое течение. Характеризуется высокой температурой, обильными высыпаниями и возможными судорожными припадками.
Атипичный вариант протекания инфекционного процесса существует в таких видах:
- стертый — присутствуют все специфические симптомы, помимо высыпаний;
- бессимптомный — болезнь обнаруживается только по результатам лабораторных исследований крови.
По мере прогрессирования краснуха у детей до года (как и в другом возрасте) проходит несколько этапов:
- инкубационный период;
- возникновение сыпи;
- стадия выздоровления или развития осложнений.
Перед тем как проявляются первые признаки заболевания, проходит определенный промежуток времени, во время которого вирус размножается и распространяется по организму. Инкубационный период краснухи составляет примерно 3 недели, но в среднем продолжается 17 суток.
Очень важно знать, как выглядит краснуха у детей. Наиболее специфический ее признак — сыпь:
- локализация — прежде всего поражается кожа лица, а через несколько дней высыпания распространяются на все туловище и конечности, здоровыми остаются поверхности стоп и ладоней;
- цвет — от красного до бледно-розового оттенка;
- объемы — размеры сыпи варьируются от 2 до 5 миллиметров, высыпания не склонны к сливанию в обширные очаги и не возвышаются над кожей;
- продолжительность — в среднем высыпания сохраняются на 3–4 суток.
В остальном врожденный и приобретенный типы болезни обладают разными клиническими проявлениями. Например, приобретенная коревая краснуха у детей (второе название патологии) представлена такими симптомами:
- слабость и недомогание;
- повышение температуры до 39 градусов;
- насморк и кашель;
- першение и покраснение горла;
- головные боли;
- покраснение склер глаз;
- поражение лимфатических узлов, которые находятся в заднешейной, затылочной и околоушной области — отмечается увеличение их объемов и болезненность при пальпации.
Симптомы краснухи у детей в случаях внутриутробного инфицирования:
- катаракта и миопия;
- снижение остроты зрения;
- недоразвитость век;
- глаукома;
- пороки сердца — дефект межжелудочковой и межпредсердной перегородки, стеноз просвета легочной артерии и аорты, аномальное расположение крупных сосудов;
- маленькая голова и размеры черепа;
- пороки развития органов мочеполовой системы и скелета;
- полное отсутствие слуха;
- недоразвитость головного мозга и вестибулярного аппарата;
- гепатит, сахарный диабет и пневмония;
- увеличение объемов печени и селезенки;
- гормональная недостаточность;
- низкая масса тела;
- носовые кровотечения;
- повышенная кровоточивость десен;
- кровоизлияния в кожный покров и слизистые оболочки;
- заячья губа и волчья пасть.
Все вышеуказанные признаки врожденной формы краснухи у ребенка приводят к отставанию в умственном и физическом развитии.

Симптомы краснухи у ребёнка
Признаки краснухи у детей специфичны и ярко выражены, но процесс установки правильного диагноза осуществляется только путем проведения целого комплекса диагностических мероприятий.
При возникновении первых симптомов следует обратиться за помощью к педиатру или детскому инфекционисту. Первичная диагностика будет включать:
- ознакомление с историей болезни — поскольку дважды в жизни краснухой не болеют;
- сбор и анализ жизненного анамнеза — информация касательно протекания беременности, предоставление данных о возможном контакте ребенка с зараженным человеком;
- оценка состояния кожных покровов, конъюнктивы и горла;
- прощупывание вовлеченных в болезнь лимфоузлов;
- измерение температуры;
- детальный опрос пациента или его родителей — для установления интенсивности проявления клинических признаков, что укажет клиницисту на особенности течения краснухи.
Основными методиками диагностирования выступают лабораторные исследования:
- общеклинический анализ крови и мочи;
- биохимия крови;
- ПЦР-тесты;
- копрограмма;
- РСК и РИА, РТГА и ИФА и другие серологические пробы;
- измерение иммуноглобулинов в крови.
Дополнительные методы подтверждения диагноза:
- рентгенография легких;
- реоэнцефалография;
- ЭЭГ головного мозга;
- ЭКГ и ЭхоКГ;
- КТ;
- МРТ;
- консультации отоларинголога и офтальмолога.
Лечение краснухи у грудничка и детей старшего возраста проводится амбулаторно или на дому. Показанием к госпитализации выступают подозрения врача на развитие осложнений. Лечить краснуху у детей нужно только под руководством доктора.
Терапия заболевания заключается в применении консервативных методов, среди которых:
- строгий постельный режим и обеспечение полного покоя;
- пероральный прием витаминных комплексов и иммуномодуляторов;
- использование глазных капель, обладающих противовоспалительным эффектом, — показаны в случаях появления признаков конъюнктивита;
- прием антибиотиков и жаропонижающих веществ;
- дезинтоксикационная терапия;
- применение рецептов народной медицины — лекарственные отвары и настои принимают внутрь или используют в качестве растворов для промывания горла или ингаляций.
Пациентам необходимо придерживаться специального рациона — обогатить меню свежими овощами и фруктами, клетчаткой и молочной продукцией. Сюда стоит отнести обильный питьевой режим.
Симптомы и лечение краснухи у детей (игнорирование первых и полное отсутствие второго) диктуют возникновение таких осложнений:
- артрит;
- энцефалит;
- тромбоцитопеническая пурпура;
- менингоэнцефалит;
- энцефаломиелит;
- пневмония;
- ангина;
- отит вторичного характера;
- парезы и параличи.
Существует специфический способ предупреждения развития болезни — вакцинация, в результате которой формируется иммунитет. Нередко родителей тревожит проблема: может ли привитый ребенок заболеть краснухой? Ответ отрицательный, поскольку иммунитет сохраняется 20 лет.
Выделяют ряд общих профилактических рекомендаций, среди которых:
- исключение контакта с инфицированным человеком;
- постоянное укрепление иммунитета ребенка;
- здоровое и сбалансированное питание;
- регулярное проветривание помещений и их обработка дезинфицирующими веществами;
- назначение карантина в школах и детских садах;
- систематическое посещение педиатра.
Прогноз краснухи у детей зависит от варианта протекания инфекции. Приобретенная форма заканчивается полным выздоровлением и формированием пожизненного иммунного ответа. Что касается врожденной болезни, исход диктует тяжесть течения краснухи.
Источник
Краснуха – это острое вирусное заболевание, выявляемое в большинстве случаев у детей 2–9 лет. По сравнению с другими детскими инфекционными болезнями, например, ветрянкой и скарлатиной, она встречается нечасто. Это связано с тем, что вакцинация против краснухи включена в календарь обязательных прививок во многих странах мира. У непривитых детей заболевание протекает в легкой форме и редко сопровождается серьезными осложнениями. Наиболее опасно оно для беременных женщин, его выявление в первом триместре является медицинским показанием к прерыванию беременности.
Содержание:
- Характеристика возбудителя и способы его передачи
- Симптомы
- Формы заболевания
- Диагностика
- Как отличить от других заболеваний
- Лечение
- Особенности краснухи у детей до года
- Последствия у беременных
- Осложнения
- Профилактика

Характеристика возбудителя и способы его передачи
Краснуха относится к высококонтагиозным инфекционным заболеваниям, восприимчивость к этой инфекции у людей без специфического иммунитета составляет 90%.
Возбудителем является РНК-вирус Rubella virus – единственный представитель рода Rubivirus семейства Togaviridae. Во внешней среде он неустойчив, остается жизнеспособным лишь на протяжении 5–8 ч. Быстро погибает под действием УФ-лучей (кварцевание), изменений рН, солнечного света, высоких температур, различных дезинфицирующих средств (формалин, хлорсодержащие соединения), органических растворителей, детергентов. Однако выживает при низких температурах и даже в замороженном состоянии способен несколько лет сохранять активность.
Заболеваемость краснухой чаще всего регистрируется в периоды смены сезонов: весной, зимой и осенью. Передача вируса осуществляется от инфицированного человека:
- воздушно-капельным путем (при чихании, кашле, разговоре, поцелуе);
- контактным путем (через игрушки, посуду, полотенце и другие предметы быта);
- трансплацентарно от беременной женщины к плоду.
В первых двух случаях краснуха является приобретенной. Входными воротами инфекции выступают слизистые оболочки дыхательных путей и полости рта, затем вирус через стенки капилляров проникает в кровяное русло и с током крови распространяется по всем органам и тканям организма. Инкубационный период составляет 2–3 недели. При внутриутробном заражении через плаценту краснуха является врожденной.
Носитель Rubella virus представляет опасность для окружающих со второй половине инкубационного периода: за неделю до высыпаний и неделю после. Наиболее легко и быстро он распространятся в замкнутых помещениях, в местах массового скопления людей (детские сады и школы, больничные палаты).
После перенесенной приобретенной формы краснухи у ребенка формируется стойкий иммунитет, поэтому повторное заражение случается крайне редко. Оно принципиально возможно при сбоях в работе иммунной системы и при тяжелом иммунодефиците.
Считается, что спустя 20 и более лет после перенесенной болезни сформированный к ней иммунитет может ослабляться, поэтому в этот период повторное заражение не исключается. При вторичном инфицировании инфекция обычно протекает без симптомов или с неявно выраженной клинической картиной (кашель, насморк), без сыпи на теле.
При врожденной форме заболевания иммунитет против вируса краснухи менее стоек, так как он формируется в условиях еще незрелой иммунной системы плода. Такие малыши в течение 2 лет с момента рождения являются носителями инфекции и выделяют вирус в окружающую среду.
Симптомы
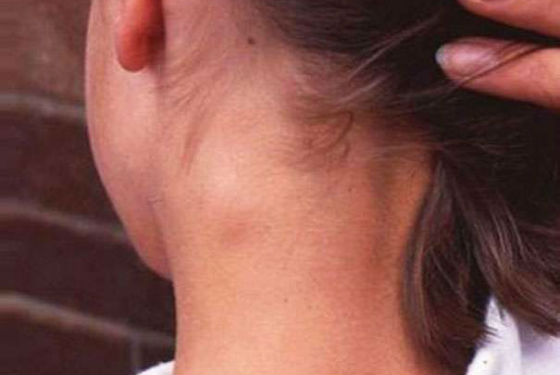
Первые явные симптомы краснухи у детей появляются к концу инкубационного периода. Сам он обычно протекает бессимптомно, некоторые дети могут жаловаться на недомогание, слабость, быть капризными, сонными, медлительными. Признаком наличия вируса в организме на данной стадии является небольшое уплотнение и увеличение лимфатических узлов сначала в паховой, подмышечной и подчелюстной области, а затем только на затылке и за ушами. Затылочные лимфоузлы наименее устойчивы к Rubella virus и именно в них главным образом происходит его накопление и размножение.
Продромальный период
В заболевании выделяют продромальный период. Он бывает не у всех и может длиться от нескольких часов или до пары суток и сопровождаться следующими симптомами:
- болевые ощущения в мышцах и суставах;
- потеря аппетита;
- головная боль;
- слабость;
- першение в горле;
- заложенность носа.
Основные признаки болезни
Спустя 1–1.5 суток возникает резкая болезненность в затылочной части шеи, лимфатические узлы в этой области становятся неподвижными и плотными, до 1 см в диаметре. Могут наблюдаться:
- приступообразный сухой кашель;
- конъюнктивит;
- заложенность носа, вызванная отеком слизистой;
- температура тела повышается до 38°С и держится 2 дня.
Период высыпаний
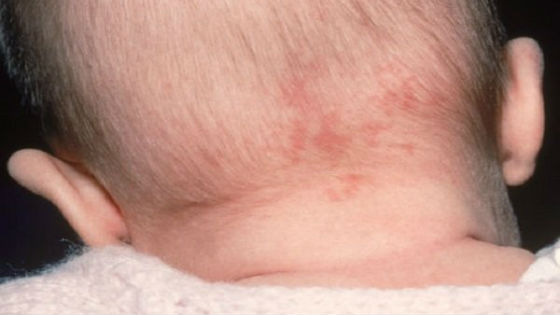
Через 2 дня на лице, шее и волосистой части головы появляется мелкая сыпь красного цвета. Она представляет собой круглые или овальные розово-красные пятна диаметром 2 – 5 мм, не сливающиеся друг с другом. Возникновение высыпаний обусловлено токсическим действием вируса на расположенные под кожей капилляры.
В течение нескольких часов сыпь распространяется по всему телу (на плечи, руки, спину, живот, паховую зону и ноги), кроме ладоней и ступней. Спустя 3 дня она превращается в узелки, начинает бледнеть и исчезать, не оставляя рубцов или пигментных пятен на коже. В последнюю очередь сыпь проходит на ягодицах, внутренней поверхности бедра и рук, где отмечается наибольшая плотность ее элементов.
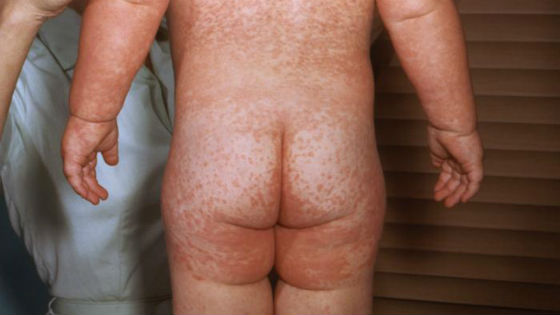
Период высыпаний длится в среднем от 3 до 7 дней. Затем состояние ребенка заметно улучшается, возвращается аппетит, проходит кашель и боль в горле, облегчается носовое дыхание. Размеры и плотность лимфатических узлов приходит в норму спустя 14–18 дней после исчезновения сыпи.
Формы заболевания
Краснуха у ребенка может протекать в двух основных формах:
- типичная (легкая, средняя, тяжелая);
- атипичная.
При типичной форме наблюдается описанная выше клиническая картина. Атипичная форма не сопровождается сыпью, может протекать без симптомов. Дети с атипичной краснухой представляют большую опасность с точки зрения неконтролируемого выделения вируса и распространения инфекции.
Видео: Признаки, профилактика и осложнения краснухи
Диагностика
Первичная диагностика краснухи у ребенка проводится врачом-педиатром и включает:
- опрос родителей заболевшего ребенка;
- анализ жалоб;
- выяснение того, привит ли ребенок от краснухи и имел ли место контакт с больным;
- общий осмотр и осмотр высыпаний на коже и слизистых оболочках;
- прощупывание лимфатических узлов.
Среди лабораторных методов диагностики назначают общий анализ крови и мочи. При краснухе анализ мочи может быть без изменений, в анализе крови отмечается повышение показателей лимфоцитов и плазмоцитов, снижение лейкоцитов, возможно увеличение СОЭ.
При отсутствии у больного сыпи для подтверждения диагноза выполняют иммуноферментный анализ на содержание в крови антител к вирусу. Данное исследование рекомендуется проводить дважды: в первые три дня болезни и спустя 7–10 дней. При наличии инфекции наблюдается увеличение титра антител в 2 раза и более.
Для маленьких детей целесообразно проведение дополнительных исследований, направленных на исключение развития осложнений.
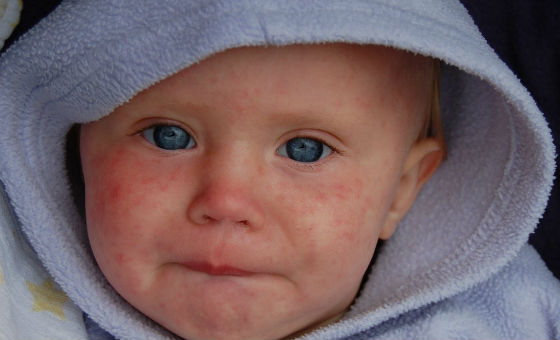
Как отличить от других заболеваний
Диагностика бывает затруднена при атипичной форме или когда краснуха у детей протекает с симптомами, выраженными слабо.
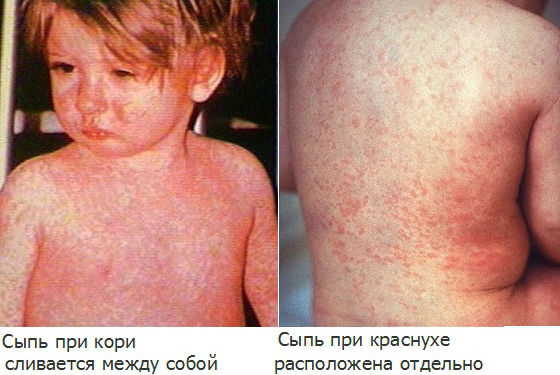
При подозрении на краснуху важно дифференцировать ее с другими инфекционными заболеваниями, сопровождающимися похожими симптомами, или аллергическими кожными реакциями. Часто по внешним признакам ее можно спутать с корью, скарлатиной, аденовирусной или энтеровирусной инфекцией, инфекционной эритемой, мононуклеозом.
В отличие от кори, краснуха не сопровождается выраженной интоксикацией и высокой температурой, элементы сыпи не соединяются между собой, появляются почти одновременно, отсутствуют патологические изменения на слизистой полости рта.
От скарлатины краснуха отличается отсутствием побледнения носогубного треугольника, более крупными элементами сыпи, локализованными преимущественно на спине и разгибательной поверхности конечностей, а не на животе, груди и сгибах рук и ног.
В отличие от мононуклеоза, при краснухе периферические лимфоузлы увеличены незначительно, отсутствует гнойная ангина, нет увеличения печени и селезенки.
Лечение
По сравнению со взрослыми, краснуха у детей протекает в легкой форме и очень редко сопровождается осложнениями. Заболевание характеризуется в целом благоприятным течением и, как правило, не требует госпитализации. Исключение составляют дети с врожденной формой краснухи, груднички, дети с тяжелыми сопутствующими патологиями, а также дети, у которых на фоне заболевания развивается судорожный синдром и другие осложнения.
При краснухе отсутствует какое-либо специфическое лечение. Во время болезни рекомендуется:
- постельный режим в острый период (от 3 до 7 дней);
- влажная уборка и частое проветривание комнаты, где находится больной ребенок;
- обильное питье;
- употребление пищи (желательно диетической и богатой витаминами) часто и маленькими порциями.
Медикаментозные средства
Из лекарственных препаратов для лечения краснухи у детей могут быть назначены симптоматические средства:
- витамины (группы B, аскорбиновая кислота, аскорутин);
- антигистаминные средства при большом количестве высыпаний (супрастин, эриус, фенистил, зиртек, зодак и другие);
- жаропонижающие на основе ибупрофена или парацетамола при температуре больше 38°С;
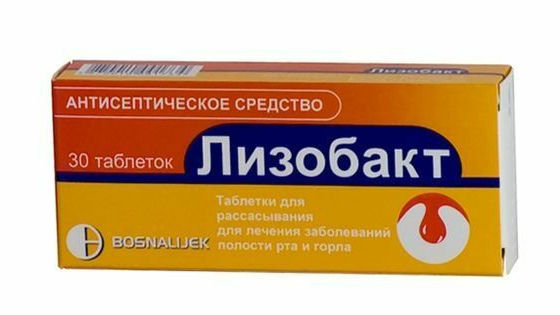
- таблетки для рассасывания или спреи от сильной боли в горле (септефрил, лизобакт);
- сосудосуживающие капли от выраженной заложенности носа.
Антибактериальные препараты применяются для лечения вторичной бактериальной инфекции, если она имеет место.
Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Если же женщина до зачатия не болела краснухой и не прошла в детстве вакцинацию, то шансы ее будущего ребенка заболеть краснухой внутриутробно или в возрасте до года (до плановой прививки) высоки.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
Видео: Педиатр о краснухе у ребенка
Последствия у беременных
Наиболее тяжелым и опасным является внутриутробное заражение краснухой. И чем раньше оно случилось, тем менее благоприятен прогноз. При заражении беременной женщины до срока 12 недель высока вероятность гибели плода и выкидыша или возникновения грубых отклонений в его развитии. К ним относятся поражение ЦНС (микроцефалия, гидроцефалия, хронический менингоэнцефалит), дефекты формирования костной ткани и триада пороков:
- поражение глаз (катаракта, ретинопатия, глаукома, хориоретинит, микрофтальм) вплоть до полной слепоты;
- поражение слухового анализатора вплоть до полной потери слуха;
- развитие комбинированных отклонений в сердечно-сосудистой системе (открытый артериальный проток, дефекты перегородок сердца, стеноз легочных артерий, неправильная локализация крупных сосудов).
Тератогенное действие Rubella virus проявляется в том, что он тормозит деление клеток и останавливает тем самым развитие некоторых органов и систем. Краснуха вызывает ишемию плода вследствие поражения сосудов плаценты, подавляет иммунную систему и оказывает цитопатическое действие на клетки плода.
Если плод инфицируется после 14 недели беременности, то риск развития пороков значительно уменьшается, возможны единичные дефекты, менингоэнцефалит, задержка умственного развития, психические расстройства. Симптомами врожденной краснухи у детей могут быть малый вес при рождении и заторможенная реакция на соответствующие возрасту внешние раздражители.
Видео: Чем опасна краснуха при беременности
Осложнения
Краснуха у детей вызывает осложнения, если у ребенка ослаблена иммунная система. Чаще всего они возникают вследствие вторичной бактериальной инфекции. К наиболее распространенным осложнениям относятся:
- ангина;
- пневмония;
- бронхит;
- менингит;
- лимфаденит;
- энцефалит.
Реже отмечаются ревматоидный артрит, миокардит, пиелонефрит, средний отит, тромбоцитопеническая пурпура.
Профилактика
Главной профилактикой краснухи является своевременная вакцинация. Она проводится по следующей схеме: в возрасте 1–1.5 лет ребенку делается прививка, а затем в 5–7 лет – ревакцинация. После ревакцинации к вирусу вырабатывается стойкий иммунитет. Женщинам, планирующим вынашивать ребенка, в 30 лет и старше рекомендуется повторная ревакцинация.
Вакцинацию от краснухи проводят чаще всего совместно с корью и эпидемическим паротитом (КПК).
Для профилактики распространения вируса от заболевшего человека необходимо принять следующие меры:
- изолировать больного в отдельную комнату;
- следить за соблюдением личной гигиены;
- предоставить индивидуальную посуду на время болезни.
Обязательно проводится регулярное проветривание комнаты и влажная уборка с использованием дезинфицирующих средств в помещении, где находится больной.
18 мая 2017

Марина Шибинская
Фармацевт, кандидат химических наук
Источник


