Краткое сообщение про корь
Краткая характеристика заболевания
 Корь – это острое вирусное заболевание, характеризующееся высоким уровнем восприимчивости и тяжелыми симптомами (температура до 40,5 градусов, воспаление слизистых ротовой полости и верхних дыхательных путей, общая интоксикация организма, появление сыпи на теле). Первые упоминания об этой болезни относятся к глубокой древности, но подробное описание клинических симптомов кори появилось лишь в XVII веке. В 1954 г. был выделен возбудитель инфекции, а живая вакцина, которая вводится человеку, когда делается прививка от кори, была разработана шестью годами позже – в 1960 г.
Корь – это острое вирусное заболевание, характеризующееся высоким уровнем восприимчивости и тяжелыми симптомами (температура до 40,5 градусов, воспаление слизистых ротовой полости и верхних дыхательных путей, общая интоксикация организма, появление сыпи на теле). Первые упоминания об этой болезни относятся к глубокой древности, но подробное описание клинических симптомов кори появилось лишь в XVII веке. В 1954 г. был выделен возбудитель инфекции, а живая вакцина, которая вводится человеку, когда делается прививка от кори, была разработана шестью годами позже – в 1960 г.
Источником заражения всегда является больной человек. Корь передается воздушно-капельным путем, причем непривитые люди могут заразиться в любом возрасте, поскольку специфический иммунитет появляется только после вакцинации, либо же после заболевания, перенесенного естественным путем.
Что происходит во время кори?
Со слизью больного человека, которая выделяется во время кашля и чихания, возбудитель попадает во внешнюю среду. Заметим при этом, что корь, симптомы которой чаще всего проявляются в детском возрасте, имеет разную степень опасности в зависимости от времени, прошедшего после заражения. Принято считать, что наиболее заразны люди с последних 2-х суток инкубационного периода до 4-го дня болезни, когда появляются высыпания. На 5 день высыпаний человек уже неопасен для окружающих. У врожденных детей имеется колостральный иммунитет, который передается от матери, если, конечно, она успела переболеть корью ранее. Иммунитет этот действует в течение первых трех месяцев жизни ребенка, после чего ему все равно потребуется вакцинация. Прививка от кори эффективна в течение 10 лет, затем концентрация антител в крови начинает постепенно снижаться.
Воротами для кори служат слизистые оболочки верхних дыхательных путей, где возбудитель оседает и начинает усиленно размножаться. После первичной репликации в клетках эпителия вирус кори проникает в кровь и накапливается в различных органах, вызывая небольшие воспалительные инфильтраты. На начальных стадиях корь у детей и взрослых может быть нейтрализована с помощью введения иммуноглобулина, что должно быть сделано не позднее, чем через 5 дней с момента контакта с зараженным человеком.
Если превентивные меры запоздали, то начинается вторая волна распространения возбудителей по телу. Данный процесс сопровождается закреплением имеющихся симптомов кори и сыпью по телу. К 5 дню после появления сыпи максимальная концентрация вируса в крови резко падает по причине начала выработки нейтрализующих антител. С этого момента корь у взрослых и детей не представляет практически никакой опасности для окружающих.
Симптомы кори
Симптомы кори проявляются после 9-11 дней, после чего у больных появляются:
- значительное повышение температуры тела;
- чувство разбитости;
- общее недомогание;
- снижение аппетита;
- грубый, «лающий» кашель;
- покраснение конъюнктив.
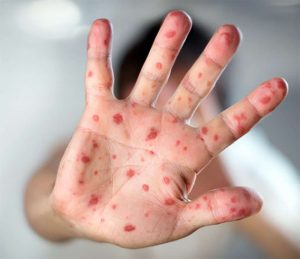
Через несколько дней у больных корью обнаруживаются высыпания на теле. Как правило, первые симптомы кори наблюдаются на слизистой щек и напоминают белесоватые пятнышки, возвышающиеся над поверхностью оболочки. Затем сыпь переходит на внешние кожные покровы. Одновременно с этим усиливается общая интоксикация и степень поражения верхних дыхательных путей. Элементы сыпи располагаются хаотично, склонны к образованию сложных фигур и быстрому распространению. Тем не менее, даже в тяжелых случаях у пациентов имеются большие участки здорового кожного покрова.
Сыпь проходит через 3-4 дня после образования. На ее месте остаются небольшие пигментные пятна и отрубевидное шелушение. На всем протяжении кори у некоторых больных отмечаются боли в животе, жидкий стул, выраженный конъюнктивит с отделением гнойного содержимого.
Лечение кори
Средства специфического лечения кори не применяются. В скрытом периоде, еще до появления первых симптомов кори, больному может помочь введение противокоревого иммуноглобулина. Если же корь у детей развилась до стадии клинических проявлений, то иммуноглобулин будет неэффективен.
 В большинстве случаев больные корью лечатся в домашних условиях. Госпитализация показана пациентам с осложненными формами заболевания и детям из закрытых коллективов. К основным принципам лечения кори относятся:
В большинстве случаев больные корью лечатся в домашних условиях. Госпитализация показана пациентам с осложненными формами заболевания и детям из закрытых коллективов. К основным принципам лечения кори относятся:
- соблюдение постельного режима;
- гигиенический уход за больным;
- обильное питье (исключаются газированные напитки);
- витаминотерапия;
- отхаркивающие препараты, если имеется сухой, навязчивый кашель;
- закапывание 20%-ого раствора сульфацила натрия в случае конъюнктивальных осложнений.
Наиболее надежной профилактической мерой является прививка от кори. Она противопоказана беременным женщинам, ВИЧ-инфицированным, больным туберкулезом и лейкозом. Во всех остальных случаях вакцина является отличным подспорьем в борьбе с корью. Первая вакцинация проводится, когда ребенку исполняется 1 год, вторая – в 15-18 месяцев.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
Корь – это острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, поражением верхних дыхательных[en] и пятнистой сыпью на коже[en].
Причина кори
Корь вызывается вирусом, который быстро погибает при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
Источником инфекции является больной[en] человек, который становится заразным за 2 дня до появления первых признаков заболевания и остается опасным для окружающих в течение 5 дней после появления сыпи.
Передача инфекции происходит воздушно-капельным путем. Заражение корью через третьи лица и различные предметы не происходит ввиду малой устойчивости вируса во внешней среде.
К кори высоко восприимчивы все люди. Не болевшие ею и не привитые, при заражении заболевают в 100% случаев. В последние годы все чаще корью болеют молодые люди, у которых со временем снизилась невосприимчивость к ней после сделанных в детстве[en] противокоревых прививок.
Процесс развития кори
Вирус кори внедряется в клетки слизистой оболочки дыхательных путей, там размножается и кровью разносится по всему организму. При этом возбудитель накапливается в слизистых оболочках глаз[en], дыхательных путей, полости рта, коже и поражает их.
Корь приводит к снижению общего иммунитета в период болезни и последующих нескольких месяцев, что проявляется обострением имеющихся у больного хронических воспалительных заболеваний (гайморит, тонзиллит, отит и др.).
После перенесенной кори развивается стойкая пожизненная невосприимчивость к заболеванию. После прививок невосприимчивость сохраняется около 15 лет.
Признаки кори
Инкубационный период продолжается 9-11 дней. Заболевание начинается с повышения температуры тела до 38-39 0С, развития насморка, грубого («лающего») кашля, осиплости голоса, светобоязни, головной боли, общей разбитости и нарушения сна. Появляется одутловатость лица, век, яркая краснота коньюнктив и слизистой оболочки полости рта.
На 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского – Филатова – Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, а потом исчезают.
На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются.
Сыпь, как правило, обильная. Вид кожи между элементами сыпи обычный. На 5-е сутки сыпь распространяется на туловище и руки, на 6-е – на ноги. Сыпь, как правило, обильная. Особенно много ее на лице, несколько меньше на туловище, еще меньше на ногах. В результате слияния сыпи на лице, оно становится одутловатым, веки утолщаются, черты лица грубеют, и внешний вид лица резко меняется.
Период высыпания характеризуется повышением температуры тела до 40 0С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.
Осложнения. Воспаление легких, уха, придаточных пазух носа, поражение роговицы, нервной системы.
Распознавание болезни. Диагноз кори подтверждается результатами исследования крови, которая берется из вены.
Лечение кори
Больные легкими и среднетяжелыми неосложненными формами кори лечатся дома под наблюдением участкового врача[en]. Больные тяжелыми и осложненными формами этих заболеваний направляются в больницу.
Лечение больного корью проводится также, как больных острыми респираторными вирусными инфекциями. При выраженном воспалении коньюнктив глаз за нижние веки следует закапывать 20% раствор сульфацила натрия по 2 капли 3-4 раза в день, больному придать удобное положение в постели, чтобы в глаза не падал свет.
Изоляция больного прекращается через 5 дней с момента появления сыпи.
Предупреждение болезни
Надежным методом предупреждения кори является вакцинация.
Общавшиеся с больным непривитые и не болевшие корью дети не допускаются в детский коллектив в течение 17 дней. Им в течение 2 суток после контакта с больным проводится вакцинация для предупреждения заболевания или вводится иммуноглобулин в дозе 0,25 мл/кг в течение 5 дней после контакта для предупреждения или облегчения течения болезни.
По теме статьи:
Найти ещё что-нибудь интересное:
Источник
Особые профилактические мероприятия против кори приняты в Москве в связи с резким ростом заболеваемости, следует из постановления, подписанного главным государственным санитарным врачом столицы Николаем Филатовым.
Корь – острая инфекционная болезнь, сопровождающаяся интоксикацией, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, пятнисто-папулезной сыпью.
Корь – одна из самых распространенных инфекционных болезней на земном шаре. Она встречается повсеместно. Заболевания регистрируются круглый год, но наибольшее число их приходится на осенне-зимний и весенний периоды. Болеют люди любого возраста, чаще — дети 4-5 лет. У детей первых 6 месяцев жизни корь встречается редко. Дети, матери которых в прошлом перенесли корь, до 3-месячного возраста, как правило, ею не болеют.
Возбудитель кори (Polinosa morbillarum) относится к парамиксовирусам (семейство Paramyxoviridae, род Morbillivirus). Вирус не стоек: при комнатной температуре он погибает через 3-4 часа, патогенные свойства теряет уже через несколько минут, быстро гибнет под действием солнечного света и Уф-лучей.
Источником возбудителя инфекции является только больной человек. Наибольшая заразительность отмечается в начальном периоде и в первый день появления сыпи. С 5-го дня от начала высыпания больной не заразен. Распространение возбудителя инфекции происходит чаще воздушно-капельным путем. В закрытых помещениях вирус кори с током воздуха может распространяться в соседние комнаты и даже через коридоры, лестничные клетки и систему вентиляции – в другие квартиры. В редких случаях наблюдается передача вируса кори через третье лицо и вещи. Возможно внутриутробное инфицирование.
Восприимчивость к кори очень высокая. При контакте с больным корью заболевают практически все лица, не болевшие корью и не привитые против нее.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Инкубационный период длится 9-11 дней.
Отдельные проявления болезни отмечаются со второй половины инкубационного периода (снижение массы тела, отечность нижнего века и гиперемия (увеличение кровенаполнения) конъюнктив, субфебрилитет по вечерам (температура тела, повышенная в пределах 37-38° С), кашель, небольшой насморк). Начальный период болезни характеризуется повышением температуры тела до 38-39° С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый «лающий» кашель, резко выражена гиперемия конъюнктив. Появляются характерные для кори пятна Бельского-Филатова-Коплика. Эти пятна чаще локализуются на слизистой оболочке щек. Они представляют собой мелкие белесоватые, слегка возвышающиеся над уровнем слизистой оболочки пятнышки, окруженные узкой красноватой каемкой, и прочно сидят на слизистой оболочке. По внешнему виду напоминают манную крупу или отруби. С появлением экзантемы (общее название сыпи на коже) они исчезают. В конце начального периода (3-4 день) температура тела понижается, затем с появлением коревой сыпи вновь повышается до более высоких цифр. Общая интоксикация и поражение дыхательных путей усиливаются.
Коревая экзантема характеризуется этапностью высыпания: в 1-й день элементы сыпи появляются на лице, шее; на 2-й день – на туловище, руках и бедрах; на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии). Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна – пигментация. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище).
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. Периферические лимфатические узлы (заднешейные, затылочные, подмышечные) увеличены, иногда чувствительны при пальпации. У некоторых больных отмечаются боли в животе, жидкий стул. Появление диареи может быть обусловлено другими патогенными агентами, наслаивающимися на коревую инфекцию.
Осложнения кори: ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха), первичная коревая (вирусная) пневмония, вторичная бактериальная пневмония, стоматит (воспаление слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит, лимфаденит, мезентериальный лимфаденит. Наиболее частое осложнение кори – пневмония.
Диагноз выставляется врачом на основании осмотра и сведений о контакте с больным корью.
В нетяжелых случаях лечение кори проводится на дому. Больному обеспечивают покой, приглушенное освещение (при конъюнктивите яркий свет вызывает сильную боль). Рекомендуется обильное питье, антигистаминные (противоаллергические) препараты, полоскание рта. Для профилактики осложнений в глаза закапывают противовоспалительные капли.
При развитии осложнений – госпитализация. Прогноз в большинстве случаев благоприятный. В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение около 15 лет.
В России действует Национальная программа по борьбе с корью, задачей которой является полное уничтожение этой болезни на территории Российской Федерации. Вакцинация от кори входит в календарь обязательных прививок.
Материал подготовлен на основе информации открытых источников
Источник

