Лечение кандидоза при пневмонии
Кандидоз легких – инвазивное поражение легочной ткани дрожжеподобными грибами рода Candida, проникающими в респираторный тракт преимущественно из эндогенных очагов микоза. Грибковая инфекция проявляется сильным кашлем со скудной мокротой, кровохарканьем, субфебрилитетом, одышкой, болью в груди, слабостью, развитием бронхоспазма, плеврита, дыхательной недостаточности. Для подтверждения диагноза показано проведение рентгенографии органов грудной клетки, микроскопии мокроты, культурального и серологического исследований. Терапия включает антимикотические препараты, адаптогены, витамины, иммуномодуляторы, бронхо- и муколитики, антигистаминные средства.
Общие сведения
Кандидоз (кандидамикоз) легких — дрожжевая грибковая инфекция, развивающаяся в легочной паренхиме на фоне иммунной недостаточности. В пульмонологии кандидозное поражение легких встречается в различных клинических вариантах: в форме кандидозной пневмонии (очаговой, лобарной, хронической); милиарного кандидоза легких; посткандидозного пневмофиброза; кавернизирующих видов кандидоза и вторичной кандида-инфекции туберкулезных каверн; микомы легкого, вызванной грибами Candida. Изолированная форма кандидоза легких развивается реже, чем проявление генерализованной формы и кандидасепсиса. Кандидоз легких встречается у пациентов всех возрастных групп – от детей периода новорожденности до пожилых людей.
Кандидоз легких
Причины кандидоза легких
Возбудителем кандидоза легких выступают дрожжеподобные грибки рода Candida (чаще C. albicans) — условно-патогенные микроорганизмы, в норме присутствующие на поверхности слизистых оболочек пищеварительного тракта, половых органов, полости рта, верхних дыхательных путей. Кандиданосительство обнаруживается у 30-80% практически здоровых людей. Экзогенное поражение легких кандидами возможно, но не является этиологически значимым. В большинстве случаев кандидоза легких доминирующая роль принадлежит эндогенному источнику инфекции. В легочную ткань грибы Candida проникают путем аспирации секрета ротовой полости, трахеи, бронхов или содержимого желудка (первично), а также за счет лимфогематогенного распространения из очагов кандидоза в ЖКТ, половых органах (вторично).
Обретение патогенности и колонизация кандидами тканей и органов происходит в условиях ослабления общей и местной резистентности организма. Благоприятным фоном для развития кандидоза легких являются иммунокомпрометированные состояния (ВИЧ-инфекция, СПИД, нейтропения), эндокринные нарушения (сахарный диабет, надпочечниковая недостаточность, гипопаратиреоз), тяжелая соматическая или инфекционно-воспалительная легочная патология (бактериальные пневмонии, туберкулез), онкологические процессы (рак легких), болезни крови. Иммуносупрессии способствуют продолжительное лечение антибиотиками, системными кортикостероидами, иммунодепрессантами, цитостатиками, лучевая и химиотерапия, хроническая никотиновая и алкогольная интоксикация.
При кандидозе легких развиваются экссудативно-некротические (на ранней стадии) и туберкулоидно-гранулематозные (на поздней стадии) тканевые реакции. Вначале в легочной ткани возникают небольшие воспалительные очажки с некрозом в центре, окруженные внутриальвеолярным выпотом фибрина и геморрагиями. Наибольшее количество очагов воспаления организуется в средних и нижних отделах легких. Могут поражаться просветы мелких бронхов, в них появляются нити гриба и обильный лейкоцитарный экссудат. Легко прорастая стенки бронхов, кандида вызывают их некроз. Исходом острого кандидоза легких может стать нагноение очажков с формированием гнойных полостей, изъязвлением и образованием каверн; развитием последующей продуктивной тканевой реакции, грануляций и фиброза легких. Особенность кандидозной гранулемы состоит в отсутствии казеоза и наличии фрагментов грибов и клеточного детрита в ее центре и лимфоцитов по периферии.
Симптомы кандидоза легких
Кандидоз легких может протекать остро, с выраженными симптомами (в т.ч., в виде прогрессирующего деструктивного процесса или тяжелого септического состояния), но чаще характеризуется вялым затяжным течением и периодически возникающими обострениями.
Проявления кандидозной пневмонии схожи с симптомами бактериального или вирусного воспаления легких и характеризуются сильным кашлем, сухим или с незначительным выделением мокроты; нередко — кровохарканьем, субфебрильной или фебрильной температурой, одышкой, болью в груди. Больные предъявляют жалобы на общее тяжелое состояние — недомогание, слабость, обильное ночное потоотделение и потерю аппетита. Грибковая пневмония часто осложняется развитием плеврита с образованием большого количества бесцветного или слегка окрашенного кровью выпота. При милиарной форме кандидоза легких мучительный кашель со скудной слизисто-кровянистой мокротой сочетается с бронхоспастическими приступами на выдохе. При развитии кандидоза легких на фоне антибактериального лечения первичного заболевания (бактериальной пневмонии, туберкулеза и др.) после небольшого периода клинического улучшения состояние больного вновь ухудшается из-за активации микотического воспалительного процесса в легких.
Кандидозная микома легкого протекает бессимптомно. Возможно развитие латентных, «немых» форм кандидоза легких у пациентов с тяжелой патологией (заболеваниями крови и др.), а также находящихся на ИВЛ. Стертость течения кандидоза легких маскирует его под другие хронические воспалительные патологии дыхательных путей. Тяжелое течение кандидоза легких наблюдается у детей раннего возраста — у них часто развиваются острые или септические формы с высокой степенью летальности. У недоношенных отмечаются случаи интерстициальной пневмонии, связанные с инвазией грибов рода Candida.
У больных кандидозом легких нередко отмечаются признаки диссеминированного грибкового процесса с поражением кожных покровов, подкожной клетчатки, брюшной полости, глаз, почек и др. При тяжелом течении кандидамикоза легких наблюдается развитие выраженной дыхательной недостаточности. Летальность при кандидозной пневмонии может составлять от 30 до 70% в зависимости от категории больных.
Диагностика кандидоза легких
Диагностика кандидоза легких включает проведение рентгенографии и КТ легких, бронхоскопии, микроскопии мокроты, культурального и серологического исследований бронхоскопического материала и крови. Проявления кандидоза легких не патогномоничны, но могут сопровождаться кандидозным поражением других органов, анамнестическими сведениями о предшествующей кандида-инфекции. Аускультативная картина часто скудная, без ясных симптомов, иногда выслушиваются сухие и влажные мелкопузырчатые хрипы.
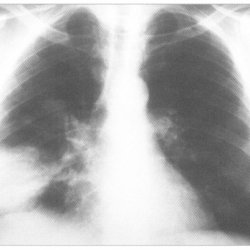
Рентгенологически может выявляться усиление легочного рисунка в прикорневых зонах на ранней стадии, позднее — множественные мелкие инфильтраты с нечеткими контурами в нижних и средних долях. Определяются реактивные изменения в легких, лимфатической системе корня и средостения; плевральный выпот, участки гнойного расплавления (абсцессы). Характерно затяжное течение и относительно быстрое изменение объективных данных со стороны легких и плевры (появление и исчезновение тонкостенных полостей, выпота), симптоматики (от хронического бронхита и пневмонии — до плеврита и абсцесса), а также результатов функциональных тестов.
При остром кандидозе легких почкующиеся клетки и нити псевдомицелия кандид обнаруживаются в секрете бронхов, препаратах легочной ткани (в пределах клеточного инфильтрата, внутри пораженных альвеол, в межальвеолярных перегородках). В крови имеется значительный лейкоцитоз, лимфопения, эозинофилия, резкое повышение СОЭ. Посевы секрета бронхов на специфические питательные среды обнаруживают обильное его обсеменение грибами рода Candida (более 1000 колоний в 1 мл). Подтверждает кандидозную природу заболевания выделение культуры кандид из крови (фунгемия).
Положительные результаты серологической диагностики (РНГА, РСК, РНИФ, РП) и внутрикожных проб с аллергенами кандид не дают четких различий между кандиданосителем, больным кандидозом легких и другими вариантами кандидоза. Важным признаком кандидоза легких является усиление клинических проявлений (возврат устойчивой лихорадки) при назначении антибиотикотерапии. Дифференциальную диагностику инвазивного кандидоза легких проводят с бронхитом и бронхопневмонией другой этиологии, туберкулезом легких, поверхностным кандидозом трахеи и бронхов, другими грибковыми поражениями легких, саркоидозом, лимфогранулематозом и раком легких.
Лечение и прогноз кандидоза легких
При кандидозе легких в качестве базисного лечения назначается этиотропная терапия антимикотическими препаратами — системно и в виде ингаляций. Рекомендован пероральный прием и внутривенное введение флуконазола, при низкой чувствительности к нему кандид возможна замена на каспофунгин, итраконазол. При наличии нейтропении, сочетании кандидоза легких с другими висцеральными формами микоза, диссеминированном процессе или кандидасепсисе возникает необходимость во внутривенном введении и ингаляциях амфотерицина В или микогептина. Эффективно проведение ингаляций с натриевой солью леворина и нистатина, миконазолом, натамицином под прикрытием бронхолитиков и местных анестетиков для профилактики бронхоспазма и побочных реакций. Длительность антифунгальной терапии составляет не менее 2-х недель после исчезновения симптомов кандидоза легких. При тяжелых формах заболевания необходимы повышенные дозы и повторные курсы антимикотиков.
Во избежание рецидивов кандидоза легких показано устранение фоновой первичной патологии за счет коррекции иммунодефицитного состояния, эндокринопатии, гиповитаминоза и др. Используются общеукрепляющие препараты, адаптогены, витаминно-минеральные комплексы, иммуномодуляторы, отхаркивающие, антигистаминные и дезинтоксикационные средства. Дополнительно назначаются местные разогревающие мази, массаж. При выявлении смешанной природы кандида-инфекции к основной терапии добавляются антибиотики.
При рациональной терапии изолированных легких форм кандидоза легких прогноз благоприятный; при генерализованных, септических формах микоза и запоздалом лечении возможен летальный исход. Тяжелое хроническое течение кандидоза легких приводит к инвалидизации больного. Мерами профилактики кандидоза легких являются: своевременное лечение хронических инфекционно-воспалительных заболеваний легких, эндокринных нарушений, прием антимикотиков во время антибактериальной и гормональной терапии, здоровый образ жизни и умеренная физическая активность.
Источник
Кандидоз легких является одним из проявлений генерализованных микозов. Диссеминация дрожжеподобных грибов Кандида (Candida) в организме вызывает поражение различных органов и систем. Вовлечение в процесс верхних дыхательных путей, легких наблюдается во всех возрастных группах.
Candida albicans. Фото с ru.wikipedia.org
Кандидозная пневмония чаще всего выявляется у лиц, страдающих туберкулезом и неспецифическими заболеваниями легких.
Способствуют развитию инвазивного микоза легких следующие факторы:
- длительное применение антибиотиков;
- системные кортикостероиды;
- терапия цитостатиками;
- кандидоз верхних дыхательных путей;
- острые и хронические заболевания легких;
- онкологические заболевания;
- химиотерапия;
- лучевая терапия;
- ВИЧ-инфекция;
- надпочечниковая недостаточность;
- заболевания крови;
- хроническое отравление алкоголем, морфином, никотином.
Возбудитель является условно-патогенным микроорганизмом и в норме может присутствовать на слизистых оболочках. Снижение иммунитета, нарушение микробиологического равновесия приводит к активному размножению грибов. Это может привести к развитию инвазивного микоза. Пути попадания патогенного агента в легочную ткань:
- При аспирации грибов в трахею и бронхи – первичная кандидозная пневмония;
- По лимфатическим и кровеносным сосудам из других органов – вторичный кандидоз легких при генерализованном процессе.
Клинические симптомы заражения грибком
Важным является проведение дифференциальной диагностики между повышенным размножением грибков на поверхности трахеи, бронхов и инвазивным кандидозом. Поверхностный кандидоз менее опасен, тогда как инвазивный сопровождается большим процентом летальных исходов, даже при своевременном лечении.
Наиболее частыми симптомами инвазивного кандидоза являются:
- фебрильная лихорадка;
- кашель;
- кровохарканье;
- одышкаа;
- боли в грудной клетке;
- плеврит;
- вялое течение.
Данные проявления выявляют при острой форме.
Хроническое течение кандидоза легких маскируется под другие воспалительные заболевания. Болезнь может проявляться в виде бронхита, бронхопневмонии и пневмонии.
Воспаление локализуется чаще в нижних отделах. При этом физикальные данные скудные, хрипы выслушиваются редко. Основой диагностики служит выделение дрожжеподобных грибов в крови, мокроте, а также серологические пробы.
На рентгене и компьютерной томографии – множественные мелкие очаги в легких, расположенные по периферии, нередко определяется плевральный выпот, абсцессы. Рентгенологическая картина не специфична и может ограничиваться усилением легочного рисунка, что затрудняет диагностику инвазивного кандидоза.
При распространенном кандидозе помимо легочных проявлений можно выявить характерные очаги поражения на коже, слизистых. Возможно появление очагов некроза в виде жидкостных полостей в печени и селезенке, которые можно обнаружить при ультразвуковом исследовании. Одним из важных диагностических критериев является ухудшение состояния после назначения антибиотиков и повышение титра грибов в повторных мазках.
У детей младшего возраста кандидоз легких протекает очень тяжело. С ним ассоциированы интерстициальные пневмонии у недоношенных с высоким процентом летальных исходов. К сожалению, истинный диагноз часто устанавливается уже патоморфологом.
Лечение кандидозной пневмонии
Основная цель лечения – это устранение клинических симптомов и лабораторных признаков болезни, а также предотвращение вероятных рецидивов. Этиотропным лечением является назначение антифунгальных препаратов:
- флуконазол;
- амфотерицин В;
- каспофунгин;
- липосомальный амфотерицин В.
Большинство препаратов хорошо проходят в ткань легкого, поэтому ограничиваются внутривенным или пероральным введением. Возможен также ингаляционный путь доставки антибиотиков к патологическому очагу. Лечение посредством инъекций в плевральную полость не целесообразно.
При назначении терапии и выборе препаратов обязательно учитывают наличие нейтропении, которая часто сопровождает иммунодефицитные состояния. При сниженном уровне нейтрофилов в крови предпочтение отдают амфотерицину В.
Лечение следует дополнять с применением бронхолитиков и антигистаминных препаратов. Физиотерапевтические процедуры, в основном ингаляции, оказывают хороший эффект при комплексной терапии. Общеукрепляющие средства, витамины, отхаркивающие препараты, местные разогревающие средства, массаж – активно применяются для лечения.
Наряду с этиотропной терапией для предотвращения рецидивов активно лечат исходное заболевание, на фоне которого развился кандидоз легких. Проводят иммуномодулирующие мероприятия, направленные на восстановление собственных защитных сил организма.
Отграниченные локальные формы микоза легких при своевременном лечении полностью поддаются регрессии.
Источник
 Инвазивный кандидоз легких распространен под кратким определением кандидозная пневмония. Данное заболевание чаще всего проявляется острым диссеминированным кандидозом. Изолированная кандидозная пневмония встречается достаточно редко, это возможно при длительном агранулоцитозе либо при аспирации желудочного содержимого. Кандидоз (также монилиаз, кондидиаз, кандидамикоз, кандидиазис) является антропонозным микозом, который сопровождается признаками поражений тканей дрожжеподобными микромицетами вида Candida. Определяют Candida с помощью взятия мокроты. Чаще всего его наличие выявляют у больных с обостренными хроническими неспецифическими заболеваниями легких (в 50% случаях) и у больных с наличием туберкулеза легких (в 60% случаях).
Инвазивный кандидоз легких распространен под кратким определением кандидозная пневмония. Данное заболевание чаще всего проявляется острым диссеминированным кандидозом. Изолированная кандидозная пневмония встречается достаточно редко, это возможно при длительном агранулоцитозе либо при аспирации желудочного содержимого. Кандидоз (также монилиаз, кондидиаз, кандидамикоз, кандидиазис) является антропонозным микозом, который сопровождается признаками поражений тканей дрожжеподобными микромицетами вида Candida. Определяют Candida с помощью взятия мокроты. Чаще всего его наличие выявляют у больных с обостренными хроническими неспецифическими заболеваниями легких (в 50% случаях) и у больных с наличием туберкулеза легких (в 60% случаях).
Грибы Candida являются частью в нормальной микрофлоре полости рта, толстой кишки, желудочно-кишечного тракта, влагалища, зачастую и носоглотки, редко кожи.
Достаточно серьезная проблема, если кандидозная пневмония развивается у иммунокомпроментированных больных (осложнения в 90% случаях). При наличии кандидозного поражения слизистых у онкогематологических пациентов с нейтропенией в случае не проведения соответствующего лечения болезнь приобретает прогрессирующий характер. У лихорадящих пациентов с нейтропенией не реагирующих на лечение антибиотиками широкого спектра действия возникает большой риск возникновения клинически значимого кандидоза легких (в 20% случаев).
Частые вспышки появления кандидоза возникают среди работающих бань, овощных консервных заводов, кондитерских фабрик, а также в детских учреждениях. У многих людей наблюдается наличие аллергии на грибы Candida, это выражается в определенной реакции больных при употреблении вина, пива, дрожжевого хлеба, шампанского.
Патогенез кандидоза
В патогенезе кандидоза существует пять последовательных фаз:
- адгезия микромицетов на поверхности эпителиальных барьеров;
- возбудитель существенно увеличивается в количестве и проникает через эпителий;
- происходит взаимодействие Candida с клеточными элементами соединительных тканей;
- грибы Candida проникают в сосудистое русло;
- диссеминация возбудителя по организму с последовательным формированием в органах дыхательной системы кандидозных очагов поражений.
Случаи с развитием всех фаз микоза встречаются у больных с глубокими нарушениями иммунной системы. Развитие острой кандидозной пневмонии возможно в результате нисходящего инфицирования переходящее с бронхов или как следствие лимфогематогенного обсеменения.
Клиническая картина
Существует две разновидности инвазивного кандидоза легких:
- первичная кандидозная пневмония. Образовывается в легких при аспирации возбудителя, развивается довольно редко;
- вторичная кандидозная пневмония. Возникает в результате гематогенной диссеминации Candida spp из других источников. Проявляется у 14-40% больных с наличием острого диссеминированного кандидоза.
Очень важно умение различать инвазивный кандидоз легких с характерным высоким процентом летального исхода, от более безопасного поверхностного кандидоза бронхов и трахей. Так же возможно растеряться при определении конечного диагноза кандидоза легких в сравнении с чаще всего не требующим лечением поверхностной колонизации дыхательных путей. Вместе со всем вышесказанным колонизация дыхательных путей и поверхностный кандидоз довольно часто сопровождаются наличием у больных инвазивного кандидоза.
Самыми распространенными симптомами кандидоза легких является:
- кровохарканье;
- фебрильная температура тела;
- одышка;
- кашель;
- характерные боли в области грудной клетки.
Также довольно часто встречаются случаи, когда инвазивный кандидоз легких развивается и без наличия вышеперечисленных симптомов. Такая ситуация может произойти, если больной находится в тяжелом состоянии либо ему проводят ИВЛ. Клиническое отображение болезни может сильно меняться в зависимости от фактора риска, иммунного статуса пациента, главного заболевания, анатомической локализации инфекции и ее распространения.
Существует две формы кандидозной пневмонии, а именно: острая форма; хроническая форма – наблюдается у взрослых, чаще всего не замечена на фоне любого воспалительного заболевания дыхательных путей, при лечении антибиотиками наблюдается ухудшение общего состояния больного, усилением одышки, кашля.
Для острой формы кандидоза с поражением легких характерны такие признаки:
- происходит выделение культуры грибов Candida в анализах крови и других, биологически стерильных жидкостях;
- положительные результаты проведения серологических тестов;
- наблюдается наличие очагов-отсевов на кожном покрове больного;
- определение нитчатой формы возбудителя в патологических материалах;
- при осмотре глазного дна наблюдается наличие очагов белого или желтоватого оттенка;
- при проведении компьютерной томографии легких наблюдается большое количество мелких, милиарных очагов, расположенных по периферии;
- наличие сухого кашля, при осмотре хрипов не наблюдается;
- при проведении компьютерных исследований ультразвуком наблюдается наличие очагов деструкции размером до 2см в селезенке, печени и т.д.;
- наличие грибов Candida в двух посевах мокроты, сделанных в разное время;
- устойчивая лихорадка либо ее возврат на фоне лечения антибиотиками широкого спектра.
Лечение
Существуют определенные показания к началу антифунгальной терапии у больных без нейтроперии:
- развитие кандидов нескольких локусов;
- наличие большого количества факторов риска.
Целью проведения лечения является устранение клинико-лабораторных признаков и симптомов заболевания, при этом уменьшая риск возникновения рецидивов.
При инвазивном кандидозе легких без нейтропении применяются такие разновидности лечения:
- флуконазол, назначается по 400 мг/сутки;
- амфотерицин В, по 0,5-1,0 мг/кг/сутки;
- каспофунгин, первая доза составляет 70 мг, далее по 50 мг/сутки;
- липосомальный амфотерицин В, по5 мг/кг/сутки;
- липидный комплекс амфотерицина В, по 5 мг/кг/сутки.
В случае если чувствительность C. Glabrata низкая к флуконазолу, разрешается увеличение дозы до 800 мг/сутки, либо поменять препарат и использовать амфотерицын В, либо каспофунгин. Каспофунгин — достаточно сильный препарат по отношению ко многим видам Candida.
При инвазивном кандидозе легких с наличием нейтропении чаще всего назначается применение амфотерицина В, либо разновидности его форм в тех же дозировках. Флуконазол и амфотерицин В обладают хорошим свойством проникновения в плевральную полость. Исходя из этого, проведение интраплевральных инъекций данных препаратов не целесообразна.
При наличии диссеминированного кандидоза у лихорадящих пациентов без нейтропении проводится эмпирическая терапия. Она включает в себя применение амфтерицина В внутривенно, а также флуконазол перорально или внутривенно.
У иммунокомпетентных людей при наличии катетерозависимой фунгемии проводится удаление катетера, и назначаются внутривенно такие препараты:
- каспофунгин, первая доза составляет 70 мг, далее 50 мг/сутки;
- амфотерицин В, 0,5-1,0 мг/кг/сутки;
- флуконазол, 400 мг/сутки.
Источник


