Лимфоузлы при кандидозе кишечника
Лимфатические узлы — основной барьер на пути продвижения патологических клеток по всему организму. Их воспаление в паховой области часто встречается при молочнице (кандидозе). Этому заболеванию подвержены как мужчины, так и женщины. Одним из общих клинических проявлений молочницы для обоих полов считается увеличение, уплотнение, иногда болезненность лимфатических узлов. Подобные симптомы нельзя оставлять без внимания, следует незамедлительно обратиться к врачу и начать лечение.
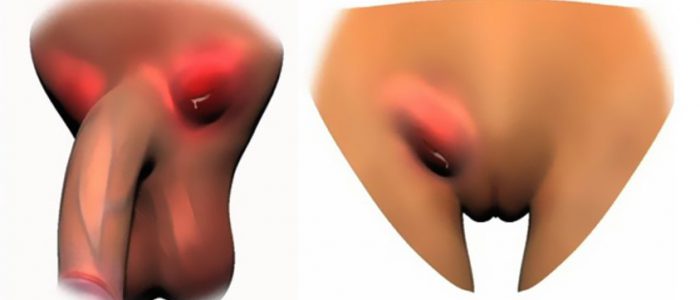
Виды и причины воспаления лимфоузлов
Разновидности
У женщин паховый лимфаденит, как и молочница, встречается значительно чаще, чем у мужчин, это обусловлено различиями в структуре и функционировании мочеполовой системы и малого таза.
Основная задача лимфатической системы — защитить человека от широкого распространения патологических микроорганизмов, которые попадая из очагов возникновения и обострения заболевания, циркулируют по крови и лимфе. Лимфоузлы выступают естественными фильтрами, которые накапливают в себе атипичные клетки или инфекции, тем самым, не давая им распространяться дальше. Разновидности лимфаденита указаны в таблице.
| Виды лимфаденита | Проявления | Потенциальная опасность | |
| Серозный |
|
| |
| Гнойный |
|
| |
Вернуться к оглавлению
Причины и провоцирующие факторы
 Воспаление лимфоузлов часто наблюдают на фоне снижения защитных функций иммунной системы.
Воспаление лимфоузлов часто наблюдают на фоне снижения защитных функций иммунной системы.
Иногда лимфатические узлы в паховой области воспаляются из-за ослабленного иммунитета, стрессов, хронических недугов, переохлаждения, нарушения процессов обмена в организме. Часто это происходит из-за стафилококковых и стрептококковых инфекций, но встречаются и другие причины. Основные факторы, провоцирующие воспалительные процессы в одном или нескольких лимфоузлов паховой зоны указаны в таблице.
| Провоцирующие факторы | Причины |
| Новообразования в области малого таза |
|
| Вирусные инфекции |
|
| Аллергические реакции |
|
| Травмы, растяжения, ушибы, операции в районе малого таза |
|
| Венерические заболевания |
|
| Иммунные расстройства |
|
| Инфекции |
|
| Воспалительные недуги в районе малого таза |
|
| Нарушение целостности кожных покровов на нижних конечностях |
|
| Медикаментозные препараты |
|
| Другие |
|
Вернуться к оглавлению
Молочница как одна из причины
 Воспаление – это реакция на быстрый рост грибка.
Воспаление – это реакция на быстрый рост грибка.
Лимфоузы часто воспаляются на фоне молочницы, поскольку это инфекционное заболевание, которое характеризуется интенсивным размножением грибковых микроорганизмов. Лимфатические узлы в паховой области препятствуют их быстрому распространению и воспаляясь, сигнализируют человеку о наличии аномального процесса в близлежащих органах или системах.
Вернуться к оглавлению
Симптомы воспаления лимфоузлов при кандидозе
В нормальном состоянии лимфатические узлы почти незаметны, не доставляют дискомфорта, имеют умеренно плотную структуру, четкие контуры, бобовидную, овальную или округлую форму. Воспалительные процессы в лимфоузлах характеризуются разнообразными проявлениями, такими как:
- увеличение размера, набухание, уплотнение узла;
- боль, дискомфорт, ломота в мышцах;
- болезненность, отечность в области лимфоузла;
- общая слабость, усталость;
- покраснение кожных покровов в районе пораженного участка;
- повышенная температура тела, озноб;
- изменение консистенции и изначальных контуров узлов;
- значительное увеличение СОЕ и лейкоцитов в лабораторных анализах крови;
- распространение на близлежащие узлы;
- стремительное или постепенное течение;
- выраженная симптоматика интоксикации;
- формирование опухоли в пораженной области.
Воспаление лимфоузлов — это симптом, указывающий на наличие патологического процесса в организме.
Вернуться к оглавлению
Как лечить?
Чтобы лечить патологию, сначала следует установить причину ее появления. Для этого нужно обратиться к одному из узкопрофильных специалистов:
- гинекологу;
- онкологу;
- венерологу.
 Окончательное выздоровление возможно только при комплексном подходе к лечению.
Окончательное выздоровление возможно только при комплексном подходе к лечению.
При лечении молочницы важно не останавливаться на полпути. Как правило, одного курса терапии недостаточного для полного устранения заболевания. В этот период наблюдается общее улучшение самочувствие и исчезновения основных симптомов, в том числе и нормализация лимфоузлов. Но для окончательной победы над инфекцией следует пройти комплексное и полноценное лечение.
Для лечения лимфоузлов при молочнице в области паха используются следующие способы:
- Консервативные. Антисептические повязки, избегание раздражения пораженного участка, антибиотики.
- Оперативные. Хирургическое вскрытие узла при наличии гнойного процесса.
При терапии воспаления лимфатических узлов следует обратиться за профессиональной медицинской помощью. Противопоказано заниматься самолечением, ведь это может стать причиной серьезных проблем со здоровьем и даже летального исхода. Основная терапия зависит от провоцирующего фактора, его патогенеза и этиологии. При назначении терапии учитывается общее состояние, особенности организма, пол, возраст, специфика основного заболевания, вид, степень, выраженность и проявления лимфаденита.
Воспаление лимфатических при молочнице узлов лечится при помощи:
- устранения первопричины;
- укрепления иммунитета;
- лекарственных средств;
- физиотерапевтических процедур.
Вернуться к оглавлению
Медикаментозные препараты
 Самолечение может осложнить болезнь.
Самолечение может осложнить болезнь.
Для борьбы с лимфаденитом при молочнице используются различные лекарственные средства как общего, так и локального применения. Их выбор обусловлен провоцирующим фактором, который вызвал воспаление лимфоузлов, а также запущенностью лимфаденита. Преимущественно используют следующие препараты:
- антисептики («Левомеколь»);
- антибиотики («Пеницилин»);
- антигрибковые («Пимафуцин»).
Вернуться к оглавлению
Народные средства
Иногда довольно эффективными в борьбе с лимфаденитом при молочнице оказываются народные средства. Различные отвары, чаи и настойки на органической основе используются как для локального, так и перорального применения. Народные рецепты основаны на различном применении крапивы, свеклы, одуванчика, чеснока, мяты, черники, эхинацеи. Применять эти средства можно только после консультации с врачом и определения причины основной патологии.
Источник
Лимфатические узлы — основной барьер на пути продвижения патологических клеток по всему организму. Их воспаление в паховой области часто встречается при молочнице (кандидозе). Этому заболеванию подвержены как мужчины, так и женщины. Одним из общих клинических проявлений молочницы для обоих полов считается увеличение, уплотнение, иногда болезненность лимфатических узлов. Подобные симптомы нельзя оставлять без внимания, следует незамедлительно обратиться к врачу и начать лечение.
У женщин паховый лимфаденит, как и молочница, встречается значительно чаще, чем у мужчин, это обусловлено различиями в структуре и функционировании мочеполовой системы и малого таза.
Основная задача лимфатической системы — защитить человека от широкого распространения патологических микроорганизмов, которые попадая из очагов возникновения и обострения заболевания, циркулируют по крови и лимфе. Лимфоузлы выступают естественными фильтрами, которые накапливают в себе атипичные клетки или инфекции, тем самым, не давая им распространяться дальше. Разновидности лимфаденита указаны в таблице.
- высокая температура;
- общая слабость;
- головная боль;
- плохое самочувствие;
- сильная боль в месте воспаления.
- гнойник, требующий хирургического удаления;
- сепсис;
- остеомиелит;
- септический артрит;
- флегмона;
- абсцесс;
- лимфоаденофлегмон;
- менингит;
- энцефалит;
- летальный исход.
Иногда лимфатические узлы в паховой области воспаляются из-за ослабленного иммунитета, стрессов, хронических недугов, переохлаждения, нарушения процессов обмена в организме. Часто это происходит из-за стафилококковых и стрептококковых инфекций, но встречаются и другие причины. Основные факторы, провоцирующие воспалительные процессы в одном или нескольких лимфоузлов паховой зоны указаны в таблице.
- онкология;
- фурункулез;
- патологии крови;
- болезни печени;
- гормональные нарушения;
- грыжа;
- кожные аномалии;
- камни в почках;
- менструация у женщин.
Лимфоузы часто воспаляются на фоне молочницы, поскольку это инфекционное заболевание, которое характеризуется интенсивным размножением грибковых микроорганизмов. Лимфатические узлы в паховой области препятствуют их быстрому распространению и воспаляясь, сигнализируют человеку о наличии аномального процесса в близлежащих органах или системах.
В нормальном состоянии лимфатические узлы почти незаметны, не доставляют дискомфорта, имеют умеренно плотную структуру, четкие контуры, бобовидную, овальную или округлую форму. Воспалительные процессы в лимфоузлах характеризуются разнообразными проявлениями, такими как:
- увеличение размера, набухание, уплотнение узла;
- боль, дискомфорт, ломота в мышцах;
- болезненность, отечность в области лимфоузла;
- общая слабость, усталость;
- покраснение кожных покровов в районе пораженного участка;
- повышенная температура тела, озноб;
- изменение консистенции и изначальных контуров узлов;
- значительное увеличение СОЕ и лейкоцитов в лабораторных анализах крови;
- распространение на близлежащие узлы;
- стремительное или постепенное течение;
- выраженная симптоматика интоксикации;
- формирование опухоли в пораженной области.
Воспаление лимфоузлов — это симптом, указывающий на наличие патологического процесса в организме.
Чтобы лечить патологию, сначала следует установить причину ее появления. Для этого нужно обратиться к одному из узкопрофильных специалистов:
- гинекологу;
- онкологу;
- венерологу.
Окончательное выздоровление возможно только при комплексном подходе к лечению.
При лечении молочницы важно не останавливаться на полпути. Как правило, одного курса терапии недостаточного для полного устранения заболевания. В этот период наблюдается общее улучшение самочувствие и исчезновения основных симптомов, в том числе и нормализация лимфоузлов. Но для окончательной победы над инфекцией следует пройти комплексное и полноценное лечение.
Для лечения лимфоузлов при молочнице в области паха используются следующие способы:
- Консервативные. Антисептические повязки, избегание раздражения пораженного участка, антибиотики.
- Оперативные. Хирургическое вскрытие узла при наличии гнойного процесса.
При терапии воспаления лимфатических узлов следует обратиться за профессиональной медицинской помощью. Противопоказано заниматься самолечением, ведь это может стать причиной серьезных проблем со здоровьем и даже летального исхода. Основная терапия зависит от провоцирующего фактора, его патогенеза и этиологии. При назначении терапии учитывается общее состояние, особенности организма, пол, возраст, специфика основного заболевания, вид, степень, выраженность и проявления лимфаденита.
Воспаление лимфатических при молочнице узлов лечится при помощи:
- устранения первопричины;
- укрепления иммунитета;
- лекарственных средств;
- физиотерапевтических процедур.
Вернуться к оглавлению
Для борьбы с лимфаденитом при молочнице используются различные лекарственные средства как общего, так и локального применения. Их выбор обусловлен провоцирующим фактором, который вызвал воспаление лимфоузлов, а также запущенностью лимфаденита. Преимущественно используют следующие препараты:
Иногда довольно эффективными в борьбе с лимфаденитом при молочнице оказываются народные средства. Различные отвары, чаи и настойки на органической основе используются как для локального, так и перорального применения. Народные рецепты основаны на различном применении крапивы, свеклы, одуванчика, чеснока, мяты, черники, эхинацеи. Применять эти средства можно только после консультации с врачом и определения причины основной патологии.
По материалам etogribok.ru
Кандидоз – инфекционное заболевание, при котором кожа и слизистые оболочки внутренних органов человека поражаются дрожжеподобными грибками Candida. Грибки этого рода имеют более 170 видов. Обнаружить их можно практически повсюду — от овощей, фруктов и почвы, на которой они выращены, до предметов домашнего пользования и самого организма человека.
Грибки Candida представляют собой одноклеточные микроорганизмы, имеющие хорошую защиту от внешних агрессивных факторов, в том числе и от действия лекарственных препаратов. Способность грибков легко усваивать глюкозу и ее соединения, объясняет почему так часто кандидозы развиваются у людей, страдающих сахарным диабетом.
Однако данное заболевание может появиться и у других людей, чьи защитные силы организма ослаблены вследствие:
тяжелых инфекций, иммунодефицитных состояний,
лечения антибиотиками или гормонами-кортикостероидами,
Дети, пожилые люди и беременные женщины также входят в группу риска по вероятности развития кандидозов.
Источник заражения может находиться как вне организма, так и внутри его при снижении местной защиты. Патогенный грибок, паразитирующий в клетках эпителия, может постепенно проникать все глубже и глубже в ткань. При отсутствии адекватного лечения вяло текущий процесс может длиться годами до очередного обострения в момент ослабления иммунной системы.
Различают несколько форм кандидоза, в зависимости от его степени развития и места расположения пораженной ткани или органа:
хронический генерализованный кандидоз,
кандидоз гладкой кожи и ее придатков,
При кандидозе кожи и ее придатков очаги поражения наиболее часто находятся в крупных складках кожи:
под молочными железами и в подмышечных впадинах.
Кожа между пальцами чаще поражается у тех взрослых и детей, у которых имеются предрасположенность или наличие кожных заболеваний на ладонях, стопах и других участках гладкой кожи туловища или конечностей.
Такие грибковые поражения начинаются в виде мелких 1-2 мм пузырьков, которые впоследствии вскрываются, с образованием эрозивных участков. Со временем площадь поражения инфекцией может увеличиваться за счет слияния с другими такими же участками.
Поврежденный участок темно-красного цвета имеет неправильную форму с полоской отслаивающегося эпидермиса по краям. За пределами кожных складок очаги выглядят как красные пятна, шелушащиеся в центре, вокруг которых могут образовываться мелкие пузырьки.
При поражении ногтей в первую очередь страдает околоногтевой валик, на котором появляется покраснение, припухлость, он утолщается, а кожа вокруг наоборот истончается и шелушится. В связи с этим нарушается питание и самого ногтя, который постепенно истончается, отделяется от ложа и приобретает желто-коричневый цвет.
В межпальцевых складках кандидоз обычно фиксируется у людей, которые по роду своей деятельности имеют постоянный контакт с водой. Наиболее часто очаги располагаются между 3-4 и 4-5 пальцами кистей рук, где ощущается жжение, зуд, а со временем появляются и трещины на коже. При локализации на стопах и ладонях на пораженных участках наблюдается шелушение, отслоение и ороговение эпидермиса с бороздами грязно-коричневого цвета.
При кандидозном стоматите (молочнице) на слизистой полости рта появляется творожистый белый налет. Чаще всего от него страдают новорожденные и люди, пользующиеся зубными протезами. Сначала на инфицированных участках появляются покраснения, отечность слизистой (щеки, десна, язык), потом зона поражения увеличивается, приобретает насыщенно красный цвет и на ней появляется творожистый налет.При стоматите обычно не бывает воспаления лимфатических узлов или повышения температуры тела.
При хроническом кандидозном стоматите налеты приобретают более плотную структуру, а при удалении под ним четко просматривается эрозия. Размер инфицированного языка увеличивается, на нем появляются глубокие борозды с желто-коричневым налетом на дне.
При кандидозе желудка колонии грибка поселяются в местах эрозивных или язвенных повреждений, замедляя их заживление, вызывая кровоточивость и боль. Кандидоз желудка является формой висцерального кандидоза, который чаще всего развивается у людей с язвенной болезнью и пониженной кислотностью желудочного сока.
При кандидозе кишечника больной жалуется на дискомфорт в животе, газообразование, спазмы и понос. Развитию заболевания способствует длительное лечение антибиотиками. Однако окончательный диагноз можно поставить только по результатам исследования кишечной флоры.
Урогенитальный кандидоз обычно проявляется в виде вульвовагинита — молочницы у женщин, а у мужчин и баланитом в сочетании с уретритом. Благоприятные условия для возникновения кандидозного вульвовагинита создаются ношением синтетического белья и неправильным использованием гигиенических прокладок, что способствует повышению температуры и влажности в этой зоне, негативно сказывающихся на структуре верхних слоев кожи.
При вульвовагините (воспалении вульвы) больные жалуются на жжение и зуд в половых путях, возле и внутри влагалища, где появляются очаги гиперемии (покраснения), белесые пятна и творожистые выделения. Ощущение зуда особенно усиливается к вечеру и во время ночного сна, а также после гигиенических процедур, во время менструаций и после длительной ходьбы.
При баланите больной жалуется на зуд, головка его полового члена приобретает красный цвет, на ней появляются белый налет и эрозии.
При кандидозе губ их кайма приобретает синюшный оттенок, а поверхность покрывается шелушением с отделением сероватых пластинок. Верхний слой губ истончается и собирается в сухие складки.
При кандидозе уголков рта (заедах) фиксируются такие симптомы, как эрозии или трещины на инфицированных участках, имеющие четкие границы.
Главными причинами хронического кандидоза, рецидивирующего до 4 раз в год, считают неправильное лечение острой формы заболевания и ослабление иммунитета. Кроме того на развитие данного хронического заболевания могут повлиять:
дисбактериоз кишечника вследствие длительного приема антибиотиков,
продолжительное лечение гормональными препаратами,
хронические болезни печени, кишечника и почек,
неправильный образ питания,
беспорядочная половая жизнь,
неправильный прием пробиотиков .
Рецидив может также спровоцировать:
у женщин — месячные, длительный прием гормональных контрацептивов и злоупотребление диетами,
у мужчин — злоупотребление никотином, алкоголем и неправильный образ жизни.
При хроническом генерализованном кандидозе инфекционный процесс сначала развивается на слизистой рта, потом его очаги фиксируются на губах, затем инфицируется волосистая часть головы, половые органы, поверхности кожи на теле больного и его ногти. В очагах поражения грибком отмечают отеки, покраснения, шелушения, напоминающие псориаз или пиодермию.
При этом могут поражаться и ткани внутренних органов: почек, легких, сердца, глаз. Самая тяжелая форма заболевания — кандида-сепсис, когда грибковая инфекция из первичного очага разносится кровотоком по организму, вызывая массовое поражение внутренних органов. Нередко грибковый сепсис приводит к летальному исходу.
Хронический генерализованный кандидоз может начать развиваться еще в детском возрасте при ослаблении всех уровней защиты иммунной системы ребенка, а также при сахарном диабете и нарушениях в работе щитовидной железы.
Такая форма заболевания мало похожа на обычную молочницу или стоматит, ее легко спутать с бактериальной инфекцией, поражением, аутоиммунной или аллергической природы. Грибок, глубоко проникший в ткани организма, становится недосягаемый для действия препаратов не только наружного применения, но и некоторых лекарств системного действия.
Распространяясь и захватывая новые участки тканей, грибковая инфекция может менять локацию очагов поражения, в которых нередко развиваются гнойные воспаления.
При попадании грибка в кровеносное русло, инфекция разносится по всему организму, что чревато серьезными последствиями в виде кровотечений, извращенных аллергических реакций и сепсиса.
Очень опасно такое распространение у женщин, вынашивающих ребенка, так как способно создать условия для срыва беременности и инфицирования плода.
Постановка диагноза происходит на основании характерных симптомов данного заболевания.
Чтобы выявить вид возбудителя инфекции проводится бактериологическое исследование, при котором делается бакпосев материала пациента на питательные среды.
Проводятся исследования крови на антитела к клеткам грибка, позволяющие определить грибковую причину заболевания.
Исследование уровня иммуноглобулинов А и М позволяет определить состояние иммунитета человека, его способность противостоять закреплению грибковой инфекции на слизистых оболочках.
При установлении диагноза важно не спутать кандидоз:
со стоматитом другого происхождения (например, токсических), при которых также бывают фибринозные налеты, ошибочно принимаемые за грибковые колонии
с лейкоплакией, при которой участки дистрофического изменения слизистой похожи на белесые пятна при кандидозе
с проявлениями вторичного сифилиса на слизистых рта
с дифтерией, при которой, в отличии от кандидоза, отмечаются: интоксикация организма, воспаление лимфоузлов и отек мягких тканей
с туберкулезом или новообразованиями в органах дыхания, проявления которых имеют некоторое сходство с симптомами кандидозного поражения легких.
Крайне важно вовремя распознать кандидоз кишечника, не спутать его, например, с дизентерией, при лечении которой применяются антибиотики. Ведь подобная терапия может только ухудшить состояние больного кандидозом.
При легких формах заболевания можно обойтись и без обращения к специалисту. Иногда достаточно использовать наружные средства и народные способы лечения, чтобы наступило выздоровление.
Если же наблюдается распространение очагов поражения, несмотря на предпринятые меры, повысилась температура, лимфоузлы увеличились или стали болезненными, то визит к врачу лучше не откладывать, чтобы болезнь не приняла угрожающих масштабов или не перешла в хроническую форму.
Лечение кандидоза заключается в подавлении избыточного развития грибков с помощью специальных препаратов противогрибкового действия — антимикотиков. Эти лекарственные средства делятся на следующие группы:
В основном противогрибковые препараты применяются 1 – 2 раза в сутки местно в виде:
растворов (йод и анилиновые красители),
Если такое лечение не дает ожидаемого эффекта, применяют таблетки системного действия и инъекционные препараты.
В качестве общеукрепляющей терапии назначаются витамины В6, В2, аскорбиновая и никотиновая кислота. При этом рекомендуется диета, богатая несладкими углеводами и белками.
По результатам исследований иммунного и эндокринного статуса, состава кишечной флоры, при необходимости производится корректировка применяемых средств и назначается лечение выявленных заболеваний.
К народным способам лечения относится применение лекарственных растений , обладающих вяжущим и противовоспалительным эффектом в виде отваров, полосканий и примочек (ромашка,зверобой, календула, кора дуба, черемуха, чистотел).
В качестве лечебного питания широко применяются продукты, содержащие фитонциды, питательные вещества, витамины и кислоты, подавляющие грибковую инфекцию (простокваша, блюда с чесноком, домашний квас, настой чайного гриба).
Для восстановления эпителиальной ткани специалисты народной медицины советуют пить морковный сок,а также использовать его в виде примочек и полосканий.
Вместо сахара рекомендуется использовать натуральные продукты-подсластители, такие как стевия и солодка.
Главное в профилактике кандидоза — его предотвращение. В группе риска находятся те, кто накануне прошел курс лечения:
Своевременное обследование и выявление носительства грибковой инфекции с последующим назначением противогрибковых средств может предотвратить развитие заболевания. Кроме того, медики советуют:
При наличии кандидоза мочеполовой системы у одного из половых партнеров проводить лечение обоим одновременно.
Заниматься спортом, закаливанием, чтобы укрепить организм и повысить сопротивляемость к этой и другим видам инфекций.
При наличии дисбактериоза употреблять кисломолочные продукты, богатые на лакто- и бифидобактерии, квашеные овощи, а также каши из цельнозерновых круп с элементами оболочки злаков.
Использовать специальные лекарственные средства для восстановления здоровой микрофлоры.
Изъять из обихода мыло и зубную пасту с антибактериальными добавками.
Не носить белье и одежду из синтетических материалов, создающих парниковый эффект на коже.
По материалам www.likar.info
Источник

