Литература по врожденной краснухе
Краснуха – острозаразное вирусное заболевание, характеризующееся пятнисто-папулезными высыпаниями на коже, слабо выраженными катаральными явлениями со стороны дыхательных путей и увеличенными периферическими лимфатическими узлами, особенно затылочными.
Риск и характер проявления «синдрома врожденной краснухи» (СВК) зависят от периода беременности к моменту заболевания. При инфицировании женщины на первой неделе беременности поражение плода возникает в 75-80% случаев, на 2-4 неделе – 60%, на 5-8–й неделе– 30% и на 9-12-й неделе –в 8%. При инфицировании 4 месяце беременности врожденные пороки формируются в 1,4-5,7% случаев, на 5 месяце беременности и позже – в 0,4-1,7%.
Неблагоприятное влияние краснушной инфекции на плод проявляется так-же спонтанными абортами (10-40%), мертворождением (20%), смертью в неона-тальном периоде (10-25%). Частота мертворождений составляет около 10% при заболевании женщин в первом триместре, 5% при заболевании во втором и 2% — в третьем триместре. По данным некоторых исследований врожденная краснуха яв-ляется причиной смерти в 20% случаев от числа всех умерших от внутриутроб-ных инфекций.
Впервые в литературе краснуха упомянута в XVI в. Ж. де Байю. В 1829г. Вагнер впервые указал на отличие этого заболевания от скарлатины и кори. В 1881 году оно официально выделенно в отдельную нозологическую форму.
Этиология
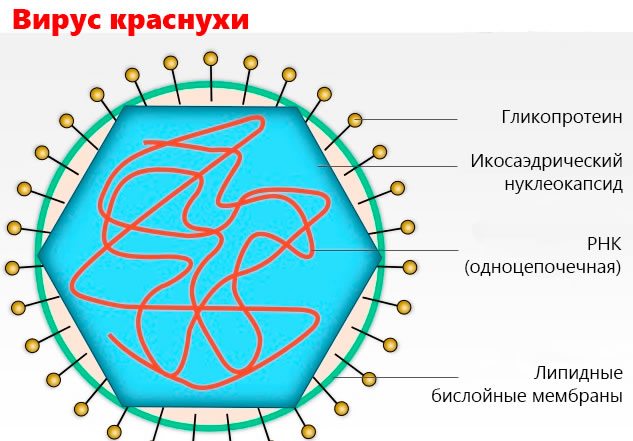
. Возбудитель краснухи принадлежит к семейству Togaviridae, является вирусом — Rubivirus, который имеет белково-жировую оболочку, внутри которой содержится геном, содержащий одну молекулу РНК. Диаметр вириона 60-70 нм. Вирус краснухи большей частью сферичен, имеет центральный нуклеоид, размещенный в оболочке. Вирус краснухи содержит рибонуклеиновую кислоту (РНК). Ингибиторы синтеза дезоксирибонуклеиновой кислоты (5-фтордезоксиуридин, 5-бромдезоксиуридин) не влияют на его размножение.
Вирус нестоек во внешней среде, термолабилен. Быстро погибает под действием ультрафиолетовых лучей (полная потеря инфекционности достигается за 40 секунд), изменений pH в кислую (ниже 6,6) и щелочную (выше 8,1) сторону, при комнатной температуре выживает в течение нескольких часов. Хорошо переносит замораживание. Эфир , ацетон , хлороформ инактивируют вирус за 10 минут.
Эпидемиология.
дети с врожденной краснухой, в организме вирус может сохранятся до 1,5 года и более, а также больные скрытой формой инфекции, которых среди взрослых в 6 раз больше, чем больных.
Инкубационный период
составляет 11-23 дня.
Механизм заражения
вертикальный (от матери к плоду от матери, заболевшей в первые 3 мес. беременности.)
В возникновении врожденной краснухи первостепенное значение имеет циркуляция вируса у матери и инфицирование плаценты, приводящее к некротическим изменениям последней, что способствует проникновению вируса в плод. Врожденная краснуха проявляется с различной частотой в зависимости от сроков беременности, в которые происходит заболевание женщины.
заболеваемость краснухой проявляется в основном в виде вспышек в отдельных коллективах, а не в виде эпидемий. Однако в середине 60-х гг. в США разразилась эпидемия краснухи, которая приобрела катастрофические размеры. С 1963 по 1965 год краснухой переболело почти 2 млн. человек (в том числе 50 тысяч беременных женщин, что привело к рождению около 20 тысяч детей с врожденными уродствами.
Патогенез.
Существуют два основных типа патогенеза и клинических проявлений краснухи: приобретенный и врожденный
В случае приобретенной инфекции вирус проникает в организм через слизистые оболочки дыхательных путей, где в период инкубации размножается. За неделю до появления высыпаний наступает вирусемия. Возбудитель обладает дермато- и лимфотропизмом, гематогенно разносится по всему организму и обнаруживается в это время в моче и в кале. Из носоглотки он начинает выделяться уже за 7 — 10 дней до начала периода высыпаний. С появлением вируснейтрализующих антител (1 — 2-й день высыпаний) выделение его прекращается. Но возможно обнаружение вируса в носоглоточной слизи ещё в течение недели.
Патогенез поражений плода при врожденной краснухе
обусловлен двумя моментами — хроническим характером инфекции и блокировкой процессов митоза. В период вирусемии у беременных матерей в значительной части случаев (70-90%) происходит заражение плода . Размножение вируса, начавшееся в организме плода, часто продолжается до родов и после рождения. В некоторых случаях такой инфекции развиваются выраженные уродства. Первичным механизмом, при котором вирус вызывает врожденные аномалии, является подавление митозов, ведущее к нарушениям роста и дифференцирования тканей.
Врожденная краснуха может проявиться в поражении почти любого органа, однако наиболее характерна определенная триада (классическая триада Грега)- катаракта , глухота (дегенерация улитки) и врожденные пороки сердца.
Кроме классического («малого») синдрома существует расширенный синдром врожденной краснухи («большой» синдром врождённой краснухи), который характеризуется множеством аномалий:
1. Поражение головного мозга (анэнцефалия, микроцефалия, гидроцефалия). Часто наблюдается нарушение сознания, сонливость, раздражительность, признаки повышения внутричерепного давления. Судороги могут продолжаться и за пределами периода новорожденности; они, как и увеличение концентрации белка в ликворе, имеют неблагоприятное прогностическое значение.
2. Пороки развития сердца и сосудов (открытый артериальный проток, стеноз легочной артерии, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрада Фалло, коарктация аорты, транспозиция магистральных сосудов).
3. Поражение глаз (глаукома, катаракта, микрофтальмия, ретинопатия).
4. Пороки развития скелета (незаращение твёрдого нёба, линейные участки просветления и повышение плотности трубчатых костей по продольной оси метафизов).
5. Пороки развития мочеполовых органов и пищеварительной системы.
6. Поражение органов слуха (глухота).
7. Другие поражения (гепатоспленомегалия, реактивный гепатит, тромбоцитопеническая пурпура, интерстициальная пневмония, миокардит).
При наличии двух из основных симптомов (катаракта, глаукома, порок сердца, глухота, пигментная ретинопатия) или одного из этих симптомов плюс одного из дополнительных симптомов (пурпура, спленомегалия, микроцефалия, отставание в умственном развитии) заболевание считается не противоречащим диагнозу врождённой краснухи даже при отсутствии лабораторного подтверждения.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии, отмечаются признаки гуморального и клеточного иммунодефицита. В дальнейшем у лиц с врожденной краснухой высока вероятность развития сахарного диабета или прогрессирующего подострого панэнцефалита.
Кроме тератогенного воздействия вируса на плод могут встречаться и другие виды осложнений беременности: невынашивание (10-40%); мертворождение (20%); ранняя неонатальная смертность (25%); общее недоразвитие, сепсис.
Патология нервной системы у детей с антителами проявлялась в форме микроцефалии, судорог, спастических парезов, грубой задержки психомоторного развития. Неврологические расстройства сопровождались поражением и других органов и систем — врожденными пороками сердца, катарактами, глухотой. Нарушение формирования нервной системы под воздействием краснухи может быть опосредовано несколькими механизмами: прямым цитодеструктивным действием возбудителя, селективным торможением роста клеток, воздействием вируса на генетический аппарат клетки, ишемией и гипоксией тканей плода в результате поражения сосудов плаценты.
Окончательный диагноз врожденной краснухи ставят на основании анализа данных клинико-эпидемиологических и лабораторных исследований. При наличии клинических признаков внутриутробной краснухи лабораторным подтверждением этой инфекции являются в первом полугодии жизни ребенка выделение вируса краснухи, выявление высоких уровней антител к вирусу и обнаружение специфических IgM; во втором полугодии — обнаружение высоких уровней вирусспецифических антител и низкоавидных IgG антител к вирусу краснухи. При отсутствии лабораторного подтверждения диагноза клинический диагноз СВК основывается на выявлении двух любых основных симптомов (катаракта или врожденная глаукома, врожденный порок сердца, глухота, пигментная ретинопатия) или сочетания одного из указанных основных симптомов и еще одного из дополнительных симптомов (пурпура, спленомегалия, желтуха, микроцефалия, менингоэнцефалит, изменения костей и отставание в умственном развитии) .
Лечение детей с врожденной краснухой должно осуществляться в стационаре. В зависимости от активности текущей инфекции лечение проводят препаратами рекомбинантного интерферона и интерфероногенами. Лечение пороков развития проводят в профильных стационарах, где осуществляются их коррекция и реабилитационные меры .
К мерам неспецифической профилактики
краснухи и ее тератогенных последствий относят исключение контактов беременных с больными краснухой, своевременную и точную диагностику краснухи у заболевших беременных с подозрением на краснуху, расшифровку этиологии очагов экзантемных заболеваний, где оказались беременные, определение иммунного статуса, серологического надзора за неиммунными (восприимчивыми) лицами.
Наиболее эффективным путем защиты от приобретенной и врожденной краснухи признается иммунизация населения живыми аттенуированными вакцинами против краснухи.
Источник
ÊÐÀÑÍÓÕÀ
Êðàñíóõà ïðåäñòàâëÿåò ñîáîé óìåðåííî çàðàçíîå âèðóñíîå çàáîëåâàíèå äåòñêîãî âîçðàñòà, õàðàêòåðèçóþùååñÿ ñëàáîâûðàæåííûìè îáùèìè íàðóøåíèÿìè, íàëè÷èåì ìåëêîïÿòíèñòîé ýêçàíòåìû è óâåëè÷åíèåì ëèìôàòè÷åñêèõ óçëîâ. Ó äåòåé ñòàðøåãî âîçðàñòà è âçðîñëûõ èíôåêöèÿ èíîãäà ïðîòåêàåò òÿæåëî, ñîïðîâîæäàÿñü âîâëå÷åíèåì â ïðîöåññ ñóñòàâîâ è ïóðïóðîé.
Ýòèîëîãèÿ. Âèðóñ êðàñíóõè íåñòîåê âî âíåøíåé ñðåäå, áûñòðî ïîãèáàåò ïîä âîçäåéñòâèåì óëüòðàôèîëåòîâûõ ëó÷åé, îáû÷íûõ äåçèíôåêòàíòîâ, ïðè êîìíàòíîé òåìïåðàòóðå âûæèâàåò â òå÷åíèå íåñêîëüêèõ ÷àñîâ. Õîðîøî ïåðåíîñèò çàìîðàæèâàíèå.
×åëîâåê åäèíñòâåííûé èñòî÷íèê èíôåêöèè. Èñòî÷íèêîì çàðàæåíèÿ äëÿ îêðóæàþùèõ ìîæåò áûòü íîâîðîæäåííûé ñ âðîæäåííîé êðàñíóõîé, âûäåëÿþùèé âîçáóäèòåëü â òå÷åíèå 16 ìåñÿöåâ, èíîãäà äîëüøå. Áîëüíîé ÷åëîâåê íà÷èíàåò âûäåëÿòü âèðóñ çà 57 äíåé äî âûñûïàíèé è îñòàåòñÿ çàðàçíûì â òå÷åíèå 57 äíåé ïîñëå îêîí÷àíèÿ ïåðèîäà âûñûïàíèé. Âîçáóäèòåëü ðàñïðîñòðàíÿåòñÿ îò ÷åëîâåêà ê ÷åëîâåêó âîçäóøíî-êàïåëüíûì ïóòåì âî âðåìÿ ÷èõàíèÿ, êàøëÿ, ïðè êðèêå, ðàçãîâîðå è ò. ï. Äëÿ èíôèöèðîâàíèÿ òðåáóåòñÿ áîëåå òåñíûé, ÷åì ïðè êîðè è âåòðÿíêå, êîíòàêò, ïîñêîëüêó êîíòàãèîçíîñòü êðàñíóõè íåâåëèêà. Ðèñê çàðàæåíèÿ óâåëè÷èâàåòñÿ ïðè ñêó÷åííîñòè, â íåáëàãîïðèÿòíûõ ñàíèòàðíûõ óñëîâèÿõ (ïëîõî ïðîâåòðèâàåìûå ïîìåùåíèÿ ñî ñêîïëåíèåì ëþäåé èíòåðíàòû, îáùåæèòèÿ è äð.). Êðîìå òîãî, ñóùåñòâóåò åùå îäèí àêòóàëüíûé ïóòü ïåðåäà÷è âîçáóäèòåëÿ òðàíñïëàöåíòàðíûé èëè âåðòèêàëüíûé, îò ìàòåðè ê ïëîäó. Âîçáóäèòåëü êðàñíóõè îáëàäàåò òåðàòîãåííûì äåéñòâèåì, ò. å. ïðèâîäèò ê ôîðìèðîâàíèþ ïîðîêîâ ðàçâèòèÿ ïëîäà.
Âîñïðèèì÷èâîñòü ê êðàñíóõå âñåîáùàÿ è îò âîçðàñòà íå çàâèñèò, à çíà÷èò, ïðè âñòðå÷å ñ âîçáóäèòåëåì çàáîëåâàåò êàæäûé, íå èìåþùèé èììóíèòåòà ê íåìó. Äåòè äî 1 ãîäà çà ñ÷åò ïàññèâíîãî èììóíèòåòà, ïðèîáðåòåííîãî îò ìàòåðè, áîëåþò ðåäêî. Ìàêñèìàëüíàÿ çàáîëåâàåìîñòü îòìå÷àåòñÿ â âîçðàñòå 36 ëåò. Ìàëü÷èêè è äåâî÷êè çàáîëåâàþò îäèíàêîâî ÷àñòî. ×àùå áîëåþò «îðãàíèçîâàííûå» äåòè.
×àñòü æåíùèí äåòîðîäíîãî âîçðàñòà (îò 10 äî 20 %), íå ïåðåáîëåâøèõ êðàñíóõîé, íå èìåþò àíòèòåë. Ïîýòîìó ðèñê èíôèöèðîâàíèÿ âî âðåìÿ áåðåìåííîñòè, îïàñíîãî äëÿ ïëîäà, ó òàêèõ æåíùèí äîñòàòî÷íî âåëèê.
Äëÿ êðàñíóõè õàðàêòåðíà ñåçîííîñòü çàáîëåâàåìîñòè ìàêñèìàëüíîå ÷èñëî çàáîëåâøèõ îòìå÷àåòñÿ â ìàðòå-èþíå.
Êëèíèêà. Èíêóáàöèîííûé ïåðèîä ñîñòàâëÿåò 1421 äåíü. Ïðîäðîìàëüíûé ïåðèîä ïðîäîëæàåòñÿ 13 äíÿ, íî ìîæåò îòñóòñòâîâàòü.  ýòîò ïåðèîä íàáëþäàþòñÿ ñëàáîâûðàæåííûå ñèìïòîìû èíòîêñèêàöèè: íåáîëüøàÿ ñëàáîñòü, íåäîìîãàíèå, ñíèæåíèå àïïåòèòà è íàñòðîåíèÿ, ãîëîâíàÿ áîëü, ó íåêîòîðûõ áîëüíûõ ìîãóò îòìå÷àòüñÿ ìûøå÷íûå áîëè è áîëè â ñóñòàâàõ.  ýòîò ïåðèîä ìîæíî îáíàðóæèòü ïðèçíàêè ëåãêîãî êîíúþíêòèâèòà, ãèïåðåìèþ çåâà, óâåëè÷åíèå è ÷óâñòâèòåëüíîñòü ëèìôàòè÷åñêèõ óçëîâ. Íàèáîëåå òèïè÷íûì ñ÷èòàåòñÿ óâåëè÷åíèå çàòûëî÷íûõ, îêîëîóøíûõ è çàäíåøåéíûõ ëèìôàòè÷åñêèõ óçëîâ. Íåïîñðåäñòâåííî ïåðåä êîæíûìè âûñûïàíèÿìè ìîæåò ïîÿâèòüñÿ ýíàíòåìà. Îíà ïðåäñòàâëåíà îòäåëüíûìè ðîçîâûìè êðàïèíêàìè íà ìÿãêîì íåáå, íåêîòîðûå èç íèõ ñëèâàþòñÿ, ïåðåõîäÿò íà äóæêè è ïðèîáðåòàþò òåìíî-êðàñíûé öâåò. Ëèìôàòè÷åñêèå óçëû óâåëè÷èâàþòñÿ íå ìåíåå ÷åì çà 24 ÷ äî êîæíûõ âûñûïàíèé è íàõîäÿòñÿ â òàêîì ñîñòîÿíèè â òå÷åíèå 1 íåäåëè è áîëåå. Âûñûïàíèÿ çíà÷èòåëüíî ðàçíîîáðàçíåå, ÷åì ïðè êîðè. Âíà÷àëå îíè ïîÿâëÿþòñÿ íà ëèöå è âñêîðå ðàñïðîñòðàíÿþòñÿ íà òåëî. Âûñûïàíèÿ ìíîãî÷èñ-ëåííû è îáû÷íî èìåþò âèä ïÿòíèñòî-ïàïóëåçíûõ îáðàçîâàíèé, îñîáåííî îáèëüíî ïîêðûâàþò òåëî â òå÷åíèå ïåðâûõ 24 ÷. Íåêîòîðûå èç íèõ ñëèâàþòñÿ, ÷àùå âñåãî íà ëèöå.  òå÷åíèå 2-ãî äíÿ èõ ñòàíîâèòñÿ çíà÷èòåëüíî ìåíüøå, îíè ïðèíèìàþò òî÷å÷íûé âèä. Ìîæåò ïîÿâèòüñÿ íåáîëüøîé çóä. Íà 3-è ñóòêè ñûïü áëåäíååò è ÷åðåç íåñêîëüêî äíåé èñ÷åçàåò, íå îñòàâëÿÿ ïèãìåíòàöèè. Øåëóøåíèå êîæè î÷åíü íåçíà÷èòåëüíîå. Ñëèçèñòûå îáîëî÷êè ãëîòêè è êîíúþíêòèâû íåñêîëüêî âîñïàëåíû.  îòëè÷èå îò êîðè, ñâåòîáîÿçíü îòñóòñòâóåò. Òåìïåðàòóðà òåëà â ïðåäåëàõ íîðìû èëè íåçíà÷èòåëüíî ïîâûøàåòñÿ íà 12 äíÿ â ïåðèîä ïîÿâëåíèÿ ñûïè. Ó äåâóøåê è æåíùèí íåðåäêî ïîÿâëÿþòñÿ ïðèçíàêè ïîëèàðòðèòà: àðòðàëãèè, ïðèïóõàíèå è óïëîòíåíèå â îáëàñòè ñóñòàâîâ. Îíè ïðîäîëæàþòñÿ â òå÷åíèå íåñêîëüêèõ äíåé äî 2 íåäåëü è èñ÷åçàþò áåññëåäíî.
Êëèíè÷åñêàÿ êàðòèíà âðîæäåííîé êðàñíóõè. Òðèàäà Ãðåããà âêëþ÷àåò êëàññè÷åñêèå ïðîÿâëåíèÿ âðîæäåííîé êðàñíóõè: êàòàðàêòà, ïîðîêè ñåðäöà, ãëóõîòà. Êàòàðàêòà ìîæåò áûòü êàê îäíîñòîðîííåé, òàê è äâóñòîðîííåé. Âîçìîæíû òàêæå ãëàóêîìà, ðåòèíîïàòèÿ, ïîìóòíåíèå ðîãîâèöû. Ïîðîêè ñåðäöà ðàçëè÷íû. ×àùå ýòî íåçàðàùåíèå àðòåðèàëüíîãî ïðîòîêà è åãî ñî÷åòàíèå ñî ñòåíîçîì ëåãî÷íîé àðòåðèè. Ðåæå âñòðå÷àþòñÿ ñòåíîç àîðòû è ïîðàæåíèå àîðòàëüíûõ êëàïàíîâ, äåôåêòû ìåææåëóäî÷êîâîé è ìåæïðåäñåðäíîé ïåðåãîðîäîê.
Ãëóõîòà ñàìûé ÷àñòûé ñèìïòîì âðîæäåííûé êðàñíóõè. Îêîëî 30 % íîâîðîæäåííûõ ãëóõè îò ðîæäåíèÿ, åùå ó 30 % ãëóõîòà ðàçâèâàåòñÿ ïîçæå. Ìíîãèå äåòè ðîæäàþòñÿ ñ ìàëîé ìàññîé òåëà, ìèêðîöåôàëèåé, àíåìèåé. Ó áîëüíûõ âðîæäåííîé êðàñíóõîé, êàê ïðàâèëî, ðàíî èëè ïîçäíî ðàçâèâàþòñÿ ïðèçíàêè ïðîãðåññèðóþùåãî ðàññòðîéñòâà ÖÍÑ ñîíëèâîñòü èëè ïîâûøåííàÿ âîçáóäèìîñòü, ñïàñòè÷åñêèå ïàðàëè÷è è ïàðåçû, ñíèæåíèå èíòåëëåêòà äî êðàéíèõ ñòåïåíåé.
 íåêîòîðûõ ñëó÷àÿõ ïîðàæåíèÿ ýìáðèîíà âèðóñîì êðàñíóõè íàñòîëüêî òÿæåëû, ÷òî ïðèâîäÿò ê åãî ãèáåëè (ñàìîïðîèçâîëüíûå ðàííèå è ïîçäíèå àáîðòû, ìåðòâîðîæäåíèÿ). Ó 2/3 âðîæäåííàÿ êðàñíóõà ïðîÿâëÿåòñÿ ïî îêîí÷àíèè ïåðèíàòàëüíîãî ïåðèîäà: çàäåðæêà ðîñòà, õðîíè÷åñêàÿ ýêçàíòåìà, ðåöèäèâèðóþùàÿ ïíåâìîíèÿ, ìèêðîöåôàëèÿ èëè ãèäðîöåôàëèÿ, îòñòàâàíèå â ðîñòå, ïîçäíåå çàêðûòèå øâîâ è ðîäíè÷êîâ, ñàõàðíûé äèàáåò, áîëåçíè ùèòîâèäíîé æåëåçû. Áîëüíîé âûäåëÿåò âèðóñ äî 1,52 ëåò.
Îñëîæíåíèÿ. Ñàìîå òÿæåëîå îñëîæíåíèå êðàñíóøíûé ýíöåôàëèò, èëè ìåíèíãîýíöåôàëèò, êîòîðûé ìîæåò ðàçâèâàòüñÿ ÷åðåç 26 äíåé ïîñëå ïîÿâëåíèÿ ñûïè. Òå÷åíèå èõ òÿæåëîå è äîâîëüíî äëèòåëüíîå. Ëèøü ó 30 % äåòåé ñ ýíöåôàëèòîì ïîñëå ëå÷åíèÿ íå îñòàþòñÿ âûðàæåííûå èçìåíåíèÿ ñî ñòîðîíû ìîòîðíîé ôóíêöèè è ïñèõèêè.
Ëå÷åíèå.  íåîñëîæíåííûõ ñëó÷àÿõ ëå÷åíèÿ íå òðåáóåòñÿ.  òÿæåëûõ ñëó÷àÿõ ïðèìåíÿþò äåçèíòîêñèêàöèîííóþ è ãèïîñåíñèáèëèçèðóþùóþ òåðàïèþ, íàçíà÷àþò ùàäÿùóþ äèåòó è ïîëèâèòàìèíû.
Ïðîôèëàêòèêà. Ïîñêîëüêó âûäåëåíèå âèðóñà íà÷èíàåòñÿ çàäîëãî äî êëèíè÷åñêèõ ïðîÿâëåíèé ó áîëüíûõ, òî îáùèå ìåðîïðèÿòèÿ â î÷àãàõ êðàñíóõè ìàëîýôôåêòèâíû. Îäíàêî çàáîëåâøèõ êðàñíóõîé íåîáõîäèìî èçîëèðîâàòü äî 5-ãî äíÿ ñ ìîìåíòà ïîÿâëåíèÿ ýêçàíòåìû, íî êàðàíòèí ïðè ýòîì íå îáúÿâëÿåòñÿ.  î÷àãàõ èíôåêöèè ïðîâîäèòñÿ âëàæíàÿ óáîðêà, ÷àñòîå ïðîâåòðèâàíèå ïîìåùåíèé. Ñ öåëüþ àêòèâíîé èììóíèçàöèè â íàñòîÿùåå âðåìÿ ââîäÿò æèâóþ âèðóñíóþ âàêöèíó.  íåêîòîðûõ åâðîïåéñêèõ ñòðàíàõ âàêöèíèðóþò âñåõ äåòåé â 15 ìåñÿöåâ æèçíè, â äðóãèõ òîëüêî äåâî÷åê â âîçðàñòå 8-14 ëåò.  Ðîññèè ïåðâóþ âàêöèíàöèþ ïðîâîäÿò â ãîä, çàòåì â 6 ëåò.  ÑØÀ ïðîâîäèòñÿ ìàññîâàÿ âàêöèíàöèÿ âñåõ äåòåé. Àíòèòåëà ïîÿâëÿþòñÿ ó 98 % âñåõ âàêöèíèðîâàííûõ ëèö. Ïðîôèëàêòèêà îñîáåííî âàæíà äëÿ ñîõðàíåíèÿ çäîðîâüÿ ïëîäà. Íåîáõîäèìî, ÷òîáû äåâóøêè ïðèîáðåòàëè èììóíèòåò ê êðàñíóõå äî íàñòóïëåíèÿ äåòîðîäíîãî âîçðàñòà ëèáî â ðåçóëüòàòå ïåðåíåñåííîãî çàáîëåâàíèÿ, ëèáî ïóòåì àêòèâíîé èììóíèçàöèè. Èììóííûé ñòàòóñ ìîæíî êîíòðîëèðîâàòü ñîîòâåòñòâóþùèìè ñåðîëîãè÷åñêèìè òåñòàìè. Áåðåìåííûì æåíùèíàì ïðîòèâîïîêàçàíî ââåäåíèå æèâîé âèðóñíîé âàêöèíû ïðîòèâ êðàñíóõè. Ê äðóãèì ïðîòèâîïîêàçàíèÿì îòíîñÿòñÿ èììóíîäåôèöèòíûå ñîñòîÿíèÿ, òÿæåëî ïðîòåêàþùèå çàáîëåâàíèÿ ñ âûñîêîé òåìïåðàòóðîé òåëà, ãèïåð÷óâñòâèòåëüíîñòü ê îòäåëüíûì êîìïîíåíòàì âàêöèíû, ëå÷åíèå àíòèìåòàáîëèòàìè, ñòåðîèäàìè è ïðåïàðàòàìè ñî ñòåðîèäîïîäîáíûì äåéñòâèåì. Ìåðîïðèÿòèÿ â îòíîøåíèè áåðåìåííûõ, êîíòàêòèðîâàâøèõ ñ áîëüíûì êðàñíóõîé èëè çàáîëåâøèõ åþ. Áåðåìåííûå, îñîáåííî â ðàííèé ïåðèîä áåðåìåííîñòè, äîëæíû èçáåãàòü êîíòàêòà ñ áîëüíûì êðàñíóõîé, íåñìîòðÿ íà òî, ÷òî â äåòñòâå îíè ïåðåíåñëè çàáîëåâàíèå èëè áûëè âàêöèíèðîâàíû. Ðèñê çàðàæåíèÿ ïëîäà óìåíüøàåòñÿ ïîñëå 14-é íåäåëè åãî ðàçâèòèÿ. Åñëè êîíòàêò ñ áîëüíûì êðàñíóõîé ïðîèçîøåë ó áåðåìåííîé, ïðåæäå âñåãî ó íåå ñëåäóåò îïðåäåëèòü òèòð ñïåöèôè÷åñêèõ àíòèòåë. Ðàçâèòèå êðàñíóõè, îñîáåííî â ïåðèîä çíà÷èòåëüíîãî ðèñêà äëÿ ïëîäà, ïîçâîëÿåò ðåêîìåíäîâàòü ïðåðûâàíèå áåðåìåííîñòè.
Источник
. |
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник