Механизм передачи возбудителя краснухи аспирационный
1. Мероприятия,
направленные на источник инфекции
1.1
Выявление
Больные
выявляются на основании: обращения
за медицинской помощью, эпидемиологических
данных, результатов контроля состояния
здоровья при утренних приемах в
дошкольные учреждения, результатов
активного наблюдения за состоянием
здоровья детей и взрослых.
1.2
Диагностика
Проводится
по клиническим, эпидемиологическим
данным и результатам лабораторных
исследований. Краснуха может быть
заподозрена у больного любого возраста
при наличии лихорадки, пятнисто-папулезной
сыпи; увеличения шейных, затылочных
и/или заушных лимфатических желез;
или артралгии/артрита. Краснуха не
может быть подтверждена только
клинически.
Лабораторно
подтвержденный случай краснухи –
это случай заболевания, который
соответствует определению случая,
подозрительного на краснуху, и который
подтвержден лабораторно.
Эпидемиологически
подтвержденный случай краснухи –
случай заболевания, который соответствует
определению случая, подозрительного
на краснуху, и который эпидемиологически
связан с лабораторно подтвержденным
случаем краснухи. Эпидемиологическая
связь определяется, если был
непосредственный контакт больного
с другим лицом, у которого заболевание
подтверждено лабораторно и сыпь
появилась за 10-21 дня до возникновения
заболевания у контактного.
Для
лабораторного подтверждения диагноза
исследуют методом ИФА на наличие
противокраснушных IgM
антител образец сыворотки крови,
полученный в период между 4 и 28 днем
с момента появления сыпи.
1.3
Учет и регистрация
Первичными
документами учета информации о
заболевании или носительстве являются:
а) карта амбулаторного больного; б)
история развития ребенка. Для
персонального учета в ЛПО и ЦГЭ ведется
журнал учета инфекционных болезней
(ф. 060/у).
1.4
Экстренное
извещение
О случае
заболевания или подозрении в нем врач
либо средний медицинский работник,
независимо от его ведомственной
принадлежности, передает информацию
в территориальный ЦГЭ по телефону и
письменно в виде экстренного извещения
(ф. 058/у) в течение 12 часов после выявления
заболевания в городе, 24 часов – на
селе.
1.5
Изоляция
Больной
изолируется на дому или госпитализируется.
Клиническими показаниями к госпитализации
являются тяжелое течение заболевания,
осложнение в виде энцефалита, артрита
и т.д., эпидемическими – наличие по
месту жительства больного непривитых
против краснухи детей или беременных
женщин.
1.6
Лабораторное
обследование
При первом
обращении заболевшего за медицинской
помощью забирается один образец
сыворотки крови для исследования
методом ИФА на наличие противокраснушных
IgM
антител.
1.7
Лечение
В соответствии
с протоколами (стандартами) обследования
и лечения больных инфекционными и
паразитарными болезнями, до клинического
выздоровления и прекращения выделения
возбудителей.
1.8
Критерии выписки
Выписку
переболевших (прекращение изоляции
на дому) и допуск в коллектив проводят
после клинического выздоровления,
но не ранее чем через 5 дней от момента
появления сыпи.
2.
Мероприятия, направленные на разрыв
механизма передачи
2.1
Текущая
дезинфекция
Текущая
дезинфекция проводится в объеме
влажной уборки, проветривания,
ультрафиолетового облучения.
2.2
Заключительная
дезинфекция
Не проводится.
3. Мероприятия,
направленные на лиц, общавшихся с
источником инфекции
3.1
Выявление
К
лицам, бывшим в общении с источником
инфекции, относятся дети и взрослые,
которые контактировали с заболевшим
в ДДУ, школе, семье в течение 10-21 дня
до появления у него первых клинических
признаков.
3.2
Клинический
осмотр
Осуществляется
участковым врачом сразу после выявления
очага и включает оценку общего
состояния, осмотр кожных покровов и
пальпация лимфоузлов.
3.3
Сбор
эпидемиологического анамнеза
Врач,
выявивший больного, устанавливает
перенесенные общавшимися лицами
подобные заболевания, их дату и наличие
по месту работы/учебы общавшихся.
Кроме того, выявляются беременные
женщины, которые были в контакте с
заболевшим краснухой.
3.4
Медицинское
наблюдение
За
лицами, бывшими в общении с источником
инфекции, устанавливается на 21 день
после его изоляции (опрос, осмотр
кожных покровов, заднешейных лимфоузлов,
термометрия ежедневно). Организуется
по месту жительства или учебы
общавшихся.
Результаты
наблюдения вносятся в журнал наблюдений
за общавшимися лицами, в историю
развития ребенка (ф. 112у), в амбулаторную
карту больного (ф. 025у) или в медицинскую
карту ребенка (ф. 026у).
3.5
Режимно-ограничительные
мероприятия
В
течение 21 дня после изоляции больного
новые и временно отсутствовавшие
дети, ранее не болевшие краснухой и
не привитые против этой инфекции, в
группу (класс), из которой/го изолирован
больной, не принимаются. Запрещается
перевод неболевших и непривитых детей
из данной группы (класса) в другие
группы (классы) в течение 21 дня после
изоляции больного. Ограничивается
контакт лиц, общавшихся с источником
инфекции, с детьми других групп
детского учреждения в течение 21 дня
после изоляции больного.
Дети,
не болевшие краснухой ранее и непривитые
против этой инфекции, общавшиеся с
источником инфекции в семье (квартире),
не допускаются (разобщаются) в
организованные коллективы в течение
21 дня с момента последнего общения с
больным. Если установлена точная дата
однократного контакта, то разобщение
проводится с 11 по 21 день. В течение
этого периода времени общавшиеся
лица подлежат медицинскому наблюдению.
Взрослые,
а также дети, ранее переболевшие
краснухой и привитые против этой
инфекции, разобщению не подлежат.
В
течение этого времени рекомендуется
отменить в детском или подростковом
учреждении все культурно-массовые
мероприятия, запрещается проведение
плановых профилактических прививок.
Занятия физкультурой в группе (классе),
где учился источник инфекции, проводить
на свежем воздухе.
3.6
Лабораторное
обследование
Беременные,
контактировавшие с больным краснухой
в сроки 1-12 недель беременности,
подлежат серологическому обследованию
(сыворотка крови методом ИФА) на
наличие противокраснушных IgM
антител сразу после установления
контакта или на наличие противокраснушных
IgG
антител дважды: сразу после установления
контакта (но не позднее 10-го дня) и
через 10-14 дней.
3.7
Экстренная
профилактика
Выполняется
в зависимости от прививочного статуса
лиц, находившихся в тесном контакте
с источником инфекции.
Детям
в возрасте до 12 месяцев рекомендуется
ввести иммуноглобулин в дозе 0,3 мл/кг
в/м.
Лица
в возрасте от 1 года до 35 лет, не болевшие
краснухой ранее и не привитые против
нее, однократно привитые (если с
момента прививки прошло не менее 6-и
месяцев), а также лица с неизвестным
прививочным и инфекционным анамнезом
могут подлежать иммунизации живой
вакциной против краснухи в соответствии
с инструкцией к применению вакцины,
но не позднее 72-х часов с момента
выявления первого больного в очаге.
3.8
Санитарно-просветительная
работа
Проводится
беседа об опасности краснухи и о
важности вакцинации против краснухи
в соответствии с календарем прививок.
Источник
Краснуха — острая респираторная вирусная болезнь, характеризующаяся увеличением лимфатических узлов, особенно затылочных и заднешейных, макулопапулезной сыпью и умеренной интоксикацией.
Краснуха распространена на Земном шаре повсеместно. Различают две формы болезни: врожденную и приобретенную, которые имеют существенные различия в клинических проявлениях и механизме заражения.
Вирус краснухи относится к семейству Togaviridae, роду Rubivirus. Молекулярная масса РНК, представленной непрерывной нитью, 3,2-3,8 • 103 килодальтон. В оболочке вириона до 24,5% липидов на I мг вирусного белка.
В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус быстро разрушается под воздействием эфира, хлороформа, трипсина, формальдегида, при изменении рН среды ниже 5,8 или выше 8,1, при ультрафиолетовом облучении, хорошо сохраняется при температуре — 20° С и ниже. Возбудитель краснухи агглютинирует эритроциты голубей, гусей и новорожденных цыплят, обладает гемолитическими свойствами.
Источником возбудителя инфекции является больной человек в клинически выраженной или инаппарантно протекающей формах краснухи со второй половины инкубационного периода и в течение 7 дней с момента появления сыпи. В инкубационном периоде болезни в организме человека происходит репродукция вируса, который обнаруживается в крови за 7 дней до появления сыпи. Током крови вирус разносится по организму, оседая в лимфатических узлах и эпителиальных клетках кожи. Выделение вируса из организма происходит с носоглоточными секретами, мочой и калом.
В 1964—1965 гг. в США имела место крупная эпидемия краснухи, во время которой переболели 50 тыс. беременных, что привело к рождению около 20 тыс. детей с врожденными уродствами. Несмотря на то что разные штаммы вируса краснухи обладают разной тератогенной активностью, постоянно высокий процент врожденных уродств при краснухе регистрируется в первые 4 нед беременности (до 60%). При заражении краснухой на 2-м месяце беременности уродства плода регистрируются в 26,4%, а на 3-м месяце-в 7,9% случаев. Наиболее частыми и тяжелыми врожденными дефектами являются кардиопатии, катаракты, глухота, отсталость в физическом и умственном развитии. Дети, перенесшие внутриутробную краснуху, представляют большую эпидемиологическую опасность, так как в течение многих месяцев являются источниками возбудителя инфекции.
Механизм передачи возбудителя краснухи. Отличительной особенностью механизма передачи вируса краснухи является наличие двух самостоятельно существующих путей передачи: «горизонтального» среди общавшихся с источником возбудителя инфекции и «вертикального» — от матери плоду. При этом «вертикальная» передача вируса краснухи является связующим звеном в цепи воздушно-капельного механизма передачи возбудителя инфекции, так как дети с врожденной краснухой являются источниками возбудителя капельной инфекции для окружающего восприимчивого населения. О краснухе часто говорят как о болезни тесного контакта. Для реализации механизма передачи возбудителя краснухи необходимо более тесное и продолжительное общение с источником по сравнению с такими инфекциями, как корь или ветряная оспа.
— Читать далее «Восприимчивость к краснухе. Эпидемиологический процесс при краснухе»
— Вернуться в оглавление раздела «MedicalPlanet — Медицина для всех.»
Оглавление темы «Эпидемиология кори. Паротит»:
1. Источник кори. Механизм передачи кори
2. Иммунитет к кори. Эпидемический процесс кори
3. Клиника кори. Диагностика кори
4. Профилактика кори. Вакцинация против кори
5. Этапы борьбы с корью. Эпидемиологический надзор за корью
6. Эпидемиология ветряной оспы. Клиника и диагностика вентрянки
7. Эпидемический паротит. Источник эпидемического паротита
8. Восприимчивость к свинке (паротиту). Эпидемиология свинки (паротита)
9. Клиника свинки (паротита). Диагностика свинки (паротита)
10. Краснуха. Источник и механизм передачи краснухи
Источник
ЦЕЛЬ ЗАНЯТИЯ
Усвоить принципы ранней диагностики и ведения больных краснухой в амбулаторных условиях, научиться вовремя распознавать развивающиеся осложнения.
После изучения темы обучающийся должен знать:
• этиологию краснухи;
• эпидемиологию краснухи;
• патогенез краснухи;
• клинические симптомы краснухи;
• методы лабораторной и инструментальной диагностики краснухи;
• принципы лечения краснухи;
• методы профилактики краснухи.
После изучения темы обучающийся должен уметь:
• квалифицированно провести опрос и осмотр больного, выявить наиболее значимые признаки краснухи;
• собрать эпидемиологический анамнез;
• выявить и квалифицированно оценить экзантему и энантему при краснухе (вид сыпи, количество элементов, локализацию, сроки появления, остаточные явления);
• осмотреть ротоглотку и вынести суждение о характере её поражения;
• пальпировать лимфатические узлы шейной группы (затылочные, заушные), оценить степень их увеличения, подвижность, болезненность;
• провести полное обследование больного для выявления наиболее частых поражений различных органов и систем при данной инфекционной болезни;
• выявить возможные ранние признаки осложнений (энцефалит, полиартрит), оказать необходимую помощь;
• провести дифференциальную диагностику с заболеваниями, протекающими со сходной симптоматикой (иерсиниоз, скарлатина, корь);
• выявить показания (клинические и эпидемиологические) для госпитализации;
• составить план лечения больного;
• провести санитарно-просветительную работу среди окружения больного;
• осуществить реабилитационные мероприятия в амбулаторных условиях.
ТЕМЫ ДЛЯ ПОВТОРЕНИЯ
Анатомия — анатомическая топография лимфатических узлов. Микробиология — вирусы, характеристика семейства Togaviridae, антигенные группы, иммунный ответ на вирус.
Фармакология — противовирусные препараты, механизм действия. Акушерство — стадии внутриутробного развития, пороки развития плода.
Краснуха — острая вирусная болезнь, антропоноз, с аспирационным механизмом передачи возбудителя, клинически проявляющаяся умеренной интоксикацией, мелкопятнистой сыпью и полиаденопатией.
Несмотря на то что краснуха считается детской болезнью, в последние годы она всё чаще регистрируется у лиц старше 15 лет, в виде отдельных случаев или небольших вспышек. Краснуха у взрослых протекает тяжелее, чем у детей, и имеет определённые особенности в проявлении, течении, осложнениях болезни. Запоздалая диагностика обусловливает несвоевременную изоляцию больных и способствует распространению болезни. Особую опасность вирус представляет для беременных, так как внутриутробное инфицирование ведёт к развитию тяжёлых пороков у плода.
ЭТИОЛОГИЯ
Вирус краснухи содержит РНК, относится к семейству Togaviridae, роду Rubivirus. Неустойчив в окружающей среде. Способен проникать через плаценту в I триместре беременности.
ЭПИДЕМИОЛОГИЯ
Источник инфекции — больные люди с клинически выраженными формами болезни и переносящие бессимптомную инфекцию. Эпидемиологическое значение имеют дети с врождённой краснухой, в организме которых вирус может сохраняться до 1,5 лет и более. Среди взрослых бессимптомная инфекция встречается в 6 раз чаще, чем клинически выраженная. Больные выделяют возбудитель за 1-2 нед до появления сыпи и в течение 3 нед после высыпания. Наиболее интенсивно возбудитель выделяется с секретом слизистой оболочки верхних дыхательных путей за сутки до начала заболевания и в течение первых дней болезни. Механизм передачи возбудителя — аспирационный, путь передачи — воздушно-капельный. Возможно трансплацентарное заражение, чаще в I триместре беременности. Восприимчивость высокая. Чаще болеют дети 3-6 лет. Пик заболеваемости приходится на апрель-май. Иммунитет после перенесённой краснухи пожизненный, повторные заболевания крайне редки. Большое значение в профилактике краснухи имеет плановая иммунизация, проводимая в сроки, определённые Национальным календарем профилактических прививок.
Источник
Краснуха — острая вирусная антропонозная болезнь с аспирационным механизмом передачи возбудителя, характеризуется мелкопятнистой сыпью, полиаденопатией и доброкачественным течением.
История и распространение
Краснуха длительное время «смешивалась» с другими болезнями, протекавшими с экзантемой, в частности с корью и скарлатиной. Только в 1881 г. на международном конгрессе педиатров она была выделена в самостоятельную нозоформу. В 1941 г. австралийский офтальмолог Н.Грегг установил связь между краснухой у беременных и пороками развития плода, что привлекло внимание исследователей к этой болезни. Вирус краснухи выделен в 1961 г.
Болезнь имеет убиквитарное распространение, однако в связи с возможным бессимптомным течением инфекционного процесса, легкостью течения болезни она регистрируется в виде отдельных случаев и небольших вспышек. К 20 годам у 80—95 % людей имеются антитела к вирусу краснухи. Особую опасность представляет краснуха для беременных, поскольку она является одной из частых причин поражений плода.
Этиология краснухи
Вирус краснухи относится к семейству тогавирусов, роду Rubivirus. Содержит РНК. В окружающей среде неустойчив. Мгновенно погибает при кипячении, при комнатной температуре сохраняется несколько часов. Вирус имеет сферическую форму, диаметр 60—70 нм, содержит нейраминидазу.
Эпидемиология
Источником возбудителя краснухи являются больные с клинически выраженными формами болезни и переносящие бессимптомную инфекцию. Среди взрослых бессимптомная инфекция встречается в 6 раз чаще, чем клинически выраженная. Существенная эпидемиологическая роль принадлежит детям с врожденной краснухой, так как они могут выделять вирус до возраста 1,5 лет и более.
Больные заразны с 7—8-го дня инкубационного периода и до 1—4-го дня после появления сыпи. Основной механизм передачи возбудителя — аспирационный, путь — воздушно-капельный. Возбудитель выделяется из организма больного с секретом слизистой оболочки верхних дыхательных путей наиболее интенсивно за сутки до начала болезни. Заражение плода происходит в I триместре беременности.
Восприимчивость к краснухе высокая. Чаще всего болеют дети 3—6 лет. В странах, в которых не проводится плановая вакцинация, характерны колебания заболеваемости с периодичностью 10 лет. Краснухе свойственна сезонность с пиком заболеваемости в апреле—мае. После перенесенной болезни формируется пожизненный иммунитет.
Патогенез краснухи
При приобретенной краснухе вирус внедряется через слизистую оболочку верхних дыхательных путей. Где происходит первичная репликация вируса, неизвестно, но уже в инкубационном периоде развивается вирусемия и вирус начинает выявляться в окружающей среде с отделяемым дыхательных путей, испражнениями и мочой. В дальнейшем его размножение происходит в лимфатических узлах, эпителии кожи, он проникает через гематоэнцефалический барьер в ЦНС.
В результате активации продукции интерферонов, формирования клеточного и гуморального иммунитета циркуляция вируса прекращается, однако он может длительно персистировать в организме, о чем свидетельствует ряд фактов: заразительность детей с врожденной краснухой, выделяющих вирус до 31-го месяца, возможность инфицирования плода женщинами, перенесшими краснуху за 6 мес до беременности и при повторной беременности в течение года, если они перенесли краснуху во время предыдущей беременности, развитие через несколько лет после болезни медленной инфекции ЦНС — прогрессирующего краснушного панэнцефалита.
Вирус краснухи способен проникать через плаценту в I триместре беременности и вызывать тяжелые поражения ворсинок хориона и эндотелия сосудов плаценты. Затем он попадает в кровоток плода. В основе формирования аномалий развития плода лежит способность вируса подавлять деление клеток и в меньшей степени его прямое цитопатическое действие. Наиболее характерными признаками врожденной краснухи являются врожденные пороки сердца, поражение глаз, микроцефалия, умственная отсталость, глухота. Возможны и другие проявления: тромбоцитопеническая пурпура, гепатоспленомегалия, задержка внутриутробного развития, миокардит, поражение костей в области метафиза.
Патоморфология приобретенной краснухи не изучена, поскольку летальные исходы возможны только при осложнении энцефалитом в поздние сроки.
Клиническая картина краснухи
Инкубационный период от 11 до 24 дней. Выделяют продромальный период болезни, период высыпания и реконвалесценции. Продромальный период длится 1 — 3 дня. Болезнь начинается с легких катаральных явлений, которые проявляются сухим кашлем, першением в горле, заложенностью носа. На мягком небе возможно появление энантемы в виде красных пятен (пятна Форхгеймера). Отмечается слабовыраженный конъюнктивит. Типичным проявлением болезни служит полиаденопатия, которая может предшествовать катаральным явлениям. Особенно характерно увеличение и болезненность затылочных и заднешейных лимфатических узлов, в меньшей степени — узлов других групп. Возможно увеличение селезенки.
Температура тела повышается в пределах от субфебрильной до 39 °С, лихорадка длится от 2 до 4 дней и сопровождается незначительной интоксикацией.
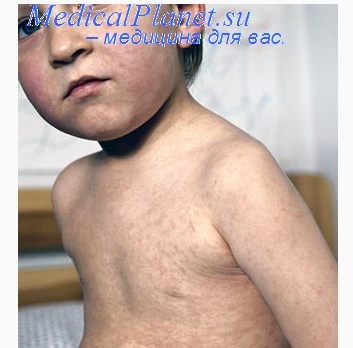
Симптомы продромального периода могут быть слабовыражены, тогда первым симптомом, обращающим на себя внимание, служит сыпь. Сыпь появляется на 1—3-й день болезни. Первые элементы появляются за ушами, на лице, волосистой части головы. В течение 12—36 ч сыпь распространяется на туловище и конечности, где она более обильна, чем на лице. Элементы сыпи расположены на фоне бледной кожи. Обильней и ярче всего сыпь на спине, ягодицах, разгибательных поверхностях конечностей.
Элементы сыпи представляют собой пятна розового цвета, округлой формы, диаметром 2—5 мм, не возвышающиеся над поверхностью кожи, иногда они могут сливаться между собой. Сыпь может сопровождаться легким зудом. Она исчезает через 2—4 дня, не оставляя пигментации. Полиаденопатия сохраняется в периоде реконвалесценции, в котором возможны редкие, но характерные осложнения краснухи. Картина крови при краснухе характеризуется лейкопенией, лимфоцитозом, частым наличием плазматических клеток.
Помимо описанной типичной формы болезни, возможны атипичная форма — без сыпи и инаппарантная (бессимптомная) инфекция, которая, по-видимому, встречается чаще, чем клинически выраженные формы. Она выявляется лишь на основании появления в крови lgМ-антител к вирусу краснухи.
У подростков и взрослых краснуха отличается более удлиненной и выраженной лихорадкой, обильной сыпью, которая может напоминать коревую, частым увеличением селезенки, большей частотой осложнений.
Осложнения краснухи
Наиболее часто наблюдается полиартрит, особенно у взрослых. Он развивается через 4—7 дней после появления сыпи. Поражаются преимущественно пястно-фаланговые и проксимальные межфаланговые суставы, реже — коленные и локтевые. Наблюдаются отечность, гиперемия и болезненность суставов. Течение полиартрита доброкачественное, через 5—15 дней воспалительные явления полностью регрессируют. Изредка развивается тромбоцитопеническая пурпура.
Наиболее грозным осложнением является краснушный энцефалит, который сопровождается высокой летальностью. Обычно он развивается после угасания сыпи, характеризуется новым подъемом температуры тела, головной болью, бурным нарастанием общемозговой симптоматики, генерализованными судорогами, нарушениями мышечного тонуса, гиперкинезами, появлением в цереброспинальной жидкости лимфоцитарного плеоцитоза, повышением содержания белка. При развитии энцефалита нередко появляется петехиальная сыпь на лице и туловище.
Врожденная краснуха характеризуется наличием «классического синдрома краснухи»: катаракты, пороков сердца и глухоты. Возможны и другие пороки развития, которые носят сочетанный и множественный характер.
Диагноз и дифференциальный диагноз
Диагноз краснухи ставят на основании характерной клинической картины (полиаденопатия, особенно поражение затылочных лимфатических узлов, сыпь, катаральные явления), отсутствия в анамнезе краснухи и сведений о вакцинации против нес, в ряде случаев контакта с больным. Вирусологические методы используют в научных целях. Для серологической диагностики используют РСК, РН, ТРГА, ИФА, РИФ в парных сыворотках, взятых с интервалом 10—4 дней, при этом выявляют нарастание нс менее чем в 4 раза титра антител. Более информативно обнаружение lgМ-антител.
Серологические методы используют для обследования беременных, имевших контакт с больными краснухой. Исследование проводят как можно раньше после контакта и через 28 дней. Обнаружение lgМ-антител или появление антител при повторном исследовании указывает на инфицирование вирусом краснухи.
Дифференциальный диагноз проводят с корью, скарлатиной, энтеровирусной и аденовирусной инфекцией, инфекционным мононуклеозом, иерсиниозом, медикаментозным дерматитом.
Краснуха отличается от кори слабой выраженностью катаральных явлений, лихорадки, интоксикации, увеличением затылочных лимфатических узлов, отсутствием пятен Филатова—Коплика, ранним появлением сыпи, отсутствием этапности высыпаний, правильной формой элементов сыпи, мелкопятнистым ее характером, отсутствием пигментации после сыпи. При скарлатине наблюдаются высокая лихорадка, интоксикация с 1-го дня болезни. Сыпь появляется в 1-й день преимущественно на сгибательных поверхностях конечностей на фоне гиперемированной кожи, наблюдаются ангина, подчелюстной и переднешейный лимфаденит, в крови — нейтрофильный лейкоцитоз со сдвигом формулы влево.
При энтеровирусной инфекции сыпь бывает непостоянно, появляется позднее — на 3—4-й день, увеличения затылочных и заднешейных лимфатических узлов нет, в то же время имеются другие проявления болезни, не свойственные краснухе (диарея, герпангина, менингит, миалгия). При аденовирусной инфекции на первом плане — лихорадка, фарингит, конъюнктивит, полиаденопатия без преимущественного поражения затылочных лимфатических узлов.
При инфекционном мононуклеозе сыпь может иметь сходный характер, но она появляется на фоне выраженной лихорадки, часто после приема ампициллина, эфемерная. Поражаются преимущественно латеральные шейные лимфатические узлы, часто отмечают ангину, в крови — лейкоцитоз, в большом количестве обнаруживают атипические мононуклеары. При иерсиниозах характерно появление сыпи на фоне выраженной лихорадки (в более поздние сроки). По своей морфологии и локализации сыпь существенно отличается — она более грубая, яркая, преимущественно на конечностях вблизи суставов. Характерен полиморфизм клинических синдромов (диспепсический, катаральный, артралгический).
При медикаментозном дерматите сыпь грубая, обильная, возвышенная, часто локализуется в области ягодиц, суставов, на лице. Она сливная, сопровождается зудом, более стойкая. Полиаденопатия малохарактерна.
Лечение
Больные неосложненной краснухой не нуждаются в госпитализации и лечении. Рекомендуется домашний режим. При полиартрите применяют нестероидные противовоспалительные препараты. При первых признаках поражения ЦНС больные подлежат экстренной госпитализации в специализированные отделения нейроинфекции. Лечение проводят с использованием кортикостероидов, противосудорожных препаратов.
Прогноз при приобретенной неосложненной краснухе благоприятный. При энцефалите летальность достигает 20—50 %, но, по полученным нами данным, может быть минимальной. При врожденной краснухе прогноз тяжелый. Помимо дефектов развития, возможны прижизненные поражения, в частности глухота.
Профилактика
Больных изолируют на 4 дня от начала болезни, беременных от больных — на 10 дней, контактных детей не допускают в закрытые детские учреждения в течение 21 дня от момента разобщения с больным. При заражении женщин в первые 16 нед беременности им рекомендуют ее прерывание. Наиболее эффективным мероприятием является активная иммунизация живой ослабленной краснушной вакциной. Иммунизацию проводят однократно, подкожным введением вакцины. Ревакцинацию осуществляют у детей в возрасте 6 лет. Иммунитет формируется более чем у 95 % вакцинированных.
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал Константин Моканов
Источник


