Менингит a с и корь краснуха
Вакцинопрофилактика кори, эпидемического паротита и краснухи
Что это за заболевания и чем они опасны?
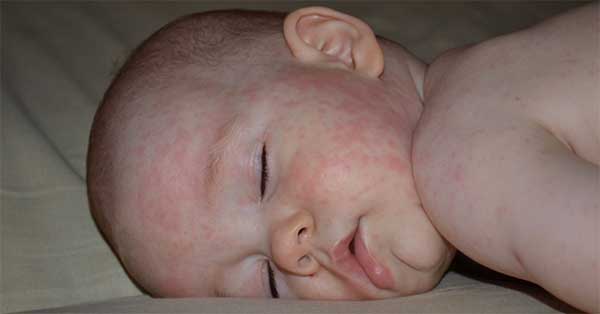
Корь — это высокозаразное инфекционное заболевание. Вирус кори передается от больного к здоровому человеку при разговоре, кашле, чихании и т.д. Практически в 100% случаев не защищенные против кори лица — восприимчивы к данной инфекции. Заболевание начинается с повышения температуры тела до 39-40°С, появления насморка, кашля, чихания, светобоязни.
На слизистой рта и коже появляется сыпь. У детей первого года жизни корь протекает особенно тяжело: поражаются внутренние органы (печень, селезенка). После перенесенного заболевания нередко возникают осложнения: поражение мозга (энцефалит, менингоэнцефалит), легких (пневмонии), органов слуха и т.д.
Эпидемический паротит. Вирус, вызывающий заболевание эпидемическим паротитом, при попадании в организм здорового не защищенного человека начинает активно размножаться в слюнных железах. При этом происходит увеличение одной или нескольких слюнных желез, повышается температура тела, развивается общее недомогание, боль в мышцах, потеря аппетита.
Вирус может попасть от больного к здоровому не только воздушно-капельным путем, но и через загрязненные предметы (например, игрушки). Смертельных исходов при эпидемическом паротите не бывает. Однако, заболевание опасно своими осложнениями: у мальчиков нередко поражаются половые железы, что в дальнейшем может быть причиной бесплодия, зачастую воспаляется поджелудочная железа и развивается панкреатит, поражается головной мозг, что приводит к развитию серозного менингита, воспаляются крупные суставы (артриты) и т. д. Поражение органов слуха вследствие перенесенного эпидемического паротита приводит к полной глухоте.
Краснуха — это вирусная инфекция, которая передается от больного человека воздушно-капельным путем (при разговоре, кашле, длительном пребывании в одном помещении). У детей краснуха протекает, как правило, легко: незначительно повышается температура тела, появляется сыпь на коже, увеличиваются лимфатические узлы.
У взрослых заболевание протекает тяжелее: нередки поражения суставов и внутренних органов. После перенесенной краснухи отмечаются осложнения в виде поражения головного мозга, почек и т.д. Заражение краснухой беременной женщины может заканчиваться трагично: мертворождением, преждевременными родами или рождением ребенка с уродствами.
Такие дети остаются инвалидами на всю жизнь. У них имеется сочетание тяжелых врожденных пороков со стороны сердца, органов зрения (слепота), слуха (глухота), центральной нервной системы, печени и т.д., наблюдаются умственное недоразвитие, расстройство речи, нарушение координации движения.
Какие вакцины используются для защиты от кори, эпидемического паротита и краснухи? Насколько они безопасны?
Для иммунизации детей против кори, эпидемического паротита и краснухи используются комбинированные вакцины, содержащие в своем составе живые вакцинные штаммы вирусов против данных инфекционных заболеваний. В индивидуальных ситуациях могут применяться моновакцины, содержащие в своем составе один вакцинный штамм.
Используемые вакцины высокоэффективны (из 100 привитых – у 98 человек формируется надежная защита от инфекций) и безопасны. После ммунизации формируется защита на срок 25 лет и более.
В Министерстве здравоохранения Республики Беларусь зарегистрированы следующие наименования вакцин для предупреждения кори, эпидемического паротита и краснухи:
- Вакцина против кори, эпидемического паротита и краснухи (страна-производитель Индия);
- Вакцина против кори, эпидемического паротита и краснухи «Тримовакс» (страна-производитель Франция);
- Вакцина против кори, эпидемического паротита и краснухи «Приорикс» (страна-производитель Бельгия);
- Вакцина против краснухи «Рудивакс» (страна-производитель Франция);
- Вакцина против кори (страна-производитель Россия);
- Вакцина против эпидемического паротита (страна-производитель Россия);
- Вакцина против эпидемического паротита Имовакс-Орейон (страна-производитель Франция).
По какой схеме проводятся прививки против кори, эпидемического паротита и краснухи?
Курс прививок состоит из однократной вакцинации и ревакцинации.
- первую прививку (вакцинацию) проводят в возрасте 12-ти месяцев;
- вторую прививку (ревакцинацию) — в возрасте 6-ти лет.
Какие реакции возможны на введение вакцин?
Все живые комбинированные и моновакцины против кори, эпидемического паротита и краснухи редко вызывают реакции и поэтому считаются малореактогенными.
В первые сутки после иммунизации в месте введения вакцины могут появиться местные реакции в виде покраснения, болезненности (у 2-6 из 100 привитых). К концу первой недели после иммунизации (на 5-6) день или че-рез 10-11 дней после проведения прививки у 5-15 из 100 привитых возможно повышение температуры тела, незначительное недомогание. Все эти реакции являются закономерными и говорят о начале формирования защиты от инфекции.
Редко могут отмечаться такие специфические поствакцинальные реакции как кратковременная сыпь, незначительное увеличение затылочных или шейных лимфатических узлов и околоушных желез. Данные реакции исчезают самопроизвольно в течение нескольких дней, не требуя медикаментозного лечения и не нанося вред организму.
В любом случае при появлении у ребенка реакций либо других проявлений обязательно проинформируйте об этом своего педиатра, который оценит выраженность их проявления и при необходимости выдаст индивидуальные рекомендации.
Существуют ли противопоказания для вакцинации?
Противопоказанием к введению этих вакцин является наличие тяжелых аллергических реакций на компоненты вакцины (отдельные антибиотики, яичный белок и т. д.).
Вакцины против кори, паротита и краснухи не вводятся при наличии иммунодефицита.
Решение о введении таких вакцин ВИЧ-инфицированным деткам проводится в каждом случае индивидуально.
Прививку против кори (в т. ч. в составе комбинированной вакцины) можно проводить не ранее чем через 3 месяца после или за 6 недель до введения иммуноглобулина или плазмы.
При необходимости постановки пробы Манту она должна быть проведена до (допускается одновременно) проведения прививки комбинированной вакциной против кори, эпидемического паротита и краснухи (моновакцинами против кори и эпидемического паротита) или через 6 недель после нее.
Вопрос мамы: Правда ли, что после введения вакцины против кори, паротита и краснухи развивается болезнь аутизм?
Ответ: Эта гипотеза, основанная на отдельных наблюдениях, была опровергнута рядом научных исследований, которые были обобщены несколькими группами ученых. В 2008г. Британский медицинский совет обвинил доктора, выдвинувшего гипотезу о связи вакцины и аутизма в несоблюдении этических норм в своих действиях, направленных против интересов детей. Вывод экспертов: проведенные доказательные исследования не подтвердили наличия связи между вакцинацией с использованием тривакцины против кори, эпидемического паротита и краснухи и аутизмом.
Ирина Глинская, заведующая отделением иммунопрофилактики
Минского городского центра гигиены и эпидемиологии
Уважаемые читатели! Вы делали своему ребенку прививку КПК или нет? Почему? Ждем ваших ответов в комментариях!
СМОТРИТЕ ЕЩЕ:
Где можно сделать прививки о менингита
Гнойный менингит у детей инкубационный период сколько
К чему может привести менингит
После менингита можно служить
Делается ли прививка о менингита
Корь, краснуха и свинка. Чем опасны «детские» болезни для взрослых?
Мы попросили рассказать об этом главного научного сотрудника Центра иммунопрофилактики Института педиатрии Научного центра здоровья детей РАМН, заслуженного деятеля науки, доктора медицинских наук, профессора Владимира Таточенко.
Чем вообще опасны так называемые «детские» инфекции? И для детей, и для взрослых они представляют опасность не столько своими симптомами, сколько возможными осложнениями.
Те, кто однажды переболел «детскими» инфекциями, могут жить спокойно, потому что в их телах уже есть антидот – антитела, гарантирующие безопасность. Исключением является коклюш – он может возвращаться неоднократно. Но его повторная инфекция протекает значительно легче первой, а порой совсем не доставляет больному сильных проблем. Ну а тот, кто не переболел всем набором заболеваний, а также пропустил плановую вакцинацию, в любой момент может сделать прививку и застраховать себя от заражения.
Знакомство с врагом
Возбудители «детских» инфекций пока не уязвимы для существующих медикаментов. Например, для лечения кори, краснухи и свинки препаратов до сих пор не разработано – не только у нас, но и во всем мире. Вирус герпеса, возбудителя ветрянки, поддается лечению только при условии, если лечение начато в первый день заболевания. Та же ситуация с коклюшем: антибиотики могут победить его до развития характерных симптомов.
Поэтому вплоть до нашего времени у подхватившего «детскую» инфекцию человека есть только единственная надежда – его собственная иммунная система.
Победа над корью
Корь вызывается вирусом и передается воздушно-капельным путем. Узнать ее можно по крошечным белым пятнам на слизистой щек, которые потом сменяются сыпью за ушами, а позже – высыпаниями по всему телу. Плюс насморк, кашель, зуд и высокая температура. Вопреки кажущейся безобидности, смертность от кори в развитых странах составляет 1-3 случая на 1000 заболеваний. Как правило, основная причина летального исхода – развитие воспаления легких.
Раньше от кори бесплатно (по ОМС) прививали только детей. Четыре года назад Минздравсоцразвития приняло решение вакцинировать по ОМС и взрослых, но далеко не все пользуются такой возможностью. Ведь статистика успокаивает: если раньше регистрировали до 2 млн заболеваний в год, то сейчас этот показатель снизился до десятков случаев.
Однако кори сегодня много в Китае, на Украине, во Франции – оттуда ее и привозят некоторые недовакцинированные взрослые. Если непривитые дети (в возрасте до 1 года) заболевают корью, то причина всегда – заражение от взрослого, который подхватил вирус где-то за рубежом.
Ветряная оспа
В отличие от кори, против ветрянки у нас в стране бесплатно не прививают, поскольку вакцина очень дорогая – около 1000 рублей. Но мы настоятельно рекомендуем потратиться на эту прививку.
В отличие от кори, ветряная оспа сегодня в России достаточно распространена. Ежегодно регистрируется около 800 тысяч заболеваний. Причем ветрянка тоже постепенно взрослеет.
Раньше было более скученное расселение: многие жили в бараках или в коммунальных квартирах. Поэтому все дети болели ветрянкой одновременно и в раннем возрасте. С улучшением социальных условий инфекция распространяется хуже: большинство горожан живет в отдельных квартирах, многие дети не ходят в детские сады, воспитываются дома. Поэтому статистика такова: ежегодно в России рождается примерно 1,5 млн детей, а болеют ветрянкой из них 800 тысяч.
Таким образом, около 20% молодых людей перед ветрянкой пока беззащитны. Поэтому вопрос о прививке стоит очень остро. Специалисты, рекомендующие вакцинацию от ветрянки, опасаются грядущей эпидемии ветрянки у взрослых. Уже сейчас в больницах большая часть тяжелых больных ветряной оспой – это взрослые.
Ветрянка, как и корь, протекает у взрослого тяжелее и дает примерно в сорок раз больше осложнений, чем у детей. При этом в числе осложнений большой процент таких заболеваний, как пневмония и энцефалит, которые в 5% случаев приводят к летальному исходу.
Краснушная атака
Краснуха – сравнительно легкое инфекционное заболевание. Кроме сыпи и распухших заушных или затылочных лимфатических узлов оно сопровождается температурой и болью в горле. Атипичная краснуха может протекать и без высыпаний: просто температура, боль в горле – и все. Такую краснуху распознать сложнее, но организм ее узнает и антитела гарантированно вырабатывает.
Самую страшную опасность краснуха представляет не для детей, которые с ней, как правило, легко справляются, а для беременных женщин. Примерно 40% всех детей, родившихся с физическими отклонениями, пострадали от внутриутробной краснухи.
В России вакцинация против краснухи введена всего 10 лет назад, и за это время заболеваемость снизилась в 1000 раз. Но при этом осталось огромное число невакцинированных женщин в самом детородном возрасте – от 20 лет и старше. Поэтому не следует пренебрегать обязательными прививками от краснухи, которые можно сделать в любой поликлинике абсолютно бесплатно.
Кашель на месяц
Коклюш, в отличие от описанных раньше болезней, вызывается микробом. Заболевание сопровождается приступообразным кашлем, который тянется 30-40 дней и ничем не снимается. Обычно коклюш протекает без температуры, но бывают исключения. В некоторых случаях коклюш может перетекать в воспаление легких или давать в качестве осложнения энцефалит.
Самую страшную опасность коклюш представляет для младенцев до года. Взрослые только мучаются от кашля, а малыши умирают от коклюша в значительном проценте случаев. Поэтому младенцев на первом году жизни прививают от этой заразы трижды.
Но вакцина от коклюша, в отличие от остальных, неживая – в организм вводится «сваренный» вирус. В результате вырабатываются антитела, но не образуются так называемые «клетки памяти». Поэтому с течением времени антитела, способные бороться с коклюшем, выводятся из организма. И через 5-7 лет дети опять становятся восприимчивы к коклюшу. В таком возрасте коклюш протекает несколько легче. В большинстве развитых стран от коклюша прививают перед школой и в процессе обучения, но у нас пока важность этих прививок не оценена, да и вакцины нет.
Что же касается взрослых, то они без дополнительной добровольной вакцинации подвержены заражению коклюшем. И в таком состоянии они опасны для новорожденных. Ведь далеко не все ходят к врачу с кашлем – и поэтому не знают, что у них за болезнь. А больной коклюшем человек, общающийся с младенцем, которому еще не сделали прививку, может в прямом смысле убить малыша.
История вакцины
Вакцину от ветряной оспы разработали в Японии 30 лет назад. Прививка приобрела популярность благодаря американцам, у которых в 80‑х годах начались вспышки ветрянки на флоте, – и вакцина оказалась просто-таки необходимой для поддержания национальной безопасности.
Как тут сохранишь боевую готовность, когда команда целого крейсера покрывается гнойными пузырьками, температурит и чешется.
Первую вакцину от ветрянки приходилось держать при температуре –20° С, что значительно повышало ее стоимость. Современные вакцины могут жить и при +2-8° С.
В России сегодня зарегистрированы два вида вакцины от ветряной оспы, но принцип действия у них одинаковый: в организм вводят живой ослабленный вирус. В ответ организм начинает вырабатывать антитела.
Важно отметить, что на сегодняшний день не зарегистрировано ни одного случая, когда бы от вакцинации кто-нибудь серьезно заболел.
СТАТЬИ ПО ТЕМЕ:
Формы заразного менингита
Анализы на определение менингита
Энтеровирус после менингита
Совершенствование надзора за бактериальными менингитами
Прививка от менингита пневмонии
1796 — гомеопатия и прививки
Классическая гомеопатия, прививки и гомеопрофилактика
- Темы без ответов
- Активные темы
- Поиск
Паротит. мeнинги после прививки
Паротит. мeнинги после прививки
#1 Сообщение chertopolokh » 09 ноя 2009, 22:03
Мне нужна срочная помощь. У моего сына после прививки корь, краснуха, паротит развился паротитный серозный менингит. Мы лечимся в инфекционной больнице третью неделю.
Может ли мне помочь кто-то из московских гомеопатов при условии, что мы остаемся в больнице и я буду продолжать давать ребенку те, лекарства, которые выписали в больнице?
Вот инфо.
1. Т., мальчик. Роды вторые благополучные. На учете у невропатолога ранее не состоял. Болезнями серьезнее простуды и гриппа не болел.
2. Прививка(КПК, «Микроген»,) сделана по графику прививок — ревакцинация. Был здоров. К моменту прививки не болел 5 месяцев. Первая прививка в год прошла без последствий. Из детей получивших данную серию прививки не заболел никто.
3. Ухудшение состояния ребенка началось через 12 дней (утомляемость, вялость, отсутствие аппетита, головные боли по утрам, боли в шее сзади, температура).
4.Диагноз поставлен через четырнадцать дней от начала заболевания. К этому моменту ребенок был сильно истощен,(27кг — 6 кг) наблюдалась сильная интоксикация. Состояние ребенка средней тяжести. Кожные покровы с землистым оттенком, сухие. Увеличены заднешейный и затылочные лимфоузлы до 10-15 мм, подвижные безболезненные. Дыхание через нос свободное. Легкая ригидность затылочных мышц. Отеков, дизурии нет.
В неврологическом статусе — черепно-мозговая иннервация без очаговой патологии. Ребенок передвигается самостоятельно. Контактен, вял, заторможен. Пальцо-носовую, коленно-пяточнуб пробу выполнял.
Диагноз — менингит поставлен на основании пункции. Сначала санация ликвора хоть и небыстро, но происходила. Но очередная пункция показала совсем маленькое улучшение в СМЖ, а ведь прошло уже болше месяца от начала заболевания.
Источник