Можно ли кормить при кори
Общее описание болезни
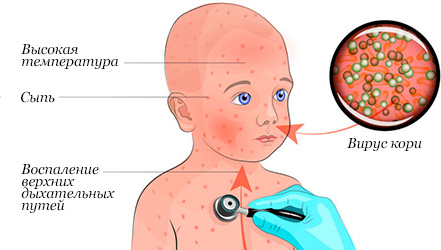
Корь – инфекционная вирусная болезнь острого характера, во время
которой поднимается высокая температура, поражаются слизистые поверхности
верхних путей дыхания и ротовой полости, возникает конъюнктивит,
появляется специфическая сыпь, наблюдается общая интоксикация организма.
Возбудитель – РНК-вирус, быстро погибающий вне
нахождения человеческого организма при воздействии на него высоких
температур (при кипячении, облучении) и дезинфицирующих средств.
Механизм передачи – вирус проникает в окружающую
среду вместе с выделяемой слизью больным при чихании или кашле,
со слюной при разговоре, то есть передается корь воздушно-капельный
путем.
Источником заболевания является зараженный человек
в последние 2 дня инкубационного периода) до 4 дня после высыпания.
На 5-ый день высыпания больной считается безопасным для окружающих.
Виды кори:
- 1 типичная, для которой характерное тяжелое течение
болезни (заражаются не привитые дети и взрослые); - 2 атипичная – заражаются ранее привитые люди, течение
болезни в этой форме легкое, при этом стадия высыпания нарушена
(высыпания можно увидеть только на лице и шее), инкубационный
период длится 21 день (при типичной форме кори он продолжается
от недели до двух, но в исключительных случаях длится 17 дней).
Симптомы типичной формы кори:
- День 1 – начало болезни характеризуется быстрым и острым
началом, для которого характерно: поднятие температуры тела до
40 градусов, чихание, осиплый голос из-за сухого кашля, боязнь
света, насморк, отечность век и красный оттенок конъюнктивы, гиперемия
зева, появление пятен красного цвета на мягком и твердом небе
(так званая «коревая энатема»); - День 2 – появляются пятна Филатова-Бельского-Коплика
(телесные пятнышки с красной каемкой, возникающие на слизистой
ротовой полости возле коренных зубов). Это основной симптом, по
которому определяю корь. - День 4,5 – появление сыпи (экзантемы) на кожных покровах
лица, за ушами, на шее; затем на следующий день после этого, сыпью
покрывается туловище, а на третий день высыпания (6-7 день болезни)
экзантемой покроются разгибательные части конечностей (включая
и пальцы). Стоит отметить, что сыпь образуется из мелких папул,
которые окружены красным пятном и могут соединятся между собой.
Слияние папул — это отличительная черта кори от краснухи. - День 7-8 (четвертый день после высыпания) – состояние
больного нормализуется (температура приходит в норму, сыпь подсыхает,
темнеет, шелушится). Причем сыпь сходит по мере того, как она
появлялась. Пигментация будет сходить около 10-11 дней.
Важно!
В основном корью болеют дети до 5-ти лет и молодые люди (в детстве
не переболевшие корью), которые не были привиты протевокоревой вакциной.
У взрослых течение болезни очень тяжелое, часто случаются осложнения.
Корь может давать осложнения в виде нарушений функционирования
ЦНС, дыхательной системы и работы ЖКТ (могут развиться: стеноз гортани,
ларингит,
лимфаденит, первичная коревая и вторичная пневмонии, гепатит,
коревой энцефалит).
Больные, у которых наблюдается иммунодефицит тяжело переносят корь.
Наибольшее количество случаев со смертельным исходом.
Если матерь ранее болела корью, то у ее малыша на протяжении первой
декады (первых трех месяцев) жизни есть иммунитет.
Бывали случаи, когда у новорожденного наблюдалась врожденная корь.
Это возникало из-за того, что вирус передался от больной матери
к плоду.
Полезные продукты при кори
Во время болезни следует придерживаться молочной и овощно-фруктовой
диеты.
При температуре, которая держится на высоком уровне в первые дни
болезни, не стоит перегружать организм тяжелой пищей. Для питания
хорошо подойдут блюда из молочных и кисломолочных продуктов. Если
у больного совсем нет аппетита – ему стоит давать много питья (свежевыжатых
соков, клюквенных
и брусничных морсов, компотов).
Постепенно (в меру стабилизации температуры), больному нужно вводить
в рацион молочные каши, вегетарианские супы, затем можно перейти
к обычным кашам, рагу, овощам, фруктам и салатам (пюре) из них.
Не стоит забывать и о зелени. Хорошо подойдут листья салата, укроп,
петрушка, шпинат.
По улучшению состояния (лучше дождаться когда сыпь начнет сходить)
можно добавлять приготовленную на пару, сваренную или тушенную рыбу
и мясо не жирных сортов. Для мясных блюд лучше брать диетическое
мясо.
После полного исчезновения сыпи и ее пигментации, а, также, всех
симптомов болезни, можно переходить на привычный рацион питания.
Естественно, питание должно быть здоровым и правильным, содержащим
все необходимые организму витаминные и минеральные комплексы.
Средства народной медицины при кори:
- 1 Чтобы успокоить больного и утолить боль необходимо
пить отвар из липовых цветов. На литр кипятка потребуется 5 столовых
ложек сухих цветов липы. Употреблять перед тем, как ложиться спать
по полтора-два стакана. - 2 Чтобы быстрее прошла сыпь и была наружной, а не
внутренней (на внутренних органах), необходимо пить 4-ре раза
в день перед тем, как начать есть, по столовой ложке отвара из
корня петрушки или сухих цветов анютиных глаз. Для приготовления
двух стаканов отвара потребуется 2 столовых ложки корней/цветов.
Настаивать отвар нужно в течении 8 часов хорошенько укутав для
держания температуры. После настаивания нужно профильтровать отвар. - 3 Пить как чай заваренные сухие ягоды
малины. Можно добавлять мед. - 4 Делать промывание глазам слабым (не крепким) раствором
борной кислоты (ее просто следует немного разбавить чистой теплой
профильтрованной водой). Им нельзя протирать сыпь. - 5 Чтобы ушли пятна с неба и слизистой щек, необходимо
каждые 2 часа полоскать рот отваром ромашки
или шалфея – на стакан кипятка брать ложку (столовую) травы. - 6 Чтобы снять шелушение при приеме ванны следует
добавлять отруби. Водные процедуры не должны превышать 10-ти минут,
оптимальная температура для купания – 34-35 градусов. - 7 При сильном кашле, как чай, нужно пить заваренные
корни алтея и солодки, отвары из трав: девясила,
ромашки, мать-и-мачехи, цветов календулы, медуницы, чабреца, ягод
бузины.
Опасные и вредные продукты при кори
- жирная, твердая, жаренная пища;
- специи: хрен,
горчица, перец (особенно красный); - неживая пища.
Эти продукты раздражают слизистую кишечника, утяжеляют работу ЖКТ,
из-за чего организм тратит все силы на переваривание и переработку
пищи, а не на излечение болезни.
Питание при других заболеваниях:
Источник
Необходимость диеты при кори.
Если так случилось, что ваш ребенок заболел корью, вы должны понимать, что лечение лишь симптоматическое и вы должны обеспечить ему хороший уход. Но часто родители забывают, что очень много зависит от диеты, от правильного питьевого режима и питания при кори. Почему это так важно? Основными причинами являются:
- поражение слизистой оболочка рта. Становится тяжело даже жевать, употребление в пищу кислых, острых продуктов может вызвать болезненные явления у ребёнка
- при кори изменяется обмен веществ и диетотерапия при кори абсолютно отличается от диетотерапии многих других заболеваний
- дегидратация.
Дефицит витамина А и
его связь с иммунитетом.
Многие знают про связь витамина С с иммунитетом. Но витамин А тоже очень важен для иммунной системы. Особенно для иммунной системы слизистых оболочек, которые есть фактически везде — в дыхательной системе, в желудочно-кишечном тракте и они выполняют барьерную функцию от различных инфекций. Всемирная организация охраны здоровья дефицит витамина А при кори связывает с увеличением риска смерти, особенно детей первых 2 лет жизни по сравнению с теми детьми которые не имели дефицита. Даже в США дети, которые имели высокий дефицит витамина А чаще госпитализировались, у них чаще было тяжелое течение кори. Всемирная организация охраны здоровья рекомендует добавлять высокие дозы витамина А: первая доза в первый же день как только выявили корь, особенно если она имеет тяжелое течение и вторая доза на следующий день. Если же у ребенка клинически наблюдается дефицит витамина А, то третью дозу рекомендуют назначать через 4-6 недель после кори.
Суточную дозу витамина А, рекомендованную ВОЗ при кори можно посмотреть на картинке:
Питание в период
высокой температуры.
Диету при кори можно
разделить на несколько периодов,
связанных с периодами заболевания.
Первый это период высокой температуры,
когда ребенок не хочет есть. Заставлять
его есть не надо, потому что у него
сильная интоксикация, организм борется
с инфекцией и «не хочет» тратить энергию
на расщепление нутриентов. Но в то же
время, организму нужна энергия и ему
нужно помочь. Обязателен усиленный
питьевой режим, вы не должны заставлять
ребенка кушать, но должны заставлять
его пить. Для этих целей хорошо подойдет
отвар шиповника, потому, что он содержит
много витамина С. Можно в отвар добавить
перетертую малину с сахаром. Малину
можно давать с чаем. Но стоит обратить
внимание, что в чай нельзя добавлять
лимон, так как его кислота будет раздражать
слизистую рта. Можно давать не кислые
компоты, морсы.
Кроме того можно давать
кисломолочные продукты, лёгкие, не
жирные и не кислые йогурты. Молочные
продукты содержат витамин А поэтому
диета при кори отличается от других
инфекций тут мы не только можем, но и
должны давать кисломолочные продукты.
Лучше купить нежирный йогурт и добавить
туда малину перетертую с сахаром или
курагу, которую можно взбить блендером.
Если у ребёнка сильный
понос или рвота не забывайте употреблять
растворы для регидратации солевые,
потому что организм теряет много
электролитов.
Диета в период
выздоровления.
Температура спала и
ребенок уже может есть. Что ему можно
давать? Диета должна быть легкой, пища
легко перевариваться и быть насыщенной
витаминами А и С. На первое можно сделать
овощной суп с картошкой, морковкой,
петрушкой но обязательно перетертыми
в блендере до пюре, потому что кусочки
ваш ребенок возможно ещё съесть не
может. Когда ему уже станет чуть лучше
добавьте в суп нежирное мясо (индейка,
курятина, говядина) взбитое в блендере.
Очень хорошо добавлять в рацион яйца,
желтки которых содержат много витамина
А. Как и в некоторых овощах, например в
шпинате, петрушке. Поэтому их можно
взбивать блендером и добавлять в пищу.
Также можно давать свежевыжатый сок,
особенно морковный. В него нужно добавить
пару капель оливкового масла, потому
что витамин А жирорастворимый и ему
нужен жир для лучшего усвоения организмом.
Расширяем меню.
Расширить меню можно
салатами с перетертой морковкой, овощами
и зеленью, добавляем в рацион рыбу,
приготовленную на пару или отварную.
По-прежнему не допускается добавление
специй, употребление жареной, жирной,
острой, кислой пищи.
На обычный суточный
рацион ребенка постепенно можно
переводить после того, как сошла
пигментация и шелушение после сыпи.
Источник
Как можно заразиться?
Это проще простого: корь – самая «прилипчивая» детская инфекция. Вирусы, которые выделяет заболевший, чихая, кашляя и даже просто при разговоре, очень подвижны: они путешествуют по квартире, по лестничным клеткам и даже могут проникать через систему вентиляции.
И все же чаще всего заразиться корью можно именно при близком контакте с больным ребенком. Поэтому зоны повышенной опасности прежде всего – детский сад и школа.
Может ли заболеть ребенок, у которого есть прививка? Такое бывает очень редко. И самое главное – болезнь в этом случае протекает очень легко и никогда не дает осложнений.
От начала до финала
Скрытый (инкубационный) период кори продолжается 7–14 дней. Затем болезнь стартует, напоминая ОРЗ: повышается температура, появляется насморк, сухой лающий кашель. Кстати, именно с появлением насморка и кашля ребенок становится заразным.
Часто при кори воспаляется слизистая оболочка глаз – начинается конъюнктивит. Могут быть и другие симптомы – боли в животе, рвота, понос.
Через пару дней на слизистой щек появляются мелкие высыпания, а затем – сыпь. Сначала за ушами и на лбу, затем она быстро распространяется ниже – на лицо, шею, тело. В это время может резко подскочить температура. Сыпь держится 4–7 дней, потом постепенно бледнеет, на ее месте остаются светло-коричневые пигментные пятнышки.
Такая пестрота может сохраняться до двух недель. Ребенок становится не заразен для окружающих спустя пять дней после появления сыпи. Иммунитет после кори сохраняется на всю жизнь.
Как лечить?
Пока у ребенка держится температура, он должен находиться в постели. Если температура выше 38,5°, можно дать жаропонижающее на основе парацетамола.
3–4 раза в день нужно обязательно промывать глаза. При сильном сухом кашле врач может назначить муколитики – препараты, разжижающие мокроту и помогающие ее отхождению. При сильном насморке нос можно промывать специальными спреями с морской водой (продаются в аптеке) и после этого закапывать капли.
Высыпания ничем не надо смазывать. Купать ребенка можно, когда температура станет нормальной, сыпь сойдет и на ее месте останутся лишь пигментные пятнышки. Если ребенка сильно беспокоит зуд, можно использовать успокаивающие мази, например с содержанием цинка.
Чаще поите ребенка – подойдут морс, отвар шиповника, кураги, компоты, кисели, чай. И побольше фруктов: витамин С подавляет размножение вирусов. Как только ребенку станет лучше и вернется аппетит, в первые дни лучше давать блюда, приготовленные на пару, из нежирного мяса, рыбы, овощей, молочные продукты.
Опасное наследство
У этой «легкой» детской болезни бывают тяжелые последствия – вот в чем главная опасность кори. Вирус бьет по защитным барьерам, сильно повреждает слизистые дыхательных путей, а также особые иммунные клетки крови, поэтому во время болезни и 2–3 месяца после нее общий иммунитет у ребенка ослаблен, и он легко может «подцепить» любую новую инфекцию.
Смотрите также: Парвовирусная инфекция: малоизвестный детский вирус →
У малышей самое распространенное осложнение кори – средний отит, у детей постарше – пневмония. Может развиться ларингит, бронхит. Наиболее тяжело воспаление легких протекает у детей до двух лет, поэтому любое, даже незначительное ухудшение состояния ребенка – серьезный повод для экстренного вызова врача. Пневмония у малышей может развиваться стремительно и даже привести к летальному исходу. И если врач предлагает госпитализацию, никогда не отказывайтесь!
Вирус кори поражает и центральную нервную систему. Одно из самых грозных осложнений – менингоэнцефалит (воспаление мозга и мягкой мозговой оболочки), к счастью, случается очень редко (1 случай на 1000). Другое опасное «наследие» этой болезни – поражения слухового или зрительного нерва.
После кори возможны и желудочно-кишечные осложнения: гастроэнтерит, гепатит, колит и т. д. У маленьких детей происходят серьезные нарушения в микрофлоре кишечника, которые требуют долгого и серьезного восстановительного лечения.
Источник
Грудное вскармливание при материнской инфекции противопоказано в очень редких случаях: ВИЧ, активная герпетическая инфекция (высыпания)* на сосках, ареоле или в области, где возможен контакт с ртом ребенка; туберкулез в активной нелеченной форме; Т-лимфотропный вирус 1 и 2 типа; активный, нелеченный бруцеллез, а также некоторые виды лечения, например, лучевая терапия или прием антиметаболитов [1]. А раз кормить можно практически при любых инфекционных заболеваниях, то, получается, что кормящим мамам не запрещены и прививки? Или все-таки не стоит рисковать?
Факт: большинство вакцин совместимы с ГВ независимо от того, живые они или инактивированные. Было обнаружено, что после вакцинации возбудители не проникают в грудное молоко, за исключением вируса краснухи и, возможно, вируса желтой лихорадки, а значит безопасны для ребенка. Однако есть два исключения: уже упомянутая вакцина против желтой лихорадки и вакцина против натуральной оспы. Остальные прививки совместимы с грудным вскармливанием (даже против краснухи, подробности – ниже), а ранний послеродовой период подходит для вакцинации мам от коклюша, дифтерии, столбняка, кори, краснухи, эпидемического паротита и ветряной оспы [2].
Важно! Кроме рисков для ребенка, вакцинация в редких случаях может нести риски для самой мамы, поэтому по возможности не стоит делать прививки во время любого недомогания или заболевания (обострений хронических инфекций это тоже касается), если на то нет веских причин. Так же не стоит прививаться на фоне хронической усталости или недосыпа, потому что эти состояния могут повышать риски побочных эффектов и, вероятно, отражаться на качестве иммунного ответа, так как нехватка сна влияет на баланс между гуморальным и клеточным иммунитетом [3]. Кроме того, не следует рассматривать личную вакцинацию в качестве замены прививок у малыша – ведь иммуноглобулины памяти, необходимые для длительной защиты, практически не передаются через грудное молоко, а значит, ребенок не будет защищен от заболевания [4].
Теперь подробнее о вакцинах.
???? Бешенство (инактивированная вакцина)
Экстренная профилактика бешенства после укусов животных (и не только диких) обязательна и для нее не существует ограничений (ни аллергические, ни какие-либо другие реакции не являются противопоказанием): заболевание смертельно и, кроме вакцинации, специфического лечения на данный момент не существует. Прививки от бешенства совместимы с грудным вскармливанием, несмотря на то, что конкретно эта вакцина не изучалась на предмет проникновения компонентов в грудное молоко, однако «обычно ее введение кормящим матерям проходит без каких-либо неблагоприятных последствий у младенцев» [5].
???? Грипп (инактивированная вакцина)
Вакцинация против гриппа не имеет негативного влияния ни на матерей, кормящих грудью, ни на их детей. Грудное вскармливание не влияет на эффективность иммунного ответа и не является противопоказанием для вакцинации.
???? Грипп (живая вакцина (назальный аэрозоль))
В настоящее время эти вакцины не рекомендуют к использованию из-за низкой эффективности и достаточно высокой реактогенности. Кроме того, Американский центр по контролю и профилактики заболеваемости (CDC) не рекомендует прививать ими детей от 6 до 23 месяцев и их близких [5].
????
Справка:
эффективность вакцинации против гриппа меняется от года к году и зависит от распространенности штамма вируса, который включен в вакцину (ежегодно ее состав меняется, так как вирусы гриппа быстро мутируют). В среднем эффективность противогриппозной вакцинации колеблется от 40% до 60%. Например, согласно данным CDC, в 2016-2017 году «общая эффективность вакцины против вирусов гриппа А и В составила 48%» [6], в 2018 году она была еще ниже – в пределах 30% [6а].
???? Дифтерия, коклюш, столбняк (в вакцину входят два анатоксина: дифтерийный и столбнячный, а также инактивированный бесклеточный коклюшный компонент). Эти болезни можно привить как по отдельности, так и вместе. Любые комбинации безопасны для грудничков.
????
Справка:
взрослым, прошедшим аналогичную вакцинацию в детстве, эти заболевания прививают однократно (непривитым в детстве СDC рекомендует 1 дозу вакцины коклюш-дифтерия-столбняк, + 2 дозы дифтерия-столбняк [7a]). Но каждые 10 лет требуется ревакцинация, чтобы поддерживать иммунитет к дифтерии и столбняку (правда, последние исследования говорят о том, что он может быть и более длительным [7]), а вот с защитой от коклюша сложнее: срок, на который защищает вакцина с бесклеточным коклюшным компонентом (именно такой прививают людей старше 7 лет), в настоящее время не известен. Однако известно, что иммунитет после прививки бесклеточной вакциной, снижается быстрее, чем защита, которую индуцирует цельноклеточная (ее применение разрешено только у детей до 4-х, максимум 6-ти лет) [8]. Тем не менее, существует исследования, результаты которых показали, что «Уровни защитных антител после вакцинации бесклеточной вакциной остаются повышенными до 5 лет после иммунизации, а кривые распада антител и математическое моделирование прогнозируют, что они должны сохраняться до 10 лет» [9]. В 2018 году вакцина против коклюша, столбняка и дифтерии для взрослых «Адасель» появилась в России.
???? Корь, краснуха, паротит (живые вакцины)
Как и дифтерию-коклюш-столбняк, эти инфекции можно привить по отдельности или вместе. Грудное вскармливание не является противопоказанием, хотя считается, что вирус краснухи, в редких случаях, может передаваться через грудное молоко, при этом у ребенка инфекция обычно протекает бессимптомно [10].
????
Справка
: обычно взрослым, не привитым ранее, не имеющим сведений о прививках против кори (краснухи, паротита) или не болевшим корью (краснухой, паротитом), прививают 2 дозы вакцины с интервалом в 4 недели. Такая схема вакцинации дает более эффективную и длительную защиту. Анализ на титр антител перед прививкой (особенно для привитых в детстве) можно не сдавать, так как во-первых, он может иметь ложноотрицательный результат, что однако не означает утрату защиты (и это очень актуально в случае с корью) [11]. Во-вторых, наличие иммунитета не повышает риск нежелательных реакций [11а].
????
Эффективность вакцинации:
паротит – около 10-12 лет; краснуха – более 15 лет; корь – более 20 лет (моновакцины дают более длительную защиту), кроме того, вполне вероятно, что полный курс прививок (2 дозы) обеспечивает большинству привитых пожизненный иммунитет [12].
???? Болезнь Лайма
С 2002 года от это заболевание не прививают, из-за возможной связи между прививкой и ревматоидным артритом, однако в настоящее время идет разработка новой вакцины.
???? Брюшной тиф (живая вакцина, инактивированная вакцина, и лиофилизат)
Вакцинация против брюшного тифа в период лактации разрешена только в случаях, если высок риск заболевания [5].
???? БЦЖ (живая вакцина)
Прививка против туберкулеза безопасна для ребенка, находящегося на грудном вскармливании.
????
Справка:
БЦЖ обычно прививают младенцам. Данные об эффективности ревакцинации (второй дозы), согласно информации ВОЗ, настоящее время отсутствуют. Тем не менее, в очень редких случаях (проживание в неблагоприятных районах с высоким эпидемиологическим порогом или неизбежный близкий контакт с больным туберкулезом с множественной лекарственной устойчивостью) могут вакцинировать и взрослых.
Важно! Взрослым людям прививают БЦЖ при отсутствии у них противопоказаний, а также на фоне отрицательного теста на туберкулез (Манту, Диаскинтест, квантифероновый тест). В анамнезе не должно быть ни перенесенного заболевания, ни текущего инфицирования (инфицирование микробактерией туберкулеза не всегда означает активный инфекционный процесс) [13].
???? Ветряная оспа (живая вакцина)
Не противопоказана кормящим матерям, хотя попадает ли вирус в грудное молоко доподлинно не известно, но так как «большинство возбудителей, входящих в живые вакцины, за исключением вируса краснухи (который обычно вызывает бессимптомное заболевание у грудничка), не были обнаружены в грудном молоке», прививка разрешена [14]. И это несмотря на то, что инструкция к вакцине предупреждает об очень редком случае, когда возможна передача вакцинного штамма Oka неиммунным контактным.
???? Вирус папилломы человека, ВПЧ (рекомбинантная вакцина)
Прививка разрешена матерям, которые кормят грудью. На основании данных, полученных на изучении 500 младенцев, матерей которых вакцинировали от ВПЧ, были сделаны выводы о ее безопасности для детей, находящихся на ГВ [10].
????
Справка:
есть две разновидности вакцин: вакцина старого поколения, в которую входят 2 или 4 возбудителя ВПЧ, несущих высокий онкогенный риск (16 и 18 или 6, 11, 16, 18 типы), и новая, содержащая 9 штаммов (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако существуют еще минимум 10 разновидностей этого вируса, которые представляют опасность в плане развития рака. Длительность защиты 4-х валентной вакцины против ВПЧ точно не известна, но в инструкции указано, что «Защита от раковых заболеваний половых органов, предраковых дисплазий и генитальных кондилом, индуцированных специфическими типами ВПЧ, сохранялась не менее 54 месяцев после завершенного курса вакцинации», то есть 4-5 лет [15]. Что касается вакцины нового поколения, то во-первых, геометрические значения титров антител были выше у привитых девочек и мальчиков, нежели чем у женщин от 16 до 26 лет. Во-вторых, вакцина новая и еще активно изучается, поэтому вряд ли есть какие-то окончательные данные, кроме тех, что «у подростков в возрасте от 9 до 15 лет длительность иммунного ответа составила 3 года (…) У женщин в возрасте от 16 до 26 лет – 3,5 лет» [16].
???? Гемофильная палочка (полисахаридная вакцина)
Совместима с грудным вскармливанием.
????
Справка:
обычно взрослым (а также детям старше 5-ти лет) эту прививку не делают, так как они редко болеют данной инфекцией. Исключения составляют лица, входящие в группу риска.
???? Гепатит А (инактивированная вакцина)
Вакцины против гепатита А разрешены кормящим, хотя, они и не исследовались на совместимость с грудным вскармливанием. CDC утверждает: «маловероятно, чтобы вакцина против гепатита А могла вызвать неблагоприятные последствия для грудных детей, однако предпочтительнее использовать иммуноглобулин» [5].
???? Гепатит В (рекомбинантная вакцина)
Совместима с грудным вскармливанием**. Вакцинация состоит из 3-х прививок и обеспечивает защиту минимум 20 лет, а, возможно, и пожизненно.
???? Желтая лихорадка (живая вакцина)
Эта вакцина производится из живого аттенуированного вируса, который противопоказан в случае иммунодефицитов, а также имеет ограничения для беременных и кормящих женщин. Окончательное решение о вакцинации зависит от того, можно ли отложить поездку или нет. Если кормящей матери все-таки необходимо сделать прививку ***, то во избежание потенциально возможной передачи вируса, грудное вскармливание следует прекратить минимум на 10 дней. К сожалению, риск для ребенка не гипотетический: известны по крайней мере 2 случая заболевания грудничков после вакцинации матерей. В первом случае у младенца был подтвержден штамм, идентичный вакцинному, во втором – для антигена желтой лихорадки были положительными анализ крови, а также цереброспинальная жидкость (но при этом она была отрицательна для вируса желтой лихорадки). И хотя исследователи не могут полностью исключить другие причины заражения, вероятно, эти случаи были вызваны вакцинацией против желтой лихорадки, а значит вирус может передаваться через грудное молоко [17, 18].
???? Клещевой энцефалит (инактивированная вакцина)
Нет сведений о том, что компоненты этой вакцины попадают в грудное молоко, тем не менее, в период лактации прививают с осторожность и только в случае, если предполагаемая польза от вакцинации превышает возможный риск для ребенка [19].
???? Менингококк (полисахаридная вакцина и конъюгированная вакцина)
Прививка разрешена матерям, которые кормят грудью.
???? Натуральная оспа (живая вакцина)
Оспенная вакцинация не является безопасной для окружающих, так как вакцинный вирус может передаваться при близком контакте, поэтому в настоящее время кормящих матерей не прививают от оспы (не удивляйтесь: несмотря на то, что болезнь давно исчезла, прививки от оспы могут делать, к примеру, военнослужащим на случай биологической атаки). Мало того, любой, получивший эту вакцину, не должен контактировать с детьми в возрасте до 1 года по крайней мере 2-3 недели (если же контакт неизбежен, рекомендуется тщательное мытье рук и обязательная перевязка прививочной ранки) [14].
???? Полиомиелит (инактивированная вакцина)
Противопоказаний для кормящих нет.
Необходимости в ревакцинациях у лиц, которые были полностью привиты в детстве и не собирающются в эпидемичные по дикому вирусу районы (Нигерия, Афганистан, Пакистан), нет. Считается, что полиовакцины (ОПВ и ИПВ) дают иммунитет на всю жизнь, однократная ревакцинация положена только путешествующим по опасным регионам [21].
???? Полиомиелит (живая вакцина)
Немного противоречивая информация по этой прививке: с одной стороны, нет данных о передаче вируса через грудное молоко, поэтому иммунизация кормящей матери не противопоказана [2]. С другой — антитела к полиовирусу обнаруживаются в грудном молоке, и теоретически вакцинация кормящей матери (пусть даже сделанная в детстве), впрочем как и перенесенная инфекция, может незначительно влиять на иммунный ответ ребенка после прививки от полиомиелита. Этот эффект может длиться до 1 года [20].
???? Холера (инактивированная вакцина)
Вакцинация разрешена кормящим матерям.
Материал подготовлен научным журналистом и главным редактором онлайн-журнала для родителей Mommy’s Mag Анной Ремиш и консультантом по ГВ Анной Михайловой.
Текст запрещен к копированию без письменного разрешения авторов.
Текст обновлен: 07.2018
___________________________________________________
* Если есть герпетические везикулы в зоне сосания ребенка, то по возможности рекомендуют сцеживать здоровую грудь и кормить ребенка сцеженным грудным молоком.
** Вообще, гепатиты через молоко не передаются, однако могут передаваться через кровь то есть через трещины на сосках матери и во рту ребенка, поэтому детей гепатит-положительных матерей необходимо прививать против гепатита В в роддоме по специальной схеме.
*** Если есть возможность, прививку лучше сделать во время беременности, а не после родов (в течение первого триместра, поскольку в этот период иммунный ответ, по-видимому, более эффективен).
_________________________________________________________
Источники:
2. Ruth A. Lawrence, Robert M. Lawrence, MD: «Breastfeeding. A guide for the medical profession», 7-е издание.
7. Исследование Durability of Vaccine-Induced Immunity Against Tetanus and Diphtheria Toxins: A Cross-sectional Analysis
7a. CDC: Preventing Tetanus, Diphtheria, and Pertussis Among Adults: Use of Tetanus Toxoid, Reduced Diphtheria Toxoid and Acellular Pertussis Vaccine
8. ВОЗ, «Вакцины против коклюша», бюллетень 08.2015
9. Клинические исследования: Booy R и соавторы: «A decennial booster dose of reduced antigen content diphtheria, tetanus, acellular pertussis vaccine (BoostrixTM) is immunogenic and well tolerated in adults», 2005 год; Barreto L и соавторы: «Humoral immunity 5 years after
booster immunization with an adolescent and adult for-mulation combined tetanus, diphtheria, and 5-component acellular pertussis vaccine», 2007 год; Bailleux F и соавторы: «Predicted long-term persistence of pertussis antibodies in adolescents after an adolescent and adult formulation combined tetanus, diphtheria, and 5-component acellular pertussis vaccine, based on mathematical modeling», 2008 год; Scott A. Halperin и соавторы:«Tolerability and antibody response in adolescents and adults revaccinated with tetanus toxoid, reduced diphtheria toxoid, and acellular pertussis vaccine adsorbed (Tdap) 4–5 years after a previous dose», 2011 год.
10. База данных по совсестимости ГВ и лекарств
11. Prevention of Measles, Rubella, Congenital Rubella Syndrome, and Mumps, 2013 Summary Recommendations of the Advisory Committee on Immunization Practices (ACIP)
11а. Ask the Experts: Diseases & Vaccines
12. Epidemiology and Prevention of Vaccine-Preventable Diseases, 13th Edition
13. ВОЗ «Вакцина БЦЖ», 05.2008
14. KellyMom, evidence-based information on breastfeeding and parenting
Источник

