Можно употреблять спиртное при краснухе
Общее описание болезни
Краснуха — это инфекционное вирусное заболевание со скрытым инкубационным
периодом и проявляем симптомов через двадцать дней после инфицирования.
Причины заболевания
Болезнь передается воздушно-капельным путем от вирусоносителя
или больного краснухой, который может быть источником болезни в
период от двух недель до проявления симптомов краснухи и трех недель
после. Особенно, опасность заразиться повышается в закрытых, не
проветриваемых помещениях при длительном контакте с больным. Наиболее
подвержены заболеванию дети в период от 2 до 7 лет.
Симптомы и последствия краснухи
После инкубационного периода болезнь проявляется такими симптомами:
небольшая температура, фарингит, головная боль, коньюктивит, увеличенные
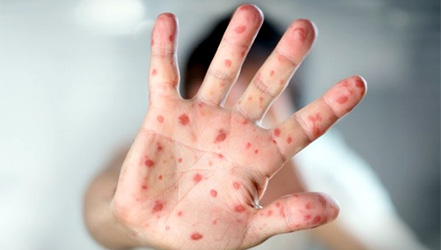
затылочные лимфоузлы. Самым приметным симптомом является пятнистая
сыпь не только на лице, но и по всему телу, которая исчезает, самое
большее, через семь дней без шелушения и пигментации. Для детей
болезнь протекает более в мягкой форме. Самые опасные последствия
краснуха представляет для беременных на первом триместре беременности,
так как может стать причиной развития у плода синдрома «большого
количества пороков», поражая органы слуха, глаза и сердечнососудистую
систему ребенка.
Особенности питания при краснухе
Рацион питания больных краснухой особо не отличается от обычного
режима, необходимо только включить в него больше растительной пищи
и молочных продуктов, повысить количество витаминов. При краснухе
у детей следует поддерживать уровень полноценного и качественного
питания, ведь даже небольшое его ухудшении может повлечь за собой
снижение иммунитета и затяжное течение инфекционного процесса. Меню
ребенка должно строиться на основе учета его возраста, тяжести и
периода болезни, наличия аппетита, характера стула и прочего. Блюда
должны быть легкоусвояемые, при щадящей термической обработке, не
слишком горячие. Необходимо, также обеспечить достаточное количество
жидкости (например: рисовый и морковный отвар, кипяченую воду, витаминные
чай).
Полезные продукты при краснухе
- продукты с витамином
С, которые повышают иммунитет организма и помогают бороться
с болезнью (шиповник, земляника, черная смородина, перец
сладкий, облепиха, жимолость, капуста брюссельская, черемша,
капуста брокколи,
калина, киви, капуста цветная, капуста краснокочанная, апельсин,
хрен,
чеснок перо, шпинат, лимон, помидор, малина, гуайява, мускусная
дыня); - продукты с витамином
Р (белая кожура и междольковые части цитрусовых, голубика,
ежевика, черноплодная рябина, черешня, виноград, абрикосы, петрушка,
укроп, кинза, стручковый перец, зелёный салат, гречка, зеленый
чай, вишня,
слива, яблоки, черника,
арония, свекла, листья салата, щавель и чеснок); - молочные продукты (ряженка, сливки, натуральное мороженное,
сливочное масло, брынза,
кефир, йогурт, творог, сметана, нежирные сорта сыра, сыр плавленый).
Народные средства при краснухе
- настой зверобоя,
листьев и ягод брусники (по три столовых ложки каждого измельченного
компонента залить полулитром кипятка, кипятить на небольшом огне
в течении десяти минут, настаивать час) принимать четырежды в
день по 50 мл; - настой чистотела
(четыре столовых ложки травы и цветков чистотела измельчить, залить
шестью стаканами кипятка, настаивать час) обмывать кожу и добавлять
в ванную; - настой смеси трав: тысячелистника, полыни,
череды, цвета клевера,
берёзовых почек, корня
одуванчика и ольховых шишек (1 столовую ложку травяной смеси
запарить стаканом кипятка и настоять в термосе в течении 10 часов)
принимать перед едой по 70-100 мл; - витаминные чаи: 1) плоды шиповника,
ягоды черной смородины (1:1), 2) листья крапивы, плоды шиповника,
ягоды брусники (3:3:1), 3) плоды шиповника, ягоды брусники (1:1); - отвар мать-и-мачехи,
шиповника, василька, календулы и ромашки; - отвар валерианы,
эдельвейса, пустырника
(заварить и настоять в термосе в течении 10 часов), принимать
детям от 1 года до 3 лет по 1 чайной ложке на пол-литра жидкости,
от 3 лет до 10 – по одной столовой ложке, детям старше десяти
лет и взрослым – две столовые ложки; - готовые травяные сборы, которые продаются в аптеке (например:
почки березы, череда, цветки клевера, корень одуванчика, трава
полыньи, тысячелистник
заварить кипятком) принимать по одной трети трижды в день;
Опасные и вредные продукты при краснухе
чипсы, газированная вода, продукты из фастфуда, колбасы, сосиски,
пельмени, шпикачки, орешки, сухарики, шоколадно-ореховые батончики,
чебуреки, беляши, шаурма, картошка фри, копченая рыба и мясо, продукты
с консервантами, маргарин,
магазинные сладости (торты с кремом, пирожные, изделия из слоеного
теста), кофе, энергетические напитки, искусственное мороженое, пастила
в яркой упаковке, жевательные конфеты, чупа-чупс, майонез.

Достоверность информации
0
Питание при других заболеваниях:
Источник
Заболеть ею можно в любом возрасте.
Краснуха — это острое инфекционное заболевание вирусной природы. Чаще всего встречается у детей и молодых взрослых.
Причины краснухи
Возбудителем краснухи является РНК-содержащий вирус из семейства Togaviridae, рода Rubivirus. Человек является единственным носителем болезни. Заболеть краснухой можно в любом возрасте. У беременных женщин, особенно в первом триместре, краснуха может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Специального лечения краснухи нет, но ее можно предотвратить с помощью вакцинации.
Как передается краснуха
Это очень заразное заболевание, которое может передаваться воздушно-капельным путем. Например, во время разговора, при кашле или чихании. Кроме того, «подхватить» краснуху можно в быту: при использовании общей посуды или во время игры общими игрушками.
Симптомы краснухи
Заметить симптомы краснухи можно только через 2-3 недели после контакта с больным. Иногда за несколько дней до появления сыпи — главного симптома болезни — начинается легкое недомогание, головная боль, снижение аппетита, небольшой насморк, покраснение горла.
Сыпь появляется в 50-80% случаев и имеет характерные признаки: бледно-розовые пятнышки с округлой или овальной формой и диаметром 2-5 мм. Обычно отдельные пятна не сливаются друг с другом и не возвышаются над поверхностью кожи. Сначала они выступают на лице и шее. После опускаются ниже по телу. На ладонях и подошвах при краснухе сыпи не бывает. Пятнышки сохраняются на теле от 1 до 3 дней у детей и до 5 дней у взрослых, после чего бледнеют и исчезают.
Параллельно опухают лимфатические узлы за ушами и на шее. У инфицированных взрослых, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
Дети до 10 лет переносят краснуху легко, с симптомами, включающими сыпь, повышенную температуру (до 39°C), рвоту и легкий конъюнктивит. У взрослых краснуха протекает тяжелее. К перечисленным симптомам добавляется общее сильное недомогание, головная боль, озноб, ломота в мышцах и суставах.
Инкубационный период краснухи
Инкубационный период вируса составляет от 10 до 21 дня. Инфекционный период наступает обычно через 1-5 дней после появления сыпи.
Если краснухой заболевает беременная женщина в первом триместре, то вероятность того, что она передаст вирус плоду, составляет 90%. Грудные дети, рожденные с синдромом врожденной краснухи, могут выделять вирус в течение года или более после рождения.
Диагностика краснухи
Для диагностики краснухи врач назначает больному общий анализ крови, для которого характерно увеличение скорости оседания эритроцитов, снижение лейкоцитов, повышение числа лимфоцитов.
Также назначается лабораторное исследование крови больного на содержание антител к вирусу краснухи (анализ проводят дважды с интервалом в десять суток). Делается и иммуноферментный анализ, при помощи которого выявляются антитела к краснухе.
Лечение краснухи
Краснуха лечится на дому под наблюдением врача-инфекциониста. Главное при этом соблюдать постельный режим и быть полностью изолированным от окружающих, так как вирус очень заразен.
Лекарств от краснухи не существует. В то же время врачи прописывают медикаменты для симптоматического лечения: насморка (сосудосуживающие капли в нос), головной боли (анальгетики), снижения температуры (жаропонижающие). Для того, чтобы вирус быстрее покинул организм, нужно пить много жидкости (около 2 л в день). Это могут быть соки (желательно свежевыжатые), морс, компот из сухофруктов, зеленый чай.
В случае появления осложнений больному необходима госпитализация.
Возможные последствия после краснухи
Большую опасность краснуха несет только для беременных женщин. При этом чем меньше срок беременности, тем выше риск развития патологий:
в первом триместре вероятность заражения — 90%,
втором — до 75%,
третьем – до 50%.
В некоторых случаях краснуха приводит к выкидышу. Если ребенок останется жив, болезнь может привести к синдрому врожденной краснухи. Из-за этого беременным, заболевшим этой болезнью на сроке до 16 недель, рекомендуют прервать беременность.
Что такое синдром врожденной краснухи (СВК)
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В большинстве случаев такие нарушения требуют дорогостоящей терапии, хирургических операций и других дорогих видов медицинской помощи.
Самый высокий риск СВК существует в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи). До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Профилактика краснухи
Для профилактики болезни разработаны и успешно применяются живые вакцины. Обычно они включают в себя, помимо возбудителя краснухи, вирусы кори и паротита.
Вакцина вводится в соответствии с национальным календарем профилактических прививок бесплатно в поликлинике по месту медицинского обслуживания и в дошкольных и школьных учебных заведениях. Вакцину вводят в 12 месячном возрасте, а также в 6 лет, когда ребенок идет в школу.
При этом считается, что прививка защищает от инфекции примерно 15-16 лет. После этого нужна ревакцинация.
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, небольшое повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
ЧИТАЙТЕ ТАКЖЕ
Температура у ребенка: когда нужно вызывать доктора
По каким причинам у малыша поднимается температура и можно ли ее сбивать в домашних условиях
Источник
1. Планирую беременность, сдала анализ на краснуху. Выяснилось, что антител в крови к краснухе нет. За какое время до наступления беременности необходимо пройти вакцинацию?
Вакцинация против краснухи проводится за 2-3 месяца до планируемой беременности. Во время беременности вакцинация не проводится.
2. Может ли взрослый человек, не работающий в детских коллективах, заболеть краснухой?
Да, краснуха является высокозаразным заболеванием с возможностью инфицирования в любом возрасте. Не всегда взрослый человек, заразившийся краснухой, ощущает симптомы заболевания. Инфекция может протекать в стертой форме. Серьезную опасность представляет краснуха для беременных, вызывая множественные пороки развития плода, а также приводящая к выкидышам и мертворождению.
3. Заразен ли только что привитый против краснухи ребенок? Можно ли прививать ребенка, если в доме беременная на 35 неделе беременности?
Прививать ребенка против краснухи в данном случае можно. Даже если, после вакцинации у ребенка разовьется краснуха – это будет легкая форма инфекции, и ребенок не будет являться источником инфекции. Для окружающих привитой ребенок не представляет угрозы.
4. Для чего нужна вакцинация против краснухи, если привитые рискуют заболеть?
Краснуха, развившаяся после вакцинации, переносится в легкой форме, и в отличии от краснухи у непривитого не вызывает осложнений, опасных для здоровья и жизни.
5. В каком возрасте проводится вакцинация против краснухи?
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию детей, в возрасте от 1 года до 18 лет, женщин от 18 до 25 лет (включительно), не болевших, не привитых, привитых однократно против краснухи, не имеющих сведений о прививках против краснухи. Первая прививка проводится в возрасте 12 месяцев, вторая – ревакцинация, в возрасте 6 лет.

6. Что такое врожденная краснуха?
Врожденная краснуха (синдром врожденной краснухи (СВК)) – это вирусная инфекция, развивающаяся в результате заражения плода во время беременности.
Врожденная краснуха проявляется низкой массой тела у ребенка при рождении, а также разнообразными пороками развития. Среди детей с врожденной патологией синдром врожденной краснухи встречается в 8-10% случаев.
При синдроме врожденной краснухи могут выявляться врожденные аномалии органов зрения (ретинопатия, катаракта), пороки сердечно-сосудистой системы, органов слуха (глухота, которая проявляется через несколько месяцев после рождения), пневмония, поражение центральной нервной системы (нарушение координации движения), пищеварительной и мочеполовой систем, поражение длинных трубчатых костей, отставание в умственном и физическом развитии детей.
7. Опасна ли повторная вакцинация против краснухи? Например, если нет сведений о перенесенной краснухе или не сохранилась карта в поликлинике.
Вакцинация, проведенная переболевшему, или человеку, вакцинированному ранее, вреда не нанесет.
8. Чем отличается краснуха от кори?
Течение кори сложнее, чем краснухи. Во время кори температура тела повышается до 39 о С, при краснухе температура не выше 38 о С. При кори на слизистой оболочке щек появляются небольшие белые пятнышки – пятна Филатова-Коплика, при краснухе таких пятен нет.
Характер сыпи: при кори высыпания могут сливаться, образуя розовые пятна, которые в процессе заболевания бледнеют, шелушатся. При краснухе сыпь не сливается. Краснуха опасна для беременных – в большинстве случаев вызывает пороки развития плода, преждевременные роды, внутриутробную гибель плода. Корь не представляет опасность для беременных.

9. Какая реакция может возникнуть у ребенка после введения вакцины?
Дети переносят прививку хорошо, лишь в редких случаях в месте введения препарата возможно кратковременное покраснение и уплотнение, а в период с 5 по 12 дня возможно кратковременное повышение температуры не выше 37,5оС.
10. Имеет ли вакцинация против краснухи противопоказания?
Вакцина против краснухи не вводится лицам с иммунодефицитными состояниями, со злокачественными заболеваниями крови, с новообразованиями, с тяжелыми формами аллергических реакций на аминогликозиды, лицам с тяжелыми реакциями на предыдущее введение вакцины (температура выше 40 О С, отек, гиперемия участка в месте введения вакцины больше 8 см). Вакцинация противопоказана беременным.
Источник
Синдром «белого халата» мешает обратиться к врачу с вопросом о совместимости алкоголя с прививками от бешенства, столбняка, кори, дифтерии и других смертельно опасных инфекций. Нередко обстоятельства складываются таким образом, что день вакцинации совпадает с ранее запланированной вечеринкой или поездкой в гости. Привитый пациент оказывается перед выбором: «пить или не пить».
Население развитых стран с доступной медициной уже давно избавилось от кошмарных пандемий, некогда уносивших сотни тысяч жизней. Ощущение безопасности и стремительный темп жизни привел к легкомысленному отношению к вакцинации. Существует немало опасных мифов о действии алкоголя на организм.
[idea]Алкоголь оказывает пагубное влияние на все органы и системы организма и не может исцелить человека ни от одной болезни, тем более инфекционной.[/idea]
Зачем нужны прививки взрослым
Детские поликлиники и учебные заведения строго следят за соблюдением графика обязательный прививок. Многие люди заблуждаются, считая, что вакцинация ограничивается детским возрастом. Грамотный подход и содействие властей позволили свети на нет эпидемии опасных инфекционных заболеваний в странах с развитой и доступной медициной.
Обычно эффект прививки заканчивается через определенное время и возникает необходимость ревакцинации, чтобы защитить себя на ближайшие десять лет от гепатита, столбняка и дифтерии, кори, оспы и др. Многие взрослые привыкли снимать напряжение и стресс рабочего дня с помощью спиртного. Прививка вносит свои коррективы в привычный образ жизни.
Опасно недооценивать важность вакцинации и соблюдения врачебных рекомендаций.
Еще опаснее заниматься самолечением, игнорировать временные ограничения в питании, физической активности.
Прививка оказывает немалую нагрузку на организм. Иммунная система получает сигнал о вторжении опасного агента и начинает вырабатывать огромное количество антител. Таким образом формируется устойчивый иммунитет.
Важным условием безболезненного прохождения этапа приобретения защитных функций иммунитета является состояние здоровья в целом. Крепкий иммунитет, регулярная профилактика хронических заболеваний способствуют благополучной реакции организма на прививку.
Прием любого алкоголя даже в незначительном количестве оказывает угнетающее влияние на иммунную систему и функции всех внутренних органов.
Несмотря на то, что этанол не вступает во взаимодействие с препаратами вакцин, интоксикация снижает иммунитет и влияет на эффективность генерации антител. Алкоголь может нивелировать действие прививки. Ослабленная иммунная система не в состоянии произвести нужное количество антител, повышая риск развития побочного эффекта или полномасштабного инфицирования агентом вакцины.
В настоящее время «живые» вирусы редко используют для прививок. Тем не менее, даже «неживые» вакцины могут вызвать ряд нежелательных и болезненных побочных эффектов. Согласно данным статистики ВОЗ, здоровый организм негативно отвечает на вакцинацию в одном проценте случаев.
То есть, один человек из сотни только что привитых будет ощущать неприятные и болезненные симптомы побочного действия вакцины. Прием алкоголя значительно увеличивает риск развития нежелательных сопутствующих недомоганий.
[idea]Среди часто пьющих алкоголь 30% человек сталкиваются с побочным действием прививок[/idea]
Крайне негативная реакция может развиться на фоне принятия алкоголесодержащих напитков после вакцинации от:
В числе наиболее распространенных симптомов побочной реакции отмечены:
- Диарея, рвота, тошнота;
- Высокая температура;
- Боль в горле, кашель;
- Боль в суставах и позвоночнике;
- Отек в области инъекции;
- Аритмия, изменение АД;
- Спазмы в горле, затруднение дыхания;
- Псевдогриппозное состояние;
- Обмороки, головокружения.
Процесс мобилизации иммунной системы, адаптации к новому агенту прививки занимает от трех дней до двух недель. В этот период наиболее часто пациенты ощущают:
- Недомогание;
- Сонливость;
- Снижение аппетита;
- Повышенную потливость.
На этом этапе происходит распознавание чужеродной инфекции. Этанол, попавший в сыроватку крови, резко снижает выработку антител и блокирование штамма патогенного вируса. Последствия приема алкоголя после прививки не предсказуемы и могут обернуться развитием не только осложнений, но и самого заболевания.
[idea]Этиловый спирт блокирует нормальную деятельность иммунной системы, что может повлечь тяжелые осложнения после вакцинации.[/idea]
Наиболее опасно выпивать спиртное после прививки от столбняка, бешенства, дифтерии, кори и гепатита. Вакцинации от некоторых заболеваний проводят в несколько этапов. Самыми решающими считаются день введения препарата и последующие трое суток. В это время очень важно внимательно отнестись к любым изменениям самочувствия.
Вакцинация от бешенства занимает три месяца или 90 дней. В это время алкоголь категорически противопоказан на весь период. Возбудитель бешенства передается от зараженных диких и домашних животных.
Бешенство – смертельное инфекционное заболевание с очень высоким уровнем смертности.
Прививку от гепатита очень часто совмещают с вакциной от дифтерии. Иммунитет сохраняется десять лет. Возбудитель попадет в организм через травмы кожного покрова. Поэтапная вакцинация длится пять-шесть месяцев.
Возбудитель столбняка содержится в почве, распространен повсеместно. Уровень смертности от столбняка в развитых странах составляет 20-25%.
Алкоголь не только препятствует формированию иммунитета, но и служит питательной средой для патогенных вирусов и бактерий. Лояльно настроенные медработники иногда не возражают против принятия больным символического бокала вина через три-пять дней после вакцинации.
Однако, в случае с вакцинацией от бешенства, столбняка и гепатита, символическая доза спиртного может обернуться экстренной госпитализацией и длительным лечением. Каждый человек сам несет ответственность за состояние своего здоровья. Алкогольные напитки не являются жизненно необходимым продуктом питания и некоторое воздержание принесет пользу и стойкий иммунитет к смертельно опасным заболеваниям.
Данная информация несет рекомендательный характер и не может быть принята к руководству. Однозначный и авторитетный ответ на вопрос «пить или не пить» даст только дипломированный специалист в поликлинике по месту жительства. Важно помнить, что самонадеянность, как и самолечение, могут иметь непредсказуемые последствия.
источник
Широко распространено мнение, что прививки делают только детям, но это совсем не так. Есть вакцины, предназначенные для введения взрослому населению, которому нелишне будет знать, что после прививки существуют некоторые ограничения по спиртным напиткам.
После прививки в организм поставляются ослабленные возбудители определенных патологий, против которых иммунная система вырабатывает антитела. В результате организм приобретает защиту от той патологии, на которую и делалась вакцина. Но при низком иммунном статусе, когда организм ослаблен, существует риск, что иммунитет не сможет справиться с патологией, тогда произойдет ее развитие.
Специалисты предупреждают, что нельзя употреблять алкоголь после прививки, потому как спиртное существенно снижает иммунную защиту. Это может привести к аномально быстрому распространению вируса, что может повлечь смертельный исход. Также спиртное повышает риск развития аллергической реакции. Поэтому в целях сохранения собственного здоровья стоит избегать таких опасных для организма ситуаций и не создавать их самостоятельно.
Существует целый список вакцин, которые должны водиться взрослому населению. Да и прививки, сделанные в детстве, со временем утрачивают эффективность и требуют повторной иммунизации.
- ВПЧ или папилломавирус человека. Вакцины вводят девушкам и женщинам 11-26-летнего возраста троекратно. Папилломавирус грозит развитием рака шейки матки.
- гепатит А, В. Это разные вакцины. От гепатита А рекомендуется прививаться всем медработникам и лицам, имеющим проблемы с печенью, наркотиками и спиртным. Вакцинация от гепатита В необходима тем же лицам, а еще людям, отличающимся неразборчивостью в сексуальных связях и часто меняющим половых партнеров.Прививка от гепатита Б рекомендуется и тем, кто часто лечится инъекциями.
- коклюш, дифтерия, столбняк. Эта вакцина должна вводиться раз в десятилетие. Если женщина забеременела, а с последней прививки прошло больше 10 лет, то необходимо пройти вакцинацию до родов (2-3 триместр).
- краснуха, корь, эпидемический паротит. Вообще эта вакцина делается в детстве, но если она хоть раз была пропущена и взрослый не переболел этими заболеваниями, то необходимо обязательно повторить иммунизацию.
- ветряная оспа. У взрослого населения подобное заболевание протекает гораздо тяжелее и осложнениями, поэтому тем, кто в детстве не переболел ветрянкой, обязательно стоит пройти вакцинацию. Ветряная оспа может спровоцировать развитие опоясывающего лишая, поэтому взрослым после 60 лет также рекомендуется привиться.
- грипп. Эта прививка рекомендуется всем взрослым и детям старшего возраста. Особенно рекомендована прививка людям, работающим в местах большого скопления людей (продавцы, официанты, медработники, сотрудники социальных, пенсионных фондов и пр.).
- бешенство. Прививки показаны тем, у кого существует потенциальная угроза заразиться бешенством (к примеру, после укуса собаки и пр.). Пациенту водят 6 вакцин в течение 90 суток. Прививка требует четкого соблюдения врачебных рекомендаций, поскольку пациенту вводится смертельно опасный вирус.
- энцефалит. Это опасная нейроинфекционная патология, которая переносится клещами. Она может привести человека к инвалидности либо смерти. Эффективным способом защиты от энцефалита является вакцинация. Прививка от клещевого энцефалита вводится заблаговременно до выезда в зону с повышенным риском заражения. Обычно такие прививки делают в два захода. Первую колют в назначенное время, а вторую – по прошествии 1-3 месяцев. Хотя есть и ускоренная схема, согласно которой вторая вакцина вводится через 2 недели после первой. Курс при необходимости повторяют ежегодно.
Как и в случае с детьми взрослым вакцинация проводится только при хороших показателях здоровья. Иначе может возникнуть обратный эффект, когда организм не выработает иммунитет к заболеванию, а будет им поражен.
Поскольку вакцинация сопровождается серьезной нагрузкой на иммунную систему, то алкоголь после прививок категорически противопоказан. После любой прививки может возникнуть специфическая реакция. К примеру, после вакцины от гепатита В пациенты нередко испытывают суставные боли, тошнотно-рвотный синдром, общее недомогание и аллергические проявления. Прививка от бешенства также может повлечь за собой ряд специфических реакций вроде зуда и высыпаний, общего недомогания, гипертермии, головных болей и пр.
Специалисты не рекомендуют употреблять спиртное хотя бы в первые трое суток после вакцинации, а лучше 10 дней. В процессе прививки в организм пациента происходит внедрение незначительного числа ослабленных возбудителей, которые запускают процесс образования специфических антител. Как быстро и эффективно иммунная система справится с данной задачей зависит от общего состояния здоровья.
Поэтому употребление спиртного после прививки от столбняка, к примеру, недопустимо по причине его негативного и угнетающего воздействия на иммунитет. Особые указания относительно алкоголя врачи дают при вакцинации от бешенства. Поскольку такие прививки делаются в течение 3 месяцев, а затем еще полгода активируется иммунный статус против бешенства, то полный курс длится 9 месяцев. На протяжении этого периода спиртное употреблять категорически запрещено. Иначе иммунизация будет бесполезной и вирус бешенства станет реальной угрозой.
Максимальная нагрузка на организм привитого человека развивается в первые несколько суток после вакцинации, обычно это занимает 3-4 дня.
- если прививка делалась от гепатита, то нагрузка возлагается преимущественно на клетки печени, поэтому необходимо ограничить рацион легкой пищей, исключить спиртное и избегать тяжелых физических нагрузок;
- еще с детства отложился стереотип, что прививки мочить нельзя. На месте укола после попадания воды может возникнуть раздражение и зуд. В результате человек начнет его расчесывать, чем может спровоцировать инфекцию. Особенно запрещено купаться в природных, естественных водоемах. Там вода не отличается особой чистотой и через рану может проникнуть инфекция;
- в первые дни после прививки от дифтерии и прочих заболеваний рекомендуется придерживаться щадящего режима, полноценно высыпаться, избегать сквозняков и переохлаждений, стрессов и физических перегрузок;
- после противостолбнячной прививки удару подвергается желудочно кишечный тракт, поэтому возрастает риск обострения гастрита, язвы и прочих патологий пищеварительной системы. В данной ситуации особенно показана щадящая, легкая диета из простых блюд вроде каш, супов на курином бульоне и пр.
Самые строгие противопоказания относительно спиртного касаются после прививки от бешенства. В организм вводится вирус, несущий смертельную опасность, поэтому малейшее отступление от правил вакцинации может привести к тяжёлым последствиям. После укуса больного животного шанс остаться в живых появляется только при соблюдении графика прививок и постоянном контроле за изменениями, происходящими в организме после укуса и прививок.
Приняв спиртное после вакцины, можно замаскировать побочные реакции, развившиеся в ответ на введение препарата. В результате повышается вероятность развития аллергической реакции, анафилактического шока либо отека Квинке, которую врачи просто не успеют предотвратить, потому как симптомы из-за алкоголя будут стерты и незаметны. Другие вакцины также не должны совмещаться с алкоголем. Суть всех прививок заключается в активации иммунитета, а если он ослаблен, то и бороться с введенными вирусами не сможет. В этом случае пациента от вакцины ждет болезнь, а не иммунная устойчивость против нее.
Любая прививка при неправильном поведении пациента может спровоцировать осложнения, а если пациент будет употреблять спиртное, то вероятность осложнений после вакцинации существенно возрастает. Чаще всего спиртное после иммунизации приводит к:
- Расстройствам стула и кишечника, дисбактериозу.
- Желудочно-кишечным патологиям.
- Высыпаниям, крапивнице и прочим аллергическим проявлениям.
- Гипертермическим признакам, лихорадке, ознобу.
- Бронхиту.
- Тошнотно-рвотному синдрому.
- Непрекращающемуся зуду в месте введения вакцины.
- Фарингиту.
- Апатии, слабости.
- Гиперпотливости.
- Головным болям.
- Обострениям имеющихся патологий хронического характера.
- Суставным болям и миалгии.
- Головокружениям.
- Тахикардической симптоматике.
- Дыхательным затруднениям.
- Анафилактическому шоку.
- Отеку Квинке и пр.
Уколы от бешенства способны вызвать вегетативные нарушения, расстройства чувствительности, вялые парезы, на фоне приема спиртного вероятность подобных осложнений повышается многократно. Любое нарушение режима после вакцинации, особенно употребление спиртного, чревато обострением состояния. Ведь прививка – стресс для организма и иммунитета, а алкоголь его только усугубляет. Соблюдая врачебные рекомендации, пациент предупреждает развитие опасных осложнений и способствует достижению максимально высокой эффективности вакцины.
источник
06 Апр 2019
admin
339
Источник


