Неспецифический язвенный колит этиология клиника диагностика
Этиология
и патогенез
неизвестны. Предполагают роль инфекции,
аллергии, иммунологических нарушений,
генетических, психогенных факторов.
Развитию воспаления способствует
повышенная чувствительность эпителия
слизистой оболочки к нарушениям
кровообращения. В последующем
происходит
присоединение вторичной инфекции,
исходящей из фекалий, с развитием
изъязвлений.
По
клиническому течению
Молниеносная
форма
Острая
форма
Хроническая
форма:
рецидивирующая
непрерывная
По
локализации
Дистальный
колит (проктит, проктосигмоидит)
Левосторонний
колит
Тотальный
колит
По
тяжести клинических проявлений
Легкое
течение
Течение
средней тяжести
Тяжелое
течение
По
степени поражения слизистой оболочки
кишки
I
– степень: минимальная
II
– степень: умеренная
III
– степень: резко выраженная
Клиническая картина
В
клинической картине выделяют три
ведущих синдрома: нарушение стула,
геморрагический и болевой. Затем
присоединяются: анорексия, тошнота и
рвота, слабость, уменьшение массы тела,
лихорадка, анемия. Начало заболевания
может быть постепенным или острым.
Молниеносная
форма
— наиболее тяжелая, угрожающая жизни
больного. Эта форма встречается
относительно редко, но дает наиболее
высокий процент летальных исходов. Она
почти всегда характеризуется тотальным
поражением толстой кишки, развитием
серьезных осложнений (перфорации,
токсическая дилатация толстой кишки).
Больных
беспокоит частый жидкий стул (до 20 раз
в сутки), обильное выделением крови и
гноя, интенсивные боли в животе,
похудание, лихорадка. Больные вялы,
адинамичны, лежат на спине или боку с
поджатыми к животу коленями. Кожные
покровы бледные, язык сухой, АД снижено,
тахикардия в пределах 110-140 в минуту,
суточный диурез уменьшен до 500 мл, живот
вздут, кишечная перистальтика отсутствует.
Рецидивирующая
форма
наблюдается чаще (у 60 % больных). В разгар
болезни отмечаются схваткообразные
боли в животе, главным образом в левой
подвздошной области, частый жидкий
стул с кровью, тенезмы, слабость, потеря
массы тела. Если активный процесс
затягивается более чем на 6 месяцев,
течение колита считается хроническим
непрерывным.
По
степени тяжести выделяют легкую, средней
тяжести и тяжелую формы.
Легкая
форма:
частота стула не более 4 раз в сутки,
ректальные кровотечения незначительные,
температура тела нормальная, ЧСС
нормальная, Нb
– более 111г/л, СОЭ — <26.
Средняя:
стул 5-6 раз в сутки, выраженное ректальное
кровотечение, температура субфебрильная,
ЧСС до 90 в 1 мин., Нb
105-111г/л, СОЭ – 26-30 мм/час.
Тяжелая:
стул 6
раз в сутки, резко выраженное ректальное
кровотечение, температура тела 380
и выше, ЧСС 90
в 1 минуту, Нb
<105г/л, СОЭ 30
мм/час.
Лабораторные и инструментальные методы
Общий
анализ крови:
анемия, лейкоцитоз, повышение СОЭ.
Биохимический
анализ: гипонатриемия,
гипохлоремия, гипоальбуминемия.
Ирригоскопия:
сглаженность
или отсутствие гаустр (симптом
«водопроводной трубы»).
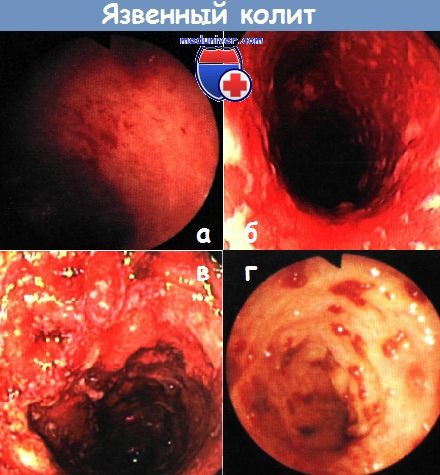
Колоноскопия:
отсутствие сосудистого рисунка,
зернистость, гиперемия и отек слизистой
оболочки, контактная кровоточивость,
эрозии и язвы.
Осложнения:
перфорация, кровотечения, острая
токсическая дилатация толстой кишки,
стриктура прямой и ободочной кишок,
псевдополипоз, аноректальные осложнения
(свищи, трещины, геморрой), поражение
печени, анемия, рак толстой кишки,
амилоидоз внутренних органов.
Лечение
1)Диета
2)
Препараты 5-аминосалициловой кислоты
: сульфасалазин 4-8 мг, мксалазин 2-4 мг
3)
Гормоны: преднизолон 1мг/кг
4)
Иммунодепресанты: метоктрексат 25 мг
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Неспецифический язвенный колит. Клиника неспецифического язвенного колитаПод названием неспецифического язвенного колита описывается своеобразное заболевание, патологическим субстратом которого является тяжелый язвенно-некротический процесс в слизистой оболочке толстой кишки. Причины, вызывающие неспецифический язвенный колит, неизвестны. Существует несколько теорий для объяснения его генеза. Сторонники инфекционной теории полагают, что неспецифический язвенный колит является ответной реакцией кишечной стенки на действие различных инфекционных агентов, однако убедительных доказательств в пользу этого до настоящего врсемени не получено. С точки зрения аллергической теории некоторые пищевые продукты растительного и животного происхождения могут вызывать сенсибилизацию и аллергизацию слизистой оболочки толстой кишки с последующим развитием гиперергической реакции и язвенного колита. Особую роль приписывали молоку и молочным продуктам. Исследования последних лет показали, что непереносимость молока скорее может быть связана с дефицитом кишечной лактазы, чем со специфической аллергией. Повышенное содержание в испражнениях больных неспецифичсским язвенным колитом растворяющего кишечную слизь фермента лизоцима дало основание Мейеру и соавт. выдвинуть предположение о его ведущей роли в воспалении слизистой оболочки. Однако другими авторами эта причина не была подтверждена. Установлено также, что в крови больных с этой патологией содержатся антитела к пораженной слизистой оболочке. Аутоиммунный характер болезни подтверждается положительным эффектом имурана у ряда больных с тяжелым течением язвенного колита. Вместе с тем ряд исследователей высказывают мнение о том. что обнаруженные антитела носят вторичный характер. Давно известно также, что обострения и рецидивы неснецифического язвенного колита нередко возникают после психических эмоциональных потрясений. На этом основании ряд исследователей считали кортико-висцеральный генез одним из ведущих факторов, однако большинство современных ученых, не отрицая роль нервно-психических расстройств в происхождении колита, рассматривает ее в комплексе с другими этиологическими механизмами. Морфологические изменения при язвенном колите многообразны и зависят от формы и стадии болезни. В острой стадии отмечаются выраженная гиперемия и отек слизистой оболочки с образованием изъязвлений. В тяжелых случаях, особенно при молниеносном течении происходит диффузное поражение ободочной и прямой кишок с почти полным отторжением слизистой оболочки, резким истончением кишечной стенки, внутренняя поверхность которой покрыта гнойно-кровянистым детритом. В хронической стадии наряду с участками деструкции слизистой оболочки наблюдаются процессы регенерации и фиброза. Толстая кишка укорочена, стенка ее утолщена, ригидна, местами сужена, нередко развивается пссвдополипоз. Различают тяжелое (молниеносное), хроническое непрерывное и хроническое рецидивирующее течение. Молниеносная форма встречается примерно в 15% случаев. Для нее характерно внезапное появление поноса с кровью, гноем и слизью, сильных болей в животе, тенезмов, лихорадки, лейкоцитоза и резкой общей слабости. Быстро развиваются истощение, анемия, дегидратация и общее тяжелое состояние. Патологический процесс распространяется на всю толстую кишку, а в 10—20% случаев захватывает и терминальный отдел подвздошной кишки. Болезнь неуклонно прогрессирует, часто приводит к тяжелым осложнениям и сопровождается высокой летальностью (20%).
Хроническая непрерывная форма начинается исподволь с небольших болей в животе по ходу толстой кишки, жидкого стула, с кровью и слизью. Нарушение общего состояния мало выражено. Температура нормальная или субфебрильная, анемия незначительна или отсутствует. Многие больные сохраняют трудоспособность. При хронической рецидивирующей форме болезнь протекает волнообразно с периодическими обострениями и ремиссиями. Причиной обострения часто служат погрешности в диете, психические травмы, различные инфекции. У некоторых больных причина вспышки остается неизвестной. По мере развития болезни рецидивы учащаются, светлые промежутки сокращаются. На высоте обострения симптомы болезни могут напоминать острую форму. Этот клинический вариант болезни наблюдается в половине случаев неспецифического язвенного колита. Любая форма болезни может приводить к осложнениям, которые существенным образом изменяют клиническую картину и прогноз заболевания. Осложнения делятся на местные и системные. К местным осложнениям относятся: токсическая дилатация толстой кишки, перфорация, кишечные кровотечения, стеноз, абсцессы, фистулы, пссвдополипоз и малпгнизацпя. Токсическая мегаколон чаще встречается при острой форме и составляет от 1 до 2,5% случаев. Ее генез недостаточно выяснен. Клинически она проявляется значительным ухудшением состояния больного, высокой лихорадкой, резким вздутием живота, особенно по ходу поперечной ободочной кишки, учащением стула, нарастанием лейкоцитоза до 12-109—20-109/ (12 000—20000 п 1 мкл) и развитием глубокого нарушения водно-электролитного и белкового обмена. На рентгенограмме определяется выраженное расширение поперечной ободочной, нисходящей и сигмовидной кишок. Летальность при этом осложнении достигает 20—30%. Перфорация может присоединяться к токсической мегаколон или возникает спонтанно при острых и хронических формах болезни. В типичных случаях клиническая картина характеризуется появлением внезапных болей, в животе, учащением пульса и развитием коллаптоидного состояния. Язык сухой, живот вздут, напряжен, резко болезнен при пальпации. Симптом раздражения брюшины положительный. Кишечная перистальтика отсутствует. На обзорной рентгенограмме определяется свободный газ в брюшной полости. Наряду с такой классической картиной нередко наблюдаются атипичные перфорации, протекающие со слабо выраженным болевым синдромом и перитонеальными знаками. Подобное течение многие объясняют резким ослаблением защитных сил организма у больных этой тяжелой категории, а также маскирующим влиянием кортикостсроиднои терапии и применением антибиотиков широкого спектра действия. Кишечные кровотечения являются составным элементом и постоянным спутником язвенного колита. Потери крови весьма вариабельны: от незначительных примесей в испражнениях до массивных геморрагии, на долю которых приходится около 4%. Последние плохо переносятся больными, у которых, кроме того, имеются анемия и гипопротеинемии, и требуют энергичных мер для их устранения. Сужения (стенозы) толстой кишки встречаются у 7—11% больных, но довольно редко проявляются клинически. Они чаше локализуются в прямой и поперечной ободочной кишках и обычно диагностируются при ирригоскопии и эндоскопии. При выраженных структурах развиваются явлении частичной кишечной непроходимости. Абсцессы и фистулы возникают преимущественно у больных с поражением прямой кишки и заднепроходного отверстия и сопровождаются образованием ишиоректальных гнойников, трещин заднего прохода, ректовагинальных свищей. К поздним осложнениям неспецифического язвенного колита относится рак толстой кишки. Его частота весьма изменчива и зависит от продолжительности воспалительного процесса и его протяженности. Хоти рак может локализоваться в любом месте, он наиболее часто поражает дистальные отделы толстой кишки н прямую кишку. К системным осложнениям неспецифического язвенного колита относятся артриты, гепатиты, циррозы печени, пиодермии, узловая эритема, увенты, ириты, тромбофлебиты и др., которые носят вторичный характер и рассматриваются как аллергические и токсико-инфекционные реакции организма. Диагностика базируется па комплексном исследовании больного с учетом клинических, рентгенологических, эндоскопических и микроскопических данных и исключении специфических заболеваний и опухолей. — Также рекомендуем «Лечение язвенного колита. Толстокишечные свищи» — Вернуться в оглавление раздела «Неотложная хирургия.» Оглавление темы «Заболевания тонкого и толстого кишечника»: |
Источник
Неспецифический
язвенный колит – длительно-текущее
воспалительное заболевание кишечника.
Пик
заболеваемости неспецифическим язвенным
колитом приходится на возрастной период
от 20 до 40 лет. У мужчин заболевание
встречается несколько чаще, чем у женщин
(1,4:1), а у жителей городов чаще, чем у
проживающих в сельской местности.
Среди
факторов, способствующих развитию
заболевания, следует в первую очередь
назвать наследственную предрасположенность.
У родственников больных риск его развития
оказывается в 10 раз выше, чем у всего
населения.
Проявления
Картина неспецифического язвенного
колита зависит от распространенности
заболевания и степени тяжести воспаления.
Ведущими
симптомами являются кровотечения из
прямой кишки и жидкий стул. Частота
стула составляет в среднем от 4 до 6 раз
в сутки. При тяжелом течении она достигает
до 10-20 раз в сутки и более. Объем фекалий,
как правило, небольшой. В ряде случаев
при дефекации выделяются лишь кровь и
гной, перемешанные со слизью.
Иногда
больные предъявляют жалобы на ложные
позывы к дефекации и чувство неполного
опорожнения кишечника. В отличие от
пациентов с функциональными кишечными
расстройствами стул у больных
неспецифическим язвенным колитом бывает
также и в ночное время.
У
некоторых пациентов, особенно с поражением
прямой кишки, могут наблюдаться запоры.
Их возникновение объясняется чаще всего
болезненным спазмом прямой кишки. боли
в животе.
различные
поражения суставов, глаз, кожи, полости
рта, печени.
Диагноз
язвенного колита основывается на
результатах рентгенологического,
эндоскопического и гистологического
исследований.
Лечение
Больные
с обострением неспецифического язвенного
колита подлежат госпитализации,
желательно в специализированное
гастроэнтерологическое или
колопроктологическое отделение. При
тяжелом течении больным временно
назначают питание через зонд.
Основными
препаратами, используемыми для лечения
неспецифического язвенного колита,
остаются кортикостероиды и препараты
5-аминосалициловой кислоты.
Кортикостероиды
применяют при тяжелом и среднетяжелом
течении болезни.
Преднизолон
назначают по 60 мг/сут. Через 4-6 недель
после достижения ремиссии заболевания
доза препарата снижается в течение 8
недель (на 5-10 мг в неделю) до установления
поддерживающей дозы (10-15 мг в неделю)
или до полной отмены преднизолона с
переходом на прием препаратов
5-аминосалициловой кислоты.
При
изолированном язвенном проктите или
проктосигмоидите назначают 100 мг
гидрокортизона утром и вечером в клизмах
или в виде пены. При очень тяжелом течении
гидрокортизон вводят внутривенно (100
мг/сут) в течение 10-14 дней.
К
числу местнодействующих кортикостероидных
препаратов относятся беклометазона
дипропионат, будесонид и флутиказона
дипропионат. Важное место в лечении
неспецифического язвенного колита
занимают сульфасалазин и препараты
5-аминосалициловой кислоты (месалазин).
Сульфасалазин (3-4 г/сут) применяется все
реже из-за значительной частоты и
выраженности побочных эффектов. При
проктите и проктосигмоидите их назначают
в свечах (1,5 г/сут) или клизмах (4 г).При
распространенных формах заболевания
препараты 5-аминосалициловой кислоты
применяют в таблетках (1,5-3 г) в комбинации
с глюкокортикоидами. После достижения
клинической и лабораторной ремиссии
месалазин используют с целью длительной
поддерживающей терапии для профилактики
обострений заболевания.
При
обострениях язвенного колита, устоячивых
к терапии кортикостероидами, может
оказаться эффективным применение
циклоспорина, который назначается
обычно в дозе 4 мг/кг внутривенно или 10
мг/кг. Циклоспорин должен применяться
с большой осторожностью из-за его
токсичности и высокой частоты побочных
эффектов.
Абсолютными
показаниями к операции при неспецифическом
язвенном колите являются разрыв стенки
кишки, массивное кровотечение или
возникновение колоректального рака.
Относительными
показаниями к операции служат развитие
токсического колита, а также неэффективность
консервативной терапии, особенно при
формировании выраженного псевдополипоза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Часто задаваемые вопросы
1
Какие наиболее частые симптомы язвенного колита?
К основным симптомам язвенного колита относят диарею и/или ложные позывы к дефекации с кровью, тенезмы (тянущие боли в области заднего прохода, которые сопровождаются позывом к дефекации) и императивные (непреодолимые) позывы на дефекацию, а также ночная дефекация. При тяжелой атаке колита возможно появление общих симптомов, таких как снижение массы тела, общая слабость, потеря аппетита и лихорадка.
Возможные внекишечные симптомы: боли в суставах, поражение кожи (гнойники, уплотнения под кожей), появление болезненных язвочек на слизистой оболочке рта, поражение глаз со снижением зрения и болями в глазах, слезоточивостью и другие редкие симптомы. В случае появления этих симптомов стоит обратиться к врачу.
2
Длительное время страдаю язвенным колитом и наблюдаюсь у гастроэнтеролога. В каком случае лечением занимается хирург?
Хирург никогда не занимается в одиночку лечением язвенного колита. Хирург может быть привлечен к лечению пациента в случае развития у пациента кишечных осложнений язвенного колита: кишечного кровотечения, токсической дилатации и перфорации толстой кишки, а также колоректального рака. Кроме того, в случае неэффективности схем лекарственного лечения язвенного колита хирург может быть привлечен для выполнения колопроктэктомии – удаления всей толстой кишки как источника воспаления.
3
Какую диагностику нужно сделать, чтобы подтвердить язвенный колит?
Диагностика данного заболевания требует соответствующей подготовки. Ни в коем случае нельзя заниматься диагностикой заболевания и лечением самостоятельно. Обратитесь для консультации к специалисту, например, гастроэнтерологу. Из всех присутствующих в арсенале врача методов диагностики он выберет наиболее подходящие для вас в каждом конкретном случае.
4
С какими болезнями можно спутать язвенный колит?
Язвенный колит обладает достаточно неспецифическими симптомами, поэтому врач дифференцирует его с целым рядов воспалительных заболеваний кишечника: болезнью Крона толстой кишки, острыми кишечными инфекциями (дизентерия, сальмонеллез, иерсиниоз, амебиаз), глистными инвазиями, паразитозами, антибиотико-ассоциированными поражениями, туберкулезом кишечника, раком толстой кишки, дивертикулитом и другими. Не занимайтесь самодиагностикой. Обратитесь к специалисту.
5
Правда ли, что для лечения язвенного колита нужно всю жизнь принимать гормоны?
Нет, это утверждение неверно. Гормональные препараты (кортикостероиды) могут быть использованы для купирования впервые или повторно возникшего обострения язвенного колита. Целью комплексной медикаментозной терапии является достижение и поддержание бесстероидной ремиссии (прекращение приема стероидных препаратов в течение 12 недель после начала терапии). Если в ходе лечения заболевания не удается достичь стойкой ремиссии (стихания воспаления в кишке), к лечению привлекается хирург для выполнения колопроктэктомии – удаления всей толстой кишки.
6
Правда ли, что на фоне язвенного колита может развиться рак?
У больных с длительным анамнезом язвенного колита существенно повышен риск колоректального рака, что обусловливает необходимость регулярного обследования для выявления дисплазии (трансформации) эпителия толстой кишки. На вероятность развития рака влияют следующие факторы: длительность течения заболевания (риск колоректального рака составляет 2% при 10-летнем, 8% —при 20-летнем и 18% — при 30-летнем анамнезе, начало заболевания в детском и подростковом возрасте, протяженность поражения — риск наиболее повышен при тотальном поражении, в то время как у пациентов с проктитом (поражение только прямой кишки) он не отличается от среднего в популяции, наличие первичного склерозирующего холангита, наличие случаев рака толстой и прямой кишки в семье, тяжелые обострения колита или непрерывное течение заболевания. О способах профилактики рака Вам расскажет специалист при проведении консультации.
7
Какой диеты нужно придерживаться, чтобы не спровоцировать обострение заболевания после достижения ремиссии?
Для больных с воспалительными заболеваниями кишечника может быть рекомендована диета, называемая в кругах диетологов и гастроэнтерологов «Low-FODMAP». FODMAP — это аббревиатура от собирательного названия углеводов, которые плохо усваиваются и вызывают процессы брожения в кишечнике. Кратко перечислим продукты этой группы и чем их можно заменить:
- Некоторые фрукты, которые содержат такой углевод, как фруктоза, в большом количестве. Содержание фруктозы особенно высоко в яблоках и грушах, в арбузе, в концентрированных фруктовых соках и сухофруктах, мёде. Чем заменить: фрукты с низким содержанием фруктозы, такие как бананы, черника, клубника, клюква, виноград, апельсин, киви и дыня.
- Дисахарид лактоза, который содержится в молоке и других молочных продуктах, таких как творог, сливочный сыр, сметана и мороженое. Чем заменить: безлактозное молоко, овсяное/ рисовое /соевое молоко как альтернатива коровьему молоку; безлактозный йогурт. Из сыров подойдут твердые сорта, бри и камамбер. Предпочтительно растительное масло взамен сливочного.
- Синтетические полиспирты— заменители сахара, которые содержатся в жевательной резинке без сахара и конфетах. Чем заменить: в меру, конечно, но можно употреблять традиционный сахар, искусственные подсластители, названия которых не заканчиваются на «–ол»(для России это искусственные подсластители на основе аспартама, цикламата); такие заменители меда, как кленовый сироп, патока.
- Некоторые овощи: брокколи, цветная капуста, белокочанная капуста, особенно квашеная. Ограничьте употребление блюд из артишоков, брюссельской капусты, лука, лука-шалота, лука-порея и спаржи.Чем заменить: баклажаны, зеленая фасоль, сельдерей, морковь, шпинат, сладкий картофель, ямс, кабачок и тыква. Можно добавлять: базилик, перец чили, кориандр, имбирь, лимонник, майоран, мята, душица, петрушка, розмарин и тимьян.
- Бобовые. Бобы, горох, чечевица и соя содержат большое количество таких углеводов, и больным с воспалительными заболеваниями кишечника следует избегать их или есть в очень малых количествах. Чем заменить: рис, овес, просо, киноа и тапиока (саго). При отсутствии целиакии (непереносимости глютена) вы можете употреблять глютенсодержащие продукты (пшеницу, овес, ячмень, рожь).
Источник