Неспецифический язвенный колит классификация мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Неспецифический язвенный колит.
Неспецифический язвенный колит
Описание
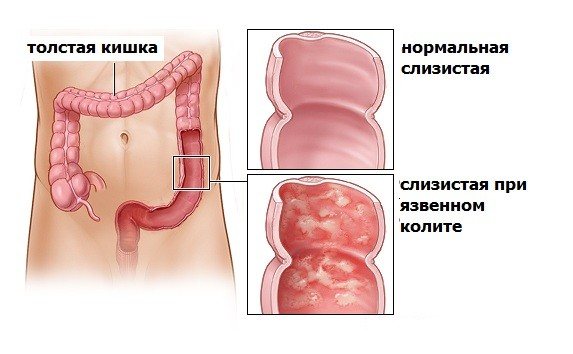
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями. Обнаруживается у 35 — 100 человек на каждые 100000 жителей, то есть затрагивает менее 0,1 % популяции. В настоящее время, в англоязычной литературе, более верным термином считается «язвенный колит».
Симптомы
• Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
• «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
• боль в животе (чаще в левой половине).
• лихорадка (температура от 37 до 39 градусов в зависимости от тяжести заболевания).
• снижение аппетита.
• потеря веса (при длительном и тяжелом течении).
• водно-электролитные нарушения различной степени.
• общая слабость.
• боли в суставах.
Следует отметить, что некоторые из перечисленных симптомов могут отсутствовать или выражены минимально.
Неспецифический язвенный колит
Причины
Среди факторов, способствующих развитию неспецифического язвенного колита, следует в первую очередь назвать наследственную предрасположенность. У родственников больных риск его развития оказывается в 10 раз выше, чем у всего населения.
Если язвенным колитом страдают оба родителя, то риск его развития у ребенка к 20-летнему возрасту возрастает до 52%.
К факторам, препятствующим возникновению неспецифического язвенного колита, следует отнести курение. У курящих риск развития заболевания оказывается ниже, чем у некурящих или у лиц, прекративших курение. Убедительного объяснения защитного действия курения при язвенном колите пока не дано. Предполагается, что при курении снижается кровоток в слизистой оболочке прямой кишки, в результате чего уменьшается продукция агентов воспаления.
Лечение
В период слабого или умеренного обострения показано амбулаторное лечение. Диета при язвенном колите. С момента обострения назначается диета №4а. При стихании воспалительных процессов — диета 4б. В период ремиссии — диета 4в, затем обычная диета с исключением продуктов, плохо переносимых пациентом. В случае тяжелого обострения язвенного колита — назначение парэнтерального (через вену) и/или энтерального питания.
Медикаментозное лечение. Основные препараты для лечения язвенного колита — препараты 5-аминосалициловой кислоты. К ним относятся сульфасалазин и месалазин. Эти препараты обладают противовоспалительным действием и оказывают заживляющий эффект на воспаленную слизистую толстой кишки. Важно помнить, что сульфасалазин может вызывать большее количество побочных эффектов, чем месалазин, и нередко оказывается менее эффективен при лечении. Кроме того, препараты, содержащие месалазин как действующее вещество (салофальк, месакол, самезил, пентаса), оказывают эффект в разных отделах толстой кишки. Так, пентаса начинает действовать еще в двенадцатиперстной кишке, месакол — начиная с толстой кишки.
Гормоны — преднизолон, дексаметазон — назначаются при недостаточной эффективности препаратов 5-АСК или при тяжелой атаке язвенного колита. Обычно их комбинируют с сульфасалазином или месалазином. В случаях среднетяжелого и/или тяжелого заболевания преднизолон или его аналоги вводятся внутривенно в дозах от 180 до 240 мг в сутки и выше в зависимости от активности заболевания. Через 3-5-7 дней при наличии терапевтического эффекта гормоны назначаются перорально в таблетированной форме. Обычно стартовая дозировка составляет 40-60 мг в сутки в зависимости от активности заболевания и массы тела больного. В последующем доза преднизолона снижается по 5 мг в неделю. Гормональные препараты не заживляют слизистую толстой кишки, они лишь снижают активность обострения. Ремиссия (неактивное заболевание) не поддерживается при назначении гормонов на длительное время.
Биологические препараты — ремикейд, хумира — назначаются при гормонорезистентных формах заболевания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Этиотропной терапии язвенного колита не существует.
Проводят симптоматическое лечение, которое направлено на подавление воспалительного процесса.
Выбор препарата (аминосалицилаты, кортикостероиды, иммунодепрессанты и антибактериальные средства) зависит от активности заболевания, наличия осложнений, локализации и распространенности процесса.
При резистентности к проводимой терапии или развитии осложнений прибегают к хирургическому лечению.
- Цели лечения
- Устранение заболевания (хирургическая резекция при язвенном колите).
- Купирование обострений заболевания.
- Поддержание ремиссии заболевания.
- Предупреждение развития осложнений.
- Показания к госпитализации
- Наличие показаний к хирургическому лечению.
- Наличие дегидратации.
- Неконтролируемые боли.
- Неконтролируемая диарея.
- Методы лечения
- Диетотерапия
Диетические особенности могут оказывать влияние на кишечный воспалительный процесс при болезни Крона, но не влияют на течение язвенного колита. Однако диета при язвенном колите может воздействовать на симптомы заболевания.
При тяжёлой форме язвенного колита в начале лечения следует воздержаться от приёма пищи. Внутрь принимают постоянно маленькими глотками воду. Больные, как правило, не испытывают чувство голода и потому легко переносят временное воздержание от приема пищи, но как только исчезает анорексия, то необходимо сразу же возобновить прием пищи.
Диетотерапия направлена на купирование диареи и воспалительных процессов в кишечнике. Подробнее:
Лечебное питание при синдроме диареи
.
При хронических воспалительных заболеваниях кишечника пациентам рекомендовано увеличение суточной квоты белка до 1,5–2 г/кг массы тела. Важно максимально исключить из рациона пищевые волокна. В ряде случаев при тяжелом течении заболеваний проводят искусственное питание —
энтеральное и парентеральное питание
.
Парентеральное питание проводится больным с выраженным нарушением питания или больным в предоперационном периоде, а в ряде случаев оно может быть назначено дополнительно для более быстрого купирования тяжелых проявлений язвенного колита.
- Медикаментозное лечение
- Медикаментозная терапия при обострении язвенного колита
При обострении язвенного колита наиболее широко продолжают использовать аминосалицилаты и кортикостероиды. Их эффективность была доказана в многочисленных плацебо-контролируемых исследованиях.
Медикаментозное лечение обострения заболевания легкой и средней степени тяжести:
месалазин
(
Пентаса
,
Салофальк
) внутрь 3-4 г/сут, снижая дозу при достижении ремиссии, приблизительно на 1 г/нед
илисульфасалазин
(
Сульфасалазин-ЕН
) 6-8 г в сутки, снижая дозу при достижении ремиссии,
преднизолон
(
Преднизолон
) внутрь 20-30-60 мг/сут или
метилпреднизолон
в соответствующей дозе, снижая дозу в зависимости от клинической картины на 5-10 мг/нед.
- Разработаны лекарственные формы этих препаратов для местного применения в виде свечей, суспензий, которые показаны при легких формах и ограниченном поражении прямой кишки.
Медикаментозное лечение тяжелого обострения язвенного колита:
преднизолон
(
Преднизолон
) в/в или внутрь 100 мг/сут, снижая дозу в зависимости от клинической картины на 5-10 мг/нед. После улучшения состояния больного можно постепенно переходить на аминосалицилаты.
- При неэффективности/непереносимости кортикостероидов:
азатиоприн(
Азатиоприн
) внутрь 2,5 мг/кг/сутки (или 6-меркаптопурин) или циклоспорин в/в 4 мг/кг/сут 1-2 нед, затем внутрь 5 мг/кг 6 мес.
- При частичной непроходимости или токсическом мегаколоне назначают
парентеральное питание.
- При лихорадке, клинических симптомах сепсиса показана антибактериальная терапия:
ципрофлоксацин (Ципролет, Ципрофлоксацин, Цифран) в/в 500 мг каждые 8 ч или имипенем (Тиенам) в/в 500 мг каждые 8 ч.
Медикаментозное лечение при хроническом активном течении язвенного колита:
- преднизолон (Преднизолон) в/в или внутрь 60 мг/сут, подбирая дозу в зависимости от активности заболевания +/-
азатиоприн
(
Азатиоприн
) в/в 2-2,5 мг/кг/сутки или
- меркаптопурин в/в 1 мг/кг/сут.
- При тяжелых формах язвенного колита помимо базисной теапии применяют трансфузионную терапию для снижения токсемии, нормализации микроциркуляции (реополиглюкин), коррекции электролитных нарушений. С целью элиминации токсинов и циркулирующих иммунных комплексов применяется плазмаферез и гемосорбция.
- В последние годы накапливается опыт применения биологической терапии – моноклональных антител к фактору некроза опухоли альфа (инфликсимаб- ремикейд). Положительный эффект достигается в 75-80% случаев, наступает быстро и длится не менее 12 недель после однократного введения.
- Поддерживающая медикаментозная терапия
Поддерживающая терапия определяется выбором лекарственного средства для лечения острого процесса. Так для поддержания ремиссии после использования местных и системных форм аминосалицилатов переходят на поддерживающую дозу в той же форме введения. Доказано, что риск развития рецидива снижается при постоянном приеме поддерживающей дозы аминосалацилатов, причем при дистальном колите более эффективно местное введение лекарственных средств.
При тотальном колите приблизительно одинаково эффективны аминосалицилаты и сульфасалазин, однако применение последнего ограничивается побочными эффектами.
После терапии кортикостероидами возможно использование аминосалицилатов в поддерживающей дозе (0,75-2 г/сут), а также переход на цитостатики: азатиоприн (Азатиоприн) из расчета 2 мг/кг или меркаптопурин. После циклоспорина применяют только цитостатики.
- Медикаментозная терапия при обострении язвенного колита
- Хирургическое лечение
В случаях тяжелого, резистентного к терапии тотального язвенного колита, а также при развитии осложнений может потребоваться хирургическое вмешательство. Необходимость хирургического лечения возникает приблизительно у 20% пациентов.
Абсолютные показания к хирургическому лечению:
- Перфорация.
- Непроходимость кишечника.
- Токсический мегаколон.
- Абсцесс.
- Кровотечение.
- Тяжелая дисплазия или рак толстой кишки.
Относительные показания к хирургическому лечению:
- Неэффективность консервативной терапии при выраженной активности заболевания.
- Задержка развития у детей и подростков.
- Свищи.
- Легкая дисплазия эпителия.
Виды оперативного лечения:
Колэктомия рассматривается в качестве единственного радикального метода лечения язвенного колита, но она не влияет на течение ее некоторых внекишечных проявлений (например, спондилоартрита).
Наиболее предпочтительной операцией при язвенном колите является одномоментная проктоколэктомия с сохранением естественного ануса.
Стандартной операцией является проктоколэктомия с илеостомой. Летальность при данной операции составляет в среднем 2%, а дисфункция илеостомы наблюдается приблизительно у 15% больных. Этим больным в последующем может быть сделана реконструктивная операция по устранению илеостомы с восстановлением естественного акта дефекации. Хорошие результаты (5 и менее актов дефекации в сутки) наблюдаются у 2/3 пациентов, но некоторым больным в последующем приходится накладывать постоянную илеостому.
- Ведение больных с илеостомой
Функционирование илеостомы зависит от физической активности больного, гигиенического ухода за ней, качества калоприемника и других причин.
Больные, имеющие постоянную илеостому, ежедневно теряют не менее 500 мл жидкости, содержащей микроэлементы, включая натрий. Суточный диурез компенсаторно уменьшается.
Функциональная адаптация тонкой кишки после наложения илеостомы продолжается в среднем в течение 12 мес, но нормальная абсорбция ингредиентов пищи, если нет сопутствующих самостоятельных болезней тонкой кишки, восстанавливается довольно быстро.
К поздним осложнениям илеостомы относят:
- Дисфункцию илеостомы (потеря жидкости до литра и более в сутки).
- Тонкокишечную обструкцию.
- Парастомальную грыжу.
- Стенозы.
- Втяжения.
- Локальный дерматит.
- Психосексуальные расстройства.
- Холелитиаз.
- Камни почек.
Потеря жидкости и электролитов при илеостоме приводит к развитию слабости, дегидратации, постуральной гипотензии. Наряду с этим могут присоединяться абдоминальные боли в результате частичной тонкокишечной обструкции или других причин.
Таким больным проводится посев содержимого, выделяемого из стомы, производится обзорный рентгеновский снимок брюшной полости, определяется содержание сывороточных электролитов.
При некупирующихся болях в животе целесообразно провести исследование тонкой кишки с барием.
При наличии симптомов дегидратации и постуральной гипотензии необходимо обеспечить дополнительное введение жидкости и электролитов. Потерю жидкости можно существенно уменьшить с помощью лоперамида (имодиума) в дозе до 12 мг в день. Внутрь рекомендуется назначить препараты, содержащие электролиты (регидрон, глюкосолан, цитроглюкосолан). Количество принимаемой жидкости определяется ее потерей и часто составляет 2-3 л в день.
Зловонный запах, поступающий из илеостомы, может быть уменьшен диетическими ограничениями (исключить из рациона бобы, горох, лук, яйца), использованием специальных калоприемников, снабженных клапанным устройством.
- Диетотерапия
- Оценка эффективности лечения
Исчезновение симптомов, нормализация эндоскопической картины и лабораторных показателей свидетельствует об эффективности терапии.
Эффективность применения аминосалицилатов оценивают на 14-21-й день терапии, кортикостероидов – на 7-21-й день, азатиоприна – через 2-3 мес.
- Дальнейшее наблюдение за больными (диспансерное наблюдение)
Длительность и распространенность процесса должны быть документированы в истории болезни пациента и в амбулаторной карте.
Ректороманоскопия обычно проводится каждый раз при обострении язвенного колита и планово ежегодно в порядке контроля всем больным, находящимся под диспансерным наблюдением. Прицельную биопсию слизистой оболочки прямой кишки рекомендуется проводить при каждой ректороманоскопии с целью уточнения диагноза и выявления дисплазии.
Колонофиброскопия с множественной прицельной биопсией показана при тотальном колите, существующем свыше 10 лет, она не является обязательной при левосторонней локализации процесса.
Исследование крови и функциональных проб печени проводится ежегодно. Макроцитоз может быть связан с приемом сульфасалазина, но надо иметь в виду и другие причины (прием алкоголя, дефицит витамина В
12
и фолиевой кислоты, гемолиз, микседема).
Незначительное увеличение активности
АсАТ
или
АлАТ
является основанием к полному исключению алкоголя на 4-6-й недель и повторному исследованию трансаминаз. Если и после этого сохраняется повышенный уровень АсАТ или АлАТ, то необходимо, если это возможно, отменить сульфасалазин и другие лекарственные препараты на 3-4 мес.
Исследование сывороточных маркеров вирусов гепатита
В
,
С
,
D
и биопсия печени показаны, если в течение 3-4 мес сохраняется увеличение АсАТ более 2 норм.
Постоянное (более 3-4 мес) или свыше 3 норм увеличение
щелочной фосфатазы
является основанием к проведению УЗИ для исключения холестаза, а также и первичного склерозирующего холангита, который диагностируется с помощью эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ).
Источник
- Описание
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание толстой кишки неизвестной этиологии, характеризующееся язвенно — некротическими изменениями её слизистой оболочки.
Код по международной классификации болезней МКБ-10:
- K51 Язвенный колит
Заболевание всегда начинается с прямой кишки и распространяется в проксимальном направлении. Тотальное поражение толстой кишки встречается в 25% случаев. В тяжёлых случаях поражение может распространяться на подслизистую, мышечную и серозную оболочки кишечной стенки. Характерны образование язв в толстой и прямой кишках, кровотечения, абсцедирование крипт слизистой оболочки и воспалительный псевдополипоз. Заболевание часто вызывает анемию, гипопротеинемию и электролитный дисбаланс, с меньшей частотой может приводить к перфорации или образованию рака ободочной кишки.
Частота — 2–7:100 000. Два пика заболеваемости — 15–30 лет (больший пик) и 50–65 лет (меньший). Преобладающий пол — женский.
Классификация • По клиническому течению •• острая форма •• Хроническая рецидивирующая •• Хроническая непрерывная • По степени тяжести •• Лёгкая степень тяжести ••• Стул 4 р/сут и реже, кашицеобразный ••• Примесь крови в кале в небольшом количестве ••• Лихорадка, тахикардия, анемия нехарактерны; масса тела не меняется, СОЭ не изменена •• Тяжёлое течение ••• Стул 20–40 р/сут, жидкий ••• Кал в большинстве случаев содержит примесь крови ••• Температура тела 38 °С и выше ••• Пульс 90 в минуту и чаще ••• Уменьшение массы тела на 20% и более ••• Выраженная анемия ••• СОЭ более 30 мм/ч •• Средняя степень тяжести включает показатели, находящиеся между параметрами лёгкой и тяжёлой степеней.
Симптомы (признаки)
Клиническая картина
• Начало заболевания может быть острым или постепенным.
• Основной признак — многократный водянистый стул с примесью крови, гноя и слизи в сочетании с тенезмами и ложными позывами на дефекацию. В период ремиссии диарея может полностью прекратиться, но стул обычно кашицеобразный, 3–4 р/сут, с незначительным включением слизи и крови.
• Схваткообразные боли в животе. Чаще всего это область сигмовидной, ободочной и прямой кишок, реже — область пупка и слепой кишки. Типично усиление боли перед дефекацией и ослабление после опорожнения кишечника. Локализация болей зависит от уровня поражения. Типично усиление боли перед дефекацией и ослабление после опорожнения кишечника.
• Возможно поражение других органов и систем •• Кожа и слизистые оболочки: дерматит, афтозный стоматит (5–10%), гингивиты и глосситы, узловатая (1–3%) и мультиформная эритема, гангренозная пиодермия (1–4%), язвы нижних конечностей •• Артралгии и артрит (в 15–20% случаев), в т.ч. и спондилит (3–6%) •• Офтальмологические осложнения (4–10%): эписклерит, увеит, иридоциклит, конъюнктивит, катаракта, ретробульбарный неврит зрительного нерва, язвы роговицы •• Печень: жировой гепатоз (7–25%), цирроз (1–5%), амилоидоз, первичный склерозирующий холангит (1–4%), хронический активный гепатит.
Диагностика
Лабораторные исследования • Анализ периферической крови •• Анемия (постгеморрагическая — в результате потери крови; реакция костного мозга на скрытое воспаление; нарушение всасывания железа, фолиевой кислоты, витамина В12) •• Лейкоцитоз различной степени выраженности •• Увеличение СОЭ •• Гипопротромбинемия •• Гипоальбуминемия вследствие мальабсорбции аминокислот •• Повышение содержания a1 — и a2 — глобулинов •• Гипохолестеринемия • Электролитные нарушения •• Гипокалиемия в результате снижения всасывания как непосредственно ионов, так и витамина D •• Гипомагниемия.
Специальные исследования • Ректороманоскопию в период обострения проводят без предварительной подготовки кишечника • Колоноскопию назначают после стихания острых явлений, т.к. при тяжёлом течении болезни возможна перфорация язвы или токсическая дилатация •• НЯК лёгкой степени — зернистость слизистой оболочки •• НЯК умеренной степени тяжести — слизистая оболочка кровоточит при контакте, присутствуют язвенные поражения и слизистый экссудат •• НЯК тяжёлой степени — спонтанные кровотечения из слизистой оболочки кишки, обширные язвенные поражения и образование псевдополипов (покрытая эпителием грануляционная ткань) • Ирригография •• Уменьшение выраженности или отсутствие гаустрации •• Равномерное сужение просвета кишки, её укорочение и ригидность стенок (вид «водопроводной трубы») •• Продольная ориентация складок слизистой оболочки с изменением структуры их по типу мелкой и крупной сетчатости •• Зазубренность и нечёткость контуров кишечной трубки, обусловленные наличием язв и псевдополипов (в фазу обострения) •• Процедура противопоказана при развитии токсического мегаколона • Обзорная рентгенография органов брюшной полости особенно важна в случаях тяжёлого НЯК, когда колоноскопия и ирригография противопоказаны •• Укорочение толстой кишки •• Отсутствие гаустрации •• Неровность слизистой оболочки •• Расширение толстой кишки (токсический мегаколон) •• Свободный газ под куполом диафрагмы при перфорации.
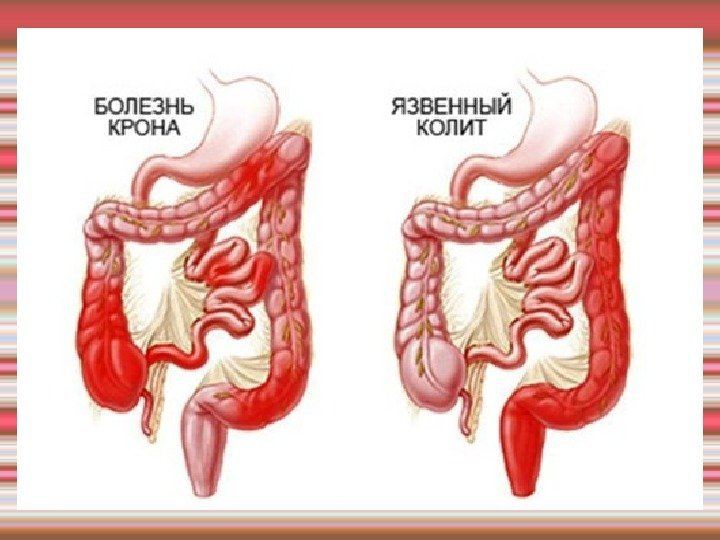
Дифференциальная диагностика • Острая дизентерия • Болезнь Крона • Туберкулёз кишечника • Диффузный семейный полипоз толстой кишки • Ишемический колит.
Лечение
ЛЕЧЕНИЕ
Диета. Различные варианты диеты №4. Следует избегать употребления сырых фруктов и овощей с целью механического щажения воспалённой слизистой оболочки ободочной кишки. У некоторых пациентов безмолочная диета позволяет снизить выраженность клинических проявлений, но при неэффективности от неё следует отказаться.
Тактика ведения
• При внезапных обострениях показана разгрузка кишечника с внутривенным введением жидкостей в течение короткого периода времени. Полностью парентеральное питание позволяет обеспечить длительный отдых для кишечника.
• Салицилосульфаниламидные препараты эффективны при всех степенях тяжести заболевания, вызывая ремиссию и снижая частоту обострений •• Сульфасалазин по 0,5–1 г 4 р/сут до стихания клинических проявлений, затем по 1,5–2 г/сут длительно (до 2 лет) для профилактики рецидивов, или •• Салазодиметоксин по 0,5 г 4 р/сут в течение 3–4 нед, затем по 0,5 г 2–3 р/сут в течение 2–3 нед •• Месалазин — по 400–800 мг 3 р/сут внутрь в течение 8–12 нед; для профилактики рецидивов — по 400–500 мг 3 р/сут при необходимости в течение нескольких лет. Препарат следует принимать после еды, запивая большим количеством воды. При левостороннем НЯК препарат можно применять ректально (свечи, клизма). Показан при недостаточной эффективности и плохой переносимости сульфасалазина.
• ГК — при острых формах заболевания, тяжёлых рецидивах и среднетяжёлых формах, резистентных к другим ЛС •• При дистальных и левосторонних колитах — гидрокортизон по 100–250 мг 1–2 р/сут ректально капельно или в микроклизмах. При эффективности препарат следует вводить ежедневно в течение 1 нед, затем через день 1–2 нед, затем постепенно, в течение 1–3 нед, препарат отменяют •• Преднизолон внутрь 1 мг/кг/сут, в крайне тяжёлых случаях — 1,5 мг/кг/сут. При остром приступе возможно назначение в/в по 240–360 мг/сут с последующим переходом на пероральным приём. Через 3–4 нед после достижения клинического улучшения дозу преднизолона постепенно снижают до 40–30 мг, затем можно присоединить сульфасалазин, в дальнейшем продолжают снижение до полной отмены.
• В качестве вспомогательного средства в сочетании с сульфасалазином или ГК — кромоглициевая кислота в начальной дозе 200 мг 4 р/день за 15 мин до еды.
• При лёгких или умеренных проявлениях без признаков токсического мегаколона осторожно назначают закрепляющие (например, лоперамид 2 мг) или антихолинергические препараты. Однако применение средств, активно тормозящих перистальтику, может привести к развитию токсической дилатации толстой кишки.
• Иммунодепрессанты, например меркаптопурин, азатиоприн, метотрексат (25 мг в/м 2 р/нед), гидроксихлорохин.
• При угрозе развития анемии — препараты железа внутрь или парентерально; при массивных кровотечениях — гемотрансфузии.
• При токсическом мегаколоне •• Немедленная отмена закрепляющих и антихолинергических препаратов •• Интенсивная инфузионная терапия (0,9% р — р натрия хлорида, калия хлорид, альбумин) •• Кортикотропин 120 ЕД/сут или гидрокортизон 300 мг/сут в/в капельно •• Антибиотики (например, ампициллин 2 г или цефазолин 1 г в/в каждые 4–6 ч).
Противопоказания • Сульфасалазин противопоказан при гиперчувствительности, печёночной или почечной недостаточности, болезнях крови, порфирии, недостаточности глюкозо — 6 — фосфат дегидрогеназы, кормлении грудью • Месалазин противопоказан при гиперчувствительности к салицилатам, болезнях крови, печёночной недостаточности, язвенной болезни желудка и двенадцатиперстной кишки, детям до 2 лет, кормлении грудью.
Хирургическое лечение • Показания •• Развитие осложнений ••• Токсический мегаколон при неэффективности интенсивной медикаментозной терапии в течение 24–72 ч ••• Перфорация ••• Обильное кровотечение при безуспешной консервативной терапии (редко) ••• Карцинома ••• Подозрение на карциному при стриктурах кишечника •• Отсутствие эффекта от консервативной терапии, быстрое прогрессирование заболевания •• Задержка роста у подростков, не корригируемая консервативным лечением •• Дисплазия слизистой оболочки •• Давность заболевания более 10 лет (повышенный риск возникновения рака) • Различают следующие группы оперативных вмешательств •• Паллиативные (операции отключения) — наложение двуствольной илео — или колостомы •• Радикальные — сегментарная или субтотальная резекция ободочной кишки, колэктомия, колопроктэктомия •• Восстановительно — реконструктивные — наложение подвздошно — прямокишечного или подвздошно — сигмовидного анастомоза конец в конец.
Осложнения • Острая токсическая дилатация (токсический мегаколон) ободочной кишки (до 6 см в диаметре) развивается в 3–5% случаев. Обусловлена, вероятно, тяжёлым воспалением с поражением мышечной оболочки ободочной кишки на большом протяжении и нарушением нервной регуляции функций кишечника. Определённая роль принадлежит неадекватному назначению холинолитиков и закрепляющих препаратов. Состояние обычно тяжёлое, с высокой лихорадкой, болью в животе, значительным лейкоцитозом, истощением, возможен летальный исход. Лечение — интенсивная медикаментозная терапия в течение 48–72 ч. Отсутствие ответа на проводимое лечение — показание к немедленной тотальной колонэктомии. Летальность составляет около 20% с более высоким уровнем среди больных старше 60 лет • Массивные кровотечения. Основной симптом НЯК — выделение крови из прямой кишки (до 200–300 мл/сут). Массивным кровотечением считают кровопотерю не менее 300–500 мл/сут • Перфорация язв толстой кишки при НЯК возникает приблизительно в 3% случаев и часто приводит к смерти • Стриктуры при НЯК — 5–20% случаев • Рак толстой кишки. У больных с субтотальным или тотальным поражением ободочной кишки и продолжительностью заболевания более 10 лет повышен риск возникновения рака толстой кишки (через 10 лет риск карциномы составляет 10% и может возрасти до 20% через 20 лет и до 40% через 25–30 лет) •• Рак толстой кишки, возникающий на фоне НЯК, как правило, многоочаговый и агрессивный •• У больных с НЯК давностью более 8–10 лет следует проводить ежегодные колоноскопические исследования с биопсией через каждые 10–20 см. При наличии дисплазии высокой степени необходимо рассмотреть возможность профилактической тотальной колонэктомии.
Синонимы • Колит язвенно — геморрагический неспецифический • Колит язвенный идиопатический • Колит язвенно — трофический • Проктоколит язвенный • Ректоколит язвенно — геморрагический • Ректоколит геморрагический гнойный.
Сокращение. НЯК — неспецифический язвенный колит.
МКБ-10 • K51 Язвенный колит
Источник


