Неспецифический язвенный колит задача
II вариант
1. В
2. С
3. 1А 2В 3D
3. D
4. D
5. С
6. D
7. А
8. D
9. В
10. В
Ситуационные задачи
Ситуационная задача № 1
Больная К., 20 лет, поступила в стационар с жалобами на жидкий стул с примесью крови и слизи до 4-6 раз в сутки, общую слабость, потерю веса, боли в коленных и голеностопных суставах.
Считает себя больной около 2 мес, когда стала замечать сгустки крови на поверхности оформленного кала. За 2 нед до поступления в больницу появился жидкий стул с примесью крови и слизи, в течение 10 дней принимала антибиотики и лоперамид. Самочувствие ухудшалось: стул участился до 4-6 раз в сутки, присоединились боли в животе перед актом дефекации, появилась общая слабость, похудела на 2 кг.
Объективно: состояние средней тяжести, кожные покровы и видимые слизистые обычной окраски, язык влажный, обложен белым налетом; перкуторно границы легких в пределах нормы, ясный легочный звук; при аускультации дыхание везикулярное, хрипов нет.
Границы сердца не изменены, тоны сердца ясные, ритм правильный, ЧСС — 94 в минуту. Размеры печени по Курлову 10x9x8см, нижний край печени безболезненный. Живот болезненный при пальпации в левой подвздошной области. Там же пальпируется плотная, болезненная сигмовидная кишка. Почки не пальпируются. Периферических отеков нет. Щитовидная железа не увеличена. Патологические рефлексы отсутствуют. Внешние изменения в суставах не определяются.
Анализ крови: Hb — 110 г/л, эритроциты — 4,1х1012/л, лейкоциты — 6,8х109/л, палочкоядерные — 1 %, сегментоядерные — 65 %, лимфоциты — 30 %, эозинофилы — 1 %, моноциты — 3 %, СОЭ — 20 мм/ч.
Общий анализ мочи: относительная плотность — 1019, белок, эритроциты отсутствуют, лейкоциты — 1-2 в поле зрения.
Биохимия крови: белок — 60 г/л, холестерин — 4,2 мг %, креатинин — 102 ммоль/л, калий — 3,5 ммоль/л, АСТ — 30 ЕД, АЛТ — 20 ЕД.
УЗИ органов брюшной полости — патологии не выявлено.
1. Сформулируйте предварительный диагноз.
2. Какие исследования необходимо провести для подтверждения диагноза?
3. Каковы ожидаемые результаты обследования?
4. Какие ошибки были допущены при проведенном лечении?
5. Ваша тактика лечения.
Ситуационная задача № 2
В гастроэнтерологическое отделение больницы поступил больной К., 23 года, с жалобами на частый жидкий стул с примесью крови и слизи, ухудшение аппетита, потерю веса, светобоязнь и чувство жжения в глазах, боли ноющего характера в голеностопных, коленных суставах, высыпания на коже ног, общую слабость, повышенную утомляемость, нарушение сна, повышение температуры тела до 38 °С.
Считает себя больным около месяца, когда появились боли в животе и жидкий стул до 2-3 раз в сутки; по назначению врача поликлиники принимал но-шпу*, лоперамид — без эффекта: жидкий стул стал беспокоить чаще, до 10-12 раз, преимущественно ночью, стал замечать выделения свежей крови из заднего прохода. Присоединились вышеописанные жалобы, в связи с чем был направлен в стационар.
Объективно: состояние средней тяжести, температура тела — 37,8 °С, кожа бледная, сухая, периферические л/у не увеличены; веки гиперемированы, покрыты серовато-белыми чешуйками; частота дыхания — 17 в минуту; над легкими ясный, легочный звук, дыхание везикулярное, хрипов нет; границы сердца не расширены, тоны сердца ясные, систолический шум на верхушке, ЧСС — 105 в минуту, ритм правильный.
Живот умеренно вздут, болезненный при пальпации в левой подвздошной области. Печень и селезенка не увеличены. На голенях и бедрах болезненные плотные ярко-красные отечные узлы, движения конечностей ограничены из-за болезненности. Периферических отеков нет.
Анализ крови: Hb — 93 г/л, эритроциты — 4,2х1012/л, лейкоциты — 8,8х109/л, палочкоядерные — 8 %, сегментоядерные — 68 %, эозинофилы — 2 %, лимфоциты — 20 %, моноциты — 2 %, СОЭ — 30 мм/ч, анизоцитоз.
Биохимический анализ крови: общий белок — 52 г/л, холестерин — 4,5 ммоль/л, билирубин — 18,2 ммоль/л, калий — 3,50 мэкв/л, натрий — 135 мэкв/л.
УЗИ органов брюшной полости: без патологических изменений.
Колоноскопия: слизистая поперечно-ободочной, сигмовидной и прямой кишки резко отечна, гиперемирована, имеются множественные язвы, покрытые фибринозно-гнойным налетом, сливного характера, псевдополипы, в просвете кишки кровь, гной, спонтанная кровоточивость.
1. Сформулируйте диагноз.
2. На основании каких данных определяется активность процесса?
3. Какие осложнения развились у больного?
4. Предположите тактику лечения больного.
Источник

Главная
Случайная страница
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать неотразимый комплимент
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?
Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника
Больной В., 25 лет, поступил с жалобами на жидкий стул с примесью крови и слизи, периодически – со сгустками крови, до 14 раз в сутки, боли в левой половине живота, усиливающиеся при акте дефекации, жажду, сухость во рту, повышение температуры тела до 38,50С, похудание, слабость, утомляемость, тяжесть в правом подреберье, боли в крестце, особенно в сидячем положении. Заболел около 2 недель назад, состояние постепенно ухудшалось, нарастал частота дефекации.
При осмотре: рост больного 180 см, масса тела 62 кг, отеки нижних конечностей, тургор кожи снижен, язык сухой, иктеричность склер. ЧСС 120 в минуту, АД 85/60 мм рт. ст. При пальпации живота отмечается выраженная болезненность сигмовидной кишки. Размеры печени по Курлову 10х13х7 мм, селезенка не увеличена.
Клинический анализ крови: гемоглобин 95 г/л; эритроциты 2,5х1012/л; лейкоциты 10х109/л.
Биохимический анализ крови: АСТ 45 ед/л; АЛТ 35ед/л; ЩФ 760 ед/л; креатинин 65 мкмоль/л; калий 3,0 ммоль/л; общий белок 52 г/л.
Ректороманоскопия: отечность и гиперемия слизистой оболочки, зернистость слизистой, контактная кровоточивость, отсутствие сосудистого рисунка, множественные эрозии с наложением фибрина, кровянистая слизь и гной.
НЯК. Острая форма ( есть еще хроническая рецидивирующая и хроническая непрерывная). 1.Синдромы: интоксикационный, кишечной диспепсии, анемический, в оак бут воспалительный синдром, астенический синдром, болевой. Наиболее характерный признак- ректальные кровотечения. Бывают еще системные проявления-поражения кожи суставов, васкулиты, поражение глаз-их здесь нет. Однако есть повышение ЩФ, что указывает на синдром холестаза- стоит проверить печень ( гепатит, первичный склерозирующий холангит)
2.ДД: болезнь Крона ( стул с кровью несколько менее характерен, часто опухолевидные образования, в 30% перианальная локализация, намного реже поражение прямой кишки, поражается в том числе и мышечный слой, есть наличие гранулем, локализованные несимметичные глубокие язвы, часто стриктуры и свищи в отличие от НЯК, «булыжная мостовая»), СРК ( здесь кровь в кале, что сразу противоречет СРК), кишечная токсикоинфекция ( не характерное течение), ишемический колит ( чаще у пожилых,т.к. тут нужен добрый атеросклероз, мощные приступы болей сосудистых катастроф, симптом пальцевых вдавлений в ранние сроки при рентгеноконтрасте, ректальные кровотечения редки)
3.Диагностика: ректороманоскопия, ирригоскопия, колоноскопия, термография-гипертермия в участке воспаления, биопсия, оак — воспалительные изменения, анемия.
4.Лечение: Диета-стол N4, органичение молока, жира. Препараты 5-аминосалициловой к-ты( сульфасалозин, салофальк, месакол, пентаса); Цитостатики- азатиоприн. Иногда ГКС.
Дезинтоксикационная терапия, коррекция дисбиоза, коррекция психического статуса. Биологическая терапия- ремикейт( имфлексимаб)Продолжительность курса до клинико-лабораторно-морфологической ремиссии. Поддерживающая терапия- 5-АКС или ГКС.
Date: 2015-07-23; view: 766; Нарушение авторских прав
Источник
Мужчина 30 лет, сварщик обратился на прием к терапевту с жалобами на жидкий стул более 9 раз в сутки с примесью слизи и крови, схваткообразные боли внизу живота, похудел на 7 кг за последние 2 месяца. Обследован в инфекционном отделении, инфекционных заболеваний не выявлено. Из анамнеза: отмечает примесь крови в кале в течение 3 мес, к врачу не обращался.
Объективно: кожные покровы бледные, влажные. Рост 175см, вес 58 кг. При аускультации легких дыхание везикулярное. ЧСС 98 ударов в мин., АД 110/70 мм рт.ст. Живот при пальпации мягкий, болезненный в левой фланковой и левой подвздошной области.
В общем анализе крови: эр. 3,2 х 1012; Нв 88 г/л; ц.п.0.8 л; лейк.7,0 х 109; СОЭ 20 мм/ч. Железо сыворотки 6,0 мкмоль/л. Анализ кала на скрытую кровь резко положительный, бак посев кала отрицательный.
ФГДС: пищевод без изменений. Желудок: слизистая зернистая, очагово гиперемирована. Сосудистый рисунок выражен, складки обычные, свободно расправляются воздухом, не деформированы, содержимое с примесью желчи. Двенадцатиперстная кишка без изменений.
При проведении фиброколоноскопии слизистая нисходящией ободочной, сигмовидной и прямой кишки диффузно гиперемирована, легко кровоточит при контакте с колоноскопом, сосудистый рисунок смазан в ректосигмоидном отделе выявлены множественные эрозии, покрытые фибрином.
Эталон ответа к задаче № 25
1.Основной синдром: диарейный (жидкий стул более 9 раз в сутки с примесью слизи и крови)
2. Дифференциальный диагноз: по механизму развития:
— Язвенный колит: За: частый жидкий стул до 9 раз, снижение массы тела, приступообразные боли внизу живота, анемия, заключение фиброколоскопии. Положительный анализ кала на скрытую кровь.
— Дизентерия: За: частый жидкий стул до 9 раз с примесью слизи и крови, приступообразные боли внизу живота. Против: отсутствует интоксикационный синдром. Кал по типу ректального плевка. Бак посев отрицательный.
— Болезнь Крона: За: боли в животе, учащение стула до 9 раз с примесью слизи и крови, снижение массы тела до 7 кг, анемия. Против:Поражается любой участок ЖКТ. Пальпаторно определяется инфильтрат в правой подвздошной области. Характеризуется образованием внутренних и наружных свищей, поражение перианальной области.При фиброколоскопии — прерывистое поражение слизистой , наличие глубоких язв.
— Ишемический колит: За: боли в животе, учащение стула с примесью крови, анемия. Против: боли могут быть в любой области, диарея сменяется запором, боли часто связаны с приемом пищи.
— Рак ободочной кишки: За: возможна диарея с примесью слизи и крови, снижение массы тела, анемия. Против: диарея сменяется запорами. Возможно возникновение кишечной непроходимости. Результаты фиброколоноскопии покажут наличие опухоли и сужение просвета кишки.
3.Предварительный диагноз: Язвенный колит (в отличие от болезни Крона, язвенный колит манифестирует поражением ректо-сигмоидного отдела толстой кишки).
4.Дополнительные исследования: гистологическое исследование для определения морфологической картины.
5.Окончательный диагноз: Язвенный колит с преимущественным поражением ректо-сигмоидного отдела, средней степени тяжести, активная фаза. Железодефицитная анемия средней степени тяжести.
6. Медикаментозное лечение:
— месалазин — противовоспалительное средство с преимущественной локализацией действия в кишечнике, блокирует синтез медиаторов воспаления; 2-4 г в сутки (таблетки, свечи, микроклизмы).
— преднизолон – тормозит аутоиммунные процессы; 60 мг в сут, снижая дозу при достижении ремиссии на 5-10мг в неделю.
— ферментные препараты: креон 25 тыс. 3 раза в день.
— заместительная терапия при железодефицитной анемии: сорбифер – 1 к х 2 раза в день.
7. Осложнения: перфорация язв, кишечное кровотечение, токсический мегаколон, малигнизация
8. Оперативное лечение показано при осложнении заболевания, отсутствии эффекта от консервативной терапии при непрерывно-рецидивирующем течении заболевания.
9. Прогноз: риск развития рака увеличивается на 50 % и более в течение 20 лет заболевания. Прогноз для жизни относительно благоприятный. Трудовой прогноз зависит от степени тяжести заболевания, при тяжелых формах показано определение группы инвалидности.
10. Для поддержания ремиссии НЯК применяют:
Месалазин внутрь 1,5 г или сульфасалазин 2 г в сут
Источник
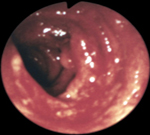
Неспецифический язвенный колит – это диффузное язвенно-воспалительное поражение слизистой оболочки толстого кишечника, сопровождающееся развитием тяжелых местных и системных осложнений. Клиника заболевания характеризуется схваткообразными болями в животе, диареей с примесью крови, кишечным кровотечением, внекишечными проявлениями. Язвенный колит диагностируется по результатам колоноскопии, ирригоскопии, КТ, эндоскопической биопсии. Лечение может быть консервативным (диета, физиотерапия, медикаменты) и хирургическим (резекция пораженного участка толстой кишки).
Общие сведения
Неспецифический язвенный колит (НЯК) – разновидность хронического воспалительного заболевания толстого кишечника неясной этиологии. Характеризуется склонностью к изъязвлению слизистой. Патология протекает циклически, обострения сменяются ремиссиями. Наиболее характерные клинические признаки – диарея с прожилками крови, боль в животе спастического характера. Длительно существующий неспецифический язвенный колит повышает риск возникновения злокачественных образований в толстом кишечнике.
Заболеваемость составляет порядка 50-80 случаев на 100 тысяч населения. При этом ежегодно выявляется 3-15 новых случаев заболевания на каждых 100 тыс. жителей. К развитию данной патологии женщины более склонны, чем мужчины, у них НЯК встречается на 30% чаще. Для неспецифического язвенного колита характерно первичное выявление в двух возрастных группах: у молодых людей (15-25 лет) и лиц старшего возраста (55-65 лет). Но помимо этого, заболевание может возникнуть и в любом другом возрасте. В отличии от болезни Крона, при язвенном колите страдает слизистая оболочка только толстой ободочной и прямой кишки.
Неспецифический язвенный колит
Причины
В настоящее время этиология неспецифического язвенного колита неизвестна. По предположениям исследователей в сфере современной проктологии, в патогенезе данного заболевания могут играть роль иммунные и генетически обусловленные факторы. Одна из теорий возникновения неспецифического язвенного колита предполагает, что причиной могут служить вирусы или бактерии, активизирующие иммунную систему, либо аутоиммунные нарушения (сенсибилизация иммунитета против собственных клеток).
Кроме того, отмечено, что неспецифический язвенный колит чаще встречается у людей, близкие родственники которых страдают этим заболеванием. В настоящее время также выявлены гены, которые вероятно могут отвечать за наследственную предрасположенность к язвенному колиту.
Классификация
Неспецифический язвенный колит различают по локализации и распространенности процесса. Левосторонний колит характеризуется поражением нисходящей ободочной и сигмовидной кишки, проктит проявляется воспалением в прямой кишке, при тотальном колите поражен весь толстый кишечник.
Симптомы НЯК
Как правило, течение неспецифического язвенного колита волнообразное, периоды ремиссии сменяются обострениями. В момент обострения язвенный колит проявляется различной симптоматикой в зависимости от локализации воспалительного процесса в кишечнике и интенсивности патологического процесса. При преимущественном поражении прямой кишки (язвенном проктите) могут отмечаться кровотечения из заднего прохода, болезненные тенезмы, боли в низу живота.  Иногда кровотечения являются единственным клиническим проявлением проктита.
Иногда кровотечения являются единственным клиническим проявлением проктита.
При левостороннем язвенном колите, когда поражена нисходящая ободочная кишка, обычно возникает диарея, каловые массы содержат кровь. Боли в животе могут быть довольно выраженные, схваткообразные, преимущественно в левой стороне и (при сигмоидите) в левой подвздошной области. Снижение аппетита, продолжительная диарея и нарушение пищеварения часто приводят к снижению массы тела.
Тотальный колит проявляется интенсивными болями в животе, постоянной обильной диареей, выраженным кровотечением. Тотальный язвенный колит является опасным для жизни состоянием, поскольку грозит развитием обезвоживания, коллапсами вследствие значительного падения артериального давления, геморрагическим и ортостатическим шоком.
Особенно опасна молниеносная (фульминантная) форма неспецифического язвенного колита, которая чревата развитием тяжелых осложнений вплоть до разрыва стенки толстой кишки. Одним из распространенных осложнений при таком течении заболевания является токсическое увеличение толстой кишки (мегаколон). Предполагается, что возникновение этого состояния связано с блокадой рецепторов гладкой мускулатуры кишечника избытком оксида азота, что вызывает тотальное расслабление мышечного слоя толстого кишечника.
В 10-20% случаев у больных неспецифическим язвенным колитом отмечаются внекишечные проявления: дерматологические патологии (гангренозная пиодермия, узловатая эритема), стоматиты, воспалительные заболевания глаз (ирит, иридоциклит, увеит, склерит и эписклерит), заболевания суставов (артриты, сакроилеит, спондилит), поражения желчевыводящей системы (склерозирующий холангит), остеомаляция (размягчение костей) и остеопороз, васкулиты (воспаления сосудов), миозиты и гломерулонефрит.
Осложнения
Довольно распространенным и серьезным осложнением неспецифического язвенного колита является токсический мегаколон — расширение толстой кишки в результате паралича мускулатуры стенки кишечника на пораженном участке. При токсическом мегаколоне отмечают интенсивные боли и вздутие в животе, повышение температуры тела, слабость.
Кроме того, неспецифический язвенный колит может осложняться массированным кишечным кровотечением, разрывом кишечника, сужением просвета толстой кишки, обезвоживанием в результате большой потери жидкости с диареей и раком толстого кишечника.
Диагностика
Основным диагностическим методом, выявляющим неспецифический язвенный колит, является колоноскопия, позволяющая детально исследовать просвет толстого кишечника и его внутренние стенки. Ирригоскопия и рентгенологическое исследование с барием позволяет обнаружить язвенные дефекты стенок, изменения размеров кишечника (мегаколон), нарушение перистальтики, сужение просвета. Эффективным методом визуализации кишечника является компьютерная томография.
Кроме того, производят копрограмму, тест на скрытую кровь, бактериологический посев. Анализ крови при язвенном колите показывает картину неспецифического воспаления. Биохимические показатели могут сигнализировать о наличии сопутствующих патологий, расстройств пищеварения, функциональных нарушений в работе органов и систем. Во время проведения колоноскопии обычно производят биопсию измененного участка стенки толстой кишки для гистологического исследования.
Лечение НЯК
 Поскольку причины, вызывающие неспецифический язвенный колит, до конца не выяснены, задачи терапии данного заболевания – это снижение интенсивности воспалительного процесса, стихание клинической симптоматики и профилактика обострений и осложнений. При своевременном правильном лечении и строгом следовании рекомендациям врача-проктолога, возможно добиться стойкой ремиссии и улучшения качества жизни пациента.
Поскольку причины, вызывающие неспецифический язвенный колит, до конца не выяснены, задачи терапии данного заболевания – это снижение интенсивности воспалительного процесса, стихание клинической симптоматики и профилактика обострений и осложнений. При своевременном правильном лечении и строгом следовании рекомендациям врача-проктолога, возможно добиться стойкой ремиссии и улучшения качества жизни пациента.
Лечение язвенного колита производят терапевтическими и хирургическими методами в зависимости от течения заболевания и состояния больного. Одним из немаловажных элементов симптоматической терапии неспецифического язвенного колита является диетическое питание.
При тяжелом течении заболевания в разгар клинических проявлений проктолог может порекомендовать полный отказ от приема пищи, ограничившись употреблением воды. Чаще всего больные при обострении теряют аппетит и переносят запрет довольно легко. В случае необходимости назначается парентеральное питание. Иногда больных переводят на парентеральное питание с целью более быстрого облегчения состояния при тяжело протекающем колите. Прием пищи возобновляют сразу после того, как аппетит восстанавливается.
Рекомендации по диете при язвенном колите направлены на прекращение диареи и снижение раздражение компонентами пищи слизистой оболочки кишечника. Из пищевого рациона удаляются продукты, содержащие пищевые волокна, клетчатку, острые, кислые блюда, алкогольные напитки, грубая пища. Кроме того, пациентам, страдающим хроническими воспалениями кишечника, рекомендовано повышение содержания в рационе белка (из расчета 1,5-2 грамма на килограмм тела в сутки).
Медикаментозная терапия неспецифического язвенного колита включает противовоспалительные средства, иммунодепрессанты (азатиоприн, метотрексат, циклоспорин, меркаптопурин) и антицитокины (инфликсимаб). Помимо этого, назначаются симптоматические средства: противодиарейные, обезболивающие, препараты железа при имеющих место признаках анемии.
В качестве противовоспалительных препаратов при данной патологии применяют нестероидные противовоспалительные средства – производные 5-аминосалициловой кислоты (сульфасалазин, месалазин) и кортикостероидные гормональные препараты. Кортикостероидные препараты применяют в период выраженного обострения в случае тяжелого и среднетяжелого течения (либо при неэффективности 5-аминосалицилатов) и не назначают более чем на несколько месяцев.
Детям кортикостероидные гормоны назначают с особой осторожностью. Противовоспалительная гормонотерапия может вызвать ряд тяжелых побочных эффектов: артериальную гипертензию, глюкоземию, остеопороз и др. Из физиотерапевтических методов лечения при язвенном колите может применяться диадинамотерапия, СМТ, интерференцтерапия и др.
Показаниями к хирургическому лечению является неэффективность диеты и консервативной терапии, развитие осложнений (массированного кровотечения, перфорации толстой кишки, при подозрение на возникновение злокачественного новообразования и т. д.). Резекция толстого кишечника с последующим созданием илеоректального анастомоза (соединения свободного конца подвздошной кишки с анальным каналом) является наиболее распространенной хирургической методикой лечения неспецифического язвенного колита. В некоторых случаях удалению подвергается ограниченный в пределах здоровых тканей участок пораженного кишечника (сегментарная резекция).
Прогноз и профилактика
Профилактики неспецифического язвенного колита на данный момент нет, поскольку причины, вызывающие это заболевание, до конца не ясны. Профилактическими мерами возникновения рецидивов обострения является соблюдение предписаний врача по образу жизни (рекомендации по питанию, аналогичные таковым при болезни Крона, снижение количества стрессовых ситуаций и физического перенапряжения, психотерапия) и регулярное диспансерное наблюдение. Неплохой эффект в плане стабилизации состояния дает санаторно-курортное лечение.
При нетяжелом течении без осложнения прогноз благоприятный. Порядка 80% пациентов, принимающих 5-ацетилсалицилаты в качестве поддерживающие терапии, не отмечают рецидивов и осложнений заболевания на протяжении года. У больных обычно происходят рецидивы 1 раз в пять лет, в 4% обострения отсутствуют в течение 15-ти лет. К хирургическому лечению прибегают в 20% случаев. Вероятность развития злокачественной опухоли у больных НЯК колеблется в пределах 3-10% случаев.
Источник


