Прививка от кори меры предосторожности
Корь является серьезным инфекционным заболеванием, предотвратить которое можно при грамотной и своевременной профилактике. Прививка от кори признана единственным вариантом, гарантирующим полноценную защиту от грозной болезни. Согласно официальной статистике, процент заболевших лиц (детей и взрослых) после вакцинации снижается на 85%.
Стоит ли делать прививку против кори
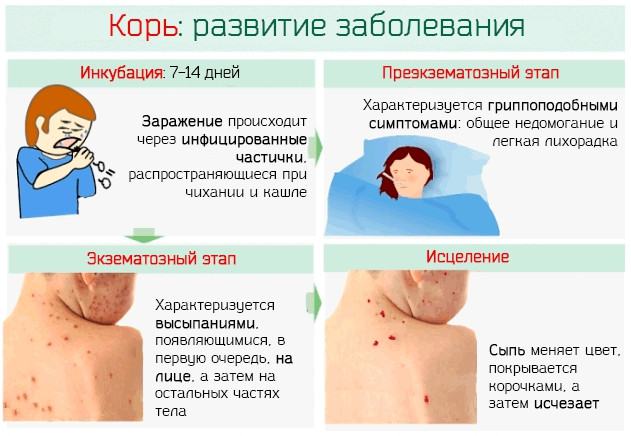
Вирус кори передается воздушно-капельным путем и имеет высокую степень распространения. Поскольку инкубационный период составляет две недели, больной человек заражает многих окружающих, прежде чем симптомы становятся очевидными. Несмотря на расхожее мнение, что перенесенная в раннем детстве корь не представляет опасности, медицинские данные по смертности не утешительны. По данным ВОЗ, даже при современной терапии фиксируются 5-10% смертельных исходов болезни. Поэтому использование вакцины просто необходимо!
Первичные проявления легко спутать с простудным заболеванием. Повышается температура, катаральные проявления, признаки общей интоксикации организма. Затем выступают пятна на слизистой во рту и к третьим суткам возникает характерная сыпь.
Даже если произошло заражение, прививка от кори значительно облегчит течение болезни и предотвратит серьезные осложнения.
Нарушения функций ЦНС, дыхательной или пищеварительной системы могут стать хроническими от перенесенного поражения или привести к глубокой инвалидности.
Повсеместная вакцинация предотвращает распространение инфекции, снижает уровень смертности и инвалидности. У большинства людей реакция на вакцину против кори незначительна, осложнения не возникают.
Препараты для иммунизации
Прививка от кори производится отдельно или входит в комплекс от кори, краснухи и паротита (КПК). Иммунизация детей считается обязательной и отмечена в государственном календаре прививок. Процедура может выполняться различными препаратами, содержащими ослабленные или «мертвые» вирусы. В дальнейшем дети не смогут заразиться, но при введении вакцины выработаются антитела, что оптимально защитит человека.
Инфекционисты рекомендуют делать прививку следующими препаратами:
- «Микроген» (живая, Россия);
- «Рувакс» (Франция);
- «Приорикс» (Бельгия);
- MMR (комбинированная, США).
В вакцину входит штамм вируса, который выращивается на белке куриных или перепелиных яиц. Второй вариант: защита организма инактивированными препаратами, так называемыми «мертвыми» штаммами. Комбинированные средства позволяют одновременно защитить организм от трех грозных заболеваний. Отечественные средства не предоставляют комплексную защиту, потребуется делать однокомпонентный укол от кори.
В детских поликлиниках ставят прививку отечественного производства «Микроген» бесплатно. При желании родители могут приобрести в аптеке импортные аналоги для своего малыша. Лечащий врач выберет наиболее оптимальный вариант с учетом индивидуальных особенностей пациента. От процедуры ребенок со сниженным иммунитетом может заболеть, но течение болезни будет гораздо более легким и не наступят серьезные осложнения.
Правила подготовки ребенка к прививке
Особой подготовки ребенка не требуется, но обязательным условием допуска является состояние здоровья и самочувствие накануне вакцинации. Педиатр проводит осмотр и дает медицинское заключение о том, что пациент полностью здоров. Справка предъявляется родителями в прививочный кабинет. Если у ребенка присутствуют в анамнезе хронические заболевания, то за две недели рекомендуется пройти профилактический курс терапии.
При достаточно слабом иммунитете, ребенку прописываются антигистаминные средства для предотвращения возможных аллергических реакций.
За три дня до введения вакцины не следует включать в рацион новые продукты, изменять режим или посещать публичные места. Поскольку предстоит значительный стресс для иммунитета, родителям рекомендуется предостеречь ребенка от переохлаждения или от прямых солнечных лучей.
Проведение профилактических прививок
При грамотном выполнении программы и использовании качественного прививочного материала иммунитет к кори гарантированно вырабатывается на 20 лет. Родители должны быть знакомы с медицинским регламентом прививок от кори, особенностями самочувствия после вакцинации и другими важными моментами. В настоящее время все прививочные мероприятия производятся с письменного согласия родителей.
Отказ также фиксируется в амбулаторной карте, но родители должны понимать значение возникающих рисков.
Обязательный график прививок
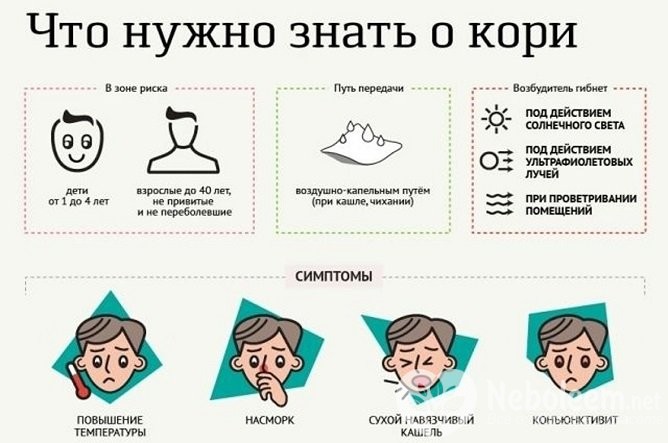
По существующему регламенту, первая прививка от кори ставится детям в возрасте 1 года. Второй раз ребенок прививается в 6 лет перед поступлением в школу, третий раз подростку ставят вакцину в 15-17 лет. Как правило, у подавляющего большинства детей антитела вырабатываются от первой процедуры. Иногда требуются экстренные меры, если ребенок контактировал с заболевшим человеком. Положительный эффект может быть достигнут в первые три дня после возможного заражения.
По существующим нормативам, предельным возрастом вакцинации является 35 лет, но на практике бывают исключения. Если человек не может подтвердить проведенную в детстве иммунизацию против кори, то процедуру можно выполнить в любое время. При планировании поездки в опасный эпидемиологически район, прививаться следует за месяц до отъезда.

Прививка от кори должна выполняться с учетом сроков других вакцинаций. Если речь идет о живом ослабленном штамме, то вслед предыдущей процедуры должен пройти месяц. Инактивированные препараты могут вводиться в любой удобный момент без учета другого медикаментозного воздействия.
В какую часть тела делается вакцинация?
Прививка от кори осуществляется внутримышечно, вслед за осмотром пациента и грамотного выбора места инъекции. В стандартном случае, детям в год делается вакцинация в бедро, шестилетним — в плечо. Препарат должен вводиться глубоко в мышцу, причем педиатры не рекомендуют вводить вакцину в ягодицу. Если получилась подкожная инъекция, то вещество будет впитываться замедленно, эффект от введения выбранной вакцины окажется ниже требуемого. Взрослым пациентам и подросткам прививка ставится в плечо или под лопатку.
Обязательно следует обратить внимание на то, чтобы при вакцине раствор не попал на кожу. В результате неверного введения образуется уплотнение и средство не попадает в кровь. Потребуется ревакцинация, поскольку полностью предназначение процедуры окажется не выполненным.
Правила поведения после прививки от кори
Самочувствие впоследствии выполненной процедуры зависит от индивидуальных особенностей организма. Если ухудшение состояния наступает на 5-15 день вакцинации, то можно говорить об отсроченной реакции на введенный препарат. В месте введения может появиться уплотнение или болезненность при движении, но данные симптомы проходят за пару дней.

Что касается детей дошкольного возраста, то рекомендуется поберечь ребенка, снизить риск заражения ОРВИ, не водить ребенка в детский сад. Педиатры предостерегают от купанья детей, пока покраснение от вакцины не исчезнет. Все отклонения от нормального самочувствия естественны, особенно у ослабленных детей. В норме через 16 дней после прививки против кори не наблюдаются болезненные признаки. Если состояние ребенка вызывает опасение, то следует вызвать врача на дом.
Что считать нормой после вакцинации
Спустя время от попадания в организм штамма кори, начинается выработка антител к данному вирусу. Детский организм выставляет заслон инфекции и это выражается следующими реакциями:
- отечность и покраснение в месте введения;
- катаральные явления: кашель, покраснение горла, конъюнктивит;
- кожная сыпь, проходящая через 1 день;
- проблемы с аппетитом и общее недомогание, сонливость;
- повышенная температура, снимаемая жаропонижающими лекарствами.
Следует понимать, что недомогание от инъекции достаточно быстро проходит, это не патология, а защитная реакция.
Осложнения после прививки
Существенное нарушение самочувствия при прививке от кори фиксируются достаточно редко. Отклонения вызываются индивидуальной непереносимостью выбранного препарата или общим ослаблением иммунитета. Отрицательные реакции могут быть спровоцированы неверной техникой постановки укола или низким качеством вакцины. К стойким нарушениям здоровья относятся:
- судорожная фебрильная реакция;
- токсическая реакция — 6–11 дня прививания;
- поствакцинальный энцефалит;
- бактериальные осложнения, расстройства ЖКТ;
- аллергические реакции различной тяжести;
- пневмония, снижение уровня тромбоцитов.
Аллергии на прививку от кори связаны с вхождением в состав средства антибиотиков и фрагментов белка. Боли в животе сигнализируют об обострении хронических поражений ЖКТ. Следует учесть, что прививочный энцефалит считается крайне редким осложнением, при заболевании непривитых пациентов риск мозговых осложнений выше в разы.

Судороги сами по себе не являются признаком непереносимости защиты против кори. Это адекватная реакция организма на высокую температуру, которую необходимо контролировать и снижать при высоких цифрах.
Противопоказания для иммунизации
В регламентированных правилами случаях делать прививку не рекомендуется. Иногда отвод от профилактического мероприятия делается медиками на определенный период. В других ситуациях против кори нельзя прививаться никогда или до особого распоряжения инфекциониста.
При наличии проблем со здоровьем и повышенной температуры, после излечения и восстановления иммунитета потребуется пропустить один месяц. Причины временного переноса прививки от кори:
- острая инфекция различной природы;
- рецидив хронических патологий;
- беременность и период лактации;
- туберкулез легких;
- введение иммуноглобулинов, препаратов крови.
При противопоказаниях прививки могут повредить, осложнить течение основного заболевания и вызвать тяжелую реакцию.
Причины постоянного отвода от вакцинации:
- непереносимость антибиотиков (аминогликозидов);
- злокачественные опухоли;
- отрицательные реакции на предшествующие инъекции;
- аллергия на яичный белок;
- тяжелая форма приобретенного иммунодефицита.
Активная иммунизация человека от кори доказано является надежным и единственным способом профилактики серьезного заболевания. Инфекционное поражение представляет собой смертельную опасность, а лекарства от кори в медицине не существует. Родителям рекомендуется тщательно соблюдать время прививок, чтобы малыш рос здоровым и был надежно защищен.
На тот случай, если во время лечения вакцина вызовет у вас повышение температуры или другие осложнения, то незамедлительно обратитесь к врачу, что бы не усугублять последствия, вызванные сыпью. В том числе от краснухи, коревой инфукции и паротита.
Источник
22 июня 20174155 тыс.
Где можно узнать о ситуации с заболеваемостью корью и текущими вспышками кори в нашем регионе?
О текущей ситуации с заболеваемостью корью можно узнать в управлении Роспотребнадзора. Если Вы не нашли информацию на сайте данной организации, то следует позвонить в отдел эпидемиологического надзора. По данным Федеральной службы Роспотребнадзора (Решение Коллегии от 25.07.2014 О мероприятиях по предупреждению распространения кори в субъектах РФ )
Наиболее высокие уровни заболеваемости зарегистрированы в Курской и Астраханской областях, республиках Дагестан, Адыгея, Северная Осетия-Алания, Алтай, Карачаево-Черкесской и Чеченской республиках, Ставропольском крае.
В структуре заболевших по-прежнему преобладает взрослое население — 52%, среди которого наибольшее число заболеваний приходится на возрастные группы 20-29 и 30-39 лет (77,6%).
Заболеваемость корью поддерживается контингентом не привитых против кори лиц и лиц с неизвестным прививочным анамнезом:
- на долю не привитых против кори детей приходится около 82%
- на долю не привитых взрослых — около 70% (из числа заболевших)
Основной причиной отсутствия прививок у детей являются отказы от прививок (около 40%). Не привито по возрасту около 29% заболевших детей (дети до года) и в связи с медицинскими отводами — около 14% детей. Остальные дети не прививались по неустановленным причинам.
Среди причин непривитости заболевших взрослых отказы составляют 27% и около 70% не получили прививки по неустановленным причинам. Указанное свидетельствует об имеющихся недостатках в организации плановой прививочной работы среди населения.
В 2014 г. продолжают регистрироваться групповые заболевания в медицинских учреждениях с внутрибольничным распространением инфекции. При этом в эпидпроцесс были вовлечены дети, взрослые, медицинские работники. Наибольшее число случаев зарегистрировано в г. Москве, в Республике Северная Осетия-Алания, в Краснодарском крае, в Московской области, в республиках Дагестан, Адыгея, Ставропольском крае, Астраханской области, в Карачаево-Черкесской Республике.
В числе причин групповой заболеваемости в медицинских организациях остаются: поздняя диагностика заболевания, позднее начало профилактических и противоэпидемических мероприятий в очагах, отсутствие прививок у медицинских работников.
Также особенностью текущего периода является регистрация вспышек кори среди мигрирующего непривитого цыганского населения, а также среди членов религиозных общин и других трудно доступных для иммунопрофилактики групп населения
Когда в РФ (СССР) начали использовать противокоревые привики?
Массовая вакцинация в СССР начата в 1968 году. Вакцинировались дети в возрасте 15-18 месяцев однократно. В 1986 году возраст вакцинации снижен до 12 месяцев. В РФ в 1997 году начата ревакцинация от кори, паротита и краснухи детей в возрасте 6 лет.
Какой график прививок против кори применяется в настоящее время в России?
Вакцинация против кори регламентируется Национальным календарем профилактических прививок (календарь 2014 года). Первая вакцинация проводится ребенку в возрасте одного года. До этого возраста ребенка защищают антитела матери. Ревакцинация проводится в возрасте шести лет.
Ранее не привитые дети (или дети с неизвестным статусом вакцинации по кори) вакцинируются в возрасте 15-17 лет включительно. Вакцинация проводится двукратно с интервалом между прививками не менее трех месяцев. По такой же схеме прививаются ранее не привитые взрослые в возрасте до 35 лет включительно
Дети, привитые однократно, должны получить вторую прививку. Интервал между введениями — не менее 3 месяцев
В очагах вспышки кори вакцинируются контактные лица:
- Ранее не болевшие
- Не вакцинированные
- С неизвестными статусом вакцинирования против кори
- Вакцинированные однократно
Вакцинация проводится по эпидемическим показаниям без ограничения по возрасту.
В национальном календаре профилактических прививок для кори указано ограничение по возрасту в 35 лет. Значит ли это что лицам старше 35 лет вакцинация не нужна?
Вакцинироваться может потребоваться взрослым любого возраста. До 35 лет плановая вакцинация проводится бесплатно, вернее ее оплачивает государство.
Граждане старше 35 лет могут планово вакцинироваться против кори за свой счет. Бесплатная вакцинация лицам старше 35 лет проводится в условиях эпидемий по эпидемическим показаниям.
В связи с высокой заболеваемостью корью взрослых, Роспотребнадзор рассматривает возможность пролонгации прививочного возраста по кори до 55 лет и внесения этого изменения в нацональный календарь прививок РФ.
Перечень документов, регламентирующих вакцинацию от кори (краснухи, паротита) в России
- Приказ Министерства здравоохранения РФ от 21 марта 2014 г. N 125н Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям
- Санитарно-эпидемиологические правила СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
Международные рекомендации
- Документ по позиции ВОЗ (август 2009) на русском языке
- Документ по позиции ВОЗ (август 2009) на английском и французском языке
- Рекомендации США Профилактика кори, краснухи, врожденной краснухи и паротита (июнь 2013) «Prevention of Measles, Rubella, Congenital Rubella Syndrome, and Mumps»
- Рекомендации США Использование комбинированной вакцины против кори, паротита, краснухи и ветряной оспы (май 2010) – «Use of Combination Measles, Mumps, Rubella, and Varicella Vaccine»
Вакцины от кори применяемые в Российской Федерации
В России зарегистрированы вакцины против кори следующих производителей:
- против кори — российского и индийского производства
- комбинированная двухкомпонентная вакцина против кори-паротита – российского производства
- комбинированная трехкомпонентная вакцина против кори-паротита-краснухи — производства компании Серум Инститьют оф Индия
- комбинированная трехкомпонентная вакцина против кори-паротита-краснухи — производства компании ГлаксоСмитКляйн
- комбинированная трехкомпонентная вакцина против кори-паротита-краснухи — производства компании МеркШарпДоум
Можно ли проводить вакцинацию против кори одновременно с другими прививками?
Цитата из Национального календаря профилактических прививок: «Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела».
Таким образом, вакцинация против кори, может быть проведена одновременно (в один день) с другими календарными и внекалендарными вакцинами (как живыми, так и инактивированными), кроме вакцины БЦЖ.
Можно ли одновременно прививаться от кори и от ветряной оспы?
Можно. Более того, во многих странах мира вакцина от ветряной оспы входит в препарат содержащий вакцины от кори, паротита и краснухи. Но в РФ подобный препарат не зарегистрирован.
Через какое время после вакцинации от кори можно вводить другие прививки?
В данном случае, сроки введения других вакцин регламентируется инструкцией к препарату вакцины от кори (краснухи, паротита). В инструкциях к одним препаратам указывается интервал в 1 месяц, в других случаях такого указания нет.
В международных рекомендациях («General Recommendations on Immunization Recommendations of the Advisory Committee on Immunization Practices (ACIP)») сказано, что интервал между живыми вакцинами должен составлять не менее 4х недель. Если после живой вакцины вводится инактивированная, то временной интервал между таким вакцинами не имеет значения.
Вакцина от кори (краснухи, паротита) является живой, ослабленной вакциной. Т.е. если после вакцинации от кори необходимо вводить другую живую вакцину, то интервал должен составлять не менее 4х недель. Если предполагается введение инактивированной вакцины, то допустим любой интервал.
Через какое время после пробы Манту можно вакцинироваться от кори? Через какое время после вакцинации от кори можно проводить пробу Манту?
Проба Манту – диагностический аллергический тест и прививкой не является. Подробнее о пробе Манту читайте здесь.
Если проба Манту (или иная туберкулиновая проба) проводится до проведения профилактической прививки, то на основании приказа Минздрава РФ от 21 марта 2003 г. N 109 О совершенствовании противотуберкулезных мероприятий в РФ (Приложение N 4 Инструкция по применению туберкулиновых проб) – «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту». Если проба Манту проводится после вакцинации от кори (краснухи, паротита), то на основании того же приказа интервал должен составлять не менее 1 месяца.
Следует знать, что в инструкции к некоторым вакцинам указывается интервал 4-6 недель.
Противопоказания к вакцинации от кори, паротита и краснухи
Временные противопоказания:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии)
- беременность
Постоянные противопоказания
- тяжелые аллергические реакции на аминогликозиды
- на куриный или перепелиный белок (в зависимости от вида конкретной вакцины, если она произведена с использованием куриных или перепелиных яиц)
- первичный иммунодефицит
- злокачественные заболевания крови и новообразования,
- выраженная реакция (гипертермия выше 40 град.С, гиперемия или отек более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой вакцины
ВИЧ-инфекция не является противопоказанием к вакцинации.
Отдельно сказать об аллергии на куриный (перепелиный) белок. Далеко не каждая аллергия на данные продукты является противопоказанием. Речь идет только о выраженных аллергических реакциях:
- Анафилактический шок
- Генерализованная крапивница
- Отек Квинке
Следует заметить, что ни Американская Академия Педиатрии (AAP, Red Book 😉 , ни Консультативный комитет по иммунизации США (ACIP) не считают аллергию на куриный или перепелиный белок как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальной подготовки или десенсибилизирующих процедур.
Следующие вакцины от кори созданы с использованием компонентов яиц:
- против кори российского производства – на клетках эмбрионов перепелов
- против кори-паротита российского производства — на клетках эмбрионов перепелов
- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн — коревой штамм выращен на клетках куриного эмбриона
- вакцина против кори-паротита-краснухи производства компании МеркШарпДоум – коревой штамм выращен на клетках куриного эмбриона.
Вакцины содержат следовые количества компонентов птичьих яиц.
Что делать, если я не помню о том была ли мне проведена прививка от кори? Безопасно ли введение дополнительной дозы прививки?
Если Вы не помните вакцинированы ли Вы и не имеете документов подтверждающих проведение вакцинации – необходимо вакцинироваться вновь. Это безопасно. Если Вы были вакцинированы, то выработанные антитела блокируют вакцину, как если бы Вы встретились с диким штаммом кори. Если Вы не были вакцинированы или иммунитет от ранее проведенной вакцины угас, то организм выработает новые антитела и Вы вновь будете защищены.
Так же следует провести вакцинирование, если Вы не помните о том, болели ли Вы корью или нет.
Можно ли вакцинироваться во время беременности? Как вакцинироваться от кори при планировании беременности?
Беременность является противопоказанием к вакцинации от кори, паротита и краснухи. В различных инструкциях к вакцине указывается желательный интервал между вакциной и беременностью от 1 до 3х месяцев. Если Вы планируете беременность, то желательно провести вакцинацию не позже чем за месяц до предполагаемого зачатия. Идеальным интервалом будет 3х месячный период.
Вакцинация мужчин, как и вакцинация окружающих Вас людей, не влечет за собой каких либо рисков для беременности.
Я не знала что беременна, и мне была проведена вакцинация. Как быть? Нужно ли прерывать беременность?
Да, беременность является противопоказанием к вакцинации против кори, паротита и краснухи. Но за длительный период наблюдений не было выявлено какого либо негативного влияния вакцины на мать или плод. Таким образом, ошибочно проведенная вакцинация во время беременности является показанием к дополнительному наблюдению за беременной и плодом, но не является показанием к прерыванию беременности.
Через какое время после родов можно прививаться от кори? Не будет ли прививка противоказанием к грудному вскармливанию?
Прививаться от кори после родов можно в любое время. Проведенная вакцинация не является противопоказанием к дальнейшему грудному вскармливанию.
Важно: в инструкции к некоторым вакцинам лактация указывается как противопоказание к вакцинации. Следует выбирать те вакцины, в инструкции к которым нет подобных запретов.
Опасен ли вакцинированный взрослый или ребенок для окружающих? Можно ли от него заразиться корью?
Нет, заразиться от вакцинированного невозможно, вне зависимости от того, являются ли окружающие его лица привитыми или нет. Так же безопасно, если поствакцинальный период сопровождается сыпью или иными проявлениями.
Первая прививка проведена отечественной вакциной. Можно ли вторую прививку проводить зарубежным препаратом?
Да, можно. Вакцины от кори полностью взаимозаменяемы.
Ребенку уже исполнился год, но не все прививки по календарю сделаны (например, не сделана АКДС). Как быть? Есть мнение, что нужно завершить все прививки и только потом вакцинироваться от кори.
Нет никаких документов, в которых был бы запрет на вакцинацию от кори до проведения всех иных вакцин (кроме БЦЖ). Ребенок должен быть привит от кори по достижению 1 года, особенно если это диктуется эпидемическими показаниями.
Можно ли купать ребенка после прививки? Можно ли с ним гулять?
После прививки можно и купать ребенка и гулять с ним. Информация о подобных запретах не более чем распространенный миф.
Можно ли употреблять алкоголь после вакцинации?
Какой либо негативной связи алкоголя и вакцинации не установлено.
Для чего необходима вторая доза прививки от кори?
До 5% вакцинированных не вырабатывают иммунитет на первую дозу. Вторая доза повышает вероятность развития устойчивого поствакцинального иммунитета.
Почему необходимо проводить прививку в возрасте одного года?
До года ребенок защищен антителами полученным от переболевшей или вакцинированной матери. К годовалому возрасту защитный эффект этих антител заканчивается, поэтому минимальный возраст для вакцинации установлен в 1 год.
Если у матери ребенка подтверждено отсутствие антител (например, если мама не болевшая и не вакцинированная), то минимальный срок введения вакцины регламентируется инструкцией к вакцине. Для некоторых препаратов указан минимальный возраст 8 месяцев.
Вторая доза вакцины вводится перед началом школьного периода и увеличивает шансы ребенка получить поствакцинальный иммунитет.
Что делать, если ребенок по каким то причинам привит не в 1 год, а позже. Следует ли соблюдать интервал в 5 лет?
Если ребенок привит позже 12 месячного возраста, то следующая вакцина вводится в 6 лет. Важно не вводить вторую дозу вакцины раньше шестилетнего возраста.
У нас сдвинутый график вакцинации, каким должен быть интервал между прививками? Каким должен быть интервал между прививками у взрослых?
В инструкциях к препаратам указан интервал в 6 месяцев. В соответствии с национальным календарем профилактических прививок вторая доза вводится не ранее чем через три месяца.
В международных рекомендациях этот интервал ограничен одним месяцем.
Меня привили от кори дважды, с соблюдением всех интервалов и рекомендаций. Но лабораторные анализы иммунитета от кори не выявили. Что делать?
В Санитарно-эпидемиологических правилах СП 3.1.2952-11 Профилактика кори, краснухи и эпидемического паротита указано, что «пункт 7.3. В целях оценки состояния популяционного иммунитета к кори, краснухе и эпидемическому паротиту в установленном порядке проводятся исследования напряженности иммунитета у привитых лиц. Выявленные по результатам серологического мониторинга неиммунные к кори или краснухе, или эпидемическому паротиту лица подлежат иммунизации.»
Таким образом подобное обследование вне рамок эпидемиологического надзора не рекомендуется.
В международных рекомендациях подобное исследование не рекомендуется ни при каких обстоятельствах, т.к. всегда существует риск ложноположительных или ложноотрицательных результатов, интерпретация которых затрудняет выбор тактики последующих действий.
Что делать, если произошел контакт с больным корью?
Данная ситуация регламентируется Санитарно-эпидемиологическими правилами СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита» 5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста. Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге. 5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению. 5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил. Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Что такое противокоревой иммуноглобулин и у кого он применяется?
Противокоревой иммуноглобулин – препарат, получаемый из крови доноров, содержащий противокоревые антитела. Данный препарат используется по эпидемическим показаниям у не привитых лиц. Иммуноглобулин формирует кратковременный пассивный иммунитет.
Источник


