Прививки против кори и гриппа в один день
Приложение N 1
к приказу Министерства здравоохранения РФ
от 21 марта 2014 г. N 125н
Национальный календарь профилактических прививок
С изменениями и дополнениями от:
16 июня 2016 г., 13 апреля 2017 г., 24 апреля 2019 г.
Категории и возраст граждан, подлежащих обязательной вакцинации | Наименование профилактической прививки | ||
Новорожденные в первые 24 часа жизни | Первая вакцинация против вирусного гепатита В*(1) | ||
Новорожденные на 3-7 день жизни | Вакцинация против туберкулеза*(2) | ||
Дети 1 месяц | Вторая вакцинация против вирусного гепатита В*(1) | ||
Дети 2 месяца | Третья вакцинация против вирусного гепатита В (группы риска)*(3) | ||
Первая вакцинация против пневмококковой инфекции | |||
Дети 3 месяца(6.1) | Первая вакцинация против дифтерии, коклюша, столбняка | ||
Первая вакцинация против полиомиелита*(4) | |||
Первая вакцинация против гемофильной инфекции (группы риска)*(5) | |||
Дети 4,5 месяца(6.1) | Вторая вакцинация против дифтерии, коклюша, столбняка | ||
Вторая вакцинация против гемофильной инфекции (группы риска)*(5) | |||
Вторая вакцинация против полиомиелита*(4) | |||
Вторая вакцинация против пневмококковой инфекции | |||
Дети 6 месяцев(6.1) | Третья вакцинация против дифтерии, коклюша, столбняка | ||
Третья вакцинация против вирусного гепатита В*(1) | |||
Третья вакцинация против полиомиелита*(6) | |||
Третья вакцинация против гемофильной инфекции (группа риска)*(5) | |||
Дети 12 месяцев | Вакцинация против кори, краснухи, эпидемического паротита | ||
Четвертая вакцинация против вирусного гепатита В (группы риска)*(3) | |||
Дети 15 месяцев | Ревакцинация против пневмококковой инфекции | ||
Дети 18 месяцев(6.1) | Первая ревакцинация против полиомиелита*(6) | ||
Первая ревакцинация против дифтерии, коклюша, столбняка | |||
Ревакцинация против гемофильной инфекции (группы риска) | |||
Дети 20 месяцев | Вторая ревакцинация против полиомиелита*(6) | ||
Дети 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита | ||
Дети 6-7 лет | Вторая ревакцинация против дифтерии, столбняка*(7) | ||
Ревакцинация против туберкулеза*(8) | |||
Дети 14 лет | Третья ревакцинация против дифтерии, столбняка*(7) | ||
Третья ревакцинация против полиомиелита*(6) | |||
Взрослые от 18 лет | Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации | ||
Дети от 1 года до 18 лет, взрослые от 18 до 55 лет, не привитые ранее | Вакцинация против вирусного гепатита В*(9) | ||
Дети от 1 года до 18 лет (включительно), женщины от 18 до 25 лет (включительно), не болевшие, не привитые, привитые однократно против краснухи, не имеющие сведений о прививках против краснухи | Вакцинация против краснухи, ревакцинация против краснухи | ||
Дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведения# о прививках против кори; взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори | Вакцинация против кори, ревакцинация против кори*(10) | ||
Дети с 6 месяцев, учащиеся 1-11 классов; обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования; взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных организаций, транспорта, коммунальной сферы); беременные женщины; взрослые старше 60 лет; лица, подлежащие призыву на военную службу; лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением | Вакцинация против гриппа | ||
______________________________
*(1) Первая, вторая и третья вакцинации проводятся по схеме 0-1-6 (1 доза — в момент начала вакцинации, 2 доза — через месяц после 1 прививки, 3 доза — через 6 месяцев от начала вакцинации), за исключением детей, относящихся к группам риска, вакцинация против вирусного гепатита В которых проводится по схеме 0-1-2-12 (1 доза — в момент начала вакцинации, 2 доза — через месяц после 1 прививки, 2 доза — через 2 месяца от начала вакцинации, 3 доза — через 12 месяцев от начала вакцинации).
*(2) Вакцинация проводится вакциной для профилактики туберкулеза для щадящей первичной вакцинации (БЦЖ-М); в субъектах Российской Федерации с показателями заболеваемости, превышающими 80 на 100 тыс. населения, а также при наличии в окружении новорожденного больных туберкулезом — вакциной для профилактики туберкулеза (БЦЖ).
*(3) Вакцинация проводится детям, относящимся к группам риска (родившимся от матерей носителей HBsAg, больных вирусным гепатитом В или перенесших вирусный гепатит В в третьем триместре беременности, не имеющих результатов обследования на маркеры гепатита В, потребляющих наркотические средства или психотропные вещества, из семей, в которых есть носитель HBsAg или больной острым вирусным гепатитом В и хроническими вирусными гепатитами).
*(4) Первая и вторая вакцинации проводятся вакциной для профилактики полиомиелита (инактивированной).
*(5) Вакцинация проводится детям, относящимся к группам риска (с болезнями нервной системы, иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией; с аномалиями развития кишечника; с онкологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию; детям, рожденным от матерей с ВИЧ-инфекцией; детям с ВИЧ-инфекцией; недоношенным и маловесным детям; детям, находящимся в домах ребенка).
*(6) Третья вакцинация и последующие ревакцинации против полиомиелита проводятся детям вакциной для профилактики полиомиелита (живой); детям, относящимся к группам риска (с болезнями нервной системы, иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией; с аномалиями развития кишечника; с онкологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию; детям, рожденным от матерей с ВИЧ-инфекцией; детям с ВИЧ-инфекцией; недоношенным и маловесным детям; детям, находящимся в домах ребенка) — вакциной для профилактики полиомиелита (инактивированной).
*(6.1) Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин, предназначенных для применения в соответствующие возрастные периоды.
*(7) Вторая ревакцинация проводится анатоксинами с уменьшенным содержанием антигенов.
*(8) Ревакцинация проводится вакциной для профилактики туберкулеза (БЦЖ).
*(9) Вакцинация проводится детям и взрослым, ранее не привитым против вирусного гепатита В, по схеме 0-1-6 (1 доза — в момент начала вакцинации, 2 доза — через месяц после 1 прививки, 3 доза — через 6 месяцев от начала вакцинации).
*(10) Интервал между первой и второй прививками должен составлять не менее 3 месяцев.
Порядок проведения гражданам профилактических прививок в рамках национального календаря профилактических прививок
С изменениями и дополнениями от:
13 апреля 2017 г.
1. Профилактические прививки в рамках национального календаря профилактических прививок проводятся гражданам в медицинских организациях при наличии у таких организаций лицензии, предусматривающей выполнение работ (услуг) по вакцинации (проведению профилактических прививок).
2. Вакцинацию осуществляют медицинские работники, прошедшие обучение по вопросам применения иммунобиологических лекарственных препаратов для иммунопрофилактики инфекционных болезней, организации проведения вакцинации, техники проведения вакцинации, а также по вопросам оказания медицинской помощи в экстренной или неотложной форме.
3. Вакцинация и ревакцинация в рамках национального календаря профилактических прививок проводятся иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, зарегистрированными в соответствии с законодательством Российской Федерации, согласно инструкциям по их применению.
В случаях, предусмотренных национальным календарем профилактических прививок, допускается проведение вакцинации и ревакцинации иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин.
4. Перед проведением профилактической прививки лицу, подлежащему вакцинации, или его законному представителю разъясняется необходимость иммунопрофилактики инфекционных болезней, возможные поствакцинальные реакции и осложнения, а также последствия отказа от проведения профилактической прививки и оформляется информированное добровольное согласие на медицинское вмешательство в соответствии с требованиями статьи 20 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»*.
5. Все лица, которым должны проводиться профилактические прививки, предварительно подвергаются осмотру врачом (фельдшером)**.
6. При изменении сроков вакцинации ее проводят по предусмотренным национальным календарем профилактических прививок схемам и в соответствии с инструкциями по применению иммунобиологических лекарственных препаратов для иммунопрофилактики инфекционных болезней. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
7. Вакцинация детей, которым иммунопрофилактика против пневмококковой инфекции не была начата в первые 6 месяцев жизни, проводится двукратно с интервалом между прививками не менее 2 месяцев.
8. Вакцинация детей, рожденных от матерей с ВИЧ-инфекцией, осуществляется в рамках национального календаря профилактических прививок в соответствии с инструкциями по применению иммунобиологических лекарственных препаратов для иммунопрофилактики инфекционных болезней. При вакцинации таких детей учитываются: ВИЧ-статус ребенка, вид вакцины, показатели иммунного статуса, возраст ребенка, сопутствующие заболевания.
9. Ревакцинация детей против туберкулеза, рожденных от матерей с ВИЧ-инфекцией и получавших трехэтапную химиопрофилактику передачи ВИЧ от матери ребенку (во время беременности, родов и в периоде новорожденности), проводится в родильном доме вакцинами для профилактики туберкулеза (для щадящей первичной вакцинации). У детей с ВИЧ-инфекцией, а также при обнаружении у детей нуклеиновых кислот ВИЧ молекулярными методами ревакцинация против туберкулеза не проводится.
10. Вакцинация живыми вакцинами в рамках национального календаря профилактических прививок (за исключением вакцин для профилактики туберкулеза) проводится детям с ВИЧ-инфекцией с 1-й и 2-й иммунными категориями (отсутствие иммунодефицита или умеренный иммунодефицит).
11. При исключении диагноза ВИЧ-инфекции детям, рожденным от матерей с ВИЧ-инфекцией, проводят вакцинацию живыми вакцинами без предварительного иммунологического обследования.
12. Анатоксины, убитые и рекомбинантные вакцины в рамках национального календаря профилактических прививок вводят всем детям, рожденным от матерей с ВИЧ-инфекцией. Детям с ВИЧ-инфекцией указанные иммунобиологические лекарственные препараты для иммунопрофилактики инфекционных болезней вводятся при отсутствии выраженного и тяжелого иммунодефицита.
13. При проведении вакцинации населения используются вакцины, содержащие актуальные для Российской Федерации антигены, позволяющие обеспечить максимальную эффективность иммунизации.
14. При проведении вакцинации против гепатита В детей первого года жизни, против гриппа детей с 6-месячного возраста, обучающихся в общеобразовательных организациях, беременных женщин используются вакцины, не содержащие консервантов.
______________________________
* Собрание законодательства Российской Федерации, 2012, N 26, ст. 3442; N 26, ст. 3446; 2013, N 27, ст. 3459; N 27, ст. 3477; N 30, ст. 4038; N 39, ст. 4883; N 48, ст. 6165; N 52, ст. 6951.
** Приказ Министерства здравоохранения и социального развития Российской Федерации от 23 марта 2012 г. N 252н «Об утверждении Порядка возложения на фельдшера, акушерку руководителем медицинской организации при организации оказания первичной медико-санитарной помощи и скорой медицинской помощи отдельных функций лечащего врача по непосредственному оказанию медицинской помощи пациенту в период наблюдения за ним и его лечения, в том числе по назначению и применению лекарственных препаратов, включая наркотические лекарственные препараты и психотропные лекарственные препараты» (зарегистрирован Министерством юстиции Российской Федерации 28 апреля 2012 г., регистрационный номер N 23971).
Источник
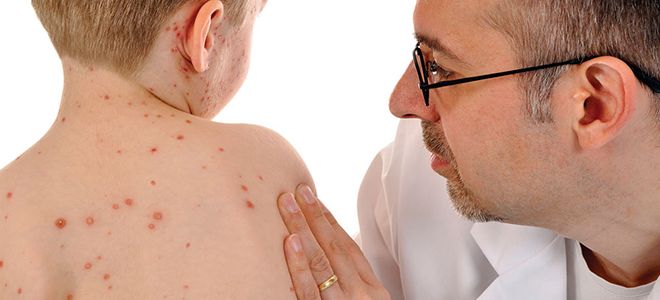
В 2018 году можно говорить об эпидемии кори в Европе. По данным ВОЗ, заболевание уже затронуло 28 европейских стран: большинство заболевших заразились в результате местной передачи инфекции. Единственным эффективным средством против кори считается вакцинация. Мы поговорили о прививках с детским инфекционистом Ириной Фридман и рассказываем, как они защищают от болезней, какая реакция на вакцину считается патологической и сколько прививок можно сделать в один день.
к. м. н., врач отдела специфической профилактики инфекционных болезней Детского научно-клинического центра инфекционных болезней ФМБА
В России существует национальный календарь прививок — это принятая схема вакцинации для защиты от наиболее распространенных инфекций, которые могут крайне тяжело протекать у маленьких детей. Нельзя сказать, что это жесткий документ — согласно законодательству, у родителей есть выбор: они могут прививать ребенка, а могут отказаться от прививок, взяв на себя ответственность за это.
Прививки, которые входят в национальный календарь: БЦЖ (вакцина против туберкулеза), вакцина против гепатита В, пневмококка, полиомиелита, кори, паротита и краснухи, АКДС (вакцина против дифтерии, столбняка и коклюша), а также ежегодная прививка против гриппа. Прививка от гемофильной инфекции включена в нацкалендарь для групп риска, но это не значит, что она не нужна любому здоровому ребенку, просто государство готово оплатить ее только детям с проблемами со здоровьем.
Дополнительные прививки, которые можно сделать по желанию (и за отдельную плату) — это, например, вакцины против ветряной оспы, ротавирусной инфекции, клещевого энцефалита, гепатита А, менингококковой инфекции.
Любая прививка не приводит к абсолютной защите от инфекции. Привитый ребенок может перенести инфекцию в более легкой форме, без осложнений. Никто не гарантирует, что он никогда не заболеет, все зависит от эффективности работы иммунной системы: у одних антитела сохраняются очень долго, а у других быстро теряются. Тем не менее большинство вакцин способствуют формированию иммунных клеток памяти, которые приводят к адекватному ответу организма. При повторной встрече с микробом они начинают быстро работать и хорошо отвечать на контакт.
К сожалению, никто не застрахован от тяжелого течения болезни с осложнением. Пожалуйста, взвесьте: вам нужно серьезное течение с осложнением или теоретическая возможность легкого течения? Получается, что это личностный выбор каждого родителя: «Только я могу решить, что хочу делать ребенку, а что нет». Это неправильно, и в некоторых государствах сейчас принята другая тактика: ребенку рекомендовано в определенный срок явиться на вакцинацию — медсестра измеряет ему температуру и делает прививку (врач даже не касается этого вопроса).
У нас несколько другой подход: чтобы допустить к вакцинации, иногда необходимо просмотреть определенное количество анализов (так как некоторые родители проводят лабораторное обследование без рекомендаций врача), осмотреть ребенка, померить температуру и только потом допускать к вакцинации.
Я делюсь своими знаниями о прививках, мировым опытом, научными данными, плюсами вакцинации, а право принимать решение оставляю за ними. Заставлять их и говорить: «Вы делаете неправильно», — это не дает никакого эффекта. В принципе, большинство родителей все же приходят на вакцинацию, даже те, дети которых имеют серьезные проблемы со здоровьем.
До приема родителям следует изучить информацию о заболевании, от которого они планируют прививать ребенка, и выяснить, каковы могут быть последствия этой болезни: полистать картинки в интернете, послушать, к примеру, как кашляет не привитый от коклюша пациент. Взвесить все: нужны ли такие последствия или все-таки планово проводить профилактику этих инфекций.
Нет. Не существует документов, регламентирующих сдачу анализов перед каждой прививкой. Сдавать анализы необходимо только определенным группам пациентов, у которых есть проблемы со стороны крови. Главное перед вакцинацией — соматическое здоровье в течение двух недель как минимум, отсутствие заболевших в окружении и желание привиться. Если пациент болел какой-то тяжелой инфекцией: бронхитом, пневмонией, долго лечился антибиотиками, то интервал должен составлять месяц. А после банальной ОРВИ не затяжного характера (даже с температурой 39) достаточно двух недель.
Перед прививкой нет необходимости в назначении антигистаминных препаратов. В некотором случае они назначаются для аллергиков, но и этот опыт сохраняется пока только у нас. Врачи в большинстве европейских стран даже при вакцинации аллергиков не назначают плановый прием антигистаминных препаратов.
К нормальным вакцинальным реакциям, которые могут возникнуть примерно у 10 % детей, относятся: высокая температура, местные проявления (краснота, припухлость, отечность). Например, после прививки от кори, краснухи, паротита с четвертого по 15-й день может появиться коре- и краснушеподобная сыпь, увеличение слюнных желез, легкие катаральные проявления — кашель, першение в горле, небольшой насморк. Все это кратковременно, чаще всего не сопровождается интоксикацией, ребенок достаточно хорошо себя чувствует, температура снижается после жаропонижающих.
Отек больше восьми сантиметров на месте вакцинации считается патологической аллергической местной реакцией на вакцину: у шестимесячного ребенка он занимает почти все бедро. Бывают общие аллергические реакции в виде сыпи, но это возникает крайне редко и тоже требует определенных действий со стороны врачей: не всегда родители вспоминают, что ребенок в день прививки ходил на день рождения и там впервые попробовал, например, соломку в шоколаде, покрытую кунжутом.
Любые состояния, которые возникают после прививки, требуют расследования: доктор должен определить, связано это с введенной вакциной или нет. И в большинстве случаев это не связано. Наш опыт показывает, что дети, которые едут к нам с диагнозом патологической реакции на прививку, в 90 % случаев имеют какие-то заболевания: ОРВИ, острые кишечные инфекции, впервые выявленные проблемы со стороны почек.
Если реакции после введения вакцины нет, это не значит, что антитела не вырабатываются: все зависит от особенностей иммунной системы человека. Кто-то даже на мягкие вакцины реагирует повышением температуры, а кто-то бессимптомно переносит любую вакцинацию.
Самая тяжелая реакция на прививку во всем мире — анафилактический шок, это острая аллергическая реакция на компоненты вакцины. Такая острая аллергическая реакция происходит в первые 30 минут после введения вакцины, максимально — в течение двух часов. Поэтому как минимум первые 30 минут любой привитый должен находиться в учреждении и сидеть рядом с кабинетом, где проводилась вакцинация. В каждом прививочном кабинете есть укладка для оказания первой помощи, в том числе при анафилактическом шоке.
Анафилактический шок на вакцины — крайне редкая ситуация, один случай на 100 тысяч используемых доз. Он бывает не только от вакцин, провокатором может стать все что угодно: конфета, лекарства, клубника, сосиски, яйца — можно съесть выпечку, в которых содержится яйцо и «выдать» анафилактический шок. Мы от этого не застрахованы.
Аутизм, ДЦП, органические поражения центральной нервной системы не связаны с вакцинацией. У нас есть огромное количество пациентов с органическим поражением ЦНС и ДЦП, и они не привиты.
Доказано, что микродобавки, которые содержатся в вакцинах, не оказывают никакого воздействия на организм привитого. То, что ребенок получает при массовой вакцинации из дополнительных веществ, — малая толика того, что мы получаем в жизни. Если говорить о гидроксиде алюминия, то он содержится в воздухе в больших городах с фабриками и заводами: родители не думают, что каждый день, ведя на прогулку своего маленького ребенка, они вдыхают этот воздух. Или, например, в морской рыбе, которую мы с удовольствием едим, огромное количество ртути — в частности, в тунце, который очень распространен в европейских странах.
Сколько угодно. Они делаются на расстоянии два-три сантиметра друг от друга, в бедро или в плечо. Антигенная нагрузка несколько увеличивается, но она не так высока. В вакцине АКДС отечественного производства три тысячи антигенов. В современных многокомпонентных вакцинах (например, «Пентаксиме») — около 25–27. Это в разы меньше, чем в АКДС, которую ребенок в три месяца воспринимает совершенно адекватно.
Да, живую и «убитую» вакцины можно ставить в один день, только наблюдение в поствакцинальном периоде в таком случае будет длиннее: на инактивированные вакцины реакция может быть в первые три дня, на живые — с четвертого по 15-й день. Поэтому за температурой надо будет следить несколько дольше.
Единственное, нельзя ни с чем совмещать прививку БЦЖ, ее всегда делают отдельно.
У ВОЗ есть программа о переходе на полное использование инактивированных вакцин против полиомиелита. Живую вакцину хотят отменить, чтобы прекратить циркуляцию полиовируса вакцинного штамма, так как в живой вакцине содержится ослабленный полиовирус. Привитые этой вакциной в течение двух месяцев с фекалиями выделяют полиовирус и могут быть источником инфекции.
Реализация этой программы, по крайней мере, в России, пока довольно сложна: нам не хватает доз, чтобы прививать все население. Сейчас у нас действует схема сочетанного использования: две инактивированные вакцины, третья и последующие — живые. Первые два введения полностью защищают от паралитических форм полиомиелита и по нацкалендарю предоставляются бесплатно. Если родители хотят, то могут дальше прививать ребенка инактивированной вакциной, а не живой. Эффективность такой схемы высока.
Отечественная вакцина содержит цельноклеточный коклюшный компонент и считается вакциной, после которой с большей частотой возникает температура. «Пентаксим» же содержит бесклеточный коклюшный компонент, он более мягкий, помимо этого, защищает сразу от пяти инфекций. От шести инфекций защищает «Инфанрикс Гекса». В силу того, что у иностранных вакцин другой состав по коклюшному компоненту, у них несколько ниже эффективность. Если у АКДС это пять-семь лет эффективной защиты от коклюша, то, например, у «Инфанрикс Гекса» — четыре-шесть лет.
Нет, нельзя! Дело в том, что от разных инфекций нужно разное количество вакцинаций. Если мы говорим о профилактике коклюша, то для длительной защиты нужно четыре прививки. После первой через пару недель выработаются антитела, но они могут сохраняться недолго, поэтому требуется дополнительное введение. Что касается дифтерии и столбняка, то достаточно двух прививок с ревакцинацией через год — это дает хорошую защиту. Для длительной защиты от полиомиелита необходимо четыре прививки. Так что нельзя сказать, что после одного введения защита не будет выработана, но она будет кратковременной.
Никаких ограничений по последовательности введения вакцин нет (если у пациента нет противопоказаний): можно начинать с вакцины, которая наиболее актуальна на сегодняшний день.
Да, до сих пор 90 % детей, болеющих ветряной оспой, переносят ее довольно гладко. Но ветрянка опасна бактериальными осложнениями, которые могут возникнуть: сильный зуд приводит к расчесыванию, инфицированию, и такая ситуация может требовать назначения антибактериальной терапии.
Одним из серьезных осложнений ветряной оспы является ветряночный энцефалит. Наиболее часто он встречается у детей девяти-десяти лет, тех, кто не переболел в раннем детстве. Когда дети заканчивают детский сад, идут в школу, родители прекрасно понимают, что с возрастом возможность более тяжелого течения ветряной оспы возрастает, и решают вакцинировать детей.
К сожалению, пока вакцина от ветряной оспы не введена в нацкалендарь и не будет проводиться массовой вакцинации детей, мы будем видеть сезонные вспышки этой болезни.
В России привитость населения составляет более 95–98 %, но как только этот процент будет снижаться, мы можем увидеть вспышки любых заболеваний. Недавний пример — эпидемия кори в Европе и на Украине. Сейчас у нас ограниченные случаи заболевания, они не дают большого распространения, но тем не менее корью болеют взрослые и дети. Большая часть пациентов не имели прививок, а некоторые из них утеряли защиту.
В 90-х годах произошла последняя вспышка дифтерии: была перестройка, многие отказывались от вакцинации. В нашем институте были перепрофилированы многие отделения для борьбы с дифтерией. К сожалению, дети погибали. Те доктора, которые работали тогда, рассказывали: вечером пациент поступил, вводят сыворотку, а к утру приходишь — а его нет. После этого таких больших вспышек, слава богу, не было.
Обложка: Sherry Young — stock.adobe.com
Источник