Продромальный период краснухи у детей
Краснуха, чаще всего, встречается у детей дошкольного и младшего школьного возраста (от2 до 8 лет). Новорожденные и дети до 6 месяцев болеют редко, за счет трансплацентарного иммунитета (защитные антитела передаются ребенку во время беременности от матери). Но если мать не болела и не делала прививки от краснухи, ребенок может заболеть в любом возрасте.
 Краснуха является острым инфекционным заболеванием вирусной природы, передается, преимущественно, воздушно-капельным путем, но возможно и внутриутробное заражение плода. Краснуха — это антропонозное заболевание, это значит, что болеют краснухой только люди, и источником инфекции является только человек (больной краснухой, как типичной, так и атипичной формой).
Краснуха является острым инфекционным заболеванием вирусной природы, передается, преимущественно, воздушно-капельным путем, но возможно и внутриутробное заражение плода. Краснуха — это антропонозное заболевание, это значит, что болеют краснухой только люди, и источником инфекции является только человек (больной краснухой, как типичной, так и атипичной формой).
Возбудителем краснухи является РНК-содержащий вирус, который нестоек во внешней среде.
Клинические симптомы краснухи у детей
Клинические симптомы краснухи детей могут различаться в зависимости от формы. Так, выделяют типичные и атипичные формы краснухи.
Для типичной формы характерна цикличность течения заболевания. Выделяют инкубационный, продромальный, период высыпаний и период реконвалесценции.
Инкубационный период продолжается в среднем от 18 до 23 суток. Никаких клинических проявлений в данный период не отмечается.
Длительность продромального периода от нескольких часов до 2-х суток. Данный период отмечается не у всех больных. Для продромального периода краснухи характерно: слабовыраженные симптомы интоксикации (субфебрильная температура, слабость, снижение аппетита), легкие катаральные проявления со стороны верхних дыхательных путей.
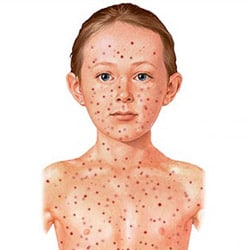
Период высыпаний продолжается 3-4 суток. Наблюдается постоянно (при типичной форме), и именно в этот период проявляются характерные для краснухи симптомы. Для периода высыпаний характерно: симптомы интоксикации (как правило, слабовыраженные), субфебрильная температура тела (37-37,5 градусов), сохраняющиеся катаральные проявления со стороны верхних дыхательных путей (красное горло, затруднение и боль при глотании), увеличенные и болезненные затылочных и заднешейных лимфоузлов. И самым характерный симптом — появление сыпи. Сыпь при краснухе мелкоточечная, бледно-розового цвета, неизмененном фоне кожи. Преимущественная локализации (места наибольшего скопления) сыпи на лице и разгибательных поверхностях, это локти, колени. Характерной особенностью является то, что сыпь появляется одномоментно, то есть все элементы появляются сразу или в течение очень короткого времени. В течение первых суток сыпь покрывает лицо, туловище и конечности. Из-за наличия множественных элементов кожа больного кажется красной, отсюда и название болезни — краснуха.
Следует отметить, что в некоторых случаях сыпь может быть яркой, крупной и даже пятнисто-папулезной. К 4 суткам от момента высыпания происходит исчезновение сыпи. Сыпь проходит бесследно.
По мере исчезновения сыпи начинается период реконвалесценции. Данный период обычно протекает гладко.
Осложнения при краснухе встречаются редко. Основными осложнениями являются: энцефалиты, менингоэнцефалиты, тромбоцитопении, артриты.
Течение краснухи, чаще всего, гладкое. Температура тела нормализуется к ко 2-3 суткам болезни и исчезают и другие клинические проявления.
По тяжести течения выделяют: легкие, среднетяжелые, тяжелые формы краснухи. Критериями тяжести являются степень выраженности симптомов интоксикации, температурная реакция организма и степень выраженности сыпи. Можно посмотреть фото краснухи у детей в интернете, так Вы лучше поймете, как выглядит больной с краснухой.
Врожденная краснуха
Если мать ребенка переболела краснухой во время беременности на ранних сроках, то скорее всего это приведет к выкидышу. Если на поздних сроках, то ребенок рождается с признаками врожденной краснухи. Наиболее часто наблюдается три симптома (трида Грегга): катаракта, пороки сердца, глухота.
Атипичные формы краснухи
Атипичными называют те формы болезни, которые протекают с отклонениями от типичной клинической картины.
При краснухе выделяют две разновидности атипичных форм:
- Стертые формы, при которых клинические проявления заболевания слабовыражены;
- Бессимптомные формы, это формы при которых характерные клинические симптомы отсутствуют. Бессимптомную форму можно выявить только в очаге инфекции с помощью специальных методов исследования — серологических реакций.
Следует отметить, что именно больные с атипичными формами краснухи, играют существенную роль в качестве источников инфекции. Выделение вируса из носоглотки может начинаться за 10 дней до начала высыпания и продолжается до 2-3 недель после появления сыпи.
У большей части детей краснуха протекает в типичной легкой или среднетяжелой форме. Тяжелое течение отмечается у подростков и взрослых.
После перенесенной инфекции остается стойкий пожизненный иммунитет. То есть краснухой если болеют, то один раз в жизни.

Автор публикации:
Врач- неонатолог (педиатр)
Детская городская клиническая больница №1, г. Астрахань
Источник
Краснуха эпидемическое вирусное заболевание, которое, в основном, проявляется в детском возрасте. У детей довольно легко и мягко проходит краснуха, клиника заболевания не представляет серьезной опасности для здоровья пациента. Отдельно стоит сказать о заболевании краснухой во взрослом возрасте, особенно во время беременности: если это произошло в первом триместре, то велик риск, что ребенок родится с отклонениями. Чаще всего это врожденная глухота, поражение органа зрения или сердечно-сосудистой системы. Симптоматика краснухи отличается на разных стадиях заболевания, поэтому важно выявить болезнь на раннем сроке, чтобы начать своевременное лечение.
Причины появления заболевания
Из этиологии болезни следует, что краснуха вызывается вирусом семейства тогавирусов. Возбудитель крайне неустойчив в окружающей среде, поэтому при комнатной температуре может жить лишь несколько часов, а при кипячении и вовсе сразу же погибает.
Передача вируса чаще всего происходит воздушно-капельным путем. Возбудитель начинает выделяться на слизистых оболочках больного человека еще до проявления всей клинической картины.
К краснухе больше всего восприимчивы дети в возрасте от двух до шести лет. В странах, где не проводится вакцинация против данного заболевания, каждые десять лет наблюдаются эпидемиологические вспышки. После выздоровления у ребенка формируется пожизненный иммунитет к краснухе.
Развитие болезни
После того как возбудитель попал на слизистую оболочку полости носа и проник далее в верхние дыхательные пути, уже в инкубационном периоде он попадает в кровь и начинает выделяться через секрет различных желез, вместе с калом и мочой. Далее он проникает в лимфатические узлы, проходит через ГЭБ (гематоэнцефалический барьер) и попадает в центральную нервную систему.
При нормальном функционировании иммунной системы активируется гуморальный и клеточный иммунитет, и вирус быстро уничтожается организмом. Современной медицине известны случаи, когда возбудитель в течение достаточно продолжительного времени находился в организме. Это подтверждают следующие факты: инфицирование плода беременными женщинами, которые перенесли краснуху за полгода до беременности, способность передавать возбудитель у детей до 31-го месяца, а также развитие в течение нескольких лет инфекционного заболевания центральной нервной системы – краснушного панэнцефалита.
Болезнь проявляется снижением умственной деятельности, нарушением функционирования мозжечка, а также поражением органа зрения. Прогноз неблагоприятный: краснушный панэнцефалит обычно заканчивается летальным исходом, поэтому сейчас уделяется огромное внимание профилактике краснухи, особенно среди детей и беременных женщин.
При проникновении в плаценту в течение первого триместра беременности вирус способен нарушать нормальное деление клеток, поэтому и возникают пороки в развитии. Проникая в кровоток, возбудитель вызывает гипоксию. Это ведет к недостаточному кровоснабжению и обеспечению кислородом развивающихся органов и тканей.
Клинические проявления краснухи
Инкубационный период
Инкубационный период краснухи длится 2-3 недели. В течение этого времени вирус проникает в организм человека и начинает свое размножение. Следует отметить, что уже в это время пациент может передать возбудителя окружающим воздушно-капельным путем.
Продромальный период
Следующий период, идущий прямо за инкубационным, называется продромальный. Он длится несколько дней и часто проходит незамеченным, особенно у детей. В течение этого времени пациент ощущает слабость, вялость, иногда может наблюдаться сухой кашель, заложенность носа.

Лимфатические узлы значительно увеличиваются, при пальпировании проявляются болезненные ощущения. Также может значительно подниматься температура тела – до 39̊С. Этот период продолжается до тех пор, пока на коже не появятся первые высыпания.
Период высыпаний
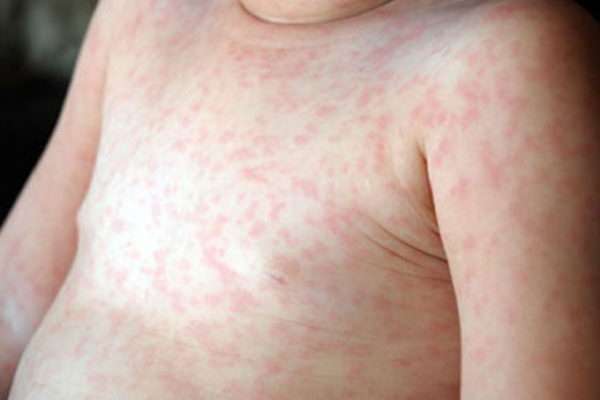
Период высыпаний обычно длится 3-5 дней. Сначала можно отметить появление небольших красных пятнышек в области мягкого неба, которые впоследствии увеличиваются и достигают твердого неба. После можно наблюдать появление на всем теле мелкой сыпи, которая, по большей части, сосредотачивается на лице, ягодицах, в локтевых и подколенных ямках. Механизм образования сыпи заключается в том, что эритроциты склеиваются под воздействием гемагглютинина, и одновременно с этим процессом происходит поражение верхнего слоя кожи – эпидермиса. Склеившиеся эритроциты задерживаются в эпидермисе, что внешне проявляется в мелких красных пятнах.
Если краснухой болеет взрослый человек, то у него в этот период может наблюдаться боль в суставах, лихорадка, отечность, боль в горле. Также отмечается чувствительность глаз к яркому свету, жжение и зуд, слезотечение.
Период реконвалесценции
Этот период течения краснухи характеризуется полным избавлением от симптоматики заболевания и постепенным выздоровлением.
Атипичная форма краснухи
Краснуха может также проходить в так называемой скрытой форме. При этом проявляются следующие симптомы:
- боль и першение в горле,
- сухой кашель,
- повышение температуры тела.
Самый главный симптом краснухи – сыпь – в данном варианте течения заболевания отсутствует. Поэтому диагностику провести становится довольно затруднительно. При беременности проводят обязательный анализ на наличие в крови антител к вирусу краснухи.
Диагностика заболевания
Основанием для постановки диагноза может служить наличие высыпаний на теле пациента, время их появления, общая характеристика локализации сыпи, а также эпидемиологическая обстановка в данной местности.
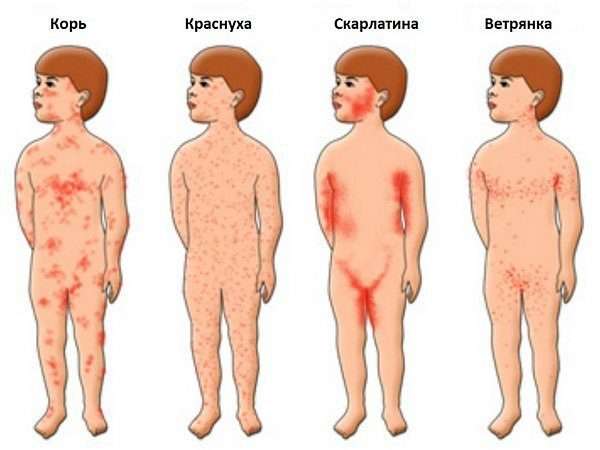
Не следует пытаться самостоятельно поставить себе диагноз, так как симптоматика краснухи схожа с симптоматикой таких заболеваний, как скарлатина, ветряная оспа, корь и др. В связи с этим важно поставить дифференциальный диагноз, то есть исключить вероятность проявления схожих патологий. Для этого необходимо собрать эпидемиологический анамнез, провести исследование лимфатических узлов и характера сыпи. При краснухе, в отличие от кори, сыпь менее яркая, она не сопровождается шелушением и зудом. А главным отличительным признаком скарлатины является ангина, сильная гиперемия ротовой полости.
Главными методами диагностики являются вирусологический и серологический методы. При первом методе у пациента берут кровь, мочу и носоглоточные смывы на анализ для выявления наличия возбудителя в этих биологических жидкостях. Такой способ диагностики целесообразно применять в течение первых 5-7 дней после начала заболевания.
Серологический метод предусматривает выявление в крови пациента антител к данному вирусу. Такой способ лучше всего применять в течение 3-4 дней после начала высыпаний.
Также для диагностики используется иммуно-ферментный анализ. В основе этого метода лежит специфическая реакция «антиген-антитело».
Лечение
Специального терапевтического лечения краснухи не предусмотрено. Больному назначается постельный режим в течение нескольких дней, здоровое и полноценное питание с учетом половозрастных особенностей. Также рекомендуется обильное питье с целью дезинтоксикации. Чтобы облегчить состояние пациента, применяются жаропонижающие и обезболивающие препараты, а также лекарства от кашля. Лечащий врач может назначить комплекс специальных препаратов, прием которых направлен на укрепление иммунитета.
Если краснуха диагностирована у женщины со сроком беременности до 28-й недели, то необходимо сделать аборт по медицинским показаниям. Если же диагноз поставлен позднее 28-й недели, то аборт делать нельзя, женщине назначается медикаментозная терапия с целью сохранить здоровье плода.
Таким образом, краснуха может быть довольно опасным заболеванием, особенно у беременных женщин. Иногда болезнь проходит бессимптомно, что осложняет возможность быстрой постановки диагноза и начала своевременного лечения. Поэтому при обнаружении первых подозрительных симптомов, включающих недомогание, слабость и повышение температуры тела, необходимо срочно обратиться к лечащему врачу. Беременным женщинам нужна дополнительная консультация акушера-гинеколога.
Источник
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Краснуха — острое инфекционное заболевание, вирусной природы, для которого характерно появление специфических высыпаний на коже, увеличение лимфатических узлов, умеренная интоксикация с кратковременной лихорадкой. 
Причина
Возбудитель заболевания РНК – содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C.
Механизм развития заболевания
Вирус с капельками слюны и слизи попадает в организм через дыхательные пути. Часть вирусов сразу проникает в кровь, тем самым активирует иммунитет. Вирусы внедряются в лейкоциты, приводя к их гибели, что отражается в общем анализе крови снижением лейкоцитов (лейкопения). По лимфатическим путям вирус попадает в лимфатические узлы, где усиленно размножается. Это проявляется увеличенными шейными и затылочными лимфоузлами еще в самом начале заболевания. Затем вирус начинает поступать в кровь и разносится по всему организму. Вирус преимущественно внедряется в молодые делящиеся клетки. Одним из объяснений появления сыпи является непосредственное действие вируса на клетки кожи. Кроме того в процессе иммунной защиты формируются специфические циркулирующие иммунные комплексы (ЦИК), которые так же способствуют высыпаниям и развитию артрита.
Единожды перенесенная инфекция краснухи обеспечивает пожизненный иммунитет к этому заболеванию. Это происходит благодаря выработке организмом специальных антител к вирусу. Данные антитела на протяжении долгого времени хранят информацию о вирусе и при повторном попадании вируса в организм они незамедлительно его нейтрализуют.
Сколько времени больной краснухой заразен?
Больной начинает выделять вирус в окружающую среду за 1-2 неделю до появления высыпаний и до 2-3 недель после окончания периода высыпания. Но после 5-ти дней от появления сыпи больной уже не представляет опасности для окружающих (количество выделяемого вируса слишком мало для заражения).
Пути передачи инфекции
Заболевание передается в основном воздушно-капельным путем. Наиболее частые случаи краснухи в зимнее время и начало весны. Это обусловлено тем, что в это время вирус более длительно способен сохранятся во внешней среде, а так же большой скученностью людей в закрытых помещениях. Преимущественно болеют краснухой дети до 7 лет. К совершеннолетию у 80-85 % людей уже имеются защитные антитела к этому заболеванию.
Симптомы
 Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
- Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
- Появление сыпи
Характеристика сыпи: появляется вначале за ушами, затем на лице и за несколько часов покрывает всё тело. Сыпь имеет вид бледно- розовых круглых пятен с небольшим возвышением в середине (макуло-папулезная сыпь), размеры от точки до просяного зерна. Обычно сыпь на лице гуще, пятна крупнее, чем на туловище. Места, где сыпь наиболее обильна это: разгибательные поверхности рук, бедра, ягодицы. Сыпи нет на ладонях и подошвах. Возможен легкий зуд. Элементы сыпи на время исчезают при надавливании на них. Сыпь сохраняется непродолжительно — от нескольких часов до 2-3, максимум 4 дней. Более продолжительное время сыпь сохраняется на спине и на конечностях. Обычно сыпь проходит, не оставляя следов.
- Увеличение лимфатических узлов
Лимфатические узлы увеличиваются еще в продромальном периоде и сохраняются на протяжении нескольких недель после исчезновения всех клинических проявлений заболевания. Первыми увеличиваются шейные и затылочные лимфатические узлы, остальные позже на фоне высыпаний( грудные, подмышечные, локтевые, бронхиальные, мезентериальные и др.) Размеры от горошины до вишневой косточки редко до размеров ореха. Узлы безболезненны (кроме задних ушных узлов), кожа над ними не изменена, не нагнаиваются.
- Интоксикация
Даже в период высыпаний интоксикация при краснухе небольшая. Температура редко достигает 38-39,5 °C . У большинства к моменту исчезновения высыпаний нормализуется температура, аппетит, сон, общее состояние.
- Катаральные явления
Впервые дни на фоне высыпаний возможны: першение в горле, ларингит, бронхит, которые вскоре исчезают.
- Другие симптомы
Возможны: боли в животе, диарея, небольшое снижение артериального давления, небольшое увеличение селезенки и печени.
При классическом варианте болезни краснуха протекает преимущественно легко.
Краснуха при беременности, врожденная краснуха.
 Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 – 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 – 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
- Стойкие врожденные повреждения плода формируются преимущественно при заражении в I триместре беременности. Выделяют синдром врожденной краснухи, к которому относятся:
- Пороки сердечно — сосудистой системы (не заращение артериального протока, стеноз легочного ствола, дефекты сердечных перегородок)
- Поражение глаз (врожденная глаукома, ретинопатия, микрофтальмия, жемчужно ядерная катаракта)
- Поражение ЦНС (аутизм, умственная отсталость, микроцефалия, параплегия, задержка умственного развития)
- Поражение органа слуха (глухота)
- Другие возможные пороки: заячья губа, волчья пасть, аномалии почек, микроцефалия.
- Временные нарушения характерны при заражении в конце III триместра, незадолго до родов.
- Низкая масса при рождении
- Тромбоцитопеническая пурпура
- Увеличение печени и селезенки
- Большой передний родничок
- Поражение костей
- Менингоэнцефалит
- Краснусный пневмонит
- Гемолитическая анемия
- Гепатит
Осложнения краснухи
Развитие осложнений наблюдается редко.
Возможны:
- Легко протекающий артрит мелких и средних суставов
- Ангины, отит, бронхит, пневмония
- Тромбоцитопеническая пурпура
- Энцефалит (редко). Симптомы: появляется после усиления сыпи, резко повышается температура, судороги, нарушение сознания. Может стать причиной летального исхода.
- Менингит (серозный)
- Полиневриты
Диагностика
Общий анализ крови
- Лейкоциты: снижены (часто до 3·109/л и менее)
- Лимфоциты: повышены
- Эозинофилы: незначительно повышены
- Тромбоциты: снижены
- СОЭ: в норме
Специфическое исследование
Для постановки диагноза краснухи наиболее информативными считаются серологические методы диагностики:
- Реакция связывания комплемента (РСК)
- Реакция иммунофлюоресценции (РИФ)
- Иммуноферментный анализ (ИФА)
Данные методы определяют специфические антитела выработанные организмом против вируса кори. Количественный и качественный анализ полученных антител позволяют судить о возбудителе заболевания, времени заражения и периоде инфекционного процесса.
- ПЦР – наиболее точный метод определения возбудителя заболевания, так как основан на выявлении генетического материала вируса в организме больного. Метод высоко достоверен в определении врожденной краснухи.
Важный момент в постановке диагноза краснуха является анализ эпидемиологических данных. А именно недавно зарегистрированные случаи инфекционного заболевания среди окружения.
Профилактика
Общая профилактика
Общая профилактика заключается в своевременном выявлении больных, из изоляции и лечении.
- Изоляция в течении 5 дней от момента появления сыпи
- Дети контактировавшие с больными не допускаются в садик, школу на протяжении 3 недель от момента контакта.
Специфическая профилактика (вакцинация)
- Вакцинируют в возрасте 1 год и 6 лет, девочки 13 лет не болевшие краснухой и без данных о проведенной вакцинации
- Рекомендуется вакцинация женщин детородного возраста, которые не болели краснухой, не вакцинированные, с низкой концентрацией антител против краснухи.
- Женщинам после вакцинации необходимо предохранятся от беременности на протяжении 3 месяцев.
- Беременным вакцинация противопоказана!
Вакцины:
- Рудивакс (Франция);
- Живая ослабленная вакцина против краснухи (Индия);
- Живая ослабленная вакцина против краснухи (Хорватия);
- Культуральная живая ослабленная вакцина против краснухи (Россия);
- M-M-PII,- комбинированная вакцина против краснухи, кори, паротита (Голландия);
- Приорикс — комбинированная вакцина против краснухи, кори, паротита (Бельгия).
В целях профилактики врожденной краснухи и её тяжелых осложнений, женщинам заболевших краснухой или находившихся в контакте с больными краснухой (не вакцинированных и не болевших краснухой), рекомендуют прервать беременность.
Лечение
Лечение типичной краснухи проводится в домашних условиях без применения медикаментозных средств.
- Постельный режим хотя бы на время высыпаний.
- Особые ограничения в диете не требуются, рекомендуется исключить острые и раздражающие слизистую пищеварительного тракта блюда.
- Витамины в виде свежих фруктов, овощей, соков.
- При тяжелом течении болезни, возникновении осложнений или при невозможности изолировать больного необходима госпитализация.
- Антибиотики назначаются только в случаи развития бактериальных осложнений или если есть угроза активации хронических очагов инфекции.
- Противовирусной терапии нет. Так как вирус практически исчезает из крови к моменту появления сыпи, а это, то время когда обычно ставится диагноз.
Лечение осложнений
- При артритах: нестероидные противовоспалительные (деклофенак, индометацин и др.)
- При энцефалите: кортикостеройды (дексаметозон, преднизолон), противосудорожные препараты (мидазолам, диазепам, и др.), диуретики (фуросемид.), кислородотерапия и др.
Прогноз
Заболевание преимущественно протекает легко и заканчивается полным выздоровлением. Однако при развитии тяжелых осложнений как энцефалит возможен и летальный исход. Прогноз для беременных не столь благоприятен, особенно если это ранний срок беременности. Высокий риск развития тяжелых пороков развития у плода.
Источник