Профілактика краснухи у вагітних
 Краснуха при вагітності – симптоми, вплив, лікування та профілактика Краснуха є вірусним і переважно дитячим захворюванням, хоча випадки зараження ним зустрічаються і серед нещеплених дорослих людей. Особливу небезпеку збудник (Rubella virus) становить для вагітних, вірніше навіть не для них, а для їх ненароджених малюків, оскільки краснуха відноситься до групи TORCH-інфекцій – хвороб, які викликають серйозні вади розвитку і навіть загибель плода.
Краснуха при вагітності – симптоми, вплив, лікування та профілактика Краснуха є вірусним і переважно дитячим захворюванням, хоча випадки зараження ним зустрічаються і серед нещеплених дорослих людей. Особливу небезпеку збудник (Rubella virus) становить для вагітних, вірніше навіть не для них, а для їх ненароджених малюків, оскільки краснуха відноситься до групи TORCH-інфекцій – хвороб, які викликають серйозні вади розвитку і навіть загибель плода.
Заразитися краснухою можна, контактуючи з хворим, якщо він кашляє, чхає і виділяє в повітря крапельки слизу з вірусами. При цьому інфекція досить підступна, оскільки її джерело стає небезпечним для оточуючих ще за тиждень до прояву висипу – основного симптому, за яким можна запідозрити наявність хвороби. Крім того, нерідко краснуха може протікати безсимптомно або з маловираженими і нехарактерними ознаками.
Симптоми
При класичній краснусі хворого турбує:
• Висип – червоні цятки, які спочатку з’являються на обличчі, а потім поширюються далі по тілу, зосереджуючись на попереку, сідницях, розгинальних поверхнях кінцівок. Висипання не тримаються на тілі довше тижня і не залишають слідів.
• Збільшення, хворобливість лімфовузлів, переважно тих, які розташовані на шиї, за вухами.
• Температура, слабкість, головний біль.
• Рідше біль у горлі і кон’юнктивіт.
Вплив на вагітну
У майбутніх мам захворювання може протікати виражено або зовсім непомітно, без явних ознак недугу. При цьому краснуха у жінок в положенні нерідко стає причиною завмирання вагітності, викидня або розвитку ускладнень в пологах.
Вплив на плід
Найбільша небезпека для плоду виникає у разі зараження мами в першому триместрі вагітності: чим раніше, тим гірше. Після 20 тижнів ризик для малюка мінімальний.
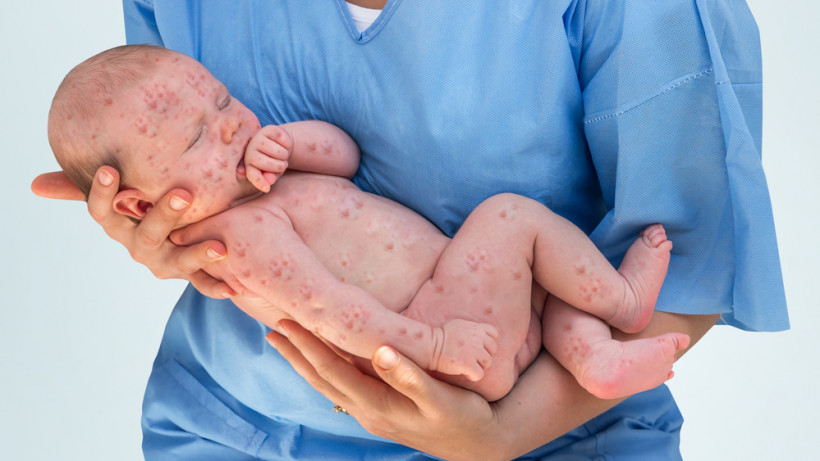
У більшості випадків проникнення інфекції в ембріон закінчується його загибеллю. Якщо ж дитина виживає, то у нього розвивається вроджена краснуха, для якої характерні:
• сліпота;
• глухота;
• вади серця.
Такі дітки, як правило, народжуються з недостатньою вагою і зростом, відставанням фізичного розвитку зберігається і в подальшому. Крім того, у них виникають різні проблеми з нервовою системою, психікою і інтелектом. Якщо спочатку у новонародженого відсутні явні ознаки хвороби, то з часом вони можуть виявитися у вигляді різних неврологічних симптомів – судом, напруги тім’ячка, гіпертонусу м’язів.
Обстеження та лікування вагітних жінок
Всіх вагітних жінок обстежують на наявність у них антитіл до вірусу краснухи. Як правило, це робиться два рази для визначення активності інфекційного процесу.
Специфічного лікування недугу немає, вагітним жінкам показана тільки безпечна симптоматична терапія. Введення краснушних імуноглобулінів не применшує ризик зараження малюка.
Краснуха і аборт
Жінці, котра захворіла на краснуху на самому початку вагітності (до 12 тижнів), лікарі після ретельного обстеження і достовірного підтвердження діагнозу, як правило, рекомендують робити аборт. Крім того, необхідність в штучному перериванні вагітності після перенесеної хвороби може виникнути і пізніше, якщо під час ультразвукових досліджень у дитини виявлять патологію, несумісну з життям.
Профілактика
Найкраща профілактика краснухи – вакцинація. З цього висновок – до вагітності слід ретельно готуватися: заздалегідь пройти повне обстеження організму, обов’язково здати аналізи на TORCH-інфекції та у разі необхідності зробити щеплення. Не можна спиратися на свої дитячі спогади або спогади мами про те, що колись у вас була краснуха, наявність імунітету має бути підтверджено достовірним способом – спеціальним аналізом крові.
Якщо ж вагітність настала, а дослідження показали, що захисту від краснухи немає, слід всіляко уникати контактів з дітьми, так як саме від них і заражаються дорослі. Також не завадить ретельно відстежувати ситуацію в дитячих колективах, які відвідує старша дитина, щоб заздалегідь знати про можливість його інфікування небезпечною хворобою.
Крім того, майбутня мама повинна привчити себе надягати маску при спілкуванні та догляді за старшими дітьми, якщо у них є ознаки респіраторного захворювання або висип, а також всіляко підвищувати захисні сили свого організму повноцінним харчуванням та відпочинком.
Источник
Оксана Шевченко
Із 2002 року краснуха зустрічалося вкрай рідко. Поголовна вакцинація виконувала свою функцію. Але нині, у зв’язку з тим, що рух «проти вакцин» набирає обертів, захворювання знову починає набувати епідемічний характер.
Краснуха — інфекційне вірусне захворювання. Викликана Rubella virus, РНК-вірус. Передається повітряно-крапельним шляхом і трансплацентарно (від матері до дитини).

Марина Сікорська — мама двох дітей, лікар, автор статей.
Краснуха і вагітність
Небезпечною вона є для вагітних жінок, точніше, для майбутньої дитини, особливо на ранніх термінах. Небезпека полягає у тому, що вірус потрапляє через плаценту в ембріональні тканини, починається мутація клітин, незворотні процеси.
Із 14 тижня вагітності порушень із боку плода в 95% випадків не викликається, у 5% можлива глухота.
Чому так небезпечний саме 1 триместр вагітності?
Тому що саме в цей період відбувається закладка внутрішніх органів плоду, формування систем. Легко вражається нервова, серцево-судинна системи, органи слуху і зору.
ІСНУЄ ТАК ЗВАНА ТРІАДА ГРЕТА — КАТАРАКТА, ГЛУХОТА, ВАДИ СЕРЦЯ — ТАКІ УРАЖЕННЯ МОЖУТЬ ВІДБУВАТИСЯ НА 3-12 ТИЖНІ ВАГІТНОСТІ, ЯКЩО ВАГІТНА ЖІНКА ХВОРІЄ КРАСНУХОЮ.
Також краснуха може викликати патологію сечостатевих органів, селезінки, печінки і скелета. У крайніх випадках, викликає загибель плода.
Важливо регулярно проходити медогляди вагітним, здавати всі аналізи згідно з графіком, робити УЗД. А також при будь-яких незрозумілих станах звертатися до лікаря. Краснуха має приховану форму, при якій немає висипу. Відповідно, поставити цей діагноз можна тільки за допомогою аналізу скарг і певних аналізів. Самостійно ви не визначите це захворювання і не допоможете ні собі, ні дитині, тому звернення до лікаря повинно бути як правило, а не послуга.
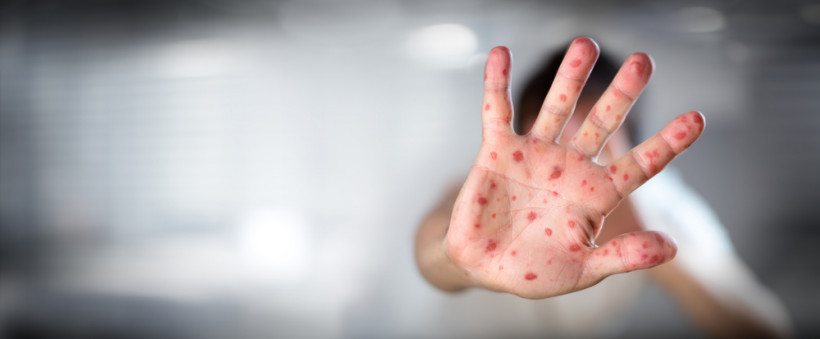
Як проявляється типова форма краснухи?
Починається дане захворювання як звичайний грип. Інкубаційний період від 11 до 24 днів.
- Слабкість, нездужання
- Головний біль
- Збільшуються лімфатичні вузли (завушні, задньошийні, потиличні)
- Підвищення температури тіла до 39С
- Катаральні симптоми (сльозотеча, світлобоязнь, нежить із рясними гнійно-слизовими виділеннями, кашель із виділенням мокроти)
- На 3 добу після високої температури з’являється характерне висипання. Уражається спочатку обличчя, потім пах і потім уже розгинальні поверхні рук, ніг, спину і живіт. Висип рясний, має червоне забарвлення, елементи висипу не зливаються, мають шорстку текстуру. Найчастіше бліднуть і проходять на 4 день після висипання. Не свербить. Дискомфорт тільки візуальний.
Лікування краснухи
Особливого лікування не існує. Проходить вона зазвичай спокійно, без будь-яких важких проявів. Відповідно призначається симптоматична терапія. Як наприклад, при підвищенні температури тіла вище 38,5 використовують жарознижуючі препарати, діючою речовиною яких є ібупрофен або парацетамол (нестероїдні протизапальні препарати).
Профілактика краснухи
Профілактика полягає у своєчасній вакцинації. В Україні, за календарем щеплень, комплексна вакцина КПК (кір, краснуха, паротит) робиться дітям у 12 міс і 6 років. У деяких країнах щеплення роблять ще в 12-14 років виключно дівчаткам.
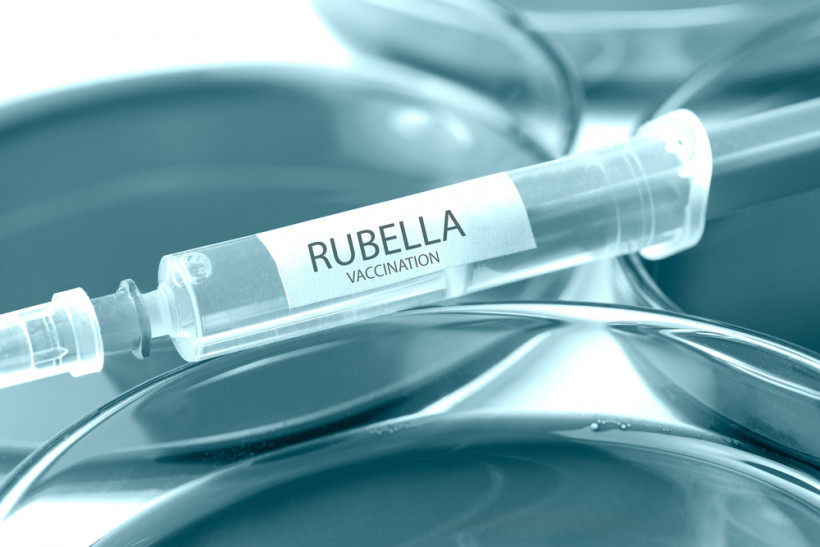
Так як захворювання передається повітряно-крапельним шляхом, є дуже заразним. Найбільше схильні до нього діти 2-5 років, які ходять до дошкільних навчальних закладів.
Якщо ви визначили у дитини симптоми, які зустрічаються при краснусі, але при цьому немає висипу, обов’язково зробіть усі специфічні лабораторні аналізи, які вам призначить ваш лікар. Щоб уникнути серйозних ускладнень і тривалого лікування, будьте пильні до свого здоров’я та здоров’я своїх дітей. Своєчасно звертайтеся за спеціалізованою медичною допомогою. Будьте здорові!
Фото: shutterstock.com
Читайте також
Источник
Инфекционные заболевания в период беременности могут быть опасными для матери и ребенка. Причина тому – их способность влиять на процесс формирования систем органов плода. Это приводит к появлению различных пороков развития, а в отдельных случаях – к абортам или мертворождению.
Особое значение среди инфекционных заболеваний имеет краснуха. Это вирусная патология, возбудитель которой относится к роду Rubivirus. До начала кампании по вакцинации более подвержены заболеванию были дети в возрасте 6–12 лет, но сейчас его чаще диагностируют у взрослых пациентов. Это привело к увеличению числа случаев инфицирования беременных, особенно после снижения показателей охвата вакцинации в нашей стране.
Это привело к возрастанию частоты случаев инфицирования беременных, особенно после снижения показателей охвата вакцинации в нашей стране.
Механизм заражения
Наиболее часто инфицирование вирусом краснухи происходит воздушно-капельным путем при близком контакте с больным. Возбудитель оседает на небольших частицах слюны, слизи, которые разносятся при кашле или чихании. Существуют данные, что вирус также выделяется вместе с мочой, калом и иногда передается при бытовых контактах (через грязные руки).
Заражение происходит в тот момент, когда возбудитель попадает на слизистую оболочку ротоглотки. Затем он поражает регионарные лимфатические узлы шеи и верхние дыхательные пути.
В организме беременной при активном размножении вирус проходит через плацентарный барьер и вызывает воспаление сосудов хориона (некротизирующий альвеолит).
Частота поражения плода зависит от периода беременности. Если в первом триместре это происходит практически всегда, то во втором-третьем этот показатель снижается до 10–30% от всех случаев инфицирования матери.
Клиническая картина у матери
После заражения симптомы возникают через 10–20 дней. На фоне общего благополучия внезапно поднимается температура и возникают признаки респираторной вирусной инфекции. Наиболее часто краснуха при беременности проявляется следующими симптомами:
- сухой непродуктивный кашель;
- ощущение боли в горле;
- слизистые выделения из носа;
- ноющие головные боли;
- боли в мышцах и суставах (при повышении температуры);
- увеличение и умеренная болезненность лимфатических узлов (шейных и затылочных);
- конъюнктивит (воспаление слизистой оболочки глаз) с выраженной светобоязнью.
Температура наиболее часто находится в пределах 37–38,5°С и хорошо сбивается с помощью антипиретиков (ибупрофен, парацетамол).
У трети пациенток краснуха проходит в скрытой форме, без жалоб или симптомов.
Особенности сыпи
Характерной особенностью краснухи является одновременное появление сыпи на всех областях кожи (кроме ладоней и стоп) в первый день заболевания. Она визуально выглядит как красные пятна различных размеров, которые часто между собой сливаются. Наиболее густо обсыпает беременную женщину на разгибательной стороне конечностей, поперечной области спины и ягодицах. При тяжелом течении заболевания кроме пятен появляются еще папулы (узелки).
Уже на второй день болезни элементы сыпи несколько блекнут и их количество постепенно уменьшается. Если нет осложнений, то она полностью пропадает уже на 3–5-е сутки. После нее не остается областей с изменением пигментации кожи и повышенным ороговением (гиперкератозом).
При врожденной краснухе сразу после появления на свет у ребенка обнаруживают геморрагические пятна на различных участках кожи. Они держатся до 14 дней.
Опасность краснухи при беременности для плода
Вирус краснухи обладает выраженным тератогенным действием. После прохождения плацентарного барьера и попадания в кровоток плода он может приводить к развитию многочисленных пороков:
- со стороны сердечно-сосудистой системы: дефекты межпредсердной или межжелудочковой перегородок, аортального, митрального клапанов, стеноз легочной артерии, коарктация или транспозиция аорты, миокардит;
- катаракта (помутнение хрусталика) одного или двух глаз, глаукома (повышение внутриглазного давления), микрофтальмия (недоразвитие);
- деформация ушных раковин, недоразвитие тазобедренного сустава, синдактилия (сращивание пальцев);
- деформация черепа ребенка (брахицефалия);
- нейросенсорная тугоухость или глухота;
- остеопороз костей;
- косолапость;
- пигментные пятна;
- крипторхизм;
- аномалии развития пищеварительной системы: атрезия желчных проток, сужение пилорического отдела желудка.
Клиника врожденной краснухи у новорожденного
Поскольку иммунная система плода еще не сформирована, часто краснуха переходит в хроническую форму. Такие дети рождаются преждевременно с недоразвитой дыхательной системой и малой массой тела. Кроме наличия у них нескольких врожденных пороков, дополнительно часто отмечаются вестибулярные нарушения.
В первые дни после рождения у них обнаруживают увеличение лимфатических узлов, селезенки и печени. Часто манифестирует вторичный гепатит с выраженной желтухой и гемолитической анемией (снижением уровня гемоглобина в крови).
Сыпь при врожденной краснухе – геморрагическая в виде петехий и пурпуры (пятен различного размера красного цвета). Она удерживается до двух недель. Также возможны эпизоды судорог, сниженный тонус мышц, сонливость и парезы.
Симптомы врожденной краснухи хорошо поддаются лечению и обычно проходят в первый месяц жизни ребенка. Однако вызванные пороки часто становятся причиной инвалидизации.
Диагностика
Диагноз краснухи при беременности выставляется на основании следующих критериев:
- Типичная клиническая картина заболевания, информация о контакте беременной с больным краснухой.
- Сыпь на коже характерного характера и локализации, которая проходит за 1–3 дня без гиперпигментации или шелушения кожи.
- В общем анализе крови – снижение количества лейкоцитов (лейкоцитоз) и повышение лимфоцитов (лимфоцитоз). Возможно появление плазматических клеток.
- Иммунологические критерии: нарастание IgM в первую неделю заболевания. Присутствие IgG к краснухе свидетельствует о наличии иммунитета или перенесенной инфекции. Возможно определение частиц вируса с помощью ПЦР (полимеразной цепной реакции).
Все беременные с диагностированной краснухой госпитализируются в инфекционный стационар, а затем переводятся в гинекологическую клинику для наблюдения за состоянием плода.
Методы профилактики
Наиболее эффективным методом профилактики является прививка от краснухи. В России она проводится детям в возрасте 12 месяцев и 6 лет. После этого у 95% вакцинированных создается невосприимчивость к заболеванию, которая сохраняется до конца жизни. Процедура имеет низкую частоту побочных эффектов.
Перед беременностью можно сдать анализ на антитела к краснухе, который покажет наличие иммунитета. При его отрицательном результате рекомендуется пройти повторную вакцинацию.
Делать прививку от краснухи во время беременности противопоказано из-за возможных последствий для ребенка. Будущим матерям рекомендуют тщательно избегать контакта с инфекционными больными, особенно в осенне-зимний период. Если кто-то из близких беременной заболел краснухой, то его нужно незамедлительно госпитализировать в инфекционное отделение, а за женщиной установить врачебный надзор.
Фото: Depositphotos
Источник
Краснуха є вірусним захворюванням, яке викликає невелике підвищення температури і висипання на шкірі. Його також називають корева краснуха, але до кору вона не має відношення, це застарілий синонім XIX століття, що залишився з тих часів, коли краснуху ділили на скарлатиноподобную і кореподобную. Насправді, на відміну від грипу, краснухи немає різновидів. Її збудник — РНК-містить вірус, який переноситься між людьми повітряно-крапельним шляхом або через плаценту матері, заражаючи дитини. Перехворівши на краснуху, людина набуває імунітет проти хвороби, але захистити себе від інфекції можна і за допомогою вакцини.
Хто найчастіше хворіє
Найчастіше краснухою хворіють не щеплені вакциною діти від півроку до 10 років, але вона зустрічається і у дорослих. Немовлята набувають імунітет до захворювання, поки харчуються грудним молоком. Діти зазвичай порівняно легко переносять інфекцію, покриваючись помірної висипом і маючи легкі симптоми у вигляді деяких респіраторних проблем. Набагато небезпечніше, коли вагітна жінка заражається. Новонароджений, який отримує краснуху від своєї матері, в той час як вона була вагітна, може мати серйозні вроджені дефекти і недоліки. Крім того, для вагітних жінок небезпечно входити в контакт з інфікованими, тому що хвороба може викликати викидень.

Варто зазначити, що вірус при всій своїй заразності нестійкий на повітрі, тому якщо дитина один раз контактувала з інфікованою людиною, вона може і не захворіти.
Епідемії краснухи зазвичай виникають в кінці зимового періоду і ранньою весною в містах. Спалахи інфекції відбуваються кожні 8-12 років, кількість хворих становить близько 2%, а потім число людей з діагностованою краснухою йде на спад.
Ознаки
Хвороба не має довгострокових наслідків, за винятком інфікування новонароджених дітей. Ознаки краснухи у дітей розвиваються через період від 14 до 21 дня після контакту з хворою людиною. Важливо знати, що дитина найбільш заразна, коли починається висип. Також він може бути джерелом інфекції за тиждень до появи висипань і п’ять-сім днів після того. Таким чином, діти можуть передавати краснуху іншим, навіть не знаючи, що вони хворі, цим пояснюються спалаху захворювання. Інфекція може протікати легко чи важко, мати явні симптоми або проявлятися слабо. Нижче наведено найбільш часті симптоми кору у дітей та етапи розвитку захворювання:
Інкубаційний період: погане самопочуття, невелика лихоманка, головний біль, проблеми верхніх дихальних шляхів, діарея. Цей період може тривати від одного до п’яти днів. За цей час вірус потрапляє в організм, розмножується в лімфовузлах і поширюється кров’ю по тілу. Імунна система дитини бореться з ним, за ті 1-2 дні поки вона знищує вірус в крові, він встигає осісти в тканинах і органах. Інкубаційний період закінчується через два-три тижні, але іноді його терміни становлять 10-25 днів.
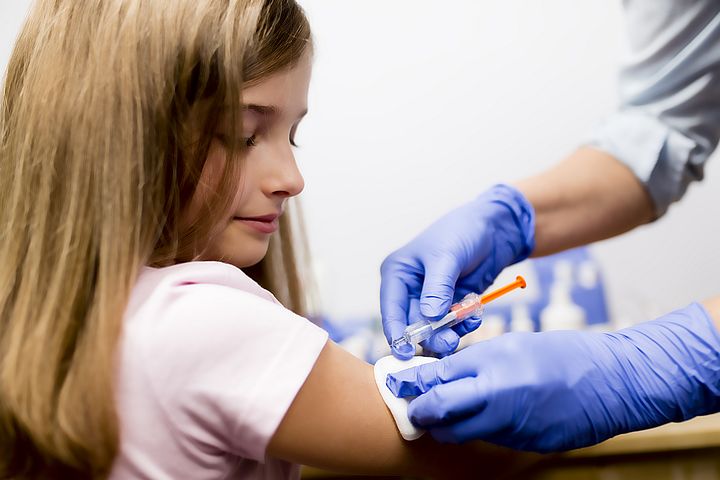 Розпал краснухи. З’являються симптоми у вигляді висипань на шкірі — проступає червона висипка з плям овальної або круглої форми розміром близько 3 мм. Плями не виступають над поверхнею шкіри. Висип спочатку проступає на обличчі і потім поширюється на тіло і кінцівки, але не завжди це можна відстежити. У багатьох випадках виникає відчуття, що плями з’явилися відразу на всьому тілі. Найбільше плям збирається на сідницях, спині, внутрішній частині рук. Висип – наслідок реакції імунної системи дитини і повнокров’я невеликих судин. Також іноді спостерігається запалення і почервоніння слизової рота, збільшення лімфовузлів в області шиї та за вухами. Старші діти та підлітки можуть відчувати болючі відчуття і запалення суглобів. За даними аналізу крові спостерігається помірна лейкопенія, моноцитоз, збільшення швидкості осідання еритроцитів. Зазвичай плями тримаються протягом одного – трьох днів. Висип з’являється і поширюється дуже швидко, найбільше плям спостерігається через добу після початку появи плям, потім вони починають пропадати. У рідкісних випадках висип може бути відсутнім, тоді точний діагноз можливо поставити тільки з допомогою аналізу крові. Важливо пам’ятати, що відсутність плям не означає відсутність заразного захворювання дитини.
Розпал краснухи. З’являються симптоми у вигляді висипань на шкірі — проступає червона висипка з плям овальної або круглої форми розміром близько 3 мм. Плями не виступають над поверхнею шкіри. Висип спочатку проступає на обличчі і потім поширюється на тіло і кінцівки, але не завжди це можна відстежити. У багатьох випадках виникає відчуття, що плями з’явилися відразу на всьому тілі. Найбільше плям збирається на сідницях, спині, внутрішній частині рук. Висип – наслідок реакції імунної системи дитини і повнокров’я невеликих судин. Також іноді спостерігається запалення і почервоніння слизової рота, збільшення лімфовузлів в області шиї та за вухами. Старші діти та підлітки можуть відчувати болючі відчуття і запалення суглобів. За даними аналізу крові спостерігається помірна лейкопенія, моноцитоз, збільшення швидкості осідання еритроцитів. Зазвичай плями тримаються протягом одного – трьох днів. Висип з’являється і поширюється дуже швидко, найбільше плям спостерігається через добу після початку появи плям, потім вони починають пропадати. У рідкісних випадках висип може бути відсутнім, тоді точний діагноз можливо поставити тільки з допомогою аналізу крові. Важливо пам’ятати, що відсутність плям не означає відсутність заразного захворювання дитини.
Період одужання. Після зникнення висипань на шкірі дитина залишається заразним протягом п’яти-семи днів, тому варто обмежити його контакти з не щепленими або не перехворіли на краснуху людьми. Іноді до двох-трьох тижнів після зникнення висипу можуть спостерігатися залишкові симптоми у вигляді невеликого болю в суглобах, лікування при таких скаргах не потрібно.
Синдром вродженої краснухи
Захворювання, яке присутнє при народженні (інфекція передається дитині від матері ще в утробі) може призвести до численних проблем:
- катаракта в очах;
- глухота;
- вади серця;
- інтелектуальна недієздатність;
- затримка росту;
- збільшена печінка і селезінка;
- ураження шкіри.
Симптоми вродженої краснухи можуть бути схожим на інші захворювання або медичні проблеми, тому точний діагноз встановлюють за допомогою аналізів. При плануванні дитини медики радять здати аналізи на TORCH–інфекції, що дозволяє встановити наявність в організмі жінки антитіл до краснухи, в тому числі.
Як діагностується краснуха
Краснуха зазвичай встановлюється на основі медичної історії та фізичного огляду дитини. Симптоми не вродженої краснухи унікальні, і, як правило, діагноз може бути встановлений на медогляді. Крім того, лікар може запропонувати здати аналізи крові або сечі, щоб підтвердити діагноз і призначити лікування. Для лабораторного підтвердження використовуються вірусологічний метод і імунологічний. При першому способі діагностики використовуються мазки зі слизових носа і горла для пошуку вірусів краснухи. Імунологічний метод являє собою визначення наявності антитіл в крові дитини, що дозволяє встановити інфекцію навіть при відсутності висипів. Для постановки діагнозу можна використовувати загальний аналіз крові, однак лейкопенія, моноцитоз і прискорення осідання еритроцитів – загальні симптоми для всіх вірусних інфекцій, тому лікування і діагноз, призначені тільки на підставі загального аналізу крові, можуть бути неправильним.
Як лікувати
Мета лікування краснухи – зробити так, щоб симптоми як можна менше турбували пацієнта. Оскільки це вірусна інфекція, від власне краснухи ліків немає. Як правило, лікування включає в себе:
- підвищене споживання рідини;
- достатня кількість вітамінів і мінералів;
- відпочинок.
Рішення про необхідність застосування ліків для полегшення симптомів приймається на основі:
- віку дитини, стану здоров’я і історії хвороби;
- відсутність протипоказань, що забороняють лікування певними ліками, процедурами або методами і терпимості до них самої дитини;
- тяжкості та тривалості захворювання.
Лікування симптоматичними засобами може включати антигістамінні препарати для усунення ломоти у м’язах і суглобах, спеціальні краплі від кон’юнктивіту, УВЧ-терапія при збільшенні лімфовузлів і жарознижуючі, якщо дитина погано переносить високу температуру. Як правило, симптоми не настільки сильні, що потрібна госпіталізація. У рідкісних випадках при ослабленому імунітеті у хворого можуть розвинутись ускладнення. У цьому випадку лікування включає антибіотики.
Профілактика
Стійкий імунітет до інфекції дає щеплення дитини ослабленими живими вірусами краснухи. Так як вірус не має модифікацій, вакцина універсальна для всіх країн. З моменту повсюдного введення вакцини, захворюваність на краснуху значно знизилася. У більшості зафіксованих випадків вона сьогодні зустрічається у дорослих, які не були вакциновані. Вакцина проти краснухи зазвичай дається в поєднанні з вакциною від кору і паротиту, скорочена назва КПК. По російському графіку вакцинації дитини щеплення ставлять, коли він досягає віку 12 місяців, а потім ревакцинують у віці 6 років. Також рекомендується вакцинація всіх жінок дітородного віку, так як інфекція при вагітності небезпечна для плоду. Як і у будь щеплення, у КПК існує ряд свідчень для медотвода, але бажано, щоб дівчата закінчили вакцинацію проти краснухи, перш ніж вони досягнуть дітородного віку. Вакцина, як правило, не викликає сильної реакції, лише іноді супроводжується легким набряком та болем у місці уколу, невеликий температурою, тимчасовим збільшенням лімфовузлів.
Інші способи запобігти поширення краснухи:
- діти не повинні ходити в школу або дитячий сад протягом семи днів після прояву висипки. Завжди звертайтеся до лікаря при появі висипань, не призначайте лікування самостійно;
- діти, народжені з краснухою, вважаються заразними протягом першого року життя.
У поодиноких випадках після перенесеної в дитинстві інфекції у дорослому віці імунітет до краснухи слабшає і можливо виникнення повторного захворювання.
Источник


