С какими заболеваниями необходимо дифференцировать краснуху
При сборе эпиданамнеза необходимо выяснить: не был ли ребенок в контакте с больным краснухой (в течение месяца до начала заболевания); охарактеризовать эпидочаг, уточнить количество заболеваний в очаге.
При сборе анамнеза заболевания уточнить дату заболевания; признаки продромального периода; характер температурной реакции; сроки появления сыпи.
При осмотре больного охарактеризовать общее состояние больного и его самочувствие, обратить внимание на особенности высыпания, локализацию сыпи; на наличие шелушения, пигментации после исчезновения сыпи; характер изменений периферических лимфоузлов. Обратить внимание на наличие осложнений (артритов, энцефалитов, менингоэнцефалитов, невритов, пилиневритов, пневмоний, отитов, нефритов и т.д.).
Дать оценку лабораторным методам исследования: особенности изменений в периферической крови; результаты серологических реакций (РСК, РТГА, ИФА); цитологическое и вирусологическое исследование спинномозговой жидкости (по показаниям).
При обследовании больного с врожденной краснухой обратить внимание на клинические проявления врожденной краснухи (микроцефалию, гидроцефалию, глухоту, катаракту, ретинопатию, глаукому, пороки сердца, нарушения развития скелета). Если у больного есть подозрение на врожденную краснуху, то следует выяснить: в какие сроки беременности мать перенесла краснуху и наиболее вероятные сроки возникновения эмбриопатий, фетопатий при заболевании краснухой беременных.
При назначении лечения необходимо учитывать возраст больного, наличие осложнений и сопутствующих заболеваний.
Проверьте уровень самоподготовки, отвечая на вопросы:
1. Укажите эпидемиологические особенности краснухи у детей и беременных женщин.
2. Назовите источник инфекции, особенности иммунитета при краснухе.
3. Охарактеризуйте основные звенья патогенеза краснухи.
4. Перечислите, какие органы и системы поражаются при краснухе?
5. Назовите основные клинические проявления краснухи (врожденной и приобретенной). Дайте характеристику сыпи при краснухе.
6. Какие осложнения характерны для краснухи?
7. Перечислите, с какими заболеваниями наиболее часто приходится дифференцировать краснуху?
8. Проведите дифференциальный диагноз краснухи с другими заболеваниями.
9. Какие вспомогательные методы диагностики вы знаете и с какой целью они применяются?
10.Назовите основные принципы терапии краснухи.
11.Какие противоэпидемические мероприятия в очаге краснухи необходимо проводить?
12.Укажите, как осуществляется профилактика врожденной краснухи?
13.В каких случаях рекомендуется проводить стационарное лечение?
14.Правила приема детей, переболевших краснухой, в детские дошкольные учреждения и в школу.
Подготовьте неясные вопросы для обсуждения с преподавателем.
Ответьте на вопросы следующих задач:
I. В нефрологическом отделении ребенок 5 лет заболел краснухой.
Какие противоэпидемические мероприятия следует провести в отделении?
1. Обоснуйте диагноз.
2. Составьте таблицу дифференциально-диагностических при знаков краснухи и кори.
3. Где будете продолжать лечить этого ребенка и почему?
4. Назначьте терапию.
II. Ребенок 2-х лет заболел краснухой. Мать ребенка находится на 14 неделе беременности.
1. Опишите клинику краснухи у больного ребенка.
2. Какое лечение следует ему назначить?
3. Как необходимо обследовать мать и почему?
III. Ребенок 3-х лет из очага краснухи заболел вчера вечером: t–37,5оС. Утром следующего дня появилась мелкопятнистая папулезная сыпь на лице, туловище и конечностях на неизменном фоне. При осмотре зев розовый, чистый. Катаральные явления не выражены. Отмечается небольшое увеличение затылочных лимфоузлов, положительные менингеальные симптомы, гемипарез.
1. Поставьте диагноз и обоснуйте его.
2. Какое обследование назначите и где будете лечить больного?
3. С какими заболеваниями следует проводить дифференциальный диагноз?
4. Назначьте лечение.
IV. Вова П., 4 лет, поступил в инфекционную больницу с диагнозом ”острый гастроэнтерит”. На 4-й день пребывания в стационаре отмечен подъем температуры до 37,6оС. На коже лица, туловища, разгибательных поверхностях конечностей и ягодицах появилась мелкопятнистая – розового цвета сыпь. Увеличились в размерах затылочные лимфоузлы и заднешейные. Зев розовый. В легких везикулярное дыхание. Тоны сердца ясные. Живот мягкий, печень и селезенка не увеличены. Привит по возрасту. Контакт с инфекционным больным не установлен. Кроме Вовы в палате есть еще ребенок 10 месяцев, за которым ухаживает мать (беременная, срок беременности 14 недель).
1. Поставьте клинический диагноз.
2. Какое обследование и лечение следует назначить ребенку?
3. Какие противоэпидемические мероприятия надо провести в палате и в отделении?
4. Какие рекомендации дадите беременной женщине и ребенку 10 месяцев?
V. В одном из роддомов родился ребенок с оценкой по шкале Апгар 4 балла. Объективно: цианоз кожных покровов, слабый крик, тахикардия, грубый систоло-диастолический шум в сердце во всех точках, микроцефалия, незаращение верхней губы. При дополнительном обследовании выявлена двухсторонняя катаракта. Из анамнеза известно, что мать перенесла краснуху на 14 неделе беременности.
1. Ваш предварительный диагноз?
2. На основании каких данных вами поставлен диагноз?
3. Дальнейшая тактика врача?
VI. Ребенок 3 лет заболел вчера вечером: повысилась температура тела до 38оС. Утром следующего дня появилась мелкопятнистая красная сыпь на лице, туловище, конечностях, ягодицах на неизменённом фоне. Самочувствие ребенка нарушено мало, активен, улыбается. Врачом отмечено увеличение затылочных лимфоузлов. Зев розовый, в легких дыхание везикулярное, тоны сердца ясные, живот мягкий, стул оформленный. Привит по возрасту. Карантина в детском саду нет.
1. Ваш предположительный диагноз?
2. Назначьте лечение больному.
3. Какие мероприятия необходимо провести в группе детского сада?
Тест-задача
Ребенок 4 лет, заболел накануне вечером: повысилась температура тела до 38,5оС; на следующий день утром мать заметила появление сыпи на лице, туловище, конечностях.
При осмотре участковым врачом отмечены: увеличение заднешейных, заушных и затылочных лимфоузлов, которые были уплотнены и болезненны при пальпации.
Сыпь на всем теле, кроме ладоней и стоп, с преимущественным расположением на разгибательных поверхностях конечностей, без склонности к слиянию.
При осмотре ротоглотки выявилась энантема в виде красных пятен на небе и небных дужках. Отмечались также конъюнктивит, ринит и редкий кашель.
Анализ крови общий (на 3-й день болезни):
Эр. – 3,5х1012 /л, Нв–128 г/л; лейкоциты– 4,2х10 9/л, п/я –1%, с/я –32%, Л–54%, э–2%, м–3% , плазматических клеток – 8%, СОЭ – 12мм/ч.
При исследовании крови методом ИФА (на 5-й день болезни): обнаружены антитела Rubeola- IgM.
Ответьте на поставленные вопросы:
1. Поставьте предварительный диагноз и обоснуйте его.
2. С какими заболеваниями следует дифференцировать данное заболевание?
3. Назначьте лечение.
4. Есть ли необходимость в госпитализации ребенка?
Эталоны ответов к тест-задаче
1. Краснуха , 1 день сыпи.
Лейкопения, лимфоцитоз и плазматические клетки, антитела Rubeola IgM свидетельствуют в пользу данного диагноза.
2. Корь, иерсиниоз, скарлатина, энтеровирусная экзантема, стафилоскарлатина, инфекционный мононуклеоз, аллергическая сыпь.
3. Постельный режим.
Диета в виде легкоусвояемых блюд – каши, кисломолоч ные, рыбные, мясные (протертые) и овощные изделия, теплое питье.
Комплекс витаминов по 1 др. х 2 раза в день.
Десенсибилизирующая терапия (супрастин по 1/2 таблетки х 2 раза в день)
Туалет слизистых оболочек.
Масляные капли в нос.
4. При отсутствии осложнений в госпитализации не нуждается.
Дата добавления: 2016-11-18; просмотров: 659 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
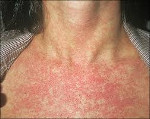
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Источник

