Шунтирование камня в почках
Причины и лечение стеноза артерий почки
Стеноз почечной артерии – нефропатическое заболевание, которое вызвано сужением (стеноз) или полной закупоркой (окклюзия) почечных артерий. Стеноз почки может быть односторонним или двусторонним, когда поражаются сосуды обеих почек. При этом нарастают симптомы реноваскулярной гипертензии, нарушения кровоснабжения почек, вплоть до ишемии. Стеноз почечной артерии бывает нескольких видов:

- Атеросклеротический – составляет 70% всех почечных стенозов, чаще повреждая почки пожилых мужчин. Этот вид стеноза локализируется в устье почечных артерий.
- Фибромускулярная дисплазия – менее распространенный вид стеноза, который чаще встречается у девушек и женщин в любом возрасте. Локализируется патологический очаг в средней или дистальной части артерий.

Этиология и патогенез
Причинами развития такого заболевания являются:
- Артериосклероз – 70 % всех почечных стенозов возникают по этой причине, причем мужчин страдающих этим недугом в два раза больше чем женщин.
- Фибромускулярные дисплазии – 25% всех почечных стенозов развиваются по причине дисплазии артерии, которая может быть врожденной или идиопатической, чаще страдают женщины в возрасте от 30 до 45 лет.
- Нефрологические патологии типа гипоплазии, аневризмы, внешняя компрессия или окклюзия почечных артерий являются причиной стеноза почки в 5% всех случаев.
 Окклюзия (закупорка) артерии в почке
Окклюзия (закупорка) артерии в почке
Факторы, способствующие развитию почечного стеноза:
- избыточный вес;
- повышенное содержание глюкозы в крови;
- большое количество холестерина в крови;
- артериальная гипертензия;
- курение;
- пожилой возраст;
- хронические заболевания почек;
- генетическая предрасположенность.
Почечный стеноз характеризуется активацией сложного механизма ренин-ангиотензин-альдостероновой системы.
Если говорить по-простому, то в результате этого заболевания нарушается, нормальна работа почки, в организме задерживается большое количество жидкости, в крови содержится много натрия, который воздействует на стенки сосудов, делая их более чувствительными к воздействию гормонов и повышая их тонус. По этой причине наблюдается реноваскулярное повышение артериального давления, которое достигает показателя 250 мм рт.ст.
 Схематическое изображение стентирования почечной артерии к содержанию ↑
Схематическое изображение стентирования почечной артерии к содержанию ↑
Клиническая картина заболевания
Клинически стеноз почечной артерии проявляется у каждого пациента по-своему, но есть ряд симптомов, которые свидетельствуют о развитии этого недуга:
- повышенное артериальное давление;
- головная боль;
- головокружение;
- мелькание мушек перед глазами;
- шум в ушах;
- боль в глазных яблоках;
- нарушение сна;
- эмоциональная нестабильность;
- ухудшение памяти;
- одышка;
- боль за грудиной, иррадиирущая в область сердца и левой руки;
- учащенное сердцебиение;
- мышечная слабость;
- ноющая боль в пояснице;
- в мочи присутствует белок в небольшом количестве;
- при измерении артериального давления обнаруживают его асимметрию на разных конечностях;
- систолический и диастолический шум, прослушиваемый в области почечных артерий.
Диагностика
Учитывая тот факт, что почечная гипертензия очень схожа с эссенциальной гипертензией, для точной постановки диагноза и назначения курса лечения необходимо провести ряд дополнительных исследований:
- общий и биохимический анализ крови;
- общий анализ мочи;
- УЗИ почки;
- МРТ почки;
- радиоизотопное исследование;
- дуплексное сканирование почечных артерий;
- ангиография.
к содержанию ↑
Лечение
До недавнего времени, лечение стенозов почечной артерии сводилось к удалению поврежденного органа. Но, к счастью, медицина постоянно развивается, появляются новые методы диагностики и лечения. Сегодня, стеноз почки лечится несколькими способами:
- консервативный метод;
- хирургическое лечение;
- народная медицина.
Главным симптомом стеноза почки является артериальная гипертензия, которую лечат с помощью медикаментозных препаратов. Выбор медикаментозных препаратов зависит от степени тяжести гипертензии:
- Первая стадия – нормотензия или умеренная гипертензия – характеризуется нормальной функцией почек и хорошим самочувствием пациента, артериальное давление которого не превышает норму, или изредка незначительно превышает верхнюю границу нормы. На этой стадии пациенту могут назначить мочегонные или антигипертензивные препараты, которые помогают быстро купировать приступ.
- Вторая стадия – компенсация – отличительной чертой этого этапа является стойкая гипертензия, снижение функции почки, незначительное уменьшение ее размеров. Пациент нуждается в постоянном лечении и наблюдении лечащего врача.
- Третья стадия – декомпенсация – характеризуется тяжелой гипертонией, которая рефрактерная к гипотензивным препаратам, значительно уменьшаются размеры почек, и нарушается их функция. Лечение проводится только в условиях стационара, под пристальным присмотром медицинских работников.

Также медикам известно понятие «злокачественной гипертензии», когда давление повышается молниеносно до критических отметок, размеры почек уменьшаются до 4 см, значительно нарушается работоспособность поврежденного органа. Стеноз почечных артерий часто имеет такое осложнение.
С целью нормализации артериального давления, назначают курс комплексного лечения, включающего:
- антигипертензивные препараты;
- блокаторы АПФ;
- мочегонные средства.
Хирургическое лечение
Стеноз почки, подтвержденный лабораторными исследованиями, является показанием к проведению оперативного вмешательства. Вид операции определяет врач, учитывая общее состояние пациента, тяжесть и вид стеноза. Чаще всего, стеноз почки, лечат с помощью таких операций:
- Шунтирование – создание с помощью системы шунтов, дополнительного пути для кровотока, в обход пораженного участка артерий.
- Эндоваскулярная баллонная дилатация (ангиопластика) – метод оперативного вмешательства, при котором просвет суженного сосуда расширяют с помощью раздувающегося баллончика, введенного внутрь сосуда.
- Стентирование почечных артерий – расширение стенозированного сосуда с помощью специальных пружинистых или сетчатых стентов, которые устанавливаются внутрь сосуда, расширяя его и восстанавливая кровоток.
- Резекция стенозированного участка артерии – удаление поврежденного участка сосуда.
- Протезирование почечной артерии – реконструктивный вид оперативного вмешательства, который проводят после резекции артерий. Главная задача – восстановить кровоток с помощью импланта почечной артерии.
- Нефрэктомия – радикальный метод лечения стеноза почек, который предусматривает полное удаление поврежденного органа.
 Шунтирование почечной артерии к содержанию ↑
Шунтирование почечной артерии к содержанию ↑
Народная медицина при лечении стеноза почки
Как говорилось выше, стеноз почки чаще всего лечится хирургическим методом. Но в некоторых случаях, когда функция почек и их размер не изменены, снизить артериальное давление можно с помощью методов народной медицины.
Очистить и сделать сосуды эластичными поможет настой из шиповника и боярышника. Для его приготовления берем плоды шиповника и боярышника в соотношении 1:2. Например, 4 столовые ложки шиповника и 8 столовых ложек боярышника. Плоды промываем и ложем в термос, который заливаем на 8 часов кипятком в объеме 2 л. После этого наш настой готов, принимаем по 1 стакану 3 раза в день перед приемом пищи.
Хорошо помогает при стенозе отвар коры рябины. 100 г коры заливаем 300 мл воды и варим около 2 часов. После остывания процеживаем и храним в холодильнике. Принимаем такой отвар по 3 ст. л. до еды.

Убрать шум в ушах, головокружения и головные боли поможет целебная трава мелисса. С этой целью можно добавлять ее в чай или делать специальный настой. Рецепты народной медицины не избавят от стеноза, но значительно улучшат общее самочувствие пациента.
Вывести лишнюю жидкость из организма и тем самым снизить давление поможет почечный сбор. Его можно приготовить самостоятельно, но лучше купить в аптеке готовый почечный чай.
Почечный стеноз: прогноз
При несвоевременном выявлении и лечении заболевания, почечный стеноз может иметь такие осложнения:
После проведения оперативного вмешательства на восстановление здоровья пациента уходит 4-6 месяцев. После выявления и лечения этого заболевания, пациент находится на «Д» учете у нефролога и кардиолога.
Профилактика
Стеноз почки, как и любое заболевание, легче поддается лечению при своевременной ранней диагностике. Чтобы предупредить развитие этого заболевания необходимо придерживаться некоторых правил:
- постоянно осуществлять контроль артериального давления;
- избавиться от лишних килограммов;
- бросить курить, ограничить употребление алкогольных напитков;
- вести здоровый и активный образ жизни;
- при появлении первых тревожных симптомов, немедленно обратиться за высококвалифицированной медицинской помощью.
При своевременном обращении к врачу и выполнению всех его рекомендаций шанс на выздоровление есть у каждого. Не стоит его терять, занимаясь самолечением.
Шунтирование почки что это такое
Кардиология:
Особенности коронарного шунтирования при болезни почек и сахарном диабете
а) Коронарное шунтирование при болезни почек. Сердечно-сосудистые заболевания (ССЗ) являются главной причиной смертности пациентов в терминальной стадии заболевания почек и составляют 54% всех летальных исходов. У больных в терминальной стадии заболевания почек, а также с менее тяжелой ПН присутствуют многочисленные ФР, не только ускоряющие развитие КБС, но и осложняющие консервативное лечение.
К ним относятся СД, АГ с развитием ГЛЖ, систолическая и диастолическая дисфункции, нарушения липидного обмена, анемия и повышенный уровень Гмц. По этой причине не менее 50% больных, направляемых на КШ, имеют мягкую или более серьезную дисфункцию почек. Коронарная реваскуляризация методом ЧКВ или КШ реально выполнима и показана больным в терминальной стадии заболевания почек, однако риск смерти и осложнений при этом более высокий.
Больные с легкой степенью почечной недостаточности (ПН), не нуждающиеся в диализе, также имеют более высокий риск периоперационных осложнений, более длительный период выздоровления и более низкие краткосрочные и среднесрочные показатели выживаемости. По данным наблюдательнных исследований для больных, находящихся на постоянном диализе, КШ — более предпочтительный метод реваскуляризации, чем ЧКВ. У больных в терминальной стадии заболевания почек показатель смертности на 30-е сут после КШ составлял 9-20%; к сожалению, результаты рандомизированных исследований немногочисленны.
б) Коронарное шунтирование при сахарном диабете (СД). Среди больных СД с ангиографически подтвержденной КБС по сравнению с больными той же возрастной группы без СД чаще встречаются женщины с признаками периферического сосудистого поражения и большим числом коронарных окклюзий. СД — важный независимый предиктор смертности среди больных, перенесших реваскуляризацию.
Тем не менее у больных СД КШ имеет преимущество перед консервативным лечением и позволяет добиться достоверного относительного снижения смертности на 44%. Больные СД имеют меньший диаметр дистальных сосудов, что затрудняет выполнение шунтирования, однако проходимость артериальных и венозных шунтов у больных СД и без него существенно не различается. До получения новых данных противоположного характера больных СД с наличием многососудистого поражения, которым показано оперативное лечение, следует рассматривать в качестве кандидатов для хирургической реваскуляризации.
Операции обходного шунтирования
 Операции обходного шунтирования до настоящего времени широко применяют в клиниках за рубежом (Morris и соавт., 1966; Kaufman и соавт., 1969; Maxwell, 1970, и др.). В качестве шунта используют чаще сосудистые протезы из дакрона, тефлона диаметром 7—8 мм, аутовену и аутоартерию (Owen, 1964; Kaufman и Lupu, 1971).
Операции обходного шунтирования до настоящего времени широко применяют в клиниках за рубежом (Morris и соавт., 1966; Kaufman и соавт., 1969; Maxwell, 1970, и др.). В качестве шунта используют чаще сосудистые протезы из дакрона, тефлона диаметром 7—8 мм, аутовену и аутоартерию (Owen, 1964; Kaufman и Lupu, 1971).
Преимущества шунтирующих операций заключаются в относительной простоте техники выполнения, непродолжительном периоде выключения кровотока в почечной артерии, возможности удобного расположения шунта без опасности его перегиба.
В последние годы показания к операциям обходного шунтирования синтетическим протезом стали более ограниченными.
При фиброзно-мышечном стенозе с поражением дистальной части почечной артерии наложение эффективного анастомоза протеза с почечной артерией малого диаметра (2—3 мм) представляет известные технические трудности или невыполнимо. В области анастомоза с почечной артерией создается значительное несоответствие диаметров протеза и артерии, что способствует нарушению ламинарного характера кровотока и тромбообразованию. В связи с этим ближайшие и отдаленные результаты лечения нередко неудовлетворительные (Kaufman и соавт., 1968). Более эффективно при фиброзно-мышечном стенозе замещение или обходное шунтирование пораженного сегмента артерии собственной веной или артерией.
Техника операций аорто-почечного шунтирования заключается в следующем. После выделения и ревизии аорты и почечной артерии выбирают наиболее удобный участок последней для наложения анастомоза дистальнее места сужения. Анастомоз шунта с почечной артерией выполняют конец в конец, а при малом диаметре артерии или поражении ее вплоть до места деления на ветви первого порядка — конец в бок.
При удовлетворительном состоянии стенки без выраженного истончения ее может быть использовано для наложения анастомоза постстенотическое расширение артерии. Для шва целесообразно использовать тонкие нити (6—0). После наложения анастомоза с почечной артерией пережимают шунт вблизи анастомоза, включают кровоток по почечной артерии и приступают к наложению анастомоза с аортой. С этой целью на аорту накладывают сосудистый зажим для бокового отжатия ее ниже почечных артерий.
При двустороннем поражении почечных артерий операцию можно выполнить в один этап, используя бифуркационный протез (Б. В. Петровский, В. С. Крылов, 1968).
«Хирургия аорты и магистральных сосудов», А.А.Шалимов
Патогенез синдрома вазоренальной гипертонии при окклюзионных поражениях почечных артерий включает в себя сложный комплекс гуморальных механизмов, многие звенья которого в значительной степени остаются неясными. Пусковым механизмом развития гипертензии является ишемия почечной паренхимы или же, по мнению некоторых авторов (Г. Г. Арабидзе, 1971; ТоЫап, 1960, и др.), снижение пульсового и перфузионного давления вследствие стеноза или окклюзии…

Выбор варианта операции определяется в первую очередь характером, локализацией и протяженностью поражения почечной артерии. Большое значение имеет личный опыт оперирующего хирурга. Эндартериэктомию применяют при ограниченных атеросклеротических сужениях почечных артерий, обычно в проксимальной их части. Применяют два основных метода: прямую открытую эндартериэктомию с пластикой почечной артерии венозной заплатой; чрезаортальную эндартериэктомию. При первом способе после бокового отжатия…
Вазоренальная гипертония не имеет типичной клинической картины и по своим проявлениям мало отличается от гипертонической болезни. Жалобы больных сводятся к головной боли, головокружению, боли в области сердца, одышке, утомляемости, боли в области поясницы. Нередко высокое артериальное давление выявляют случайно при отсутствии существенных жалоб, что является весьма характерным для вазоренальной гипертонии. При гипертонической болезни значительно раньше…
Доступ к почечной артерии осуществляют путем торакофренолюмботомии по X межреберью со стороны поражения. Мобилизуют почечную артерию на всем протяжении до ворот почки с тем, чтобы она была достаточно мобильной в операционной ране. Выделяют брюшную аорту и под нее подводят держалки дистальнее и проксимальнее места отхождения почечной артерии. Для лучшего доступа к боковой поверхности аорты перевязывают…
Данные о частоте выслушивания систолического шума при стенотическом поражении почечных артерий разноречивы. Аускультацию лучше выполнять натощак в эпигастральной области и в обоих подреберьях. Мы также записываем фонограмму шума. Систолический шум в этой области может быть связан со стенозом чревной и верхней брыжеечной артерий, а также с атеросклеротическим поражением аорты. С другой стороны, у больных повышенного…
Post Views:
46
Источник
В случае развития патологического почечного заболевания или при камнях в почках, а также механических повреждениях органа требуется операция стентирования почек. Стент в почке поможет восстановить функциональность органа. Существуют определённые показания для проведения подобной операции. Также могут использоваться разные методики стентирования у разных возрастных групп. Мы расскажем, как проходит процедура, каковы послеоперационные осложнения, и как должен вести себя больной после установки стента.
Разновидности стентирования
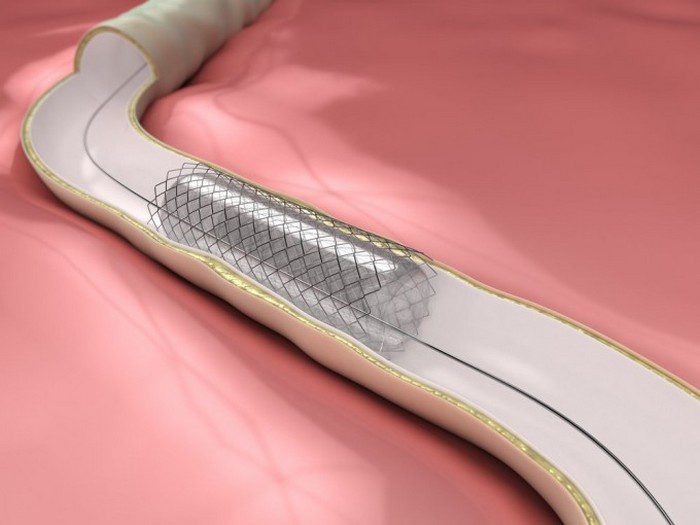 Стентирование почки – это малоинвазивное оперативное вмешательство, которое проводится под наркозом и в процессе которого в почку устанавливается специальный стент
Стентирование почки – это малоинвазивное оперативное вмешательство, которое проводится под наркозом и в процессе которого в почку устанавливается специальный стент
Стентирование почки – это малоинвазивное оперативное вмешательство, которое проводится под наркозом и в процессе которого в почку устанавливается специальный стент. При этом могут использоваться разные виды анестезии. Какую из них выбрать, врач решает индивидуально в зависимости от возраста и состояния пациента. Если подобное оперативное вмешательство делают у ребёнка, используется только общая анестезия.
Стентирование почек проводится при закупорке мочеточника конкрементами или другими образованиями. Иными словами, поскольку почечные конкременты могут вызвать закупоривание отверстий мочеточника, перед тем как проводится удаление камней из почек, устанавливают стент.
Существуют следующие виды стентирования почек:
- Ретроградный способ подразумевает введение трубки через мочевой пузырь.
- При антероградном способе введение катетера и присоединение нефростомы происходит через отверстие в брюшной полости.
- Стент может устанавливаться в почечную артерию.
Почечная артерия стентируется в случае её сужения, что приводит к повышению артериального давления, которое не лечится медикаментозно. При этом сначала нужно ввести стент, который находится в сжатом виде. После этого при помощи ангиографии проверяют, попал ли он в место стеноза артерии. При подтверждении правильности размещения стента его раскрывают при помощи высокого давления.
К преимуществам стентирования можно отнести малоинвазивность способа. То есть не нужно делать открытую операцию и повреждать ткани и мышцы. Операция позволяет избежать опасных последствий заболевания и повысить эффективность медикаментозной терапии.
Важно: к недостаткам стентирования можно отнести развитие рестеноза, то есть повторное сужение мочеточника, в котором установлен стент, но в другом месте. Для минимизации таких осложнений используют стент, покрытий лекарственным веществом. В этом случае риск сужения минимальный.
Показания и противопоказания
 Установка стента в почки проводится в случае стеноза органа, который вызывает стойкое повышение АД
Установка стента в почки проводится в случае стеноза органа, который вызывает стойкое повышение АД
Установка стента в почки проводится в следующих случаях:
- Стеноз артерий почек, который вызывает стойкое повышение АД, не купируемое медикаментами.
- Стент может устанавливаться в молодом возрасте при повышенном давлении, которое наблюдается на фоне патологической почечной недостаточности.
- Если на почках или мочеточнике есть рубцы или спайки после травм, хирургических операций или воспалительных заболеваний.
- Перед тем, как удалить камни из почек методом литотрипсии (дробления камней) устанавливают стент. Он не даст частицам измельчённых конкрементов забить протоки органа и мочевые пути. Благодаря стенту после операции литотрипсии проще вывести осколки конкрементов и мелкий камень из почек.
- Стент может устанавливаться при доброкачественных или злокачественных новообразованиях органа, а также при поражении его метастазами.
- Лимфомы почек.
- Если используются эндоскопические способы удаления камней из почек.
- При проведении полостной хирургической операции на органах брюшной полости.
- Стентирование может проводиться при использовании радиологической терапии органов, расположенных в брюшной полости.
- Иногда такая процедура нужна при тяжёлых инфекционных поражениях органа.
К противопоказаниям данной процедуры можно отнести следующее:
- патологии дыхательной системы;
- серьёзные поражения артерий почек;
- почечная недостаточность;
- нарушение свёртываемости крови;
- аллергические реакции на медикаменты, используемые при стентирования почки.
Особенности стентирования во время беременности
 Мочекаменная болезнь, как и воспалительные заболевания почек, может поражать женщин во время беременности
Мочекаменная болезнь, как и воспалительные заболевания почек, может поражать женщин во время беременности
Мочекаменная болезнь, как и воспалительные заболевания почек, может поражать женщин во время беременности. Однако никакие методы удаления камней из почек не могут использоваться во время беременности. Но если у женщины в интересном положении забился конкрементом мочеточник, то это может угрожать не только нормальному течению беременности, но и жизни её и плода.
Поскольку удаление камня во время беременности провести нельзя, устанавливается стент. Благодаря этой процедуре можно избежать всевозможных осложнений у матери и нерождённого ребёнка и довести беременность до срока природных родов.
По завершении беременности после родоразрешения выполняют удаление стента из почки и начинают медикаментозное лечение почечного заболевания либо удаляют камень подходящим методом. Данную медикаментозную терапию и операцию проводить до родов опасно, поскольку даже на сроке 36 недель и более сохраняется вероятность развития патологий у плода.
Особенности стентирования
 Вся хирургическая процедура контролируется посредством рентгена через монитор компьютера
Вся хирургическая процедура контролируется посредством рентгена через монитор компьютера
Перед тем, как убрать камни из почек, установить стент или начать медикаментозное лечение почечной патологии, больной должен пройти полное лабораторное и инструментальное обследование. При наличии воспалительного процесса в органе показана антибактериальная терапия. Стентирование выполняется под общим наркозом. При этом оперативное вмешательство проходит по ретроградной методике. Чтобы рассмотреть устье мочеточника, в мочевой канал вводится цитоскоп. После этого в просвет протока вводится и закрепляется стент. Затем врач удаляет цитоскоп.
Вся хирургическая процедура контролируется посредством рентгена через монитор компьютера. Чтобы уточнить положение трубки, по завершению операции делают снимок, на котором хорошо будет видно расположение стента.
Иногда чтобы убрать камни в почках или провести стентирование, используют антероградный способ. В этом случае вся процедура выполняется через прокол в поясничном отделе и установленную в него нефростому. Операция без осложнений продолжается не более получаса. Для контроля состояния больного первые сутки после оперативного вмешательства он остаётся в стационаре под наблюдением врача, а потом отпускается домой.
Последствия
 После установки стента и в случае продвижения камня из почки в первый день у больного может появиться боль внизу живота
После установки стента и в случае продвижения камня из почки в первый день у больного может появиться боль внизу живота
После установки стента и в случае продвижения камня из почки в первый день у больного могут появиться следующие неприятные состояния:
- болезненность процесса мочеиспускания;
- частые позывы к опорожнению мочевого пузыря;
- в моче могут присутствовать сгустки крови;
- болезненность нижней части живота;
- боль в процессе полового акта.
При правильно подобранной послеоперационной терапии все неприятные симптомы проходят за 2-3 дня. Если использовался некачественный стен (из низкопробных материалов), то велика вероятность возникновения всевозможных воспалительных процессов. Также негативные последствия операции могут быть при неверной установке стента или врачебной ошибке.
Осложнения
 Среди возможных осложнений стентирования можно назвать ухудшение самочувствия
Среди возможных осложнений стентирования можно назвать ухудшение самочувствия
Среди возможных осложнений стентирования можно назвать следующее:
- Пузырно-мочеточниковый рефлюкс – это обратное поступление мочи из мочевого пузыря в мочеточник и почки. Симптомы этого состояния:
- тяжесть и боль в нижней части живота;
- тёмная мутная моча;
- боль во время мочеиспускания, которая отдаёт в поясницу;
- отёки;
- слабость;
- ухудшение общего самочувствия;
- повышение температуры тела.
- Если в месте проведения оперативного вмешательства начинается инфекционно-воспалительный процесс, то он проявляется следующими симптомами:
- повышение температуры;
- мутная тёмная моча с примесью гноя и крови;
- болезненность процесса мочеиспускания.
- Если стент был установлен неправильно или выполнен из некачественного материала, то в месте его установки развивается отёк, начинается воспалительный процесс, к которому присоединяется бактериальная инфекция.
- Ещё одним осложнением может быть разрыв мочеточника. При этом больной ощущает резкую боль, в моче присутствует кровь.
- Если стент плохо закреплён, он может перемещаться по мочевыводящим путям.
- Стент может забиться частицами мочи, которые могут собираться на внутренней поверхности трубки.
- Материал трубки может быть повреждён агрессивной средой мочи.
- Из-за оперативного вмешательства может развиться воспаление мочевыводящего канала.
Стоит знать: у человека, занимающегося спортом и ведущего активный образ жизни, есть риск смещения стента.
Когда первопричина заболевания (камни, опухоль или воспаление) устранена, и орган готов полноценно выполнять свои функции, стент можно удалять. Его снимают под местным наркозом. Для этого в уретру вводится цитоскоп, обработанный специальным гелем. Когда цитоскоп доходит до стента, он захватывает его и выводит наружу.
Источник