Сильный вагинальный кандидоз лечение

Вагинальный кандидоз, или простым языком молочница, является довольно распространенным заболеванием женской половой сферы. В нашей статье мы рассмотрим, какие способы лечения этого неприятного состояния существуют, а также возможные меры профилактики.
Многие из нас слышали о молочнице, и примерно 3 женщины из 4 хоть раз в жизни сталкивалась с этой проблемой. Что же она из себя представляет?
Вагинальный кандидоз — это грибковая инфекция, при котором чаще всего происходит безвредное заселение влагалища дрожжевыми грибками (в более чем 90% — рода Candida albicans) в результате ослабления защитной функции организма. Наряду с С.albicans реже заражение могут вызывать Candida glabrata и Candida tropicalis.
По статистике, примерно каждая пятая женщина, а среди беременных — каждая третья, в репродуктивном возрасте заселена во влагалище дрожжевыми грибками. Напротив, у девочек до полового созревания это встречается реже, поскольку они находят здесь неблагоприятную для себя среду обитания.
Кандидоз генитальной области встречается как у женщин, так и мужчин, и передается прежде всего при незащищенном половом контакте. При этом у мужчин затронуты головка пениса и крайняя плоть, что зачастую приводит к развитию баланита.
У мужчин и женщин грибы часто заселяют кожу гениталий и их слизистую оболочку, не вызывая никаких неприятных симптомов и входят в состав нормальной микрофлоры. Это обусловлено тем, что они способны существовать с другими микроорганизмами в состоянии естественного равновесия и контролируются работой иммунной системы.
Каковы причины вагинального кандидоза?
Как мы уже отмечали, основной причиной в нашем случае являются дрожжевые грибы, такие как Candida albicans, реже- Candida glabrata, Candida tropicalis, Candida crusei и Candida parapsilosis, которые любят теплую и влажную среду. К слову, последние 4 возбудителя встречаются чаще у представительниц негроидной расы и жительниц Средиземноморья и Ближнего Востока, что связано с особенностями микробиоценоза слизистых оболочек и кожи, а также с питанием и средой обитания. При неблагоприятных условиях они образуют споры, что помогает им пережить опасность, не создавая никаких проблем.
Грибы заселяют либо непосредственно кожу и слизистую оболочку влагалища, полости рта или желудка, реже кишечника. Они существуют там с другими микроорганизмами в состоянии естественного равновесия.
Естественную защиту внутренних половых органов обеспечивают не только гуморальные факторы (белки крови), но и собственная нормофлора: преобладание лактобактерий подавляет рост дрожжевой микрофлоры. Молочнокислые бактерии производят мочевую кислоту, из-за чего среда становится кислая. Величина pH лежит в пределах 4,5. Наряду с нормальной работой иммунной системы. Это удерживает непрошенных соседей от того, чтобы они начали усиленно размножаться.
Тем не менее существует ряд факторов, которые могут привести к тому, что естественная среда может измениться. Это приведет к тому, что Candida могут начать активно размножаться. Нарушение микрофлоры из-за травмы, приема лекарств, а также при нарушении гигиены, позволяет кандидам интенсивно размножаться.
Оседая на стенках полового тракта, они травмируют эпителий и плотно спаиваются со слизистой. Продукты их жизнедеятельности закисляют среду и раздражают чувствительные нервы. При попадании этих продуктов в кровь запускается иммунная реакция, проявляющаяся воспалением. При чрезмерном иммунном ответе возникают аллергические реакции, которые ухудшают симптомы .
Результатом поражения кандидами становятся белые выделения, напоминающие творожные хлопья, состоящие из слущенного эпителия, слизи и самих грибков, а также набор легко узнаваемых симптомов.

Выделяют следующие факторы, которые могут спровоцировать развитие инфекции:
- прием антибиотиков. Наряду с болезнетворными бактериями они могут уничтожить и полезные их представители, такие, как молочнокислые бактерии, что приводит к чрезмерному размножению дрожжевых грибов. Является основным фактором риска развития кандидоза.
- изменение гормонального фона, прежде всего повышенные уровня эстрогенов, может повлиять на микрофлору. Это может произойти во время беременности, в результате приема противозачаточных средств, а также при проведении заместительной гормональной терапии.
- обменные нарушения, например, сахарный диабет или синдром Кушинга,
- различные болезни, ослабляющие иммунную систему: например, ВИЧ,
- лекарства, подавляющие работу иммунной системы (иммуносупрессоры) или препараты кортизона,
- чрезмерная гигиена генитальной области может изменить естественную микрофлору половых органов и снизить ее защитную функцию,
- неудобная и тесная одежда, синтетические материалы способствует созданию благоприятных условий для развития кандид,
- незащищенный сексуальный контакт,
- стресс,
- беременность. Здесь затронута почти каждая третья женщина.
Каковы симптомы?
При нарушении естественного равновесия в микрофлоре влагалища дрожжевые грибы начинают активно размножаться, что приводит к воспалению и в, большинстве случаев, наружных половых органов с характерной симптоматикой:
- зуд и жжение в вульве,
- белесые или кремовые творожистые выделения из половых путей,
- неприятный запах в области гениталий,
- покраснение, иногда сухость и эрозирование кожи лобка и промежности,
- боль при сексе,
- шелушение кожи и прыщи в паховой области,
- болезненное мочеиспускание.
Примерно у 10% заболевших женщин болезнь переходит в хроническую стадию, когда рецидивы могут происходить более 4 раз в год.
Симптомы могут усиливаться после тепловых процедур, в жаркую погоду, при долгом сидении.
В зависимости от вида возбудителя, жалобы могут варьироваться и зуд может встречаться примерно у половины из всех заболевших женщин.
При этом преобладают кремовые творожистые выделения из половых путей. Это явление часто бросается в глаза женщинам несмотря на то, что при здоровой микрофлоре также часто отмечаются выделения, но они молочного цвета и не имеют запаха.
Если Вы обнаружили у себя эти неприятные симптомы или они часто повторяются, нужно обязательно обратиться к врачу-гинекологу, особенно, если Вы беременны!
Диагностика.
Молочницу, как и любое другое заболевание, выявляют на основании существующего алгоритма:
1.Опрос пациентки: врач выясняет жалобы, когда впервые появились и встречались ли ранее, чем пробовали лечить, были ли раньше воспалительные или другие болезни половых органов, день последней менструации и ее характер, переносила ли накануне пациентка какие-нибудь заболевания или оперативные вмешательства и принимала ли антибиотики, какие есть сопутствующие проблемы и какие лекарства принимает, отягощен ли аллергоанамнез.
2.Осмотр пациентки: врач проводит двуручное вагинальное исследование и осмотр в зеркалах. При осмотре врач обнаруживает покраснение и отечность слизистой оболочки влагалища, бело-серые налеты на его складках, в 70% случаев обнаруживаются творожистые выделения. При окрашивании раствором Люголя выявляется выраженный сосудистый рисунок и мелкоточечные вкрапления.
3. Лабораторная диагностика:
- микроскопия мазка: в 75% обнаруживают поражение в виде нитей и округло-овальных делящихся клеток.
- бактериальный посев выделений на питательную среду: выявляются блестящие выпуклые колонии округлой формы. Определяют возбудитель-виновник и его чувствительность к антибиотикам.
- ПЦР-диагностика и ИФА на предмет выявления инфекций, передающихся половым путем.
- общий анализ крови и мочи, биохимический анализ крови, мазок из уретры, анализ кала на дисбактериоз, анализ крови на глюкозу, УЗИ органов малого таза назначаются дополнительно при наличии затруднений в постановке диагноза.
Выделяют 4 формы заболевания:
- Острый. Для него характерны обильные выделения, зуд, боль, жжение. Яркие клинические проявления сохраняются до недели, затем постепенно стихают. Симптомы общей интоксикации отсутствуют, температура нормальная.
- Хронический – болезнь возвращается при наличии благоприятствующих факторов, но протекает не столь бурно, часто бессимптомно. Может осложняться присоединением вторичной инфекции, так как слизистая постоянно травмируется воспалением. Тяжело протекает при сахарном диабете, лейкозах.
- Рецидивирующий – чередование обострений (более 4-х в год) и ремиссий.
- Носительство – кандиды постоянно живут на слизистой, но не размножаются, так как подавляются нормофлорой и факторами иммунной защиты. Но при этом легко передаются партнеру при незащищенном сексе.
Женщины с сахарным диабетом должны постоянно контролировать уровень сахара в крови: повышенные его значения создают благоприятные условия для размножения дрожжевых грибов.
Можно ли провести самостоятельный тест?
Очень важно, особенно для беременных женщин, выявить кандидоз как можно раньше. Ведь как бактериальный вагиноз, так и молочница могут нести опасность для плода. Бактерии восходящим путем могут попасть в полость матки и вызвать преждевременные роды или инфицирование ребенка.
С целью раннего выявления инфекционного процесса в аптеках можно встретить тестовые полоски, которые определяют изменение величины pH внутренних половых органов. Однако необходимо учитывать, что некоторые факторы, например, сексуальный контакт, могут изменять величину pH. Если значение pH повышено, беременные должны обязательно посетить врача!
Внимание: некоторые грибы могут размножаться также при нормальной величине pH, поэтому тест полностью не исключает грибковое поражение влагалища.
Как лечить молочницу?
Терапевтические мероприятия включают в себя назначение антимикотических средств вагинально и/или перорально, устранение провоцирующих факторов. Выбор препаратов для лечения молочницы, а также его продолжительность, определяет врач-гинеколог.
В зависимости от сложности протекающего процесса или его хронизации применяются разные подходы. Чаще всего применяется местное лечение, но в тяжелых формах возможно системное (внутривенное, пероральное) назначение препаратов.
Наиболее часто рекомендуемые препараты:
1. Противогрибковые препараты (антимикотики): применяются препараты имидазолового и триазолового ряда, тормозящие рост и размножение бактерий.
- клотримазол: применяется в виде мази или интравагинальных таблеток, реже-раствора. Назначается по 1 таблетке 1раз в день на ночь внутривлагалищно, гениталии и промежность смазывают кремом, иногда проводят орошение 1% раствором мочеиспускательного канала. Курс лечения составляет 6-7 дней.
- миконазол: назначается по 1 вагинальной свече перед сном, курс составляет 14 дней.
- эконазол: назначается по 1 пессарию в задний свод влагалища перед сном, срок применения — 3 дня. При необходимости курс повторяют через неделю.
- нистатин: назначается в виде вагинальных глобулей по 250 000 или 500 000 ЕД вагинально 2 раза в день в течение 10-14 дней.
- натамицин (Пимафуцин): назначается по 1 свече 1 раз в день перед сном, курс составляет 3-6 дней. После исчезновения симптомов рекомендуется продолжать еще 2-3 дня.
- флуконазол (Дифлюкан): назначается в капсулах в дозировке 0,15г однократно, при хронической форме — 0,15г 1 раз в месяц в течение 4-6 месяцев. В тяжелых случаях флуконазол может применяться в виде таблеток в дозировке 150 мг 1 раз в день в течение 7-14 дней.
- циклопироксоламин (Батрафен): назначается в виде вагинального крема 5г 1 раз в сутки перед сном, длительность применения — не более 14 дней. Снаружи смазывают кремом при помощи ватного диска.
- фентиконазол (Ломексин): капсулу вводят глубоко во влагалище в положении лежа перед сном, при необходимости процедуру повторяют через 3 дня. Крем интравагинально вводится через аппликатор перед сном в положении лежа однократно или с интервалом 12 часов.
- амфотерицин В: назначается при тяжелом течении заболевания в виде внутривенных инфузий в дозировке 250 Ед/кг 2-3 раза в неделю, препарат вводится в течение 4-6 часов с интервалом между введениями не менее 24 часа. Также применяют мазь, которую наносят тонким слоем 1-2 раза в день.
2. Дезинфицирующие средства местного действия:
- повидон йод: по 1 свече 1-2 раза в день в течение 14 дней.
- хлоргексидин: вводят 5-10мл в область поражения в течение 10 дней.
- отвар ромашки: 200 мл раствора набирают в спринцовку и производят процедуру в положении лежа на спине в несколько этапов. В общей сложности это занимает 10-15 минут.
При легкой и средней степени тяжести применяют местное лечение. При тяжелом поражении прибегают к применению внутривенных и таблетированных форм.
При хронической рецидивирующей форме кандидоза также показано системное лечение с помощью таблетированных и внутривенных форм противогрибковых препаратов. При своевременно начатой терапии симптомы исчезают зачастую через несколько дней.
На сегодняшний день не требуется параллельное лечение партнера при остром вагинальном кандидозе.
Но тем не менее, при хроническом рецидивирующем процессе лечение партнера может проводиться, чтобы избежать риска взаимного заражения.
На данный момент эффективность излечения с помощью препаратов с молочнокислыми бактериями оспаривается. Домашние средства могут облегчить симптомы на короткое время. Но при этом зачастую нормальная кислая величина pH, при которой нормально разрастаются палочки Додерляйна, не достигается и кандидоз остается дальше или переходит в хроническую форму.
Использование трехкомпонентной вакциной с убитыми, инактивированными частицами 8 специфических штаммов лактобактерий (название фирмы “Gynatren”) не имеет никаких методически приемлемых исследований, подтверждающих ее пользу.
Опасна ли молочница для беременных?
Беременность способствует нарушению гормонального баланса в организме женщины и росту дрожжевых грибов во влагалище. Примерно у 30% будущих матерей находят их в генитальной области в конце беременности. При отсутствии лечения и естественных родах в 80% случаев они попадут на кожу новорожденного ребенка и затем — в организм ребенка. Поэтому очень важно пролечить мать. Недоношенные дети могут заболеть даже кандидозным сепсисом (примерно 4%), который может быть смертелен.
Примерно с 2004 года появились первые указания на связь между вагинальным кандидозом и преждевременными родами.
До сих пор профилактика во время беременности не проводится в плановом порядке, а носит рекомендательный характер. Для этого гинеколог на 34-й неделе беременности берет мазки на наличие заражения независимо от того, предъявляет женщина жалобы или нет. При подтверждении их в мазках назначается местное лечение антимикотическими препаратами преимущественно имидазолового ряда, для этого лучше всего подходят клотримазол, эконазол, миконазол и фентиконазол. Они являются достаточно эффективными и могут применяться во всех триместрах беременности. Пероральные и внутривенные средства во время беременности не назначаются.
Новорожденным детям, а также недоношенным с массой тела менее 1500г и с кандидозным поражением ротовой полости и желудочно-кишечного тракта проводят терапию системными антимикотиками (в виде таблеток или внутривенных инфузий), например, нистатин.
Профилактика молочницы.
Несмотря на то, что заболевание в основном проявляется при снижении защитных сил организма, соблюдение ряда профилактических мероприятий поможет предотвратить патогенный рост дрожжевых грибов и предотвратить его развитие:
- отказ от чрезмерной или плохой интимной гигиены, приводящей к нарушению кислой pH среды,
- недопущение попадания во влагалище мыла, геля для душа, лосьона для тела, ароматических добавок для ванны, интимного жидкого моющего средства. Попавшие на слизистую оболочку моющие средства изменяют pH до щелочной или слабокислой, что ухудшает естественный защитный барьер и способствует микробному заселению. Специальные моющие средства для интимной области на основе молочной кислоты с величиной pH 3,5, которая при применении увеличивается до 4-4,5, подходят для интимной гигиены.
- применение белья из материалов, которые позволяют коже дышать: хлопок, шелк или вискоза. Отказ от синтетических материалов, которые способствуют повышению влажности в интимной зоне, что благоприятствует росту микробов.
- применение вводимых во влагалище противозачаточных средств (спермициды), смазочные средства (лубриканты), тампоны могут раздражать слизистую оболочку и делать ее более восприимчивой к заселению микробов.
- соблюдение правила гигиены интимной области. После посещения туалета вытираться нужно по направлению спереди-назад, что помогает предупредить занесение их из прямой кишки в вульву.
- при поражении генитальной области нижнее белье и полотенце должны меняться раз в день и стираться при температуре 70С,
- нельзя использовать чужое белье и полотенце, средства интимной гигиены,
- презерватив во время секса поможет избежать заражения от полового партнера, за исключением орогенитального контакта.
В большинстве случаев инфекция Candida не опасна для здоровья. Однако в 5-10% она может перейти в хроническое состояние.
Слишком раннее прекращение лечения будет причиной его неэффективности. У сильно невосприимчивых, ослабленных женщин при определенных обстоятельствах кандидоз может распространяться и на другие органы и системы, что случается, однако, довольно редко.
Берегите себя и будьте здоровы!
Вконтакте
Google+
Одноклассники
Источник
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
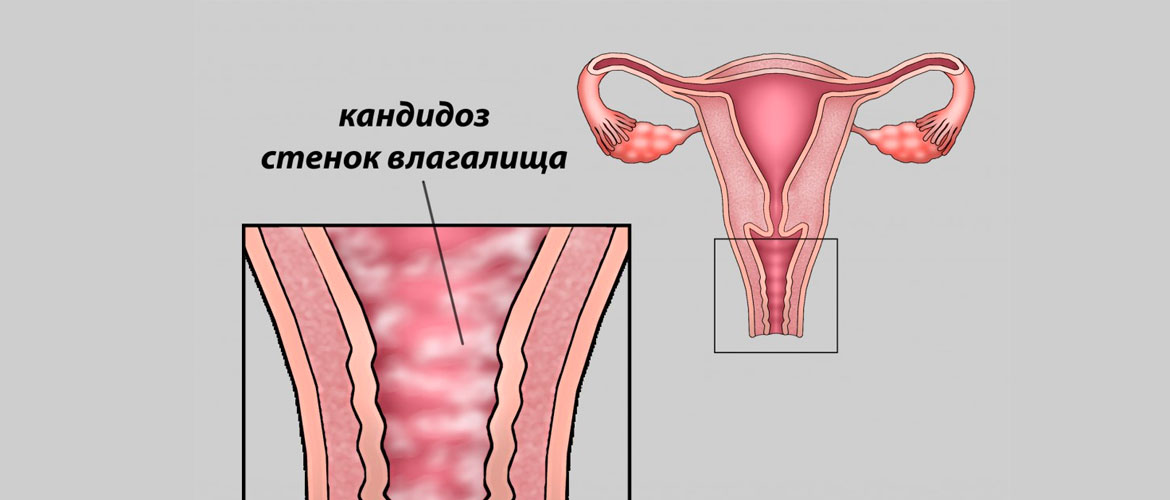
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.
В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения ант?


