Симптом щеткина блюмберга при колите
Симптом Щёткина-Блюмберга – это один из основных признаков раздражения брюшины, определяемый при пальпации живота. В 75% случаев он указывает на острую хирургическую патологию, при которой необходима операция. Этот симптом в начале ХХ века практически одновременно описали двое учёных: немецкий врач Блюмберг и русский акушер Щёткин.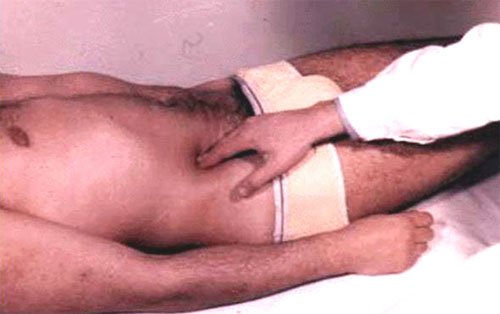
Методика определения
Всем пациентам с жалобами на боли в животе обязательно проводят пальпацию передней брюшной стенки с определением симптома Щёткина-Блюмберга.
-
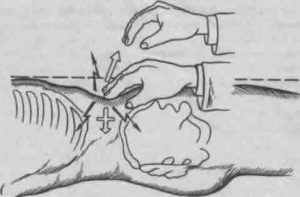 осмотр проводят на твёрдой кушетке без подушки;
осмотр проводят на твёрдой кушетке без подушки; - пациента просят лечь на спину, согнуть ноги в коленях и постараться расслабиться;
- дышать нужно неглубоко, ровно, спокойно, так как при глубоком дыхании усиливается напряжение мышц живота;
- врач начинает пальпацию с наименее болезненных участков, определяет самую чувствительную область;
- затем медленно, аккуратно надавливает на живот в зоне наибольшей болезненности в течение 2-3 секунд и резко убирает руку.
Оценка результата
Возможны следующие варианты:
- Симптом положительный – в момент отнятия руки боль в животе резко усиливается. Пациенты иногда даже вскрикивают. Такая реакция означает раздражение брюшины. Вероятно острое хирургическое заболевание. Пациента обязательно госпитализируют, для уточнения диагноза проводят дополнительное обследование.
- Симптом отрицательный – при отнятии руки интенсивность болевых ощущений не меняется. Данных за острую хирургическую патологию нет.
- Сомнительный результат – пациент не может чётко определить, усилилась боль или нет. Сомнительный симптом Щёткина Блюмберга бывает при избыточном весе, асците (скоплении жидкости в брюшной полости), сильном напряжении мышц живота, а также в поздней стадии перитонита из-за гибели нервных окончаний брюшины.
Основные заболевания
Брюшина – это тонкая оболочка, выстилающая стенки и органы брюшной полости изнутри. При воспалении, повреждении, перфорации какого-либо органа в патологический процесс вовлекается и брюшина, развивается перитонит. Из-за раздражения нервных рецепторов возникают сильные боли в животе, становится положительным симптом Щёткина.
-
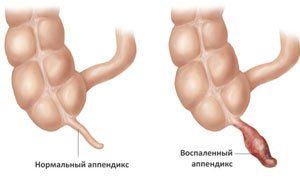 Аппендицит – самая частая причина перитонита; инфекция с изменённого червеобразного отростка распространяется на брюшину.
Аппендицит – самая частая причина перитонита; инфекция с изменённого червеобразного отростка распространяется на брюшину. - Острый калькулёзный холецистит – воспаление желчного пузыря, связанное с желчекаменной болезнью.
- Заболевания поджелудочной железы – острый панкреатит (воспаление), кисты и некроз.
- Прободная язва 12-перстной кишки и желудка – образование сквозного отверстия на месте язвенного дефекта. Излитие желудочного или кишечного содержимого в брюшную полость приводит к перитониту.
-
 Патологические процессы в кишечнике – воспаление и перфорация дивертикулов толстой кишки, перфорация язв и опухолей, острая непроходимость кишечника.
Патологические процессы в кишечнике – воспаление и перфорация дивертикулов толстой кишки, перфорация язв и опухолей, острая непроходимость кишечника. - Травматическое повреждение – ножевые и огнестрельные ранения, закрытые травмы живота при ДТП, падении, ударах.
- Гинекологические заболевания – гнойное воспаление маточных труб, разрыв кисты яичника, внематочная беременность.
- Забрюшинный воспалительный процесс – при нагноении околопочечной и тазовой клетчатки может поражаться и брюшина.
- Послеоперационный перитонит – инфицирование и механическое повреждение брюшины во время операции, перфорация матки при аборте.
- Псевдоабдоминальный синдром – боли в животе и симптомы раздражения брюшины, не связанные с патологией органов брюшной полости. Описано более 70 заболеваний, вызывающих этот синдром. Самые частые из них: пневмония с вовлечением плевры, инфаркт миокарда, переломы ребёр, сахарный диабет, тяжёлая почечная недостаточность.
При воспалении какого-либо органа симптом Щёткина-Блюмберга определяется локально, т.е. только в его проекции: например, при аппендиците – справа снизу, при холецистите – в правом подреберье. При разлитом перитоните, вызванном перфорацией кишечника или желудка, поражается вся брюшина, и живот будет болезненным во всех отделах.
Дальнейшая диагностика
Пациенты с болями в животе и положительным или сомнительным симптомом Щёткина-Блюмберга обследуются в хирургическом стационаре. План мероприятий зависит от предварительного диагноза, который ставят после подробного расспроса и осмотра.
Методы диагностики
-
 Общий анализ крови – резко увеличено количество нейтрофильных лейкоцитов, СОЭ, при кровотечении снижен гемоглобин и число эритроцитов.
Общий анализ крови – резко увеличено количество нейтрофильных лейкоцитов, СОЭ, при кровотечении снижен гемоглобин и число эритроцитов. - Биохимия крови – повышение С-реактивного белка, фибриногена, сиаловых кислот.
- Общий анализ мочи – выявляют лейкоциты, клетки эпителия, белок.
- Анализ мочи на амилазу – уровень амилазы повышается при остром воспалении поджелудочной железы.
- УЗИ органов брюшной полости и малого таза – выявляют камни в желчном пузыре, почках, кисты, абсцессы, опухоли, жидкость в брюшной полости.
-
 Обзорная рентгенограмма живота – определяют наличие газа в брюшной полости при перфорации органа, уровни жидкости при кишечной непроходимости.
Обзорная рентгенограмма живота – определяют наличие газа в брюшной полости при перфорации органа, уровни жидкости при кишечной непроходимости. - Диагностическая лапароскопия – малоинвазивное хирургическое вмешательство, осмотр брюшной полости изнутри с помощью видеооборудования. Проводят, когда не получается установить диагноз другими методами.
- Консультация специалистов по показаниям: терапевта, гинеколога.
Дифференциальная диагностика основных заболеваний
| Заболевание | Локализация боли при симптоме Щеткина-Блюмберга | Другие диагностические критерии |
| Аппендицит | правая подвздошная область |
|
| Холецистит | правое подреберье |
|
| Панкреатит | левое подреберье, эпигастральная область |
|
| Перфорация язвенного дефекта желудка или 12-перстной кишки | весь живот |
|
| Внематочная беременность | весь живот |
|
После постановки диагноза определяют тактику лечения. Если положительный симптом Щёткина-Блюмберга связан с острым хирургическим заболеванием, выполняют операцию.
Источник
Основными симптомами хронического колита являются:
1. Нарушения стула (неустойчивый стул, запоры, поносы).
2. Вздутие, урчание, переливания в животе.
3. Боли (спастического характера, иногда тупые, ноющие, в нижней половине живота и в области фланков, реже — в левом подреберье); возможны тенезмы, связанные с дисфункцией анального сфинктера.
Расстройство стула обусловлено нарушениями всасывающей и секреторной функций кишечника и его перистальтики: при спастических запорах удлинен период покоя между перистальтическими волнами, при диарее — укорочен. Метеоризм возникает из-за нарушения перистальтики и повышенного газообразования в кишечнике вследствие изменения ферментативных процессов. Боли связаны чаще всего со спазмом или усилением перистальтики кишечника, а также с чрезмерным скоплением газов в нем при метеоризме.
В зависимости от тяжести течения хронические колиты могут быть подразделены на три основные формы (А.С.Вишневский, 1958):
1. Легкая форма — характеризуется местными проявлениями (диарея, стул с небольшой примесью слизи); периодически эвакуация кала нормализуется, общее состояние больного удовлетворительное.
2. Тяжелая форма — выражены местные и общие симптомы (частый, скудный стул, тенезмы, лихорадка, головные боли, сухость во рту и др. признаки интоксикации), вовлечение в процесс других органов; трудоспособность больного снижена.
3. Колиты, средней тяжести • выражены местные проявления, общие симптомы не выражены, может быть снижение массы тела после обострения.
Чаще всего больные жалуются на различные нарушения стула. Запоры с наличием «овечьего кала» сочетаются с длительной болью в подвздошных областях (признак спастической дискинезии толстой кишки). Нередко запоры чередуются с поносами. Появление поноса может быть спровоцировано погрешностями в диете (употребление жирной или холодной пищи, молока, острых соусов и др.). Понос у больных бывает ежедневным, иногда после каждого приема пищи, при физическом или нервном напряжении, и обычно сопровождается болью из-за усиления перистальтики кишки. Из-за частой дефекации раздражается анальный сфинктер и развивается его спазм.
Характерны внезапно наступающие кишечные кризы, которые проявляются серией неотложных позывов на дефекацию, возникающих чаще рано утром, с выделением вначале нормального или проб-кообразного кала, а вслед за ним все более жидких испражнений, нередко с примесью слизи. Приступы сопровождаются схваткообразной болью в животе, стихающей после опорожнения кишечника. После этого начинается период запоров, продолжающихся нередко несколько дней.
При хроническом колите могут наблюдаться состояния, известные под названием «ложной диареи». При этом гиперсекреция как ответная реакция толстой кишки на скрытый запор приводит к разжижению кала и появлению водянистых испражнений (утренние водянистые поносы без боли в животе).
У большинства больных наблюдается астеноневротический синдром, проявляющийся «уходом в болезнь», слабостью, утомляемостью, головной болью, нарушениями сна.
Похудание при хроническом колите чаще связано с ограничениями в еде из-за боязни кишечных проявлений заболевания или длительного соблюдения слишком строгой щадящей диеты. Такое же алимен-тарное происхождение имеют в большинстве случаев гиповитаминозы и анемия при этом заболевании, другая их причина — бесконтрольный прием антибактериальных препаратов, уничтожающих микрофлору, участвующую в синтезе витаминов.
Однако изменения в общем состоянии больного при хроническом колите могут быть следствием вовлечения в патологический процесс тонкой кишки.
При отсутствии тотального поражения всей толстой кишки (панколит) клиника хронического колита связана с локализацией патологического процесса. В зависимости от преимущественной локализации различают, помимо панколита, сегментарный колит, тифлит, транс-верзит, сигмоидит, проктит (Абасов И.Т., Ногаллер A.M., 1984).
Тифлит (правосторонний колит) — чаще наблюдаются поносы, иногда до 15 раз в сутки, или чередование поносов и запоров; боли в правой половине живота, особенно в правой подвздошной области, нередко иррадирующие в пах, ногу, поясницу. При пальпации определяется болезненность, спазм или расширение слепой кишки, ограничение ее подвижности при сопутствующем перитифлите. Если вовлекаются в процесс мезентериальные лимфоузлы (мезаденит), болезненность при пальпации наблюдается в околопупочной области. Нередко тифлит сочетается с хроническим дуоденитом и хроническим холециститом.
Трансверзит — очень редко наблюдается самостоятельно и чаще бывает при панколите. Характеризуется болями, урчанием, распиранием в средней части живота, появляющимися сразу после еды, чередованием поносов и запоров, иногда императивными позывами к дефекации после еды вследствие гастротрансверзального рефлекса. В ряде случаев наблюдается рефлекторная дисфагия, тошнота, отрыжка. При глубокой пальпации определяется болезненная, расширенная или спазмированная поперечная ободочная кишка.
Анулит — поражение селезеночного изгиба толстой кишки («синдром левого подреберья») — может встречаться самостоятельно, но чаще сопутствует левостороннему колиту. Для этой формы заболевания характерны сильные боли в левом подреберье, нередко иррадирующие в спину и левую половину грудной клетки. Интенсивность, локализация и иррадиация болей часто приводят к ошибочному диагнозу хронического панкреатита. Боли при анулите сопровождаются ощущением распирения, давления в левом верхнем квадранте живота. Иногда появляются рефлекторные боли в области сердца, сердцебиения. Отмечается неустойчивый стул, урчание в левом подреберье. При перкуссии в области левого изгиба ободочной кишки определяется тимпанит, а при пальпации — болезненность.
Левосторонний колит (проктит, сигмоидит, проктосигмоидит) -встречается наиболее часто и проявляется болями в левой половине живота или левой подвздошной области, в прямой кишке; ощущением давления и распирания, иногда ложными позывами с отхождением газов, слизи. Боли усиливаются после акта дефекации, очистительной клизмы. Стул или жидкий, или кашицеобразный, или гетерогенный малыми порциями, несколько раз в день, чаще утром, либо после каждого приема пищи, без чувства полного опорожнения. Могут возникать запоры с тенезмами, «запорные поносы», кал типа «овечьего» с примесью слизи, и, возможно, крови. Сигмовидная кишка спастически сокращена или раздута газами, болезненна, может быть плотной или бугристой из-за каловых масс, что требует исключения опухоли.
При вовлечении в патологический процесс нервных образований брюшной полости (ганглионит) наблюдаются стойкие, ноющие боли в подложечной области и ниже по средней линии, не связанные с приемом пищи, актом дефекации и физическим напряжением. При распространении воспалительного процесса на серозную оболочку (пери-колит) боль усиливается при ходьбе, тряске, акте дефекации, уменьшается в положении лежа. При обследовании выявляется некоторая резистентность мышц брюшной стенки, слабоположительный или сомнительный симптом Щеткина-Блюмберга, разлитая болезненность при перкуссии и пальпации живота.
ДИАГНОСТИКА хронического колита основывается на анамнестических и клинических данных, результатах копрологического и бактериологического исследований кала, данных эндоскопического и рентгенологического исследований.
Хронический колит позволяют предположить перенесенная кишечная инфекция, алиментарные нарушения, лекарственные воздействия и другие этиологические факторы в сочетании с кишечными расстройствами. Диагноз хронического колита ставят только после исключения других органических заболеваний кишечника. Дифференциальная диагностика необходима с хроническим энтеритом, неспецифическим язвенным колитом, болезнью Крона, туберкулезом (особенно при поражении илеоцекальной области), опухолью толстой кишки, спаечной болезнью после аппендэктомии и другими заболеваниями пищеварительной системы. Так, при преобладании запоров необходимо исключить в первую очередь органический стеноз злокачественного происхождения, при преобладании поносов — болезнь Крона, неспецифический язвенный колит.
С этой целью проводят дополнительные лабораторные и инструментальные исследования. Лабораторная диагностика хронического колита включает:
1. копрологическое исследование кала;
2. посев кала на дисбактериоз;
3. посевы желчи и мочи (бактериурия с высевом из мочи кишечной микрофлоры — признак генерализации дисбактериоза).
Копрологическими признаками заболевания являются воспалительные элементы в кале: слизь, лейкоциты, иногда эритроциты. Часто наблюдается копрологический «цекальный синдром» — много йодо-фильной флоры, внутриклеточного крахмала, непереваренной клетчатки. У части больных без признаков энтерита могут наблюдаться элементы колрологического энтерального синдрома — повышенное содержание нейтрального жира, жирных кислот и непереваренных мышечных волокон, что связывают с нарушением моторики кишечника и дисбактериозом. Однако типичным для хронического колита являются воспалительные элементы в кале, а для хронического энтерита -стеаторея и креаторея. При аллергических колитах в кале появляются кристаллы Шарко-Лейдена.
Посев кала позволяет выявить дисбактериоз различного характера и различной степени. Снижается содержание кишечной палочки, би-фидобактерий, появляются микроорганизмы с гемолизирующими свойствами, протей, увеличивается количество дрожжеподобных грибов. В зависимости от характера дисбактериоза различают бродильную и гнилостную диспепсию.
При преобладании в кишечнике бродильных процессов испражнения имеют кислый запах, кал жидкий, пенистый, содержит значительное количество крахмальных зерен, непереваренной клетчатки. Реакция кала кислая. При микросколии мазков, окрашенных раствором Люголя, определяют большое количество крахмальных зерен и пышную йодофильную микрофлору.
Для гнилостной диспепсии характерен жидкий или кашицеобразный стул коричневого цвета со зловонным запахом. Реакция кала щелочная. Микроскопией выявляются остатки непереваренных мышечных волокон.
При рентгенологическом исследовании (ирригоскопии) находят спастическую асимметрическую гаустрацию, прерывистое наполнение и снижение вместимости толстой кишки, уменьшение ампулы прямой кишки и неполное опорожнение кишечника от бариевой взвеси. В процессе ирригоскопии нередко возникает коликообразная боль.
При ректоромано- и колоноскопии выявляют катаральный или ат-рофический процесс, реже — гнойное, фибринозное или язвенное поражение. Слизистая оболочка прямой и толстой кишки гиперемирована, отечна, иногда кровоточит, покрыта слизью, местами спастически сокращана-
Ультразвуковое исследование имеет вспомогательное значение в диагностике ХК, однако в ряде случаев позволяет заподозрить опухоль, туберкулез кишечника, неспецифический язвенный колит. Поражение участка толстой кишки на УЗИ выявляется увеличением толщины стенки (в норме от 2-3 мм до 5-6 мм по данным разных авторов), уменьшением диаметра полости (в норме до 6 см).
Еще по теме КЛИНИКА:
- Скибицкий В.В.. Неотложные состояния в клинике внутренних болезней (клиника, дифференциальная диагностика, лечение), 2011
- ЛЕКЦИЯ № 17. Бронхообструктивный синдром. Клиника, диагностика, лечение. Дыхательная недостаточность. Клиника, диагностика, лечение
- 89.ЗАБОЛЕВАНИЯ ЛЕГКИХ, ВЫЗВАННЫЕ ДЕЙСТВИЕМ ПЫЛЕВОГО ФАКТОРА И ДЕЙСТВИЕМ ХИМИЧЕСКИХ ФАКТОРОВ. ПАТОГЕНЕЗ, КЛИНИКА, ПРИНЦИПЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКА. КЛИНИКА ТОКСИЧЕСКОГО ОТЕКА ЛЕГКИХ, ПРИНЦИПЫ ЛЕЧЕНИЯ
- ЛЕКЦИЯ № 19. Заболевания органов дыхания. Острый бронхит. Клиника, диагностика, лечение, профилактика. Хронический бронхит. Клиника, диагностика, лечение, профилактика
- Клиника
- Клиника
- Клинико – патологоанатомический эпикриз
- Клиника
- Психолог в психиатрической клинике
- КЛИНИКА.
- Клиника
- Клиника
- клиника, лечение
- клиника, диагностика, лечение
Источник
Многие люди считают, что на аппендицит, то есть воспаление червеобразного отростка слепой кишки, указывает только острая боль в животе с правой стороны. Однако этого признака недостаточно: есть другие симптомы, которые имеют более важное диагностическое значение. К ним относятся симптомы Щеткина — Блюмберга и Кохера — Волковича, проверить наличие которых может даже человек без медицинского образования.
Симптоматика аппендицита
Аппендицит может проявляться по-разному в зависимости от анатомических особенностей расположения червеобразного отростка. Он может находиться в забрюшинном пространстве, около печени и даже смещаться в область таза во время беременности. По этой причине ни один врач не может однозначно определиться с диагнозом лишь на основе жалоб на боль в области живота.

Классическими признаками считаются следующие:
- боль в эпигастральной области, которая мигрирует вниз и вправо. Связано это с патогенезом аппендицита и особенностями иннервации червеобразного отростка;
- постепенное нарастание болевых ощущений;
- отсутствие аппетита;
- рвота. Как правило, при аппендиците она возникает один или два раза. При этом тошнота и рвота проявляются после появления боли;
- незначительное повышение температуры (до 37-38°С);
- диарея или частые и болезненные позывы к опорожнению кишечника;
- учащенное мочеиспускание;
- увеличение частоты сердечных сокращений;
- изредка наблюдается повышение артериального давления;
- для детей при аппендиците характерно появление болевых ощущений во время мочеиспускания. Связано это с тем, что воспаленный аппендикс раздражает мочевой пузырь.
Важно! При появлении резкой боли в животе человеку ни в коем случае нельзя давать обезболивающие препараты до врачебного осмотра. Обезболивание может стать причиной стертой клинической картины, что, в свою очередь, приведет к диагностической ошибке, которая может стоить пациенту жизни.
Что такое симптом Щеткина — Блюмберга
Симптом Щеткина — Блюмберга — это явление усиления боли в животе при надавливании и последующем резком отдергивании руки от передней брюшной стенки.
Проявление боли связано с тем, что в воспалительный процесс вовлекается брюшина. При надавливании и отдергивании пальпирующей руки брюшина подвергается сотрясению, в результате чего болевые ощущения резко усиливаются.

Техника определения
Механизм определения симптома Щеткина — Блюмберга при аппендиците следующий:
- рукой медленно надавить на переднюю брюшную стенку (в случае с подозрением на аппендицит давление оказывается на правую подвздошную область). При этом больной ощущает постепенное усиление боли;
- резко отдернуть руку. При этом боль резко усиливается: пациент может вскрикнуть или рефлекторно закрыть живот руками. В случае усиления боли говорят о положительном симптоме. Если после снятия руки интенсивность болевых ощущений не изменилась, симптом считается отрицательным.
Признак может быть сомнительным, если мышцы брюшной стенки пациента сильно напряжены (что нередко бывает при раздражении брюшины вследствие перитонита или аппендицита). Также мешать оценке симптома могут выраженный отек, лишний вес пациента и вздутие живота. В этом случае для определения наличия аппендицита применяются другие методы (рентген, УЗИ, диагностическая лапароскопия и т.д.).
Важно! Проверять признак самостоятельно рекомендуется только в крайнем случае. Связано это с тем, что при отдергивании пальпирующей руки пациент испытывает очень сильную боль. Врач, приехавший на вызов, проверит наличие признака еще раз: подвергать больного человека такому стрессу без каких-либо оснований нежелательно.
Какие заболевания можно диагностировать
Симптом Щеткина — Блюмберга позволяет диагностировать заболевания, связанные с раздражением брюшины. Наиболее выражен он при аппендиците и перитоните, как ограниченном, так и разлитом. Также этот признак проявляется при таких заболеваниях, как перфорация полого органа, панкреатит и т.д.
Точность метода
Назвать метод абсолютно точным нельзя:
- Выявлению признака могут мешать напряжение брюшной стенки и лишний вес пациента.
- При некоторых вариантах расположения аппендикса (например, если он находится в забрюшинном пространстве) симптом при аппендиците может отсутствовать.
- Симптом Щеткина — Блюмберга может быть положительным и при патологиях, не связанных с воспалением брюшины, например, при некоторых формах инфаркта миокарда (в частности, при абдоминальной форме), уремии (интоксикации, возникшей вследствие почечной недостаточности) и т.д.
Что такое симптом Кохера — Волковича
Симптом Кохера — Волковича характерен для острого аппендицита и является достаточно достоверным диагностическим критерием, указывающим на воспаление червеобразного отростка.
Синдром Кохера при остром аппендиците (симптом перемещения болей) — явление миграции очага боли из эпигастральной в правую подвздошную область.

Как определяется
Симптом Кохера — Волковича выявляется в ходе опроса пациента. При жалобах на острую боль в животе важно поинтересоваться, как именно возникла боль, куда она иррадиировала и каким образом распространялась.
При положительном симптоме Кохера — Волковича больной говорит, что сперва боль возникла в эпигастральной области, однако через несколько минут или часов она переместилась в правую подвздошную область. Обычно миграция боли продолжается 1-3 часа.
Дополнительно можно попросить, чтобы пациент показал, как именно распространялась боль. При классическом остром аппендиците он проведет линию от мечевидного отростка до правой подвздошной кости.
Какие заболевания можно диагностировать
Симптом Кохера — Волковича характерен только для острого аппендицита. При других заболеваниях, сопровождающихся болью в животе, он встречается крайне редко.
Точность метода
Наличие симптома Кохера — Волковича практически всегда указывает на острый аппендицит. Однако его отсутствие — это не повод снимать диагноз. Например, при беременности симптом может отсутствовать, так как клиническая картина острого живота из-за гормональных и физиологических изменений становится стертой.
Маловыраженным симптом может быть у детей и пожилых людей. По этой причине после госпитализации пациента ему во всех случаях назначаются дополнительные диагностические обследования.
Читайте также:
Основные признаки аппендицита у мужчин
Как проявляется аппендицит у подростков
Какие еще симптомы существуют
Описано несколько десятков симптомов, которые указывают на острый аппендицит. Выявляют их комплексно: на догоспитальном этапе подробное обследование помогает точно поставить диагноз и направить больного на лечение в стационар нужного профиля.
Наиболее информативными считаются следующие симптомы:
- Брауна. Пациента просят указать место максимальной болезненности в положении лежа на спине. После этого его просят улечься на левый бок. Через 10-20 минут боль усиливается либо ее эпицентр смещается на 2-3 см книзу.
- Брендо. Отмечается у беременных женщин. Если надавить на матку слева, боль справа заметно усилится.
- Видмера. Температура у больного измеряется сначала в правой, а затем в левой подмышечной впадине. При остром аппендиците справа она будет примерно на один градус выше, чем слева.
- Воскресенского (симптом «рубашки», скольжения). Надетая на больного одежда слегка натягивается, врач резко проводит по ней рукой по направлению от эпигастрия к правой подвздошной области. При этом болевые ощущения резко усиливаются.
- Долинова. Боль становится интенсивнее, когда пациент пытается втянуть в себя живот.
- Ризвана. Боль становится сильнее, когда больной делает глубокий вдох.
- Ситковского. Когда пациент ложится на левый бок, боль усиливается.
Это далеко не полный перечень симптомов, использующихся для диагностики аппендицита. Обычно врачу достаточно наличия одного или двух признаков, чтобы заподозрить воспаление червеобразного отростка.
Дальнейшая проверка требуется, если, например, симптомы Кохера и Щеткина — Блюмберга оказались сомнительными, а клиническая картина указывает на острый аппендицит. Обычно подобное имеет место у пациентов пожилого возраста, беременных женщин и детей, у которых заболевание протекает со стертой клинической картиной, что вызывает частые диагностические ошибки.
Заключение
Врачами описано множество симптомов, характерных для аппендицита. Обычно для постановки диагноза достаточно двух: симптома Щеткина — Блюмбера и признака Кохера. В случае сомнения в диагнозе применяются дополнительные методы обследования. Важно помнить, что от госпитализации при подозрении на острый аппендицит отказываться нельзя ни в коем случае: задержка операции может стать причиной перитонита и сепсиса, то есть заражения крови.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник


