Слизистая рта при краснухе
Детские специфические инфекции, такие как корь, краснуха, скарлатина протекают у детишек в различных формах (легкая, средняя и тяжелая) в зависимости от того, был ли привит ребенок и от состояния его иммунитета. Особенно трудно поддаются своевременной диагностике, так называемые, стертые формы протекания инфекции.
Нередко, именно детский стоматолог приходит на помощь педиатру при постановке правильного диагноза. Действительно, именно патологические изменения на слизистой оболочке полости рта позволяют правильно поставить диагноз и назначить адекватную терапию.
Кроме того, нередко именно к детскому стоматологу сначала обращаются родители с заболевающим малышом. Часто это бывают детишки, имеющие в анамнезе частые стоматиты или имеющие много разрушенных зубов. Жалобы ребенка на боли во рту заставляют родителей поспешить на прием именно к стоматологу. В кресле у дантиста и выясняется вся правда: неприятные ощущения во рту являются сопутствующими симптомами острой инфекционной болезни!
Нижеизложенная в краткой форме информация может быть полезна каждому родителю. Итак.
Специфические проявления кори в ротовой полости.
Острое начало болезни, сопровождающееся резким подъемом температуры до 38-39С, появление на слизистой полости рта в области смыкания жевательных зубов белесых пятен, патогномоничных для данного инфекционного заболевания, которые называются пятнами Бельского-Филатова-Коплика. Именно эти пятна позволяют дифференцировать корь с другими инфекционными болезнями у детей.
Специфические проявления скарлатины в ротовой полости.
В первые дни заболевания отмечается гиперемия слизистой неба и миндалин, язык покрывается слоем белого плотного налета, который на четвертые сутки начинает исчезать от периферии к центру. Язык приобретает характерный малиновый цвет. Именно малиновый язык, являясь специфическим симптомом для данного инфекционного заболевания, помогает правильно поставить диагноз. Так как прием пищи в этот период болезненный, без рекомендаций со стороны опытного детского стоматолога не обойтись.
Специфические проявления краснухи в ротовой полости.
Одновременно с повышением температуры тела, в острый период заболевания, появляется гиперемия (покраснение) слизистой оболочки мягкого неба, зева, горла.
Специфические проявления ветряной оспы в ротовой полости.
Характерным для ветряной оспы является одномоментное появление сыпи на коже тела и на слизистой полости рта.
Пузырьковые высыпания локализуются на небе, языке, слизистой оболочке зева, после того, как пузырьки лопаются, образуются эрозии, которые делают прием пищи болезненным и требуют симптоматической терапии.
Специфические проявления дифтерии в ротовой полости.
В зависимости от тяжести течения заболевания слизистая ротовой полости затрагивается полностью или частично. Мы рассматриваем только проявления дифтерии в полости рта у привитых детей, при так называемой, стертой форме течения заболевания. У не привитых детей течение дифтерии очень тяжелое, с образованием плотных фибринозных пленок, которые скапливаясь, затрудняют дыхание. У привитых детей течение дифтерии схоже по течению с банальной ангиной.
Роль врача стоматолога детского в комплексном лечении острых специфических инфекционных заболеваний в детском возрасте.
Естественно, что осуществляет наблюдение и назначает основное лечение педиатр. Однако детский стоматолог борется с проявлениями заболевания в ротовой полости. Из-за болевых ощущений во рту малыш отказывается от приема пищи, и тем самым его организм еще больше ослабевает и не может активно бороться с инфекцией. В связи с чем падает и местный иммунитет полости рта. Следовательно, детский стоматолог должен назначить терапию, обеспечивающую адекватное обезболивание и препятствующую присоединению вторичной инфекции.
Рекомендации родителям по уходу за ротовой полостью ребенка в период болезни.
- Ежедневная тщательная чистка зубов утром и вечером
- Орошение слизистой полости рта антисептическими растворами (прекрасно подойдут гексорал, мирамистин или тантум-верде.
- Холисал гель, благодаря своему выраженному противовоспалительному и обезболивающему эффекту, при применении непосредственно перед приемом пищи поможет существенно снизить неприятные ощущения.
- Применение солкосерил дентальной адгезивной пасты показано в период стихания высыпаний, в период заживления эрозий для ускорения эпителизации (заживления) слизистой.
Уважаемые родители!
Еще раз напоминаем Вам, что антисептики группы анилиновых красителей (например, бриллиантовый зеленый («зеленка»)) на слизистых нельзя использовать, так как они вызывают ожог!
9 Ноября 2015
Источник
Краснуха – острая инфекция, поражающая преимущественно детей дошкольного возраста. Еще недавно это была часто встречающаяся болезнь. Но с включением прививки против краснухи в календарь иммунизации ребенка встречается все реже. Краснуха у детей переносится достаточно мягко. Осложнения у детей с устойчивым иммунитетом крайне редки.
Общие сведения
 Краснуха – вирусное заболевание. Передается исключительно от носителя вируса воздушно-капельным путем. Контагиозность высокая (более 90 %). Заболевание чаще встречается в весенние и летние месяцы.
Краснуха – вирусное заболевание. Передается исключительно от носителя вируса воздушно-капельным путем. Контагиозность высокая (более 90 %). Заболевание чаще встречается в весенние и летние месяцы.
Опасно внутриутробное заражение. Оно заканчивается гибелью эмбриона или возникновением хронической формы болезни с патологией развития органов ребенка. При позднем внутриутробном инфицировании явных нарушений органогенеза плода не наблюдается, но у родившегося ребенка диагностируют персистенцию (длительное присутствие) вируса в организме, который склонен к активизации в неблагоприятных условиях.
Важно! После перенесенной болезни остается пожизненный иммунитет.
Краснуха у детей: течение болезни
Большому распространению болезни способствует длительный инкубационный период (13 – 21 день), во время которого признаки краснухи у детей еще отсутствуют, а вирус уже активно выделяется в окружающую среду.
Краснуха у детей развивается следующим образом:
- СТАДИЯ 1 Продром – период предвестников – за 1-5 дней до появления сыпи появляются катаральные признаки, иногда очень слабо выраженные, — боль в горле, головная боль, легкий кашель, небольшое повышение температуры, боль при движении глаз, покраснение или отек белка глаза;
- СТАДИЯ 2 Сразу или в течение 1-2 дней обнаруживается увеличение и уплотнение лимфатических узлов – чаще всего этот процесс ограничивается задней поверхностью шеи и затылком. Иногда краснуха у детей проявляется только одним этим симптомом;
- СТАДИЯ 3 Через 1-5 дней после появления катаральных признаков, болезнь проявляется кореподобной мелкой сыпью, что и прибавило к названию болезни редкоупотребимый эпитет – коревая краснуха. Розовые, плоские пятна начинают появляться на лице. В течение одного дня сыпь исчезает с лица и распространяется на туловище, руки и ноги. Розовые, плоские пятна могут сливаться вместе на туловище (чаще всего сыпь не сливается), но остаются разделенными на конечностях. Сыпь может зудеть;.
- СТАДИЯ 4 С появлением сыпи катаральные явления прекращаются, температура нормализуется, сама сыпь проходит чрез 2 – 3 дня, на месте сыпи появляется шелушение кожи.
Дольше всего (до 2,5 недель) из симптомов болезни сохраняется увеличение лимфоузлов, но размер их невелик, поэтому серьезных неудобств ребенку они не доставляют.
Важно! Инфицированный ребенок заразен за неделю до появления сыпи и в течение недели после того, как сыпь прошла. Не допускайте контакта инфицированного ребенка с беременными женщинами, во избежании тяжелых последствий.
Сыпь при краснухе: фото и сравнительная таблица
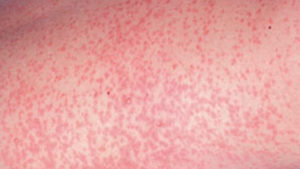
 Характер сыпи (см. фото) у неопытного специалиста и человека, не имеющего отношения к медицине, может вызвать затруднения в диагностике: кожные проявления имеют сходство с симптомами кори и скарлатины. Сравнительная характеристика высыпаний приведена в таблице.
Характер сыпи (см. фото) у неопытного специалиста и человека, не имеющего отношения к медицине, может вызвать затруднения в диагностике: кожные проявления имеют сходство с симптомами кори и скарлатины. Сравнительная характеристика высыпаний приведена в таблице.
| Симптом | Корь | Скарлатина | Краснуха | Розеола |
|---|---|---|---|---|
| Изменение слизистых | Белые мелкие пятна во рту | Покраснение зева, как при ангине, малиновый язык | Энентема – красные пятна на нёбе и зеве | Отсутствует |
| Сыпь на коже | Крупнее и ярче, чем при ветрянке, склонна к слиянию | Издалека кажется, что вся поверхность кожи красная, но при ближайшем рассмотрении видно, что это красные пятна сыпи на раздраженной коже. Сыпь не зудит | Мелкая, розовая, чаще всего несливающаяся, возможен небольшой зуд | Небольшие розовые пятна, склонные к слиянию |
| Локализация | Щеки и тело. Сыпь появляется за ушами, на переносице, затем в течение первых суток сыпь распространяется на лицо, шею, верхнюю часть груди | Сгибательные поверхности, поясница, паховый треугольник, на лице сыпь выражается в покраснении щек (кроме носогубного треугольника) | Появляется на лице и шее, далее распространяется по всему телу. Наиболее интенсивна в области ушей, в паху, на ягодицах | Чаще начинается с лица и распространяется по всему телу |
| Остаточные явления | Легкое шелушение, возможна небольшая пигментация | Сильное шелушение кожи | Небольшое шелушение кожи, иногда на несколько дней остается незначительная пигментация | Нет |
Также рекомендуем прочитать статью: «Скарлатина у детей симптомы, лечение и инкубационный период«.
Сыпь при краснухе также легко спутать с сыпью при розеоле. Отличительной особенностью розеолы является то, что температура перед высыпанием держится выше 38,5-39 градусов, тогда когда при краснухе, температура редко превышает 38 градусов. Более подробно о розеоле можно прочитать в этой статье.
В последнее время встречаются краснуха у детей с редуцированными симптомами: температура не повышена, катаральных явлений нет, сыпь проходит за несколько часов и может остаться незамеченной. Лимфоузлы без специального обследования (пальпация) не демонстрируют явное увеличение.
Важно! Иногда о перенесенной краснухе становится известно только из анализа крови, проведенного по случаю. У 25% детей коревая сыпь не появляется.
Лечение краснухи у детей
 Специфического лечения против краснухи, как и против многих других вирусных заболеваний, нет. Иммунная система организма с успехом справляется с патологическими агентами, приводя к скорому и полному выздоровлению.
Специфического лечения против краснухи, как и против многих других вирусных заболеваний, нет. Иммунная система организма с успехом справляется с патологическими агентами, приводя к скорому и полному выздоровлению.
При тяжелом течении болезни применяют симптоматические средства:
- Жаропонижающие (нурофен), если температура поднимается выше 38,5°С, что при краснухе случается крайне редко;
- Антигистамины (супрастин), если беспокоит зуд – этот симптом тоже не часто бывает ярко выражен.
Большое значение имеет санитарный режим окружающей среды и организация жизни в условиях амбулаторного лечения:
- Ежедневная влажная уборка и частое проветривание детской;
- Постельный режим при повышенной температуре;
- Питьевой режим, необходимый при всех интоксикациях – жидкость в любом виде употребляется постоянно, это предотвращает обезвоживание и способствует быстрому выведению из организма токсических элементов;
- Питание с исключением острых и твердых продуктов, тяжелой для переработки в ЖКТ пищи с преобладанием полужидкой и пюреобразной консистенции блюд.
Важно! Посещение детских учреждений разрешают возобновить через неделю после исчезновения сыпи.
Профилактика краснухи
В прошлые века население заботилось о здоровье подрастающих поколений весьма специфично. У русских дворян в ходу были так называемые «краснушные чаепития». Когда заболевал ребенок в семье, к нему приглашались ровесники, особенно девочки, в том числе и из крестьян. Все они благополучно переносили болезнь и приобретали пожизненный иммунитет. Принцип «чем раньше, тем лучше» в этом случае работал безотказно. Так создавался задел для профилактики опасного внутриутробного заражения, когда заболевала будущая мать.
Важно! Краснуха в раннем возрасте переносится легче, чем у взрослых.
Сегодня такое мероприятие было бы проблематично организовать: согласно календарю прививок от краснухи вакцинируют в начале второго года жизни. И это не случайно: в грудном возрасте от этого заболевания охраняет иммунитет, переданный матерью. Контакты детей этого возраста со сверстниками также ограничены, что делает заболевание краснухой у детей до года маловероятным.
Важно! Если заражение краснухой произошло у ребенка грудного возраста, это говорит о сильном снижении защитных сил организма. Таких детей лечат исключительно в условиях стационара, т.к. у них весьма вероятно развитие тяжелых осложнений, характерных для всех вирусных инфекций при снижении сопротивляемости.
Схема искусственной иммунизации предусматривает ревакцинацию в 7 лет и после 20. Это важно особенно для женщин – прививка предотвращает риск для плода во время беременности.
Таким образом, краснуха – одна из детских болезней, постепенно переходящих из частых в детском возрасте в редкие. Иммунизация снижает количество организуемых в группах детских садов карантинных мероприятий, противостоит угрозам внутриутробного заражения.
Рекомендуем также прочитать статью: «Прививка корь, паротит, краснуха детям: виды препаратов и реакция у детей«.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Будьте здоровы!
Источник
Содержание:
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром «рука-нога-рот»
- Розеола
- Краснуха
- Корь
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром «рука-нога-рот»
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть «первичных» заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская розеола (внезапная экзантема).
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Источник

