Советы гастроэнтеролога при колите
На самом деле, все не так. Просто по-гречески “kolon” — толстая кишка, а «-ит» принято ставить в конце, если заболевание органа связано с воспалением. Так что колит — это воспалительное заболевание внутренней (слизистой) оболочки толстого кишечника.
Острые колиты протекают быстро и бурно, хронические — долго и вяло. Острое воспаление толстой кишки нередко протекает одновременно с воспалением тонкой кишки (энтероколит) и желудка (гастрит).
Колиты бывают разными: язвенными (в стенках кишечника образуются язвочки), инфекционными (в них виноваты болезнетворные микроорганизмы), ишемическими (кровь плохо доходит до кишечника), лекарственными, радиационными и т.д.
Причины
Причин развития колита несколько:
- кишечная инфекция (бактерии, вирусы, грибки, простейшие — например, дизентерия, сальмонеллез и др.);
- длительный прием некоторых антибиотиков (например, линкомицина) и других лекарств (слабительных, нейролептиков и др.);
- нарушение кровоснабжения кишки (наблюдается у пожилых людей);
- неправильное питание (избыточное количество мучной и животной пищи в рационе, злоупотребление острой пищей и алкоголем, однообразное питание);
- воздействие радиации;
- дисбактериоз кишечника;
- пищевая аллергия;
- глисты;
- отравление свинцом, мышьяком и др.;
- плохая наследственность;
- очаги инфекции в желчном пузыре и поджелудочной железе;
- психическое и физическое перенапряжение и неправильный режим дня.
- неустановленные причины. В частности, до сих пор не выяснены причины развития неспецифического язвенного колита и болезни Крона — хронических воспалительных заболеваний кишечника.
Что происходит?
Основа любого колита — повреждение слизистой оболочки кишки. Наиболее бурно протекает колит, вызванный кишечной инфекцией. Бактерии, простейшие (например, амеба) или другие микробы, попадая на слизистую оболочки кишки, вызывают ее повреждение. Развивается воспалительный процесс. Стенка кишки отекает, нарушается ее сокращение (перистальтика) и секреция слизи. Возникают болезненные позывы на дефекацию, понос, иногда с кровью и слизью, боли в животе. Вещества, выделяемые бактериями, попадают в кровь, что приводит к повышению температуры тела. При хронических колитах к повреждению слизистой кишечника приводят различные факторы: нарушение кровоснабжения стенки кишки, неправильное питание, пищевая аллергия и др.
Первый признак любого колита — боли в животе, при этом может беспокоить урчание или вздутие живота. Нарушения стула: запоры, поносы или неустойчивый стул (запоры чередуются с поносами). В испражнениях иногда появляется слизь или даже примесь крови. Человек чувствует вялость, слабость, в особо тяжелых случаях может повыситься температура. Острый колит длится от нескольких дней до нескольких недель, хронический — дольше.
Диагностика и лечение
Проблемой колитов занимается врач-гастроэнтерологили врач-колопроктолог. На консультации специалист выслушает ваши жалобы, проведет осмотр, а затем назначит дополнительные исследования. Прежде всего, необходимо сдать анализ кала, по которому можно судить, насколько правильно работает кишечник и имеется ли кишечная инфекция. Для диагностики колита также применяются:
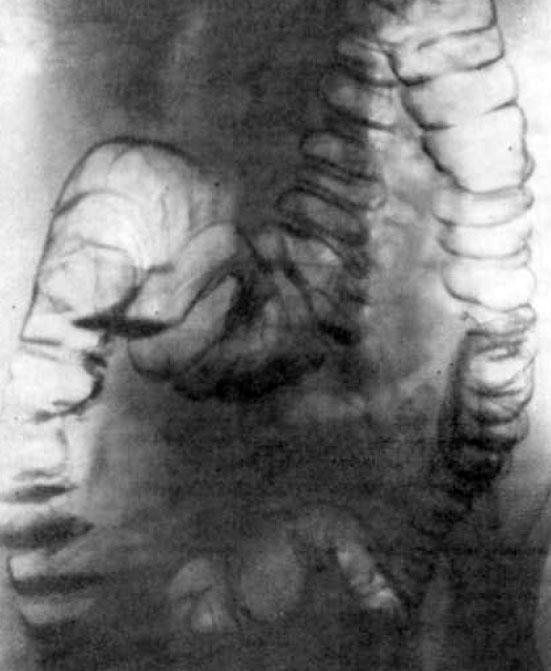
- ирригоскопия — рентгенологическое исследование кишечника с предварительным его наполнением контрастным веществом;
- ректороманоскопия — участок кишки (до 30 см) осматривается при помощи специального эндоскопического аппарата (ректоскопа), введенного через задний проход;
- колоноскопия — исследование, сходное с ректороманоскопией, но осматривается участок кишки протяженностью до одного метра.
К выполнению перечисленных исследований необходимо тщательно подготовиться. Цель подготовки — очистить кишечник.
Для уточнения диагноза врач может также назначить ультразвуковое исследованиеорганов брюшной полости.
Лечение любого колита начинается с назначения специальной диеты. Дальнейшая тактика зависит от конкретной причины заболевания. Если к заболеванию привела кишечная инфекция, могут быть назначены антибиотики. Если колит вызван длительным применением лекарств, препараты отменяют. При хронических колитах применяются спазмолитики (например, но-шпа), регуляторы кишечной моторики, антидиарейные средства (например, лоперамид, имодиум), противовоспалительные средства (например, сульфасалазин), в тяжелых случаях — глюкокортикоидные гормоны.
Кроме того, может быть назначена физиотерапия (тепловое лечение), психотерапия, а также санаторно-курортное лечение (Ессентуки, Железноводск, Пятигорск, Боржоми).
Источник
Колит хронический — воспалительные, дистрофические и атрофические изменения слизистой толстой кишки, которые сопровождаются ее моторными и секреторными «нарушениями. Причины хронического колита: инфекционные заболевания (прежде всего дизентерия), дефекты питания, воздействия токсических веществ (свинец, мышьяк, ртуть), лекарственных препаратов (бесконтрольный прием антибиотиков, слабительных), аллергии, болезни желудочно-кишечного тракта (панкреатиты, гастриты).
Симптомы и течение. Основные признаки: тупые, ноющие, схваткообразные боли в разных отделах живота, но иногда разлитые без четкой локализации, они всегда интенсивные после еды и ослабевают после дефекации и отхождения газов. Могут усиливаться при ходьбе, тряске, после очистительных клизм. Урчание и метеоризм — вздутие живота, сочетание поносов и запоров (неустойчивый стул), ощущение неполного опорожнения кишечника, после еды могут возникать позывы к дефекации. Понос бывает до 5-6 раз в сутки, в кале примеси слизи или крови в виде прожилок. Могут присоединиться боли в заднем проходе из-за воспаления слизистой прямой и сигмовидной кишки. При пальпации живота определяется болезненность по ходу толстого кишечника, чередование его спазмированных и расширенных участков. Течение заболевания волнообразное: ухудшения сменяются временной ремиссией.
Диагностика хронического колита врачом-гастроэнтерологом.
Врач гастроэнтеролог распознает хронический колит на основании следующих исследований.
- ирриго — и колопоскопия позволяет точно поставить диагноз хронического колита
- ректороманоскопия — осмотр слизистой прямой кишки ректоскопом.
- при необходимости во время колоноскопии берется биопсия слизистой толстой кишки для исследования под микроскопом
- УЗИ органов пищеварения
- ЭКГ
- флюорография легких
Обязательны лабораторные методы исследования при подозрении на хронический колит:
- общий анализ крови
- общий анализ мочи
- глюкоза крови и мочи
- копрограмма с определением перевариваемости пищевых масс и наличия глистов
- анализ кала на скрытую кровь
- анализ кала на дисбактериоз кишечника
- печеночный, почечный комплекс
- биохимический анализ крови на содержание железа, общего белка, белковых фракций, электролиты в крови, липидограмма
- коагулограмма
Консультации: гинеколога, уролога для выявления очага хронической инфекции.
Врач-гастроэнтеролог о лечении хронического колита
Лечение. Питание дробное 6-7 раз в сутки, назначается одна из диет NN 4,46, 4в. При выраженном обострении первые один-два дня рекомендуется голод. В диетическом питании — слизистые супы, некрепкие мясные бульоны, протертые каши на воде, отварное мясо в виде паровых котлет и фрикаделек, яйца всмятку, вареная речная рыба, кисели, сладкий чай. Антибактериальную терапию назначают курсами по 4-5 дней, при легкой и средней степени тяжести — сульфаниламиды, при отсутствии от них эффекта — антибиотики широкого спектра действия: тетрациклин, биомицин в обычной терапевтической дозировке и другие.
Достижение нормального баланса в составе кишечной микрофлоры «кишечными антисептиками». После завершения антибактериальной терапии прием пробиотиков (линекс, хилак) или пребиотиков (йогурт, молочно-кислые закваски), регуляторов стула (лактулоза, нормолакт), прокинетиков, рекомендуются поливитамины.
При выраженных болях — спазмолитики (папаверин, ношпа, платифиллин). Витамины группы В, аскорбиновую кислоту лучше в инъекциях. При преимущественном поражении прямой кишки назначают лечебные клизмы: масляные (масло облепихи, шиповника, рыбий жир с добавлением 5-10 капель витамина А), а также противовоспалительные с гидрокортизоном. Вне обострения показано санаторно-курортное лечение.
Опытные, высококвалифицированные врачи-гастроэнтерологи в медицинском центре «Инсайт Медикал» окажут помощь при самых различных заболеваниях желудочно-кишечного тракта, проведут диагностику и поставят квалифицированный диагноз в сложных, проблемных случаях и ситуациях.
Источник
Язвенный колит является воспалительным заболеванием кишечника неизвестного происхождения, при котором происходит эрозивно-язвенное поражение слизистой оболочки толстой кишки.
Для язвенного колита характерно хроническое рецидивирующее течение, заболевание может привести к таким опасным осложнениям как кишечные кровотечения, перфорация толстой кишки, онкопатология и т.д.
В русскоязычной литературе можно встретить также термин «неспецифический язвенный колит», который является синонимом язвенного колита и в настоящее время признан устаревшим.
Язвенный колит. Воспалительные заболевания кишечника
Симптомы язвенного колита
Признаки язвенного колита делятся на три группы:
Неспецифичные симптомы:
- повышенная утомляемость, общая слабость
- повышенная температура тела
- учащенное сердцебиение (тахикардия)
- необъяснимая потеря веса.
Симптомы со стороны кишечника:
- нарушения консистенции (от кашицеобразной до жидкой, редко — запоры) и частоты стула (от 3 до 10 и более раз в сутки)
- примесь слизи и крови в стуле
- императивные (неотложные) и ложные позывы к дефекации (отсутствие стула, выделение слизи и/или крови и газов)
- боль в животе (особенно в левой подвздошной области), обычно выраженная слабо
- вздутие живота, избыточное газообразование.
Симптомы со стороны других органов:
- болезненные язвочки в полости рта (афтозный стоматит)
- болезненность, резь, слезотечение и покраснение глаз, светобоязнь
- боли в суставах
- симптомы со стороны печени и желчных протоков (желтуха, кожный зуд)
- анемия
- появление гнойничков на кожном покрове (гангренозная пиодермия), болезненные плотные узелки на коже (узловатая эритема)
- другие признаки.
Не всегда данные состояния указывают на язвенный колит. Однако появление примеси крови в стуле, учащение стула, повышение температуры тела требует исключения язвенного колита. Комплексная диагностика позволит поставить точный диагноз и назначить адекватное лечение.
Степени тяжести язвенного колита
Всего выделяется три степени тяжести обострения (активности) язвенного колита:
- легкая
- среднетяжелая
- тяжелая
Легкую и среднетяжелую атаки обычно лечат амбулаторно или в условиях дневного стационара. Для лечения тяжелой степени атаки требуется госпитализация, так как проведение любых процедур и вмешательств без врачебного контроля может привести к тяжелым осложнениям и даже к летальному исходу.
Любая степень тяжести обострения язвенного колита требует незамедлительного обращения к гастроэнтерологу, так как в любой момент она может перерасти в тяжелую атаку, что опасно для здоровья и жизни.
Лечение язвенного колита
Лечение язвенного колита базируется на нескольких принципах.
- Выявление и своевременная коррекция дефицита питательных веществ.
С этой целью оценивается ряд показателей крови, позволяющих выявить дефицит белка, железа, кальция, витаминов (например, В12 и фолиевой кислоты) и т.д. В зависимости от выявленных нарушений врач-гастроэнтеролог дает рекомендации по изменению рациона питания, при необходимости назначает энтеральные питательные смеси. Некоторые сведения о диетотерапии язвенного колита при различных дефицитных состояниях указаны в нашей статье — «Питание при ВЗК: дефицитные состояния и их коррекция».
2. Оптимальное лечение обострения язвенного колита.
Выбор препаратов для лечения активного заболевания определяется локализацией воспаления и тяжестью язвенного колита, с учетом эффективности и переносимости ранее проводимого лечения.
В нашей клинике в лечении язвенного колита используются:
- препараты 5-аминосалициловой кислоты (месалазин, сульфасалазин)
- стероидные гормоны (в том числе местного, несистемного действия)
- иммуносупрессоры (азатиоприн, меркаптопурин, метотрексат)
- биологическая терапия (инфликсимаб, адалимумаб, цертолизумаб, голимумаб и ведолизумаб)
- а также самые современные препараты, лечение которыми проходит в рамках клинических исследований.
3. Проведение поддерживающей терапии.
Язвенный колит — заболевание хроническое, требующее постоянной терапии, даже в период ремиссии. Поддерживающая терапия в фазу ремиссии – залог успешного лечения заболевания без обострений.
4. Профилактика рака кишечника.
Рак кишечника (колоректальный рак) — одно из осложнений длительно текущего язвенного колита. Достижение и поддержание ремиссии, проведение так называемой канцеропревенции (стратегия предотвращения рака) препаратами месалазина, своевременное лабораторное и эндоскопическое обследование снижает вероятность развития этого грозного осложнения язвенного колита.
Новые возможности в лечении язвенного колитаПодробнее
Прогноз язвенного колита
Язвенный колит кишечника без адекватного лечения может вызвать такие опасные осложнения, как разрыв кишечной стенки и кишечное кровотечение. В связи с повышенным риском развития онкологии кишечника больным язвенным колитом обычно назначается длительная профилактическая терапия.
Есть мнение, что язвенный колит можно вылечить навсегда, но, к сожалению, это невозможно. Тем не менее, грамотно подобранное лечение помогает большинству пациентов нашей клиники добиваться длительной ремиссии заболевания.
Вы можете получить лечение язвенного колита бесплатноПодробнее
Врачи, лечащие заболевание
Клинические случаи
Стул с кровью 5-6 раз в день и боль в животе
Пациентка Н., 23 года, обратилась к гастроэнтерологу гастро-гепатоцентра ЭКСПЕРТ с жалобами на боль в нижних отделах живота перед дефекацией, кашицеобразный стул до 4-5 раз в сутки с примесью алой крови, общую слабость.
В начале своего заболевания, когда пациентка заметила кровь в кале, она пробовала лечиться самостоятельно, предположив, что это геморрой, но без эффекта. Со временем ситуация усугублялась, и самочувствие ухудшилось.
Подробнее
Источник
Заболевания кишечника различной степени тяжести возникают практически у каждого человека. По утверждениям врачей, патологии органов ЖКТ входят в список самых частых нарушений работы организма.
Как правило, пациенты, испытывающие дискомфорт в области живота, жалуются на вздутие, нарушение стула, чувство тяжести и тошноту. Как выполнить лечение кишечника в домашних условиях?
Причины патологии кишечника
Распространенной причиной кишечных патологий является нездоровый образ жизни. Гиподинамия, вредные привычки, нерегулярное питание вызывают рост болезнетворных организмов, провоцируя опасные заболевания.
К ним относят:
- Дисбактериоз. Нарушение баланса патогенной микрофлоры, вызывает проблемы с пищеварением, что сопровождается диареей, запорами и вздутием. При дисбактериозе у пациента наблюдаются изменение веса, бледность покровов, тошнота и рвота;
- Пищевое отравление. Появляется после употребления несвежей, плохо вымытой пищи, на которой остались продукты жизнедеятельности бактерий. При данной патологии боль в животе сопровождается рвотой, нарушением стула и тошнотой;
- Кишечный кандидоз. Поражает органы ЖКТ, верхние дыхательные пути и печень. Проявляется поражением стенок кишечника и болями в животе, испражнениями кровью, а также диареей;
- Энтерит. Возникает при воспалении тонкой кишки и попадании в организм инфекции, паразитов, и хронических заболеваниях желудка. Часто данный недуг развивается на фоне существующего колита и называется энтероколитом;
- Колит. Проявляется при воспалении толстого отдела органа, которое возникает при нарушении режима питания и приеме некачественных блюд. Хроническая форма колита часто встречается среди пенсионеров и проявляется нарушением кровотока и кишечной атонией. Заболевание также сопровождают нарушение стула, метеоризм и вздутие;
- Синдром раздраженного кишечника. Недуг имеет психосоматическую природу и не развивается при отсутствии стресса. Заболевание характеризуется нарушением стула, метеоризмом и снижением перистальтики;
- Болезнь Крона. Болезнь аутоиммунного характера, характеризуется поражением разных участков кишечника. Признаками заболевания являются появление кровавых испражнений, диарея и изменение размеров кишок.
Обратите внимание! Болезни могут иметь различную этиологию. Часть из них опасны для жизни, поэтому для выявления недуга стоит обратиться к гастроэнтерологу, который назначит необходимые обследования и установит диагноз.
Определить лечение на основании одних лишь симптомов не может даже врач – окончательные выводы делаются по результатам анализов.
Препараты, используемые при терапии кишечника
Методика лечения кишечных заболеваний во многом зависит от того, какой диагноз поставил врач:
- Так, для устранения дисбактериоза назначаются лекарства-пробиотики (Бифиформ, Линекс). Данные препараты «заражают» кишечник полезной микрофлорой, которая, размножаясь, угнетает патогенные организмы, постепенно нормализуя бактериальный баланс. Если же недуг возникает при нарушениях перильстатики, лучший эффект оказывают пребиотики (Прелакс, Лактофильтрум). Основная функция пребиотиков – создание условий для размножения полезной микрофлоры и нормализация щелочного обмена, в ходе которого вредоносные организмы замедляют свое развитие, а концентрация бифидобактерий растет;
- Частным случаем кишечного дисбактериоза является кандидоз – заболевание, при котором в органах ЖКТ начинают преобладать грибки семейства Candida. Чаще всего данная патология возникает у людей со слабым иммунитетом. Устранить кандидоз помогает использование противогрибковых лекарств (Кетоконазол, Интраконазол), в сочетании с терапией, которая эффективна при лечении дисбактериоза;
- При синдроме раздраженного кишечника выписывают медикаменты, которые устраняют симптоматику недуга. Не так давно данное заболевание стали относить к патологиям психосоматического характера, так как его диагностика почти всегда показывает хорошие результаты, хотя у пациента возникают расстройства пищеварения. В связи с данной особенностью, для купирования запоров и болей в правом боку врачи назначают обезболивающие препараты, пробиотики и сорбенты (Смекта, активированный уголь);
- Для лечения энтерита и колитов используются лекарства, оказывающие на кишечник обволакивающий эффект, а также антибактериальные (Ампициллин, Клиндамицин) и противопаразитарные средства. При устранении неспецифических колитов, проявляющихся поражением стенок органа, лечение дополняется гормональными препаратами и таблетками, подавляющими иммунитет.
Стоит также отметить, что независимо от причин возникшего заболевания, перечисленные препараты запрещается назначать самостоятельно. Медикаменты для борьбы с кишечной патологией имеют серьезные противопоказания и самостоятельное лечение ими может обернуться непредсказуемыми последствиями.
Народные средства для терапии кишечника
Чтобы провести лечение дискомфортных ощущений, вызванных заболеваниями кишечника, народная медицина предлагает множество рецептов для их снятия:
- Отвар с ромашкой. Для лечения дисбактериоза в домашних условиях необходимо смешать листья шалфея, тысячелистника и ромашки в равных долях и залить травяной сбор стаканом кипятка. Полученный отвар принимают по 125 мл одним приемом перед каждым употреблением пищи. Данное средство улучшит перистальтику кишечника и нормализует бактериальную микрофлору;
- Картофельный сок. Корнеплоды с кожурой красного цвета очистить, измельчить на соковыжималке, разбавить небольшим количеством воды и принимать по 250 мл за 30 минут до утреннего приема пищи. Благодаря ранозаживляющему действию средство используют для лечения колитов;
- Отвар из ноготков. Для приготовления средства требуется смешать цветки ромашки, календулы, тысячелистник, мяту, подорожник с плодами ольхи и тмина и залить 2 ч. л. сбора стаканом воды. Полученный раствор кипятят на водяной бане пятнадцать минут и принимают охлажденным по 100 мл перед едой. Благодаря своему спазмолитическому и ранозаживляющему действию отвар используют при колитах и синдроме раздраженного кишечника;
- Овсяный кисель. Для лечения дисбактериоза и кандидоза в домашних условиях можно приготовить такой рецепт: трехлитровую банку наполняют хлопьями до горлышка и заливают все водой и 200 мл кефира. Полученный раствор накрывают марлей и держат три дня. После того как кисель настоялся, жидкую часть разделяют по схеме: прозрачный слой сливают в мойку, а нижний, белый оставляют. Затем десять чайных ложек концентрированной смеси разбавляют 250 мл воды и кипятят 5 минут. Готовый отвар принимают по утрам за 30 минут до еды.
Предупреждение: выбирая домашние средства для лечения, необходимо проконсультироваться с врачом. Он подскажет, какие рецепты можно использовать в конкретном случае.
Профилактика заболеваний кишечника
Меры профилактики кишечных патологий довольно просты – они заключаются в соблюдении элементарных правил гигиены и приготовления пищи.
Выполнение следующих рекомендаций поможет избежать неприятных ощущений, вызванных попаданием внутрь патогенной микрофлоры:
- Не употреблять немытые овощи и фрукты. Микроорганизмы, которые оседают на такой пище, являются возбудителями опасных кишечных заболеваний;
- Мыть руки перед едой. Мыло обладает антисептическим воздействием;
- Не класть вместе с овощами и мясом продукты, не подвергающиеся термической обработке (сыр, хлеб и т.д.);
- Не допускать, чтобы на продукты садились мухи и другие насекомые. Они являются переносчиками микроорганизмов-провокаторов острых кишечных заболеваний;
- Не оставлять на столе скоропортящиеся продукты. В тепле в них быстро размножаются бактерии;
- Использовать кипяченую воду для мытья фруктов, ягод и посуды. Болезнетворные организмы могут распространяться через сырую воду и сохранять жизнеспособность в течение 30 дней.
Если же заболевание кишечника не удалось предотвратить, не стоит игнорировать его симптомы, так как обострение недуга может завершиться серьезными осложнениями, например, онкологией.
Внимательное отношение к своему здоровью позволит избежать хронических заболеваний, если вовремя поставить диагноз и провести необходимое лечение. Будьте здоровы!
Если у вас проблемы с кишечником или беспокоит присутствие крови в стуле, не нужно стесняться этого, а следует обратиться за консультацией к врачу для получения неотложной помощи. Гастроэнтеролог специализируется по заболеваниям желудка и толстой кишки, поэтому он без всякого смущения вас осмотрит, когда вы сообщите ему о своих проблемах. Ниже приводятся 6 основных признаков, указывающих на возможное наличие заболеваний ЖКТ.
Обратите внимание на свой стул
Не спешите смывать! Ваш стул — это главный показатель возможных проблем с ЖКТ, так что в первую очередь, необходимо оценить его цвет и консистенцию.
Черный, липкий или дегтеобразный стул означает, что ваша кровь переваривается, а это служит признаком того, что в верхней части пищеварительного тракта произошло кровотечение. Это может вызвать язву желудка.
Кал имеет ярко-красный цвет? Причиной проявления данного симптома может послужить аутоиммунное заболевание, которое также называется язвенным колитом. Красный цвет может свидетельствовать о наличии геморроя или полипов в толстой кишке (они бывают доброкачественные или злокачественные), также указывает на наличие заболеваний щитовидной железы и даже рака.
Газы – это нормально в том случае, если это норма для вас
Да, все «пукают». Но если ты трубишь намного больше, чем обычно, или запах гораздо специфичнее обычного, нужно пересмотреть свой рацион питания, а также употребляемые напитки.
Вероятнее всего, причинами являются сладкие и жирные продукты.
К таким веществам относятся пищевые бактерии, живущие в нашем кишечнике, с помощью которых и выпускаются излишки газа. Следует посетить гастроэнтеролога, чтобы выяснить, нужен ли вам специальный антибиотик для восстановления порядка в желудочно-кишечном тракте.
У вас, вероятно, не было аллергии на клейковину (глютен)
Настоящая аллергия на глютен (белок, содержащийся в пшенице, ячмене, ржи) называется целиакия.
Около 1% всего населения страдает заболеванием, при котором иммунная система атакует кишечник.
Запишитесь к врачу
Если у вас газы или плохое самочувствие после того, как вы съели хлебобулочные изделия и макароны, обязательно нужно пойти к врачу и провериться. Но если у вас нет аутоиммунных заболеваний, высока вероятность того, что это обычная аллергия на клейковину. Для того чтобы себя хорошо чувствовать, следует соблюдать безглютеновую диету, и тогда вы избавитесь от спазмов и вздутия. Если у вас действительно есть целиакия, рекомендуется избегать приема клейковины, которая увеличивает риск развития заболеваний желудка, в том числе дефицит питательных веществ и даже рак кишечника.
Врач должен знать, что вы едите и пьете
Доктору нужно подробно изучить ваш пищевой рацион и симптомы, которые возникают при приеме определенного вида продуктов и напитков. Данная мера профилактики необходима для выяснения возможных причин заболевания, без использования дорогостоящих анализов, инвазивных процедур и лекарственных препаратов.
Например, кислотный рефлюкс в некоторых случаях может быть устранен без лекарств, путем сокращения приемов жирной пищи и ночных перекусов.
Беспокоит запор? Ваш доктор может проверить ваш пищевой дневник и выяснить, что ваша проблема, наверняка заключается в отсутствии нужного волокна. Если у вас запор, то доктор может просто выписать хорошее слабительное, такое как «Сорбит».
Хорошее настроение поможет вам чувствовать себя намного лучше
Уже давно доказано, что заболевания желудка и психические расстройства часто взаимосвязаны.
Оказывается, существует физиологическая причина: в пищеварительную систему человека также попадает серотонин (химическое вещество), которое вырабатывается в головном мозге. Хорошо известно, что в кишечнике намного больше нервных окончаний, чем в спинном мозге!
Эксперты только недавно начали понимать, каким образом «мозг» в вашем кишечнике (так называемая энтеральная нервная система) взаимодействует со спинным мозгом (центральная нервная система). Но они уже точно знают, что многие желудочно-кишечные заболевания можно эффективно лечить с помощью тех лекарств, которые обычно используются для контроля депрессии и приступов тревожности. Когнитивно-поведенческая терапия также будет полезной некоторым пациентам для лечения хронических заболеваний ЖКТ.
Диагностика некоторых заболеваний ЖКТ не так уж проста, поэтому, пожалуйста, запаситесь терпением
Многие заболевания ЖКТ не так легко диагностировать, так что вашему доктору, возможно, придется применить метод исключения (простите за каламбур), чтобы выяснить, что происходит.
Такие симптомы как газы, вздутие и боли в животе могут свидетельствовать о синдроме раздраженного кишечника (СРК), это также признаки воспалительного заболевания кишечника, что является общим термином, который включает болезнь Крона и язвенный колит.
Гастроэнтерологу потребуется сделать ряд анализов крови, проверить кал, в случае необходимости сделать рентген, эндоскопию или колоноскопию, и даже биопсию, чтобы выяснить, что именно случилось. Знайте, что ваш врач не издевается над вами, он хочет поставить точный диагноз для назначения эффективного лечения, в результате которого вы будете чувствовать себя намного лучше.
Многие из нас любят картошечку жареную на сале, да с солёными огурчиками. А как аппетитно выглядят румяные шашлыки с острым соусом! Всё это можно запить газировкой и…пожелать своему желудочно-кишечному тракту (ЖКТ) стойкости и терпения. А ведь зачастую заболевания желудка, кишечника, пищевода, поджелудочной железы, желчного пузыря и печени возникают именно из-за неправильного питания.
Например, одна из причин развития гастрита, а также язвенной болезни желудка и двенадцатиперстной кишки – систематическое употребление острой, грубой, очень горячей пищи, еда всухомятку, большие перерывы между приемами пищи, недостаток белка, железа и витаминов. Воспалительное заболевание поджелудочной железы – панкреатит и воспаление желчного пузыря – холецистит нередко являются следствием нерегулярного или избыточного питания, чрезмерного употребления острой и жирной пищи.
В механизме образования желчных камней существенную роль играет несбалансированное питание, а именно преобладание в рационе животных жиров и нехватка растительных.
Продолжительные нарушения режима питания могут приводить к хроническому колиту (воспаление слизистой оболочки толстой кишки).
Впечатляет?
Если не очень, то продолжим. Есть такое хроническое заболевание органов пищеварения – Гастроэзофагеальная рефлюксная болезнь(ГЭРБ). Регулярно в пищевод забрасывается желудочное или дуоденальное содержимое. Это приводит к воспалению слизистой оболочки пищевода. А причина ГЭРБ кроется в снижении тонуса нижнего сфинктера пищевода вследствие частого употребления жирной, жареной пищи, выпечки, копченостей, алкоголя и напитков, содержащих кофеин. Так что, бодрящие чай и кофе могут сослужить плохую службу. К факторам, провоцирующим развитие синдрома раздраженного кишечника можно также отнести употребление алкоголя, газированных напитков, чая, кофе, жирной пищи. Недостаток растительной клетчатки в пище приводит к задержке кишечного содержимого, как следствие, увеличивается внутрикишечное давление и могут образоваться дивертикулы – некие придатки, выбухания слизистой оболочки, расширения толстой кишки в виде мешка.
Мы выяснили, что не любят наши органы пищеварения. А от чего желудочно-кишечный тракт не страдает, а наоборот чувствует себя замечательно?
По мнению врача-гастроэнтеролога идеальный завтрак должен выглядеть так:
- овсяная каша, или творог, или омлет (паровой, а не жареный).
- Запить всё это можно настоящим листовым чаем, а не «опилками» в пакетиках, или натуральным кофе.
Не ограничиваться трёхразовым питанием. Лучше чаще, да меньше, чем редко и до отвала. И желудочно-кишечному тракту хорошо, и вес можно держать под контролем.
Поэтому гастроэнтеролог рекомендует такой идеальный второй завтрак : йогурт и фрукты, например, печёные яблоки.
Идеальный обед обязательно должен включать суп или бульон. С осторожностью подходите к грибным супам, он тяжеловат для желудка. На второе можете себе позволить мясо (телятину, курицу, индейку) или рыбу, желательно, морскую. Обратите внимание, что мясо и рыбу лучше запекать и тушить, чем жарить. На гарнир: гречка, либо рис, либо овощи. И никакого майонеза или кетчупа! Кисель, компот, минеральная вода без газа комнатной температуры – идеальные напитки.
Идеальный полдник может состоять из сыра, творога или йогурта.
День лучше завершить таким идеальным ужином : рыба или тушёные (можно свежие) овощи, стакан кефира.
Сладкоежки, не спешите возмущаться, без десерта не останетесь. В течение дня можете побаловать себя мармеладом, пастилой или зефиром.
Помните, что систематические погрешности в питании могут приводить к развитию различных заболеваний органов пищеварения.
No related posts.
No related posts.
Источник