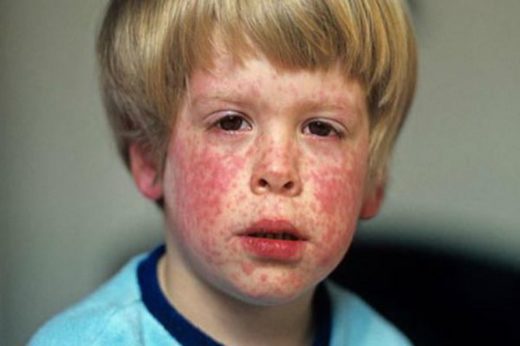
То не является типичным клиническим проявлением краснухи
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Источник
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
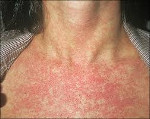
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник
| Задание №493 | ||
| К характерным симптомам молниеносной менингококцемии не относится: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | лихорадка с тенденцией к снижению |
| 2) | + | эксикоз II-III степени |
| 3) | — | олигоанурия |
| 4) | — | прогрессирование сосудистых и дыхательных нарушений |
| 5) | — | метаболический ацидоз |
| Задание №494 | ||
| Симптомом, типичным для катарального периода кори, не является: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | лихорадка |
| 2) | — | насморк |
| 3) | — | глухой кашель |
| 4) | + | судорожный синдром |
| 5) | — | конъюнктивит |
| Задание №495 | ||
| Типичными особенностями периода высыпания при кори являются следующие, кроме: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | + | этапности при появлении и угасании сыпи |
| 2) | — | пятнисто-папулезной сыпи с тенденцией к слиянию |
| 3) | — | появления сыпи на языке |
| 4) | — | наличия катаральных явлений |
| 5) | — | усиления токсикоза и лихорадки при появлении сыпи |
| Задание №496 | ||
| К типичным осложнениям кори не относится: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | отит |
| 2) | — | пневмония |
| 3) | — | кератит |
| 4) | — | энцефалит |
| 5) | + | остеомиелит |
| Задание №497 | ||
| Типичными клиническими проявлениями краснухи не являются: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | субфебрильная лихорадка, легкие катаральные явления |
| 2) | — | мелкопятнистая сыпь |
| 3) | — | увеличение и болезненность заднешейных и затылочных лимфоузлов |
| 4) | + | круп |
| 5) | — | одновременное развитие всех симптомов |
| Задание №498 | ||
| Типичной локализацией сыпи при краснухе является: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | + | лицо, туловище, разгибательные поверхности конечностей, ягодицы |
| 2) | — | боковые поверхности туловища, внутренняя поверхность бедер, сгибательные поверхности конечностей |
| 3) | — | поэтапное распространение сыпи на лице, туловище, конечностях |
| 4) | — | туловище, конечности с концентрацией элементов на стопах, кистях и вокруг суставов |
| 5) | — | типичная локализация не характерна |
| Задание №499 | ||
| Типичным симптомом скарлатины не является: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | лихорадка |
| 2) | — | ангина |
| 3) | — | точечная сыпь |
| 4) | — | шейный лимфаденит |
| 5) | + | гипербилирубинемия |
| Задание №500 | ||
| Для экзантемы при скарлатине не характерно: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | преобладание элементов на боковых поверхностях груди и сгибательных поверхностях рук |
| 2) | + | наличие элементов на внутренней поверхности бедер |
| 3) | — | скопление элементов вокруг крупных суставов, на ладонях и подошвах |
| 4) | — | отсутствие элементов в носогубной области |
| 5) | — | отсутствие этапности высыпания |
| Задание №501 | ||
| Для сыпи при ветряной оспе не характерны следующие особенности: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | полиморфизм с преобладанием везикул; их легкое опорожнение после прокола, пупковидное вдавливание у отдельных элементов |
| 2) | — | преимущественная локализация на лице, волосистой части головы, туловища и конечностей |
| 3) | — | «толчкообразные» высыпания с 1-2-дневными промежутками |
| 4) | + | одномоментные (в течение дня) пузырьковые высыпания, многокамерность элементов |
| 5) | — | высыпания на слизистых оболочках |
| Задание №502 | ||
| Для токсической дифтерии не характерны: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | лихорадка, боли в горле |
| 2) | — | отек шейной клетчатки, тонзиллярный лимфаденит |
| 3) | + | регионарный лимфаденит без отека шейной клетчатки |
| 4) | — | выраженный отек миндалин и ротоглотки |
| 5) | — | распространенные фибринозные налеты в ротоглотке |
| Задание №503 | ||
| При токсической форме дифтерии ротоглотки возможны следующие осложнения, кроме: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | миокардита |
| 2) | — | токсического нефроза |
| 3) | — | невритов черепных нервов (паралич мягкого неба, офтальмоплегия и др.) |
| 4) | — | полирадикулоневрита с развитием вялых периферических параличей |
| 5) | + | энцефалита |
| Задание №504 | ||
| При подозрении на локализованную дифтерию ротоглотки наиболее правильно одно из следующих положений: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | ПС должна вводиться немедленно, независимо от сведений о прививках |
| 2) | — | ПС должна вводиться немедленно непривитым детям |
| 3) | — | ПС должна вводиться только после получения результатов бактериологического исследования |
| 4) | + | допускается наблюдение за больным в течение 8-12 часов до уточнения диагноза |
| 5) | — | введение ПС не показано при локализованной дифтерии ротоглотки |
| Задание №505 | ||
| Характерным симптомом эпидемического паротита не является: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | лихорадка |
| 2) | — | увеличение околоушных слюнных желез |
| 3) | — | увеличение подчелюстных слюнных желез |
| 4) | — | боли в животе |
| 5) | + | ангина |
| Задание №506 | ||
| При эпидемическом паротите не развивается: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | серозный менингит |
| 2) | + | гнойный менингит |
| 3) | — | панкреатит |
| 4) | — | орхит |
| 5) | — | тиреоидит |
| Задание №507 | ||
| Для коклюша не типично: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | + | гипертермия |
| 2) | — | одутловатость лица |
| 3) | — | толчкообразный кашель с судорожным вдохом |
| 4) | — | выделение вязкой мокроты |
| 5) | — | рвота при кашле |
| Задание №508 | ||
| Для гриппа не характерно: | ||
| Выберите один из 5 вариантов ответа: | ||
| 1) | — | гипертермия |
| 2) | — | судорожный синдром |
| 3) | + | желтуха |
| 4) | — | геморрагический синдром |
| 5) | — | круп |
Поделитесь с Вашими друзьями:
Источник