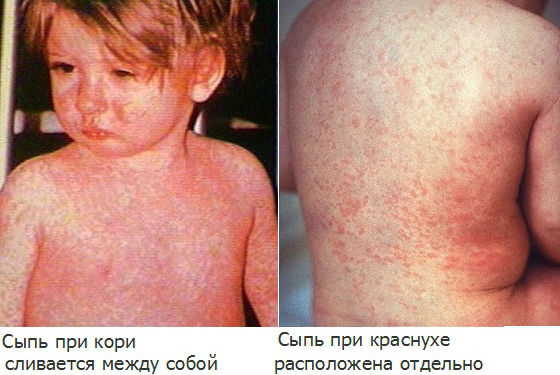
У ребенка краснуха понос
Отвечать в конференциях и заводить новые темы может любой участник, независимо от наличия регистрации на сайте 7я.ру.
У меня ребенок (8 месяцев) заболел, и врач ставит краснуху. А за пару дней до болезни общались мы с подругой и ее детьми. Сейчас они в лагере, но их оттуда погнали, чтобы не заразили весь лагерь. Но мы теперь сомневаемся — может, это розеола? Порылась в инете — описания разные на разных сайтах. Вроде и то, и то может быть. Кто посоветует, как отличить?
1. Сначала подялась температура ночью и держалась 3 суток. Снвчала 37.5, через 2 суток — 38.2, поставили свечку эффералган.
2. После свечки начался понос. Но у нас вообще ребенок такой — чуть что, сразу понос.
3. Через 3 суток после начала болезни температура спала, и появилась сыпь на лбу утром. В течение дня ползла вниз по лицу. На следующее утро — уже до низа спины доползла.
4. Во время температуры ребенок был вялый и недовольный. Первые сутки сыпи — почти не спал и много плакал, что-то сильно беспокоило. Понос продолжался.
Сейчас (вторые сутки) ночью спал очень долго, видимо отсыпался, проснулся счастливый.
5. Врач нашла небольшое покраснение в горле и лимфоузлы с чечевичное зерно.
Ваши версии?
10.08.2003 11:56:10, Марик
14 комментариев
посмотрите в медицинской дополнение
12.08.2003 09:54:51, Марик
У краснухи инкубационный период 11-24 дня, т.е. от момента контакта с больным до появления первых симптомов проходит не меньше 10 дней, а вы пишете, что заболели через пару дней после контакта. Для розеолы нехарактерно появление сыпи на лице, обычно вокруг ушей, много элеметов на груди и спине, единичные сыпушки на конечностях, при краснухе конечности обычно достаточно хорошо обсыпаны. Как у вас дальше сыпь себя вела? Пошла на ноги-руки или нет? Если спустилась, надо ,действительно, исключать еще и корь. Сами сыпушки возвышаются над кожей или просто пятнышки? При розеоле пятнышки, при кори и краснухе могут быть и пятнышки и пупырышки. Еще по-поводу поноса, хоть вы и пишете, что у вашего ребенка такая особенность, я бы думала об энтеровируной инфекции — и сыпь при ней бывает, и стул разжиженный. Вообщем, много есть нюансов, но вы уже выздоравливаете, и меня бы данная ситуация волновала только в плане предстоящих прививок, а для этого надо сдать анализ на антитела к кори и краснухе.
11.08.2003 08:48:18, Календула
Прививки я не буду делать до года в любом случае, и от краснухи и кори никогда. Проще переболеть.
Дело в том только, что из-за нас ребят из лагеря поперли, ужасно обидно.
А анализ из вены малютке такому делать, чтобы они точно знали, что это (и если розеола, смогли вернуться)… как-то стремно. Но выходит, что без анализа не разберешь.
11.08.2003 09:42:30, Марик
В таком случае ребята могут вернутся, только если они переболели или привитые, без анализа вы врача вряд ли убедите снять краснуху.
11.08.2003 10:50:54, Календула
Не привитые и вроде бы не болели. Хотя врач говорит, что частенько проходит и без сыпи, можно сделать анализ, вдруг у них иммунитет есть, тогда все Ок. Я раздумываю.
11.08.2003 11:29:57, Ольга Оводова
В справку для лагеря пишут же только контакты по школе и дому, как вашим то вписали? Или вы сами в лагере сказали? Если сами, попробуйте в районной поликлинике с утра у медсестры на фильтре взять справку о контактах и с ней в лагерь — мол, оказалась не краснуха.
11.08.2003 12:15:31, Календула
Сама сказала, больно честная. Похвалили за порядочность и выгнали.
11.08.2003 13:08:16, Ольга Оводова
Да нет, никто через пару дней не заболел. Это мы теперь на карантине из-за контакта 🙁
11.08.2003 09:31:33, Ольга Оводова
Похоже на розеолу, сначала температура , а потом сыпь.
11.08.2003 01:37:12, dUMCYA
я бы сказада, что похоже на корь. При краснухе сыпь переползает с лица на тело. покрывая его полностью, за несколько часов. при кори — за 2-3 дня. При кори также заметны белесоватые пятна на слизистой рта (правда, в течение 1-2 суток с момента заболевания).
10.08.2003 22:09:09, Надюшка
Не знаю, что такое розеола, но описания прям такие, как мы краснухой переболели.
Она ничем не лечится, только темпу сбивают и под вечер ставили какой-то укол сбивающий красноту-кожа вся воспалялась и дочка уснуть не могла. Мы лежали в больнице.
10.08.2003 20:55:31, Карми (Александра, 11м.)
Характерным признаком краснухи являются сильно увеличенные лимфатические узлы за ушами. Но при краснухе сыпь проявляется в первый же день болезни.
У вас все больше похоже на розеолу.
10.08.2003 12:22:02, Meary
Трудно сказать. Горло и понос — очки в пользу краснухи, появление сыпи после трехдневной температуры — в пользу розеолы. Сама температура для розеолы маловата, для краснухи в самый раз. Вялость и плохое самочувствие — скорее краснушные (хотя…). Сыпь на лице сначала — это тоже краснушная штука, розеольные пятна у нас вообще лицо не затронули, только спина и живот.
Если очень надо знать, сдайте анализ крови — узнаете точно.
10.08.2003 12:01:11, Teoretik
Источник
Как выглядит краснуха у детей?

Краснуха это острая «детская» инфекционная болезнь, которая распространяется воздушно-капельно и характеризуется явлениями умеренной интоксикации, повышением температуры до 38 градусов, появлением мелкой пятнистой сыпи с одновременным увеличением определенных групп лимфатических узлов, в основном заднешейных и затылочных.
+
Медицинская консультация
Гарантированный ответ в течение часа
Причины болезни
Вирусы краснухи относятся к особому семейству. Вирионы имеют сферическую форму (диаметр 100-300 нм), содержат РНК. Вирусы чувствительны к воздействию химических веществ и температур, инактивируются под действием эфира, хлороформа, формалина.
Заболевания краснухой в основном спорадические, но периодически развиваются и эпидемические вспышки. Межэпидемические интервалы при краснухе достигают 7-12 лет, но чаще 6-9 лет.
Возрастная заболеваемость краснухой при отсутствии вакцинопрофилактики характеризуется интенсивным ее распространением среди детей от трех до 10-12 лет. Заболеваемость краснухой без вакцинопрофилактики в среднем составляет 250-300 случаев на 100 тысяч населения и каждое десятилетие принимает характер очень крупных эпидемий, когда заболевает 1-2% населения. В период эпидемий краснухи происходит значительное увеличение числа случаев врожденной краснухи.
Эпидемические вспышки краснухи характеризуются большой продолжительностью как среди детей, так и взрослых, поскольку для заражения краснухой требуется более длительные и тесные контакты с больными. Однократный контакт с больными краснухой обычно недостаточен для возникновения заболевания, что отличает ее от кори, ветрянки, паротита. В то же время заразный период при краснухе довольно продолжительный, и тесный и длительный контакт восприимчивых лиц с больными, особенно в семьях, детских садах, школах, больницах, казармах, приводит к заражению.
Для краснухи характерен зимне-весенний пик заболеваемости. В Москве на январь—май приходится до 70%, а на 3 весенних месяца — до 50-60% общегодовой заболеваемости. Уровень заболеваемости краснухой зависит от плотности и подвижности населения, поэтому в городах заболеваемость краснухой выше, чем в сельской местности.
Источник инфекции это только человек (взрослый или ребенок), не только с клинически выраженными, но и стертыми формами краснухи, опасен также больной в периоде инкубации и периоде выздоровления. Стоит учитывать, что у почти половины переносящих краснуху больных она проходит бессимптомно, в форме легкой простуды. Из-за нестойкости вирусов в условиях внешней среды, заразиться через третьи лица или предметы невозможно. Больной заразен на последней неделе периода инкубации и на первой недели болезни.
Основным источником инфекции являются дети, в том числе и новорожденный с синдромом врожденной краснухи, у которых возбудитель обнаруживается в моче, тканях, спинномозговой жидкости и выделяется из организма в течение 12-18-30 мес. и больше после рождения. Но чаще выделение вируса прекращается уже после 6 мес. У 75-80% детей с врожденной краснухой на 1-м мес. жизни вирус обнаруживается в зеве, носу, а позже — в моче, испражнениях, крови, костном мозге. Таким образом, у этих детей формируется хроническая персистирующая инфекция, и они могут являться источником краснухи, особенно для обслуживающего персонала.
У 15-50% женщин сохраняется риск заразиться краснухой при беременности. Если корью к 8-10 годам переболевает до 90% детей и к 15 годам восприимчивых к этой инфекции практически не остается, то к краснухе — даже к 20 годам остаются восприимчивыми до 20% людей.
Полагают, что если контингент неиммунных женщин детородного возраста достигает барьера в 20%, тогда возникнет угроза вспышки краснухи. Если иммунные к краснухе лица долго не контактируют с больными краснухой, то уровень иммунитета у них может настолько снизиться, что при повторной встрече с вирусом у них может возникнуть реинфицирование.
Механизм развития краснухи
Входные ворота для вируса при приобретенной краснухе обычно область верхних дыхательных путей, через нос и рот ребенка вирус попадает в лимфоузлы, где, как полагают, происходит размножение вируса, его накопление и последующее проникновение в кровь. Распространение с кровью вирусов при краснухе проходит в инкубационном периоде. Благодаря вирусемии заразное начало гематогенно распространяется по всему организму. Обладая лимфотропными и дермотропными свойствами, вирус вызывает увеличение лимфоузлов, уже в инкубационный период, а затем происходит уже повреждение кожи.
С момента проявления сыпи вирусемия обычно завершается, чему в значительной степени способствует появление в крови вирус-нейтрализуюших антител, которые обнаруживаются в крови через пару дней после высыпаний: в последующем их титр нарастает. Вирус можно выделить не только из носоглотки заболевшего, но также из кожи, испражнений и мочи. Как только сформируется иммунитет – ребенок выздоравливает, а сам иммунитет стойкий, пожизненный.
Проявления краснухи
Инкубационный период при краснухе длится от двух до трех недель, хотя известны случаи удлинения периода до 25 дней или сокращения до 10 дней, обычно у взрослых. Болезнь начинается остро, у детей обычно не бывает даже предвестников – сразу возникает сыпь, но за сутки до высыпаний можно отметить головные боли или легкую капризность, в носу или горле явления простуды слабые и есть не у всех детей. У малышей могут наблюдаться три типа болезни: только с сыпью, с наличием сыпи и лихорадки; с наличием сыпи, лихорадки и катаральных явлений.
Одним из типичных проявлений краснухи является сыпь, причем дл нее характерно особое распространение – на лице и за ушами, затем на волосистой части головы, а потом она спускается на все тело без какой либо особой последовательности. Из-за быстрого появления сыпи возникает эффект одномоментного ее появления, сыпь подсыпает до максимальной выраженности спустя 24 ч от начала появления экзантемы. Сыпь по виду круглая или овальная, мелкая, размеры элементов до 2-3 мм, не возвышаются над уровнем кожи, так как при краснухе экссудация слабо выражена, хотя у отдельных больных сыпь может приобретать папулезный характер.
Распространяясь толчкообразно, сыпь проявляется по всему телу, но на различных участках ее характер может быть неодинаковым. Более обильно высыпает в области спины, ягодиц, разгибательных поверхностей рук, менее интенсивно — на лице и на шее. На области ладоней и подошв сыпи нет. У некоторых больных преобладают мелкие элементы сыпи, у других — более крупные. Краснушной экзантеме в целом не присуща склонность к слиянию, но в отдельных случаях все же образуется сливная сыпь, в силу чего возникают сплошные красного цвета поля сыпи, что усложняет дифференциацию краснухи с корью и скарлатиной. В одних случаях сыпь временами может напоминать корь, а затем скарлатину, что нередко влечет за собой ошибочный диагноз этих инфекций, причем лицо и туловище обычно походит на коревое, на конечностях — скарлатине подобного. Но при краснухе элементы сыпи поменьше размером, чем при кори, но побольше размером, чем при скарлатине.
У детей высыпание продолжается в среднем трое суток и проходит бесследно, не оставляет после себя пигментации и шелушения. У некоторых детей при краснухе отмечается яркая и крупная сыпь, принимающая в ряде случаев пятнисто-папулезный характер с тенденцией к слиянию. Сыпь может отсутствовать у части больных, и тогда краснуха, ввиду умеренно выраженного поражения дыхательных путей и лимфаденопатии, чаще диагностируется как острое респираторное заболевание.
Обильная сыпь чаще возникает у взрослых (76%), чем у детей (56%). Однако параллелизма между степенью общей интоксикации и интенсивностью высыпания при краснухе как у взрослых, так и у детей установить не удалось.
Параллельно кожным высыпаниям или чуть раньше них на слизистой оболочке зева может появляться энантема в виде мелких бледно-розовых пятнышек. В зарубежных странах краснушную энантему называют еще пятнами Форксгеймера. У детей энантема обычно неяркая, маловыраженная. Слизистая рта у больных краснухой может быть воспалена, гиперемирована, отмечают наличие зернистости.
Характерный и один из ранних признаков краснухи это увеличение групп лимфоузлов, особенно это заднешейные, околоушные и затылочные группы. Они могут появиться еще за двое-строе суток до высыпаний и признаков простуды и начинают исчезать спустя несколько дней после угасания сыпи. Этот симптом можно использовать с целью раннего выявления детей во время вспышки краснухи в детском или другом организованных коллективах.
Наиболее характерно увеличение лимфатических узлов, расположенных позади грудино-ключично-сосцевидной мышцы, в области затылка и около сосцевидного отростка. Увеличенные лимфоузлы хорошо видны по ходу грудино-ключично-сосцевидной мышцы, особенно при повороте головы в противоположную сторону.
Поражений со стороны внутренних органов обычно не происходит, но иногда на фоне лихорадочной реакции возникают небольшая тахикардия, приглушение тонов сердца.
Со стороны крови в разгаре болезни характерны умеренная лейкопения (3000-4000), лимфоцитоз и увеличение количества (до 10-20%) плазматических клеток. Плазматические клетки всегда присутствуют в крови в первые дни заболевания и затем несколько недель и даже месяцев. Наличие этих клеток в сочетании с гиперплазией лимфоидной ткани является одним из достоверных признаков краснухи. При краснухе могут отмечаться относительный моноцитоз (до 15% и больше), повышенная СОЭ.
Существенных изменений со стороны мочи у больных краснухой не происходит, но в отдельных случаях наблюдаются скоропреходящие явления лихорадочной альбуминурии, лейкоцитурии, микрогематурии.
Наряду с выраженными, типичными формами краснухи широко распространены и стертые ее формы. У детей соотношение клинически выраженных и стертых форм, по сообщениям различных авторов, колеблется в пределах 1:1-1:2. Однако стертые формы краснухи у взрослых и детей представляют для беременных такую же опасность, в смысле их инфицирования, как и краснуха с выраженными симптомами.
Диагноз
Клинические проявления краснухи довольно характерны, и диагностика заболевания осуществляется на основании клинических данных. Большую помощь в распознавании краснухи оказывают эпидемиологические данные, а также широко применяющиеся исследования крови на антитела. Распознавание краснухи вне эпидемической вспышки и в отсутствие достоверного контакта с больным в анамнезе бывает затрудненным ввиду большого сходства ее с другими заболеваниями.
Доказательным считается 4-кратное увеличение титра антител, которые определяются как во фракциях IgG, так и IgМ. Обнаружение в крови антител типа IgМ к вирусу краснухи свидетельствует о краснушной инфекции, тогда как выявление антител типа IgGне исключает возможности перенесенной краснухи. Наличие IgM-антител в сыворотке крови больных в течение нескольких месяцев является основным признаком перенесенной эмбриопатии, связанной с краснухой, дающим основание ретроспективно, в течение 1 года, диагностировать краснуху.
Лечение
Специфического лечения краснухи не разработано. Проводят симптоматическую терапию, при осложнении ее назначаются антибиотики. Больных неосложненной краснухой можно лечить дома, где они находятся на палатном режиме, но при значительном повышении температуры переводятся на постельный режим. Больным краснухой назначается комплекс витаминов, а при сильной сыпи, болях суставов и мышц дополнительно назначаются антигистаминные препараты — димедрол, пипольфсн, супрастин. При значительных конъюнктивитах в глаза закапывают 15 20% р-р альбуцида, при выраженных лимфаденитах на область увеличенных и болезненных лимфоузлов воздействуют сухим теплом, УВЧ.
Беременным женщинам, не болевшим краснухой, стоит избегать контакта с больными в течение не менее трех недель. Если беременная женщина заразилась или заболела краснухой, то некоторые авторы рекомендуют для предупреждения возможного развития врожденной краснухи у плода введение 10-30 мл гамма-глобулина.
Сведения об эффективности гамма-глобулинопрофилактики краснухи довольно противоречивы. Применение гамма-глобулинов в период уже развившейся вирусемии не дает профилактического эффекта.
Автор статьи:
Станиславская Ольга Сергеевна
Дата публикации: 31.08.2011 23:39
Просмотров: 326620
Проголосуйте за статью
Рейтинг: 3.44, Голосов: 9
Здравствуйте.
Если вы столкнулись с похожей ситуцией, либо просто хотите проконсультироваться. Обращайтесь за помощью, обязательно отвечу на все ваши вопросы.
Источник
Краснуха относится к вирусным инфекциям, поражающих детей в возрасте от 2 до 9 лет. Заболевание встречается довольно редко – при условии вовремя проведенной вакцинации. Дети, чьи родители отказались от прививки против недуга, становятся в группу риска по развитию серьезных осложнений, вызванных краснухой.
Начальные симптомы
При первичном заражении основные симптоматические проявления отсутствуют – длительность инкубационного периода болезни составляет от 10 до 25 суток. Патогенная микрофлора проникает в организм воздушно-капельным путем, при общении с носителем. Развитие недуга происходит поэтапно, с характерными признаками. Подробнее о заболевании можно ознакомиться в видео:
Начальная фаза
Первичные симптомы краснухи схожи с простудными инфекциями и изначально не вызывают опасений у родителей:
- Состояние общего недомогания – на фоне небольшого повышения температуры тела отмечается слабость, вялость и повышенная утомляемость.
- Гиперемированность слизистых оболочек глотки – покраснение горла определяется визуально, малыш может жаловаться на трудности с проглатыванием пищи.
- Ринотические проявления – у детей отмечается заложенность носовых ходов, обильное выделение слизистого секрета.
- Конъюнктивит – патоген способен поражать слизистые оболочки глаз. У ребенка может наблюдаться покраснение белковых оболочек.
- Увеличенные лимфатические узлы – накопление проникшего в организм вируса в лимфоузлах вызывает воспалительные процессы. Затронутые воспалением участки легко прощупываются под кожей.
На последних сутках начальной фазы регистрируются высыпания на кожных покровах. Первые мелкие пятнышки сообщают о переходе болезни на следующую ступень.
Основная фаза
Основные симптоматические проявления в себя включают:
 Мелкопятнистые высыпания на кожных покровах – имеют бледновато-розовый оттенок, округлую форму с ровными краями. Размеры сыпи варьируют от 2 до 5 мм, имеют одинаковые объемы и не склонны к сливанию в крупные образования. Внешне высыпания выглядят разрозненно, не возвышаются над поверхностью дермы.
Мелкопятнистые высыпания на кожных покровах – имеют бледновато-розовый оттенок, округлую форму с ровными краями. Размеры сыпи варьируют от 2 до 5 мм, имеют одинаковые объемы и не склонны к сливанию в крупные образования. Внешне высыпания выглядят разрозненно, не возвышаются над поверхностью дермы.
Поражение начинается с области лица и шейного отдела, спустя несколько часов сыпь захватывает кожу всего тела.
Массовое скопление сыпи отмечается:
- на сгибах верхних и нижних конечностей;
- области спины;
- района ягодиц.
- области спины;
-
 района ягодиц.
района ягодиц.
На коже ладоней и стоп патологические проявления не возникают и позволяют отличить краснуху от ряда болезней со схожей симптоматикой (от кори, ветряной оспы, паротита). Сыпь проходит самостоятельно, не оставляя на покровах дермы следов – рубцы и измененные пигментированные участки отсутствуют.
Катаральные явления – у детей отмечаются признаки простудных заболеваний – сухой, редко появляющийся кашель, ощущение першения в горле, гиперемированность белковых оболочек глаз, заложенность носовых ходов.
Признаки интоксикации – отравление токсинами (результатом жизнедеятельности патогенной микрофлоры в организме) проявляются слабо. Небольшое повышение температуры тела вызывает у ребенка состояние общей слабости, легкие головные боли и недомогания.
Полиаденит – происходит увеличение лимфатических узлов:
- в затылочной зоне;
- околоушной;
- заднешейной области.
При пальпации пораженного места дети жалуются на болезненные ощущения.
Дополнительные сведения
У малышей до первого года жизни болезнь возникает в редких случаях. Специалисты связывают это с защитой детского организма материнскими антителами. В случае появления краснухи, выделяют несколько причин ее возникновения:
- отсутствие грудного вскармливания – при недостаточном количестве молока или аллергических реакциях на него со стороны малыша;
- отсутствие прививки у матери против краснухи;
- роженица не инфицировалась данным типом вируса.
У грудных детей заболевание отличается мгновенным развитием, сопровождаться судорожными явлениями, повышенной свертываемостью крови внутри сосудов. Высыпания также быстро образуются и исчезают – в отдельных случаях весь процесс занимает не более двух часов.
Симптоматические проявления (сыпь) может проявиться в ночное время и бесследно исчезнуть, что затруднит правильную диагностику и назначение последующего лечения.
При врожденном варианте патологии, вирусы проникает в плод в периоде вынашивания. При рождении ребенок является инфицированным, а наличие заболевание определяется по характерной симптоматике, получившей название «синдром Грегга»:
- Пороки развития сердечной мышцы – неправильное размещение крупных сосудов, дефекты в межпредсердной перегородке, стенозы аорты, легочной артерии.
- Поражение органов зрения – глаукома, недоразвитие век, слабое зрение, помутнение хрусталика – катаракта.
- Недоразвитие органов слуха чаще проявляется глухотой.
Отличия от других видов сыпи
Все характерные признаки искомого заболевания схожи с иными патологическими состояниями. Самостоятельно отличить их друг от друга практически невозможно – требуется проведение лабораторных анализов, для определения возбудителя, проникшего в организм.
При первых симптоматических проявлениях, родители должны незамедлительно обратиться в медицинское учреждение, на консультацию участкового врача-педиатра. При необходимости и подтверждении первоначального диагноза, ребенок будет дополнительно осмотрен инфекционистом.
Среди схожих по проявлениям заболеваний, специалисты выделяют:
- аденовирусную инфекцию;
- корь;
- энтеровирусную инфекцию;
- розовый лишай;
- крапивницу;
- мононуклеоз и эритему инфекционной этиологии.
Виды заболевания
Патологическое состояние принято подразделять на две основные формы:
- врожденную;
- благоприобретенную.
Приобретенная форма дополнительно делится:
- на типичную – с легким, средним и тяжелым вариантом протекания болезни;
- атипичную – недуг проходит без появления высыпаний на кожных покровах.
Лечение
При назначении схемы терапии, педиатр обращает внимание родителей на необходимость создания благоприятных условий для ребенка на весь период лечения. К основным пунктам относят:
- обязательное соблюдение постельного режима;
- своевременный и аккуратный прием выписанных лекарственных препаратов;
- достаточное количество жидкости – чистой питьевой воды, детских чаев;
- переход на диетическое питание – в ежедневный рацион включаются продукты с достаточным содержанием витаминов и минеральных веществ — овощи, фрукты, молочная продукция, растительная клетчатка;
- местные процедуры – очистка и закапывание носовых ходов, полоскание горла.
Медикаментозная терапия
Специфического противовирусного лечения краснухи не существует – вся терапия рассчитана на подавление негативной симптоматики и облегчение состояния ребенка. Среди часто назначаемых фармакологических средств выделяют:
- поливитаминные комплексы, предназначенные специально для детей;
- антигистаминные лекарственные средства – при большом количестве высыпаний и вместо мазей;
- жаропонижающие медикаменты при температуре тела свыше 38 градусов;
- спреи или таблетки для рассасывания, подавляющие болезненные ощущения в области горла;
- сосудосуживающие капли для снижения уровня заложенности носовых ходов;
- антибактериальные лекарства – назначаются при присоединении вторичной инфекции.
Все лекарственные средства назначаются лечащим специалистом в соответствии с общим состоянием малыша. Любое самолечение находится под строгим запретом – без определения первопричины возникновения заболевания медикаменты могут спровоцировать осложненные состояния.
Рекомендации и профилактика
Основным методом профилактических мероприятий, для предупреждения развития краснухи, является вакцинация. Она производится по стандартной схеме:
- в год или полтора малышу делается первичная инъекция;
- в 5-7 лет – ревакцинация, для закрепления эффекта.
После проведения вторичной вакцинации в организме ребенка вырабатывается стойкий иммунитет к патогенной микрофлоре. При отсутствии второй инъекции, ее рекомендуют сделать в возрасте до 25 лет, вне зависимости от половой принадлежности.
При наличии в доме заболевшего, врачи рекомендуют провести ряд профилактических защитных мер:
- обязательно выделить ему отдельное жилое помещение с изоляцией от других членов семьи;
- следить за соблюдением требований личной гигиены;
- выделить больному предметы личного обихода – посуду, полотенца;
- проводить ежедневную влажную уборку с использованием дезинфицирующих растворов;
- периодически проветривать спальное помещение.
Краснуха – заболевание маленьких детей, протекающее в неосложненных формах при соблюдении назначенной врачом схемы лечения. Выполнение правил профилактики позволит защитить остальных детей от передачи вируса и дальнейшего его распространения.
Источник