Удаление камней единственной почкой
В настоящее время перкутанная нефролитотрипсия (ПНЛ) остается основным методом хирургического лечения больных с крупными (больше 2,0 см), множественными и коралловидными камнями почек [1– 5]. Для данной операции, несмотря на ее малоинвазивность, характерны различные осложнения, наблюдаемые в 10,6–15,2% случаев [6–10]. Наиболее опасными из них являются травмы соседних органов, кровотечения и обострение хронического пиелонефрита (ХП). Кровотечение из почечных сосудов, наблюдаемое у 7,8 – 10,8%, больных, является серьезным, а, порой, фатальным осложнением ПНЛ [6, 8, 11]. При продолжающемся массивном кровотечении и неэффективности консервативной терапии приходится выполнять люмботомию с ревизией почки, а иногда и нефрэктомию, или прибегать к суперселективной эмболизации [7, 10]. Поэтому угроза развития кровотечения и других осложнений является сдерживающим фактором для многих урологов к активному использованию ПНЛ у больных с камнями единственной почки. В зарубежной литературе имеются сообщения нескольких авторов о перкутанном удалении камней единственной почки [12 – 15]. Они, в основном, приводят результаты ПНЛ у небольшой группы пациентов с камнями единственной почки, что связано с низкой встречаемостью этого заболевания. По данным Всемирного общества эндоурологов из 5803 больных, которым была выполнена ПНЛ, камни единственной почки установлены только в 189 (3,3%) случаях [16, 17]. В отечественной литературе встречаются единичные публикации о результатах ПНЛ у больных с единственной почкой [18].
МАТЕРИАЛЫ И МЕТОДЫ
В основу данной работы положены результаты ПНЛ у 104 больных с нефролитиазом, которые были оперированы в клинике урологии Северо-Западного государственного медицинского университета имени И.И. Мечникова на базе городской многопрофильной больницы № 2 в период с 2005 по 2014 г. Мужчин было 53 (51,0%), женщин – 51 (49,0%). Возраст больных колебался от 26 до 74 лет, в среднем составил 50,8 ± 12,6 лет. Больные с нефролитиазом были разделены на две группы. В первую, основную, вошли 48 (46,2%) пациентов с единственной почкой. Вторую (контрольную) группу составили 56 (53,8%) больных с камнем одной почки и здоровой контралатеральной почкой. В первой группе было 23 (47,9%) мужчины и 25 (52,1%) женщин, а во второй группе – 30 (53,6%) мужчин и 26 (46,4%) женщин. Средний возраст больных основной группы составил 54,2 ± 13,6 лет, контрольной группы – 48,2 ± 10,4 лет.
В I группе у 6 (12,5%) пациентов диагностирован камень единственной врожденной почки, у 24 (50,0%) – ранее была выполнена нефрэктомия по поводу гнойного калькулезного пиелонефрита (6), опухоли почки (8) и вторичного нефросклероза на фоне нефролитиаза (10). Отсутствие функции контрлатеральной почки выявлено в 14 (29,2%) случаях. У 4 (8,3%) больных был диагностирован камень лоханки пересаженной почки. Распределение больных в зависимости от форм нефролитиаза приведено в таблице 1. Как видно из таблицы, частым показанием к ПНЛ в обеих группах были крупные камни почек: в I группе – 47,8%, а во II группе – 50,0% больных. У 60,4% больных I группы камни локализовались в лоханке, у 12,5% были коралловидные камни и у 10,4% – отмечено сочетание камней лоханки и нижней чашечки, у 4 (8,4%) больных выявлены камни лоханки пересаженной почки. Во II группе камни лоханки были диагностированы у 36 (64,3%), коралловидные камни – у 10 (17,8%), а камни нижней чашки и лоханки – у 4 (7,1%) больных.
Всем пациентам на предоперационном этапе выполнялось стандартное урологическое обследование, включавшее в себя лабораторные анализы крови и мочи, ультразвуковое исследование почек, экскреторную урографию, мультиспиральную компьютерную томографию брюшной полости, динамическую реносцинтиграфию. Проведенное обследование позволяло определить размеры и плотность камня, его стереометрическое расположение, функциональное состояние почек и верхних мочевых путей. При наличии воспалительных изменений в анализах мочи до операции проводилась антибактериальная терапия.
В начале операции выполнялась уретроцистоскопия и катетеризация мочеточника оперируемой почки в положении на спине. Затем больных перекладывали на живот. Пункция чашечно-лоханочной системы (ЧЛС) в основном производилась под ультразвуковым контролем, в редких случаях – в сочетании с рентгеноскопией. Доступ в ЧЛС почки в обеих группах чаще выполнялся через нижнюю заднюю чашечку: у 35 (72,9%) больных I группы и у 46 (82,1%) – II группы. Доступ через среднюю чашечку в I группе осуществлялся в 6 (12,5%) случаях, через верхнюю чашечку – в 4 (8,3%), а во II группе – у 5 (8,9%) и у 3 (5,4%) больных, соответственно. У двух больных в обеих группах ПНЛ выполняли через два доступа, а у одного пациента с единственной функционирующей почкой для удаления камня использовали три доступа (рис. 1, 2). Бужирование пункционного канала в обеих группах выполнялось только под рентгенологическим контролем. Дилатацию нефростомического свища производили тефлоновыми бужами, устанавливали кожух Amplatz 26 или 28 Сh. Для нефроскопии использовали эндоскоп 24 Ch, а для фрагментации камня – ультразвуковой контактный литотриптер. Операция заканчивалась дренированием ЧЛС почки баллонным катетером.
Статистический анализ полученных результатов проводили на персональном компьютере с использованием пакета программы Statistica 6.0. Достоверность различий средних значений показателей оценивали с помощью t-критерия Стьюдента для параметрической статистики и тест Манна-Уитни для непараметрической.
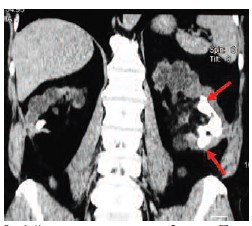
Рис.1. Компьютерная томограмма больного 67 лет. Визуализируются множественные камни единственно функционирующей левой почки
Рис.2. Больной после ПНЛ через три перкутанных доступа
Таблица 1. Распределение больных в зависимости от форм нефролитиаза
| Формы нефролитиаза | Количество больных | |||
|---|---|---|---|---|
| I группа | II группа | |||
| абс. | % | абс. | % | |
| Одиночные камни почки после неэффективности ДЛТ | 6 | 12,5 | 8 | 14,3 |
| Крупные камни почечной лоханки (> 2,0 см) | 23 | 47,8 | 28 | 50,0 |
| Множественные камни почек | 7 | 14,6 | 8 | 14,3 |
| Множественные камни почек | 6 | 12,5 | 10 | 17,9 |
| Камни подковообразной почки | 2 | 4,2 | 2 | 3,5 |
| Камни пересаженной почки | 4 | 8,4 | – | – |
| Всего | 48 | 100,0 | 56 | 100,0 |
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Эффективность ПНЛ в обеих группах оценивалась по следующим показателям: продолжительность операции, процент полного освобождения почек от конкрементов, необходимость повторных хирургических вмешательств, частота интраи послеоперационных осложнений.
Продолжительность ПНЛ в I группе колебалась от 35 до 140 мин, в среднем составила 75 мин. Операция была длительной у больных с коралловидным нефролитиазом и камнями высокой плотности. При одиночных конкрементах лоханки время ПНЛ в среднем составило 56 мин. В II группе продолжительность операции колебалась от 30 до 110 мин (в среднем – 60 мин). У пациентов с одиночными камнями лоханки длительность ПНЛ была 45 мин. Проведенный анализ показал, что время операции в I группе достоверно больше, чем у больных II группы (р < 0,05).
Одним из важных критериев оценки эффективности ПНЛ было наличие или отсутствие резидуальных фрагментов камней. Для этого в послеоперационном периоде выполняли ультразвуковое исследование почек и внутривенную урографию. Как и другие авторы, резидуальными мы считали оставшиеся после литотрипсии камни диаметром более 5 мм, процент самостоятельного отхождения которых является довольно низким. В I группе резидуальные камни были выявлены у 10 (20,8%) больных, у 6 (12,5%) из них потребовались повторные хирургические вмешательства: дистанционная литотрипсия – в 4-х и контактная уретеролитотрипсия – в двух случаях. В контрольной группе резидуальные камни были диагностированы у 8 (14,3%) пациентов после чрескожной нефролитотрипсии. В 5 (8,9%) случаях выполнялись повторные операции: дистанционная литотрипсия (4 пациента) и контактная уретеролитотрипсия (1 пациент). Повторных ПНЛ в обеих группах не было. Процент полного освобождения почки от конкрементов в результате ПНЛ в I группе составил 79,2%, во II группе – 85,7%. Эффективность операции и количество больных с резидуальными камнями представлены на рисунке 3. Проведенный статистический анализ показал, что достоверной разницы в частоте встречаемости резидуальных фрагментов и количестве повторно выполненных хирургических вмешательств в обеих группах не было (20,8% и 14,3%, соответственно; p > 0,05). Эффективность ПНЛ в обеих группах также достоверно не отличалась (79,2% и 85,7%, соответственно; р > 0,05).
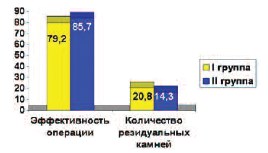
Рис. 3. Эффективность ПНЛ и частота встречаемости больных с резидуальными камнями (%)
В обеих группах оперированных больных также проведен анализ осложнений ПНЛ, которые были разделены на интраоперационные и послеоперационные (табл. 2). К интраоперационным осложнениям были отнесены кровотечение, потребовавшее проведения гемотрансфузии, перфорацию ЧЛС и кишки, травму плевральной полости, необходимость конверсии в открытое вмешательство. Послеоперационными осложнениями считались обострение ХП, макрогематурия, потребовавшая проведения гемостатической терапии, и подтекание мочи из нефростомического свища после удаления дренажа. При анализе интраоперационных осложнений было выявлено, что наиболее частым из них в обеих группах было кровотечение, потребовавшее переливания компонентов крови: у 5 больных (10,4%) в I группе и у 5 больных (8,9%) во II группе. Случаев перфорации кишки в обеих группах не было. Повреждение плевры с развитием гидроторакса наблюдалось у одного (1,8%) больного контрольной группы, у которого доступ к ЧЛС осуществлялся в 10-м межреберье через верхнюю чашечку. В I группе подобных осложнений не выявлено. Случаев потери пункционного хода и конверсий у больных I группы не было. Во II группе конверсия потребовалась у одного (1,8%) пациента. Показанием к операции было нестабильность гемодинамических показателей на фоне снижения гемоглобина и нарастания паранефральной гематомы. При этом моча из нефростомы и мочеточникового катетера были прозрачными. Во время открытой операции выявлено интенсивное кровотечение из нижнеполярной артерии, поврежденной видимо пункционной иглой при создании доступа к почке. Дефект артерии ушит, кровотечение остановлено.
Наиболее частым послеоперационным осложнением в обеих группах оказалось обострение хронического пиелонефрита: 6 (12,5%) больных в I группе и 7 (14,3%) – во II группе. Уросепсис наблюдался только у одного (2,1%) больного с коралловидным камнем единственной почки. В послеоперационном периоде гематурия без значимого снижения уровня гемоглобина отмечена у 5 (10,4%) больных I группы. Во II группе гематурия наблюдалась сравнительно чаще (12,5%), однако полученная разница не была достоверной (р>0,05). Подтекание мочи после удаления нефростомы имело место у двух (4,2%) больных основной группы и у одного (1,9%) больного контрольной группы. Все пациенты были оперированы по поводу коралловидного камня. Нефростомический свищ закрылся после дренирования верхних мочевых путей мочеточниковым стентом. Проведенный нами анализ статистически значимых различий в количестве интраи послеоперационных осложнений у больных обеих групп не выявил (р>0,05).
Известно, что концентрация креатинина и мочевины в крови, клиренс эндогенного креатинина являются истинными показателями функции почек. Степень повреждения почечной паренхимы при ПНЛ является незначительной, поэтому ее функция после операции может оставаться стабильной в течение многих лет. Для изучения влияния ПНЛ на функцию почки у больных обеих групп было оценено содержание креатинина в крови до операции и после нее (на 1-е и 7-е сутки). Полученные данные приведены на рисунке 4. Так уровень креатинина крови у больных I группы до операции в среднем составил 100,6 ± 20,6 мкмоль/л, на следующие сутки после нее – 145,2 ± 26,4 мкмоль, а на 7 – 8 сутки он снижался до 106,0 ± 18,2 мкмоль/л. У больных II группы эти показатели составили 80,6 ± 16,6 мкмоль, 90,2 ± 18,4 мкмоль и 84,0 ± 17,2 мкмоль, соответственно. Отмечено, что у больных с единственной почкой по сравнению с контрольной группой уровень креатинина значительно повышался после операции, а наблюдаемая разница была статистически достоверной (р < 0,05).
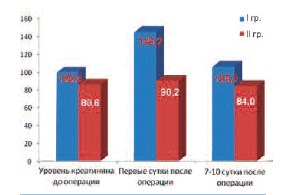
Рис. 4. Уровень креатинина до и после перкутанной нефролитотрипсии у больных с единственной (I гр.) и билатеральными почками (II гр.)
Таблица 2. Интраи послеоперационные осложнения перкутанной нефролитотрипсии у обследуемых больных с единственной (I гр.) и билатеральными (II гр.) почками
| Осложнения перкутанной нефролитотрипсии | I группа | II группа | Всего | ||
|---|---|---|---|---|---|
| абс. | % | абс. | % | ||
| Интраоперационные осложнения ПНЛ | |||||
| Кровотечение | 5 | 10,4 | 5 | 8,9 | 10 |
| Ранение плевральной полости | – | – | 1 | 1,8 | 1 |
| Перфорация ЧЛС | 2 | 4,2 | 1 | 1,8 | 3 |
| Конверсия | – | – | 1 | 1,8 | 1 |
| Итого | 7 | 14,6 | 8 | 14,3 | 15 |
| Послеоперационные осложнения ПНЛ | |||||
| Пиелонефрит | 6 | 12,5 | 8 | 14,3 | 14 |
| Уросепсис | 1 | 2,1 | – | — | 1 |
| Гематурия | 5 | 10,4 | 7 | 12,5 | 12 |
| Подтекание мочи | 2 | 4,2 | 1 | 1,9 | 3 |
| Всего | 14 | 29,2 | 16 | 28,6 | 28,6 |
В настоящее время общепринятой классификацией осложнений различных хирургических вмешательств является классификация Clavien, которая также адаптирована для перкутанной нефролитотрипсии [19, 20]. У оперированных нами 104 больных с нефролитиазом осложнения II степени по классификации Clavien были диагностированы у 8 (7,7%) больных, III a степени – у трех (2,9%) больных. Летальных исходов (осложнения V степени по классификации Clavien) в нашей серии не было. При осложнениях III ст. приходилось прибегать к активным инвазивным вмешательствам под местной или общей анестезией. Так под общей анестезией у двух (4,2%) больных произведена суперселективная эмболизация поврежденного почечного сосуда. В одном случае у больного с уросепсисом проводилась антибактериальная и дезинтоксикационная терапия. Результаты сравнительного анализа осложнений ПНЛ по классификации Clavien, наблюдаемых у больных обеих групп, приведены в таблице 3.
Нами проведен сравнительный анализ полученных результатов ПНЛ у больных I группы с данными CROES (Clinical research office of the endourological society) ПНЛ группы у 189 больных с единственной почкой [17]. У них после ПНЛ наблюдались следующие осложнения: кровотечение – у 19 (10,2%), высокая лихорадка – у 25 (13,3%), перфорация полостной системы – у 8 (4,3%), гидроторакс – у 2 (1,1%) больных. В двух (1,1%) случаях из-за технических особенностей ПНЛ не была завершена. Кровотечение в основном наблюдалась при бужировании пункционного канала металлическими дилататорами: у 14 (7,4%) из 19 больных с кровотечением. Уровень креатинина у больных с единственной почкой до операции составил 140 мкмоль/л, а в первые сутки после нее – 150 мкмоль/л, что было достоверно выше показателей креатинина, полученных у больных с обеими почками. В нашей серии ПНЛ у больных с единственной почкой операция была выполнена во всех случаях. Таких осложнений, как травма плевральной полости, толстой кишки и других внутренних органов, не было. В нашей серии оперированных больных с единственной почкой кровотечение наблюдалось у 10,4%, высокая лихорадка – у 12,5%, перфорация ЧЛC почки – у 4,2% больных. Полученные нами показатели осложнений ПНЛ идентичны таковым, полученным при исследовании CROES ПНЛ группы у 189 больных с единственной почкой. Эти данные подтверждают, что у больных с камнями единственной почки ПНЛ является малоинвазивной и безопасной операцией. Эффективность ПНЛ в I группе составила 79,2%, а во II группе – 85,7%, а разница не была статистически достоверной (р> 0,05). Это не согласуется с данными CROES: эффективность ПНЛ у больных с единственной почкой была достоверно ниже, чем у пациентов с билатеральными почками (65,4% и 76,1%, соответственно; р < 0,05). Данный факт можно объяснить тем, что в исследование CROES было включено большее количество пациентов с коралловидным нефролитиазом единственной почки (26,4%), чем в нашей серии (12,5%)
ЗАКЛЮЧЕНИЕ
Сравнительный анализ результатов чрескожной нефролитотрипсии у больных с единственной и билатеральными почками показал, что между этими группами достоверной разницы по эффективности операции, проценту резидуальных камней и количеству послеоперационных осложнений нет. Перкутанная нефролитотрипсия является эффективным и малоинвазивным способом лечения больных с крупными и множественными камнями единственной почки, положительные результаты которой сопоставимы с аналогичными у пациентов с двум почками.
ЛИТЕРАТУРА
1. Гулиев Б.Г. Перкутанное лечение коралловидного нефролитиаза. // Эндоскопическая хирургия. 2009. N 5. С. 21 – 25.
2. Мартов А.Г., Андронов А.С., Дутов С.В., Степанов В.С., Джафарзаде М.Ф. Первый опыт чрескожной нефролитотрипсии на спине. //Урология. 2012. N 2. С. 57 – 63.
3. Хасигов А.В., Белоусов И.И., Коган М.И. Сравнительный анализ эффективности и безопасности перкутанной нефролитотрипсии при коралловидных камнях. // Урология. 2013. N 1. С. 86 – 88.
4. Armagan A, Tepeler A, Silav MS, Ersoz C, Akcay M, Akman T, Erdem M, Onol S. Micropercutaneous nephrolithotomy in the treatment of moderate size renal calculi. // J Endourol. 2013. Vol. 27, N 2. Р. 177 – 181.
5. Bryniarski P, Paradysz A, Zyczkowski M, Kupilas A, Niwakowski K, Bogacki R. A randomized controlled study to analyze the safety and efficacy of percutaneous nephrolithotripsy and retrograde intrarenal surgery in the management of renal stones more than 2 см in diameter. // J Endourol. 2012. Vol. 26. P. 52 – 57.
6. Глыбочко П.В., Аляев Ю.Г., Григорьев Н.А., Сорокин Н.И. Осложнения чрескожной нефролитотрипсии. //Саратовский научно-медицинский журнал. 2011. Т. 7, N 2. С. 140.
7. Keoghane SR, Cetti RJ, Rogers AE, Walmsley BH. Blood transfusion, embolisation and nephrectomy aer percutaneous nephrolithotomy. // BJU Int. 2013. Vol. 111, N 4. P. 682 – 632.
8. Jinga V, Dorobat B, Youssef S, Radavoj D, Braticevici B, Filipoiu F, Balgradean M. Transarterial embolization of renal vascular lesions aer percutaneous nephrolithotomy. //Chirurgia (Bucur). 2013. Vol. 108, N 4. P. 521 – 529.
9. Ozden E, Mercimek MN, Bostanci Y. Factors affecting success and complications in percutaneous nephrolithotomy: A multivariate analysis of 1117 procedures. //Eur Urol Suppl. 2011. Vol. 10, N 2. P. 70.
10. Seitz C, Desai M, Hacker A, Hakenberg OW, Liatsikos E, Nagele U, Tolley D. Incidence, prevention and management of complications following percutaneous nephrolitholapaxy. //Eur Urol. 2012. Vol. 61, N 1. P. 146 – 158.
11. El-Hahas AR, Shoker AA, El-Assmy AM, Mohsen T, Shoma AM, Eraky I, El-Kenawy MR. Postpercutaneous nephrolithotomy extensive hemorrhage: a study of risk factors. //J Urol. 2007. Vol. 177. P. 576 – 574.
12. Canes D, Hegarty NJ, Kamoi K, Haber GP, Berger A, Aron M, Desai M, El-Kappany HA. Functional outcomes following percutaneous surgery in solitary kidney. //J Urol. 2009. Vol. 181. P. 154 – 160.
13. El-Tabey NA, El Nahas AR, Eraky IE, Shoma AM, El-Assmy AM, Soliman SA, Shokeir A.A, Mohsen T, El-Kappany HA, El-Kenawy MR. Long term functional outcome of percutaneous nephrolithotomy in solitary kidney. // Urology. 2014. Vol. 83, N 5. P. 1011 – 1015.
14. Resorlu B, Kara C, Oguz U, Bayindir M, Unal A. Percutaneous nephrolithotomy for complex caliceal and staghorn stones in patients with solitary kidney. // Res Urol. 2011. Vol. 39. P. 171 – 176.
15. Wong KA, Sahai A, Patel A, Thomas K, Bultitude M, Glass J. Is percutaneous nephrolithotomy in solitary kidneys safe? // Urology. 2013. Vol. 82. P. 1013 – 1016.
16. de la Rosette JJ, Assimos D, Desai M, Gutierrez J, Lingeman J, Scarpa R, Tefekli A. The clinical research office of the endourological society percutaneous nephrolithotomy global study: indications, complications and outcomes in 5803 patients. // J Endourol. 2011. Vol. 25. P. 11 – 17.
17. Bucuras V, Gopalakrishnam G, Wolf JS, Sun Y, Bianchi G, Erdogru T, de la Rosette JJ. The clinical research office of the endourological society percutaneous nephrolithtomy global study: nephrolithotomy in 189 patients with solitary kidneys. // J Endourol. 2012. Vol. 26, N 4. P. 336 – 341.
18. Комяков Б.К., Гулиев Б.Г., Алексеев М.Ю., Лубсанов Б.В. Чрескожное эндоскопическое лечение камней единственной и пересаженной почки. //Урология. 2011. N 5. С. 55 – 60.
19. Tefekli A, Karadag A, Tepeler K, Sari E, Berberoglu Y, Baykal M, Sarilar O, Muslumanoglu AY. Classification of percutaneous nephrolithotomy complications using the modified Clavien grading system: Looking for a standard. // Eur Urol. 2008. Vol. 53. P. 184 – 190.
20. Rassweiler JJ, Rassweiler MC, Michel MS. Classification of complications is the Clavien-Dindo classification. // Eur Urol. 2012. Vol. 62, N 2. P. 256 – 258.
Источник

