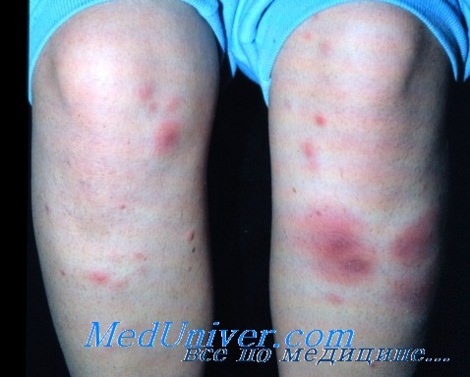
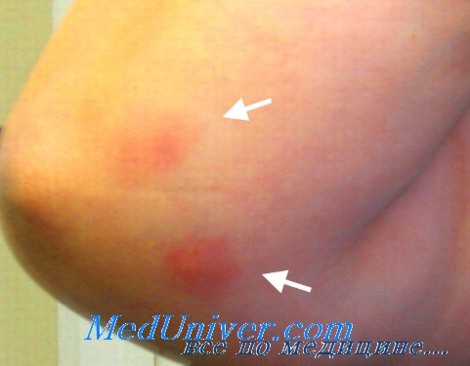
Узловатая эритема при язвенном колите
Узловатая эритема. Причины появления — этиология
• Узловатая эритема является самым распространенным септальным панникулитом (воспалением септ жировых долек подкожно-жировой клетчатки).
• Узловатой эритемой чаще всего страдают взрослые женщины, особенно на втором и четвертом десятилетии жизни.
• В одном из исследований упоминалась общая заболеваемость во всем мире: 54 млн человек в возрасте старше 14 лет.
• В детском возрасте заболеваемость обоих полов примерно равная.
Большинство случаев узловатой эритемы являются идиопатическими. В одном из исследований высказано предположение, что причина узловатой эритемы неизвестна в 55% случаев. На этот показатель влияет тот факт, что узловатая эритема может предшествовать развитию системного заболевания более чем за два года. Влияние этиологических факторов иногда носит сезонный характер. Причины, которые удается установить, обычно связаны с инфекционными, реактивными, фармакологическими или неопластическими процессами.
• Узловатую эритему связывают с фарингитом, вызванным бета-гемолитическим стрептококком группы А:
— Ретроспективное исследование 129 случаев узловатой эритемы, наблюдаемых в течение нескольких десятилетий, показывает, что 28% больных перенесли заболевание, вызванное стрептококковой инфекцией.
— Нестрептококковая инфекция верхних дыхательных путей также может играть определенную роль.
• В прошлом, наиболее частым заболеванием, предшествующим узловатой эритеме, являлся туберкулез, однако в настоящее время данная причина отмечается достаточно редко.
— Имеются сообщения, что узловатая эритема развивалась после вакцинации бациллой Кальмета-Жерена.
• Узловатая эритема отмечается у 3% пациентов с кокцидиоидомикозом.
• Реже узловатая эритема сочетается с токсоплазмозом, сифилисом, амебиазом, гиардиазом, бруцеллезом, лепрой и бартонелезом.
• Одной из самых распространенных неинфекционных причин узловатой эритемы является саркоидоз. В одном из исследований саркоидоз определялся как причина заболевания в 11% случаев узловатой эритемы.
• Когда высыпания узловатой эритемы наблюдаются в сочетании с прикорневой лимфоаденопатией, эта нозологическая форма носит название синдрома Лефгрена:
— Синдром Лефгрена при туберкулезе представляет собой первичный инфекционный процесс.
— Наиболее распространенной причиной синдрома Лефгрена является саркоидоз.
• Сообщается, что узловатая эритема отмечается у пациентов с воспалительными заболеваниями кишечника (НЯК и болезнью Крона):
— Обычно узловатая эритема проявляется во время обострения заболевания желудочно-кишечного тракта, но может отмечаться и до него.
— Большинство литературных источников указывает на более частое сочетание узловатой эритемы и болезни Крона, по сравнению с сочетанием этого заболевания с неспецифическим язвенным колитом.
• Некоторые авторы обсуждают наличие причинной связи узловатой эритемы с беременностью и приемом пероральных контрацептивов:
— Большинство известных эпидемиологических групп по узловатой эритеме предполагает одну или обе предыдущие причины.
• Кроме пероральных контрацептивов, в качестве медикаментозной причины узловатой эритемы предполагаются антибиотики, сульфаниламиды и бромиды. Однако они могли быть назначены для лечения инфекционного заболевания, вызвавшего узловатую эритему.
• Узловатая эритема иногда сопутствует лимфомам.
Вследствие вышеупомянутого разнообразия этиологических факторов, узловатая эритема, вероятно, является кожным реактивным процессом, который имеет ограниченное число кожных проявлении.
• Наиболее цепным для диагностики узловатой эритемы является гистологическое исследование:
— Определяющей характеристикой узловатой эрите мы является наличие септального панникулита без васкулита.
— Развитие такой картины на некоторых участках кожи связано с изменениями локальной температуры и усилением кровообращения.
— В начале септального панникулита возникает инфильтрация септ жировых долек подкожно-жировой клетчатки полиморфноядерными клетками.
— Полагают, что данный процесс является ответом на наличие отложений иммунных комплексов в этих участках.
— Воспалительные изменения представлены отеком и геморрагиями, которые являются причинами узлообразования, местной гипертермии и эритемы.
— Состав инфильтрата изменяется: преобладавшие сначала полиморфноядерные клетки заменяются лимфоцитами, затем гистиоцитами на тех участках, где вокруг долек формируется фиброз.
— Могут наблюдаться некротические изменения, однако незначительные, так как типичным является полное разрешение без рубцевания.
• Гистопатологическим признаком узловатой эритемы является радиальная гранулема Мишера — небольшое, четко отграниченное узловатое скопление небольших гистиоцитов вокруг центральной щели в форме звезды или банана.
— Также рекомендуем «Диагностика узловатой эритемы. Лечение»
Оглавление темы «Системные поражения кожи»:
- Узловатая эритема. Причины появления — этиология
- Диагностика узловатой эритемы. Лечение
- Васкулит кожи. Причины появления — этиология
- Диагностика васкулита кожи. Лечение
- Кожные проявления красной волчанки. Причины волчаночной сыпи
- Дифференциальная диагностика волчаночной сыпи. Лечение
- Дерматомиозит. Причины появления и диагностика
- Дифференциальная диагностика дерматомиозита. Отличительные признаки
- Лечение дерматомиозита. Лекарства и рекомендации
- Склеродермия. Причины появления — этиология
- Диагностика и лечение склеродермии. Рекомендации
Источник
Л., 39 лет, предъявляет жалобы на сильные схваткообразные боли в низу живота, перед дефекацией, жидкий стул, иногда с примесью слизи и крови, до 5–6 раз в день, повышение температуры тела до 37,5 °С, боли в суставах рук…
Л., 39 лет, предъявляет жалобы на сильные схваткообразные боли в низу живота, перед дефекацией, жидкий стул, иногда с примесью слизи и крови, до 5–6 раз в день, повышение температуры тела до 37,5 °С, боли в суставах рук…
Условия задачи
Пациентка Л., 39 лет, предъявляет жалобы на сильные схваткообразные боли в низу живота, перед дефекацией, жидкий стул, иногда с примесью слизи и крови, до 5–6 раз в день, повышение температуры тела до 37,5 °С, боли в суставах рук, слабость, снижение трудоспособности.
Из анамнеза выяснено, что пациентка считает себя больной в течение 6 нед., когда впервые без видимой причины появились учащение стула до 5–7 раз в сутки, примесь крови в кале. Лечился самостоятельно антибиотиками без эффекта. Постепенно самочувствие ухудшалось, стул иногда был в виде «малинового желе», повысилась температура тела, появилась слабость, головокружение, ухудшился аппетит. За время болезни похудел на 10 кг.
При объективном обследовании: общее состояние средней тяжести, сознание ясное. Питание пониженное (рост 182 см, вес 70 кг). Кожные покровы и слизистые бледные. Периферические лимфатические узлы не пальпируются. Узловатая эритема на медиальной поверхности левой голени 1 × 2 см. Суставы не изменены, функция сохранена. В легких дыхание везикулярное, хрипов нет, ЧДД – 18 в мин. Границы сердца в пределах нормы. Тоны сердца звучные, ритм правильный. Пульс – 90 в мин, ритмичный, АД – 100/70 мм рт. ст. Язык обложен у корня грязным налетом, суховат. Живот вздут, при пальпации болезненный в правом нижнем квадранте. При пальпации – урчание слепой кишки. Печень, селезенка не увеличены. Симптом поколачивания по поясничной области отрицательный.
Задания
1. Предполагаемый диагноз и его обоснование.
2. План дополнительного обследования.
3. Основные принципы лечения пациентов с данным заболевание
Ответ на задачу
Диагноз: неспецифический язвенный колит с преимущественным поражением подвздошной кишки средней степени тяжести. Узловатая эритема.
Обоснование диагноза
Диагноз поставлен на основании:
– жалоб пациентки на сильные схваткообразные боли внизу живота, перед дефекацией, жидкий стул, иногда с примесью слизи и крови, частотой 5–6 раз в день, повышение температуры тела до 37,5 °С, боли в суставах рук, слабость, снижение трудоспособности;
– данных анамнеза: пациентка считает себя больной в течение 6 нед., когда впервые без видимой причины появились учащение стула до 5–7 раз в сутки, примесь крови в кале. Лечилась самостоятельно антибиотиками, без эффекта. Постепенно самочувствие ухудшалось, стул иногда был в виде «малинового желе», повысилась температура тела, появилась слабость, головокружение, ухудшился аппетит. За время болезни похудела на 10 кг;
– данных объективного обследования: общее состояние средней тяжести, сознание ясное. Питание пониженное (рост – 182 см, вес – 70 кг). Кожные покровы и слизистые бледные. Периферические лимфатические узлы не пальпируются. Узловатая эритема на медиальной поверхности левой голени 1 × 2 см. Суставы не изменены, функция сохранена. В легких дыхание везикулярное, хрипов нет, ЧДД – 18 в мин. Границы сердца в пределах нормы. Тоны сердца звучные, ритм правильный. Пульс – 90 уд./мин, ритмичный, АД – 100/70 мм рт. ст. Язык обложен у корня грязным налетом, суховат. Живот вздут, при пальпации болезненный в правом нижнем квадранте. Урчание при пальпации слепой кишки.
Глоссарий
Неспецифический язвенный колит – некротизирующее рецидивирующее воспаление слизистой оболочки толстой и прямой кишки с их эрозивно-язвенным поражением и частым вовлечением в процесс ряда других органов (суставов, печени, кожи, глаз).
Заболевание является результатом действия факторов внешней среды, которые у людей с генетической предрасположенностью вызывают срыв регуляторных механизмов, сдерживающих иммунные реакции. Вероятно, повреждеающий агент (вирус, токсин, бактерии) стимулируют иммунный ответ, споровождающийся формированием аутоантител против кишечного эпителия.
Неспецифический язвенный колит подразделяют на острые (молниеносные) и хронические формы. По локализации процесса выделяют
– дистальные формы (проктиты и проктосигмоидиты);
– левосторонние, когда процесс захватывает вышележащие отделы толстой кишки;
– тотальные формы, при которых поражена вся толстая кишка.
Также выделяют впервые выявленную хроническую форму неспецифического язвенного колита, сопровождающуюся обострением каждые 2–4 мес.
Внимание
Основные клинические проявления заболевания: кровянистая диарея и боли в животе, часто сопровождающиеся лихорадкой и похуданием.
В некоторых случаях в клинике преобладают общие симптомы: повышение температуры тела, похудание и другие внекишечные симптомы.
В зависимости от выраженности и распространенности неспецифического некротизирующего воспаления выделют легкую форму (в основном, проктит), средней тяжести (в основном проктосигмоидит), и тяжелую форму (в основном тотальный колит):
Симптомы | Легкое течение | Среднее течение | Тяжелое течение |
Стул | Оформленный или кашицеобразный с примесью крови и слизи. Частота – 4 раза в сут. | Не оформлен, со значительной примесью слизи, крови и гноя. Частота – до 8 раз в сут. | Может выделяться алая кровь или сгустки крови без кала, иногда – кровянисто-тканевый детрит, слизь и гной в большом количестве. Частота – более 10 раз в сут. |
Общее состояние | Нормальное. Лихорадка, потеря массы тела, анемия, поражение органов и систем отсутствуют | – Боли в животе (чаще в области левой ее половины), – фебрильная температура (до 38 °С), – потеря массы тела до 10 кг за последние 1,5–2 мес., – умеренная анемия (гемоглобин до 100 г/л), увеличение СОЭ до 30 мм /час | Выраженная интоксикация, – высокая лихорадка (38,5–39 °С), – потеря более 10 кг массы тела менее, чем за месяц, – обезвоживание, – судороги |
Эндоскопическое исследование | Контактная кровоточивость, выраженный отек, гиперемия слизистой облочки | Поверхностные язвы, псевдополипоз, выраженная кровоточивость слизистой оболочки | Сильно выраженные изменения слизистой оболочки, в просвете кишки много крови и гноя, число язв увеличивается |
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
План дополнительного обследования
Лабораторные исследования:
– общий анализ крови (анемия, гематокрит, ретикулоциты, лейкоцитоз, ускорение СОЭ);
– общий анализ мочи;
– биохимический анализ крови (исследование калия, натрия, кальция, общий белок, белковые фракции, СРБ, холестерин, общий билирубин и его фракции, АсАТ, АлАТ, ЩФ, ГГТП, сывороточное железо);
– копрограмма;
– исследование кала на скрытую кровь;
– посев кала на бактериальную флору;
– гистологическое и цитологическое исследование биоптата.
Дополнительно: коагулограмма, исследование сывороточных иммуноглобулинов, исследование на ВИЧ, кровь на маркеры гепатиитов В и С.
Обязательные инструментальные исследования: однократно ректороманоскопия с биопсией слизистой оболочки прямой кишки.
Дополнительно: однократно УЗИ органов брюшной полости и малого таза, эндоскопическая ретроградная холангиопанкреатография, рентгенография брюшной полости.
Обязательны консультации специалистов: хирурга, гинеколога.
Внимание
Диагностические критерии:
1) клинические данные (диарея толстокишечного типа);
2) данные ректосокпии и колоносокпии;
3) рентгенологическая диагностика – уменьшение гаустрации толстой кишки, дефекты наполнения по контуру кишки, укорочение кишки, сужение просвета;
4) повторные отрицательные бактериологические анализы в отношении дизентерии.
Принципы лечения
Цель терапии при неспецифичесокм язвенном колите – подавление воспаления, купирование симптомов болезни, индукция ремиссии и предотвращение рецидивов.
Диета предусматривает механическое и химическое щажение пищеварительного тракта. Рекомендуется ограничение углеводов и жиров с одновременным увеличением доли белков (до 130–150г).
Основу лекарственной терапии составляют препараты аминосалициловой кислоты (сульфасалазин, месалазин), кортикостероиды, иммунодепрессанты.
В настоящее время синтезированы различные препараты 5-аминосалициловой кислоты (5-АСК). Кроме сульфасалазина применяется салофальк, пентаса, мезакол, тидокол салозинал и др. В активную фазу необходимы более высокие дозы, которые назначают не более 8–10 нед. После стихания атаки для поддержания ремиссии длительно назначают препараты в дозе 1,5–2 г/сут – противорецидивная терапия. Ректальные формы месалазина (салофальк, пентаса и др.) более эффективны при лечении больных язвенным колитом в форме проктита, обеспечивая длительное воздействие вещества на воспаленную слизистую оболочку.
При отсутствии эффекта от применения препаратов 5-АСК, при тяжелой форме язвенного колита, а также при наличии внекишечных осложнений показано назначение глюкокортикоидов. Препаратом выбора является преднизолон в средней дозе 40–60 мг или метипред. Для ограничения системной активности преднизолона применяют местнодействующие гормоны – будесонид (буденофальк).
При стероидорезистентности и стероидозависимости назначают азатиоприн и 6-меркаптопурин в виде монотерапии или в сочетании со стероидами. Эти препараты оказывают иммуносупрессивный эффект на синтез медиаторов воспаления.
Для воздействия на иммунную систему и воспалительный процесс применяют новый препарат инфликсимаб.

Проводят лечение диареи (обволакивающие, спазмолитики, вяжущие средства), обменных нарушений, дисбактериоза.
При осложнениях (свищи, стенозы, перфорации) возможно хирургическое лечение.
Материал проверен экспертами Актион Медицина
Источник


