Вагинальный кандидоз дифференциальная диагностика
Содержание статьи:
Молочница у женщин довольно частое заболевание мочеполовой системы. Диагноз вагинальный кандидоз слышала практически каждая женщина обратившаяся к гинекологу по поводу белых творожистых выделений из половых путей. Заболевание опасно тем, что может вызвать рецедив или перейти в хроническую форму. В этой статье мы поговорим о причинах, симптомах, диагностике, лечение и профилактике молочницы у девушек и женщин.
Что такое молочница у женщин
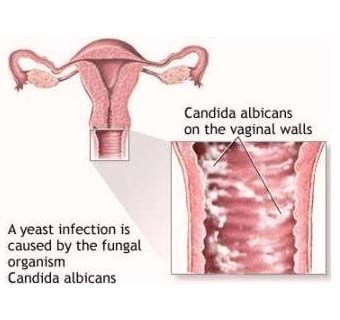
Вульвовагинальный кандидоз или молочница у женщин – это воспалительное заболевание женских внешних половых органов и влагалища, вызванное бесконтрольным размножением микроорганизмов рода Candida – дрожжеподобных грибов. Говоря о молочнице, подразумевают собирательное название кандидоза, когда на слизистой оболочке наблюдаются творожистые выделения и присутствует белый налет, внешне напоминающие молочные продукты.
Симптомы молочницы у женщин
Чаще всего заболевание локализуется во влагалище и на наружных половых органах. У девушек и женщин возможно проявление следующих симптомов генитального кандидоза:
— раздражение, сопровождающееся зудом и жжением слизистой половых органов;
— творожистые выделения белого цвета;
— возникновение болей во время полового акта;
— неприятные ощущения при мочеиспускании.
Молочница у женщин: фото
Причины появления молочницы у женщин
Грибок кандида в ограниченном количестве присутствует в организме любой девушки или женщины, не жалующейся на заболевания половых органов. Частично грибы рода Candida обитают в кишечнике и влагалище представительниц слабого пола. Грибки рода кандида безопасны для здоровья, их основная функция – поддержание нормальной микрофлоры влагалища за счет того, что они являются пищей для полезных бактерий, обитающих на слизистой половых органов. Однако когда соотношение количества полезных и вредных микроорганизмов меняется, численность грибка увеличивается, что ведет за собой появление первых признаков молочницы у женщин.
Факторы, провоцирующие появление кандидоза влагалища у женщин
Молочница не может развиться просто так, всегда есть какой-либо фактор, способствующий размножению патогенных микроорганизмов. В женских половых органах всегда присутствуют полезные бактерии, обеспечивающие стабильность микрофлоры и ограждающие от заболеваний и инфекций. При уменьшении количества полезных бактерий снижается иммунитет, и организм остановится уязвимым – грибки Candida начинают активно размножаться, вызывая молочницу и сопутствующие ей симптомы.
Существует ряд причин, которые способны вызывать увеличение популяции дрожжеподобных грибков кандида. К ним относятся:
— Прохождение лечебного курса, включающего употребление антибиотиков широкого спектра действия.
— Применение противозачаточных препаратов. В их состав входит гормон эстроген, который считается одним из веществ, запускающих процесс размножения грибка. По статистике те девушки и женщины, кто принимает противозачаточные медикаменты, страдают генитальным кандидозом гораздо чаще.
— Ослабление иммунной защиты организма вследствие переезда (смена климата), перенесенных заболеваний.
— Беременность, в частности третий триместр.
— Нарушение микрофлоры кишечника, дисбактериозы.
— Сахарный диабет. Заболевание сопровождается гипергликемией, для которой характерно увеличение количества сахара в крови, что дает толчок для развития молочницы.
— Задержка стула более чем на двое суток. Щелочная среда в кишечнике при запорах – один из благоприятных факторов для размножения грибков Candida.
— Злоупотребление продуктами, содержащими много сахара. Вместе с поеданием сладкого уровень глюкозы в крови повышается, что ведет к увеличению популяции грибков кандида.
— Употребление пива. Оно богато солодовым сахаром – мальтозой, которая так же, как и глюкоза, благоприятно влияет на скорейшее развитие молочницы.
— Стрессовые ситуации. У человека, пребывающего в состоянии стресса, вырабатывается больше гормона кортизола, угнетающего работу иммунной системы. Обнаружив, что количество полезных бактерий, защищающих слизистую, уменьшилось из-за плохой работы иммунитета, Candida начинает атаковать половые органы.
— Использование механических и химических противозачаточных средств (презервативов, спермицидов), средств личной гигиены, вводимых во влагалище (тампоны). Некоторые вещества, добавляемые при производстве перечисленной продукции, способны вызвать аллергические реакции и снижение иммунитета, что неизбежно ведет к появлению молочницы. Обычно при прекращении использования раздражающих препаратов и предметов симптомы заболевания угасают.
— Нарушение правил интимной гигиены. Неправильное подмывание, при котором женщина направляет струю воды так, что она попадает прямо во влагалище, может вызывать молочницу. Чтобы избежать риска развития кандидоза, струю воды необходимо направлять сверху-вниз. Также негативно на микрофлоре половых органов сказывается использование шампуня и геля для душа, не предназначенных для интимной гигиены.
— Наличие ВИЧ-инфекции при которой резко снижен иммунитет.
Многие к одной из причин возникновения молочницы относят ношение тесного нижнего белья, однако, в действительности плотно прилегающая к телу одежда в развитии кандидоза никакой роли не играет.
Можно ли заразиться молочницей от мужчины?
Нередко женщины задаются вопросом, может ли быть партнер носителем грибков кандида. Специалисты не исключают риска заражения молочницей от мужчины, но и не указывают на прямую связь полового акта и развития патогенной микрофлоры влагалища. На самом деле медики не относят кандидоз влагалища к группе венерических заболеваний, однако, симптоматика бывает часто схожей, что заставляет рассматривать молочницу вместе с остальными ЗПП. При этом грибок Candida может присутствовать в организме задолго до начала половой жизни и активизируется только тогда, когда условия для его бесконтрольного развития становятся благоприятными.
Диагностика молочницы у женщин
Существуют различные методы обследования пациентов, жалующихся на симптомы, сигнализирующие о наличии молочницы. Обследование, которое поможет вылечить молочницу – это проведение микроскопии влагалищного мазка. Кроме этого в современных условиях активно применяют тест-системы и компьютерные программы, позволяющие поставить более точный диагноз.
Благодаря современному оборудованию становится возможно определить, действительно ли пациентка страдает кандидозом или же под похожими симптомами маскируется другое заболевание. Первым делом человек сдает анализы, помогающие определить количественный посев Candida, то есть происходит подсчет числа дрожжевых колоний. Чтобы говорить о кандидозе, их должно быть достаточное количество.
Следующий этап – определение вида возбудителя заболевания. Так, если выявлено, что во влагалище обитает Candida krusei или же Candida glabrata, то лечение должно быть основательным, и таблетками, продающимися без рецепта врача, здесь не обойтись, поскольку в данном случае кандидоз принял осложненную форму. Также в ходе анализа производится определение чувствительности вида Candida к медицинским противогрибковым препаратам, что помогает наиболее эффективно организовать лечение.
Дифференциальная диагностика кандидоза влагалища с трихомониазом, бактериальным вагинозом и уреаплазмозом
| Признаки | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Сильный зловонный запах рыбы | Неприятный рыбий запах | Может быть естественный или аммиачный запах |
| Характер выделений | Обильные, густые, гомогенные, молочного цвета, творожистой консистенции | Обильные, пенистые, гнойные, желто-зелёного цвета | Обильные, жидкие, серо-белого цвета, могут быть пенистые | Обильные, мутные, иногда беловатого цвета, между циклом могут быть коричневые мажущие |
| Ощущения | Жжение и зуд во влагалище, дискомфорт и боль во время мочеиспускания и при половом акте, жжение усиливается, когда женщина сидит нога на ногу | Сильный наружный и внутренний зуд во влагалище и наружных половых органах, гиперемия слизистой влагалища, нарушения процесса мочеиспускания | Вагинальный зуд, дискомфорт во время полового акта | Боль внизу живота, дискомфорт во время полового акта, зуда и жжение в области половых органов |
Лечение молочницы у женщин
Для устранения микроорганизмов, провоцирующих появление молочницы, используются противогрибковые препараты. Они представлены в аптеках в виде таблеток, капсул, вагинальных свечей и кремов, растворов, вводимых внутривенно. Давайте рассмотрим поподробнее, какие лекарства помогают при молочнице.
Эффективными средствами для лечения молочницы считаются следующие препараты, именно к ним грибы рода Candida наиболее восприимчивы:
1) препараты полиенового ряда (нистатин, леворин, амфотерицин В, натамицин);
2) препараты имидазолового ряда (кетоконазол, клотримазол, миконазол, бифоназол);
3) препараты триазолового ряда (флуконазол, итраконазол);
4) прочие препараты йода — бетадин, гризеофульвин, нитрофунгин, декамин и др..
Правила применения противогрибковых препаратов
Использование лечебных медикаментов зависит от частоты проявления симптомов молочницы.
Острый кандидоз у женщин
Впервые возникшую молочницу или имеющую место быть не чаще раза в год устраняют, применяя следующие схемы:
— Единичный прием препаратов, активным веществом в которых является флуконазол, например, Форкан, Медофлюкон, Дифлюкан, Флюкостат, Дифлазон, Микосист. Капсула или таблетка, содержащая большое количество действующего агента (150 мг), запивается малым количеством воды.
— Нанесение крема, в состав которого входит бутоконазол, например, Гинофорта. Срок использования препарата – 3 дня с частотой введения во влагалище 1 раз в сутки на ночь.
— Вагинальные таблетки Клотримазол с дозировкой по 100 мг, 1 таблетку помещают во влагалище один раз в сутки на ночь. Продолжительность курса – 3 дня.
— Миконазол, продающийся в виде вагинальных свечей по 200 мг, применяют аналогично Клотримазолу.
Хронический кандидоз у женщин
Если же молочница наблюдается чаще одного раза в год, то ее относят к рецидивирующему кандидозу, а схема лечения при этом должна быть иной.
— Флуконазол с дозировкой 150 мг принимают 1 раз в 7 дней на протяжении полугода.
Препараты, отпускающиеся в виде свечей и вагинальных таблеток с клотримазолом (например, Канизон, Антифунгол, Канестен, Йенамазол 100) тоже используют единожды в неделю в течение нескольких месяцев.
При кандизоде нежелательно применять вагинальные препараты широкого спектра действия (например, Бетадин, Тержинан, Полижинакс), так как они нарушают естественную микрофлору слизистой половых органов и влекут развитие дисбактериоза влагалища или бактериального вагиноза.
Лечение кандидоза у беременных женщин
Беременным женщинам запрещено принимать препараты орально, назначают только местное лечение в виде свечей и кремов.
Стоит помнить, что грибок Candida может быть устойчив к некоторым препаратам, поэтому покупать противогрибковые препараты необходимо после консультации с врачом и сдачи соответствующих анализов.

Осложнения молочницы у женщин
— Кандидозный вагинит.
— Кандидоз шейка матки может осложниться цервицитом.
— Цистит и уретрит.
— Бесплодие.
— Спаечные процессы в органах малого таза.
— Непроходимость маточных труб.
— Внутриутробное заражение плода.
Нужно ли лечиться сексуальному партнеру (мужу)?
При устранении кандидоза у женщины проходить аналогичное лечение ее партнеру необязательно, если мужчина не жалуется на симптомы заболевания. Беспокойство должны вызвать появление красноты, трещин, белого налета на головке полового члена, боль при мочеиспускании. В этом случае следует посетить врача-уролога. Подробнее о молочнице у мужчин читайте на нашем сайте.
Профилактика молочницы у женщин
Для профилактики кандидоза используются противогрибковые медикаменты местного или системного действия, когда проводят лечение антибиотиками широкого спектра действия. Необходимо соблюдать интимную гигиену и вести здоровый образ жизни. В рационе питания должны преобладать овощи, можно есть несладкие йогурты, при этом следует исключить сладости и изделия из муки.
Источник
Энциклопедия / Заболевания / Женские заболевания / Вагинальный кандидоз
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Молочницей, или кандидозом влагалища называют инфекционное заболевание, при котором поражается слизистая влагалища, зачастую поражение распространяется на шейку матки и вульву.
Синонимами слова «молочница» являются урогенитальный кандидоз, кандидозный кольпит (вагинит), вагинальный кандидоз.
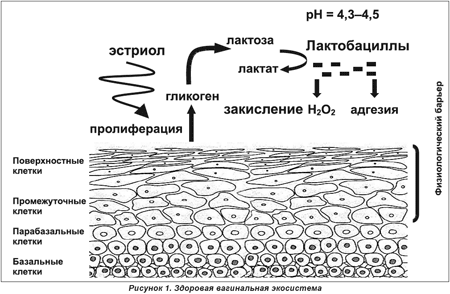
Молочница вызывается грибками рода Candida, которые в небольшом количестве представлены в нормальной микрофлоре влагалища. Однако при определенных обстоятельствах подавляется рост лактобактерий (молочнокислых бактерий) и происходит активизация грибка, который активно размножается, вызывая характерные клинические проявления вагинального кандидоза, и создает условия для заселения влагалища болезнетворными организмами.
До настоящего времени врачи не пришли к единому мнению о классификации кандидоза влагалища. В клинической практике предлагается использовать 3 термина:
- кандидоносительство;
- острый вагинальный кандидоз;
- рецидивирующий кандидоз.
К причинам, которые приводят к активизации и росту грибков, относятся все те состояния и факторы, под действием которых подавляется жизнедеятельность нормальной микрофлоры:
- прием лекарственных средств, на фоне которых угнетается иммунитет (антибиотики, цитостатики, кортикостероиды);
- наличие хронических заболеваний, что также способствует ослаблению защитных сил организма (ВИЧ-инфекция, хронический гепатит, тонзиллит, кариес, цирроз печени, хроническая патология почек и прочее);
- недостаток витаминов;
- гормональные нарушения (сахарный диабет, расстройство работы яичников, патология щитовидной железы, пременопауза и менопауза, избыточный вес);
- беременность;
- гормональные контрацептивы;
- дисбактериоз кишечника;
- переохлаждение, перегревание, частая смена часового пояса, стрессовые ситуации – эти факторы являются дополнительными и могут усугублять или давать старт проявлениям вагинального кандидоза при «благоприятных» условиях.
Кроме того, предрасполагают к развитию заболевания и местно действующие факторы:
- беспорядочная половая жизнь;
- ношение влажного белья (после купания, тренировок);
- пренебрежение или, напротив, чрезмерное увлечение личной гигиеной;
- средства интимной гигиены (дезодорирующие прокладки, тампоны);
- использование местной контрацепции;
- ношение синтетического и/или тесного нижнего белья.
Молочница, как правило, развивается у женщин детородного возраста, однако не исключается возможность возникновения заболевания у женщин в постменопаузе, у девочек-подростков и даже детей.
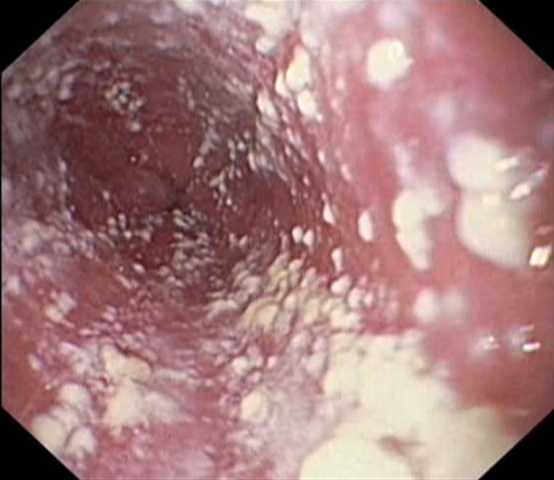
Патогномичными признаками кандидоза влагалища являются зуд и бели. Выделения из половых путей носят различный характер. Они могут быть как жидкими, с вкраплениями творожистых крошек, так и густыми, мазеподобными и иметь зеленовато-белый цвет. Чем распространенней процесс, тем интенсивнее выделения. Бели при вагинальном кандидозе имеют неприятный, кислый запах или запах дрожжевого теста.
Другим главным проявлением молочницы влагалища является зуд, который особенно выражен при вовлечении в процесс вульвы. Зуд может быть постоянным или беспокоить только во вторую половину дня, в вечернее время и во время сна. В некоторых случаях зуд бывает настолько интенсивным, что ведет к развитию бессонницы и расстройству нервной системы. Характерно, что зуд усиливается после ходьбы, при пребывании на солнце и в период менструации.
При осмотре в зеркалах на слизистой влагалища и шейке матки визуализируются серовато-белые налеты, которые могут иметь вид точек или округлых, до 5 мм образований. В острую фазу заболевания налеты снимаются с трудом, а после их удаления видна покрасневшая или кровоточащая слизистая.
Хроническая (рецидивирующая) форма вагинального кандидоза протекает длительно, несколько месяцев и даже лет.
Дифференциальную диагностику заболевания следует проводить с бактериальным вагинозом и кольпитами другого происхождения.
Диагноз помогают установить характерные жалобы, признаки и влагалищный осмотр.
Из дополнительных методов исследования используют:
- микроскопия мазка (выявление мицелия грибка);
- бактериологический посев мазка (определение видовой принадлежности, количества грибков и их чувствительности к антигрибковым препаратам);
- ПЦР-диагностика для выявления сопутствующих заболеваний, передающихся половым путем.
- При необходимости назначается сахар крови, кровь на гормоны щитовидной железы, консультация эндокринолога, анализ кала на дисбактериоз, гельминты и прочее.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением кандидоза занимается врач-гинеколог.
В первую очередь больная должна соблюдать половой покой (до отрицательных результатов анализов) и диету.
В диете рекомендовано исключить острые и пряные продукты (провоцируют зуд), а также мучное и сладкое (способствует росту грибков).
Из антимикотических (противогрибковых) препаратов выбирают те, к которым определилась высокая чувствительность высеянных грибков. Противогрибковое лечение назначают местно (в свечах, мазях и вагинальных таблетках) и системно, чем достигается наибольшая эффективность.
Из местных средств популярны
- Гино-Певарил (действующее вещество — эконазола нитрат),
- пимафуцин,
- свечи и мазь с клотримазолом,
- перорально эффективен однократный прием препаратов, содержащих флуконазол.
После проведения этиотропной терапии следует этап восстановления нормальной микрофлоры влагалища (бифидумбактерин, лактобактерин, ацилакт). Так как нередко кандидоз влагалища протекает на фоне гиповитаминоза и ослабленного иммунитета, назначаются витаминные комплексы и препараты, стимулирующие иммунитет (настойка элеутерококка, эхинацеи, лимонника).
Лечение острой формы заболевания занимает 1-2 недели.
Молочница зачастую сопутствует беременности, что вполне объяснимо. Во-первых, с началом беременности подавляется иммунитет. Во-вторых, гормональные перестройки, которые происходят в организме в период вынашивания плода (повышенное содержание эстрогенов, которые способствуют усиленной выработке выделений, а с ними вымывается нормальная микрофлора влагалища; а также усиленный синтез прогестерона способствует повышенному образованию гликогена – субстрата для грибков) провоцируют рост условно-патогенной микрофлоры, в том числе и грибков.
Клиника заболевания та же, что и у небеременных женщин. Но вагинальный кандидоз во время беременности может привести к следующим осложнениям:
- разрывы мягких тканей в родах;
- преждевременные роды;
- дородовое излитие вод;
- внутриутробное инфицирование;
- заражение малыша во время рождения.
Лечение молочницы при беременности
Противогрибковым препаратом, разрешенным при беременности является пимафуцин, экофуцин (в обоих случаях действующее вещество — натамицин).
Остальные препараты для лечения молочницы официальных исследований о безопасности для плода не имеют. Врач назначает такие лекарства исходя из собственного практического опыта и индивидуальных особенностей беременной.
Урогенитальный кандидоз может привести к следующим осложнениям:
- хронизация процесса;
- заболевания шейки матки;
- уретрит и воспаление мочевого пузыря;
- воспаление матки и придатков (в родах, при производстве абортов).
Прогноз при вагинальном кандидозе благоприятный.
Источник: diagnos.ru
Источник