Вагинальный кандидоз и лечение
Энциклопедия / Заболевания / Женские заболевания / Вагинальный кандидоз
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Молочницей, или кандидозом влагалища называют инфекционное заболевание, при котором поражается слизистая влагалища, зачастую поражение распространяется на шейку матки и вульву.
Синонимами слова «молочница» являются урогенитальный кандидоз, кандидозный кольпит (вагинит), вагинальный кандидоз.
Молочница вызывается грибками рода Candida, которые в небольшом количестве представлены в нормальной микрофлоре влагалища. Однако при определенных обстоятельствах подавляется рост лактобактерий (молочнокислых бактерий) и происходит активизация грибка, который активно размножается, вызывая характерные клинические проявления вагинального кандидоза, и создает условия для заселения влагалища болезнетворными организмами.
До настоящего времени врачи не пришли к единому мнению о классификации кандидоза влагалища. В клинической практике предлагается использовать 3 термина:
- кандидоносительство;
- острый вагинальный кандидоз;
- рецидивирующий кандидоз.
К причинам, которые приводят к активизации и росту грибков, относятся все те состояния и факторы, под действием которых подавляется жизнедеятельность нормальной микрофлоры:
- прием лекарственных средств, на фоне которых угнетается иммунитет (антибиотики, цитостатики, кортикостероиды);
- наличие хронических заболеваний, что также способствует ослаблению защитных сил организма (ВИЧ-инфекция, хронический гепатит, тонзиллит, кариес, цирроз печени, хроническая патология почек и прочее);
- недостаток витаминов;
- гормональные нарушения (сахарный диабет, расстройство работы яичников, патология щитовидной железы, пременопауза и менопауза, избыточный вес);
- беременность;
- гормональные контрацептивы;
- дисбактериоз кишечника;
- переохлаждение, перегревание, частая смена часового пояса, стрессовые ситуации – эти факторы являются дополнительными и могут усугублять или давать старт проявлениям вагинального кандидоза при «благоприятных» условиях.
Кроме того, предрасполагают к развитию заболевания и местно действующие факторы:
- беспорядочная половая жизнь;
- ношение влажного белья (после купания, тренировок);
- пренебрежение или, напротив, чрезмерное увлечение личной гигиеной;
- средства интимной гигиены (дезодорирующие прокладки, тампоны);
- использование местной контрацепции;
- ношение синтетического и/или тесного нижнего белья.
Молочница, как правило, развивается у женщин детородного возраста, однако не исключается возможность возникновения заболевания у женщин в постменопаузе, у девочек-подростков и даже детей.
Патогномичными признаками кандидоза влагалища являются зуд и бели. Выделения из половых путей носят различный характер. Они могут быть как жидкими, с вкраплениями творожистых крошек, так и густыми, мазеподобными и иметь зеленовато-белый цвет. Чем распространенней процесс, тем интенсивнее выделения. Бели при вагинальном кандидозе имеют неприятный, кислый запах или запах дрожжевого теста.
Другим главным проявлением молочницы влагалища является зуд, который особенно выражен при вовлечении в процесс вульвы. Зуд может быть постоянным или беспокоить только во вторую половину дня, в вечернее время и во время сна. В некоторых случаях зуд бывает настолько интенсивным, что ведет к развитию бессонницы и расстройству нервной системы. Характерно, что зуд усиливается после ходьбы, при пребывании на солнце и в период менструации.
При осмотре в зеркалах на слизистой влагалища и шейке матки визуализируются серовато-белые налеты, которые могут иметь вид точек или округлых, до 5 мм образований. В острую фазу заболевания налеты снимаются с трудом, а после их удаления видна покрасневшая или кровоточащая слизистая.
Хроническая (рецидивирующая) форма вагинального кандидоза протекает длительно, несколько месяцев и даже лет.
Дифференциальную диагностику заболевания следует проводить с бактериальным вагинозом и кольпитами другого происхождения.
Диагноз помогают установить характерные жалобы, признаки и влагалищный осмотр.
Из дополнительных методов исследования используют:
- микроскопия мазка (выявление мицелия грибка);
- бактериологический посев мазка (определение видовой принадлежности, количества грибков и их чувствительности к антигрибковым препаратам);
- ПЦР-диагностика для выявления сопутствующих заболеваний, передающихся половым путем.
- При необходимости назначается сахар крови, кровь на гормоны щитовидной железы, консультация эндокринолога, анализ кала на дисбактериоз, гельминты и прочее.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением кандидоза занимается врач-гинеколог.
В первую очередь больная должна соблюдать половой покой (до отрицательных результатов анализов) и диету.
В диете рекомендовано исключить острые и пряные продукты (провоцируют зуд), а также мучное и сладкое (способствует росту грибков).
Из антимикотических (противогрибковых) препаратов выбирают те, к которым определилась высокая чувствительность высеянных грибков. Противогрибковое лечение назначают местно (в свечах, мазях и вагинальных таблетках) и системно, чем достигается наибольшая эффективность.
Из местных средств популярны
- Гино-Певарил (действующее вещество — эконазола нитрат),
- пимафуцин,
- свечи и мазь с клотримазолом,
- перорально эффективен однократный прием препаратов, содержащих флуконазол.
После проведения этиотропной терапии следует этап восстановления нормальной микрофлоры влагалища (бифидумбактерин, лактобактерин, ацилакт). Так как нередко кандидоз влагалища протекает на фоне гиповитаминоза и ослабленного иммунитета, назначаются витаминные комплексы и препараты, стимулирующие иммунитет (настойка элеутерококка, эхинацеи, лимонника).
Лечение острой формы заболевания занимает 1-2 недели.
Молочница зачастую сопутствует беременности, что вполне объяснимо. Во-первых, с началом беременности подавляется иммунитет. Во-вторых, гормональные перестройки, которые происходят в организме в период вынашивания плода (повышенное содержание эстрогенов, которые способствуют усиленной выработке выделений, а с ними вымывается нормальная микрофлора влагалища; а также усиленный синтез прогестерона способствует повышенному образованию гликогена – субстрата для грибков) провоцируют рост условно-патогенной микрофлоры, в том числе и грибков.
Клиника заболевания та же, что и у небеременных женщин. Но вагинальный кандидоз во время беременности может привести к следующим осложнениям:
- разрывы мягких тканей в родах;
- преждевременные роды;
- дородовое излитие вод;
- внутриутробное инфицирование;
- заражение малыша во время рождения.
Лечение молочницы при беременности
Противогрибковым препаратом, разрешенным при беременности является пимафуцин, экофуцин (в обоих случаях действующее вещество — натамицин).
Остальные препараты для лечения молочницы официальных исследований о безопасности для плода не имеют. Врач назначает такие лекарства исходя из собственного практического опыта и индивидуальных особенностей беременной.
Урогенитальный кандидоз может привести к следующим осложнениям:
- хронизация процесса;
- заболевания шейки матки;
- уретрит и воспаление мочевого пузыря;
- воспаление матки и придатков (в родах, при производстве абортов).
Прогноз при вагинальном кандидозе благоприятный.
Источник: diagnos.ru
Источник
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
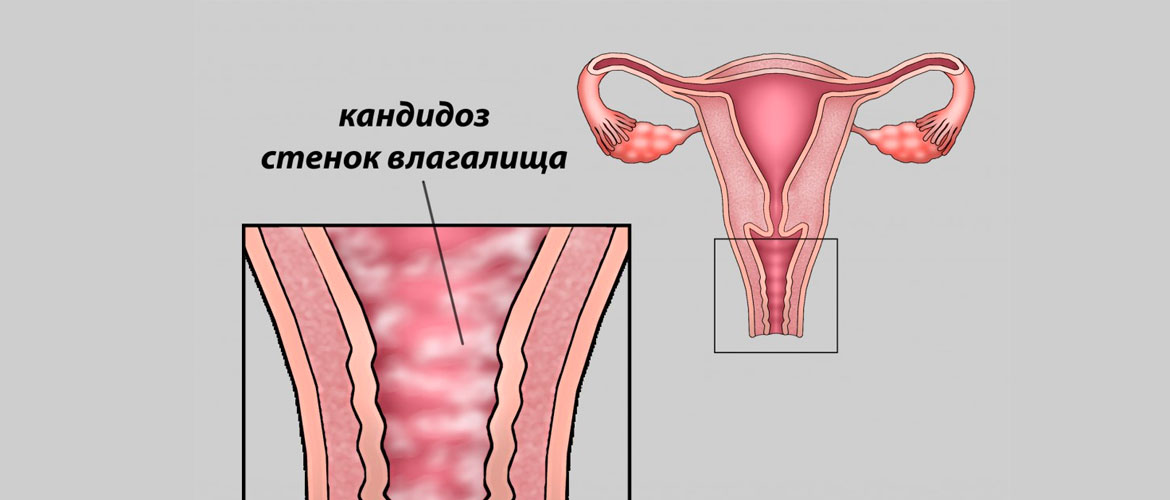
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.
В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения антибиотиками обязательно пить лактобактерии.
- Использовать средства контрацепции во время интимной близости, особенно с новыми партнерами.
- Исключить использование синтетического нижнего белья и тесной одежды.
- При диабете следить за уровнем сахара в крови.
Очень важно правильно питаться, особенно когда проводиться лечение молочницы. Развитие грибов существенно усиливается, если в рационе содержится много сахара, кофеина и спиртного. Любому человеку нужно постоянно следить за иммунной системой, поэтому надо принимать витамины для коррекции иммунитета. Для профилактики болезней проводить осмотр у гинеколога по 2 раза в год.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ginekolog-i-ya.ru/vaginalnyj-kandidoz.html
- https://medportal.ru/enc/gynaecology/candidosis/3/
- https://www.diagnos.ru/diseases/ginec/vaginalnyj_kandidoz_prichiny_simptomy_lechenie
- https://womanadvice.ru/vaginalnyy-kandidoz-prichiny-i-lechenie-molochnicy-u-zhenshchin
- https://klinika.k31.ru/napravleniya/ginekologija/vaginalnyj-kandidoz-molochnitsa-simptomy-lechenie-prichiny/
Источник

