Возбудитель кори по латински
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Внимание! Прививка от кори не является гарантией защиты от заболевания.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Справочно. Вакцина от кори снижает риск развития тяжелых осложнений данного заболевания. Вакцинированные пациенты, как правило, переносят заболевание в стертой форме.
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
Справочно. На одежде, игрушках, посуде и т.д. вирусы быстро инактивируются. Поэтому контактно-бытовой механизм передачи вируса практически не влияет на распространение кори.
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.
Внимание. Максимальная восприимчивость к кори отмечается у детей от года до пяти лет. Дети до трех месяцев, рожденные от вакцинированной или болевшей корью матери, не болеют.
 У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
Справочно. Выделение вируса в окружающую среду (период заразности больного) начинается за два дня до окончания периода инкубации и продолжается до четвертого дня после появления высыпаний.
Патогенез развития заболевания
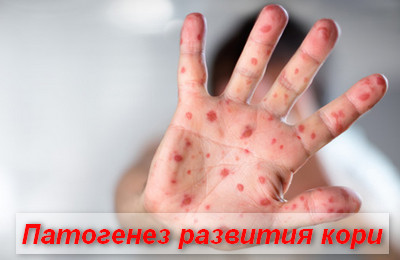 Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Справочно. Сыпь при кори является следствием периваскулярного воспалительного процесса в верхних слоях дермы. Важную роль в развитии коревой сыпи играет также аллергический компонент воспаления.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Справочно. При выраженном воспалительном процессе в слизистой респираторного тракта, возможно некротическое поражение эпителиальных клеток. В таком случае, отмечается развития тяжелых бактериальных осложнений (за счет активации вторичной бактериальной флоры).
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
Выделяют периоды:
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
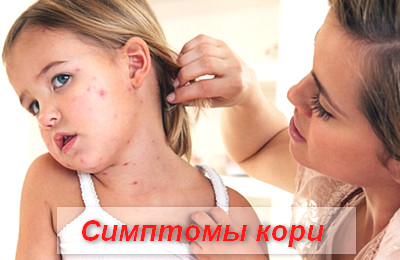 В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
Справочно. Слизистая задней стенки глотки гиперемирована, рыхлая. На слизистой щек могут отмечаться специфические высыпания (пятна Филатова-Бельского).
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Внимание. Отличительной особенностью коревой сыпи является этапность ее появления. Высыпания распространяются сверху вниз, в течение трех дней. Вначале поражается кожа лица и шеи, затем кожа туловища и т.д.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
Внимание. Нормализация температуры тела происходит на четвертые-пятые сутки от начала высыпаний. При более длительном сохранении лихорадки следует заподозрить развитие осложнений, обусловленных активацией вторичной бактериальной флоры (отиты, синуситы, пневмония и т.д.).
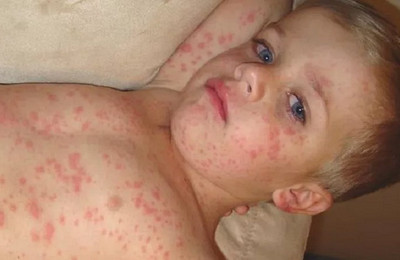 Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
Справочно. Симптомы геморрагической кори проявляются выраженной интоксикационной симптоматикой, неврологической симптоматикой (судороги, нарушение сознания), поражением сердца и сосудов (острая сердечно-сосудистая недостаточность). Также характерно появление множественных кровоизлияний на кожных покровах и слизистых.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Корь – симптомы у взрослых
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Справочно. Специфические коревые осложнения, обусловлены токсическим воздействием на организм вируса. Развитие неспецифических осложнений связано с активацией вторичной бактериальной флоры (стрептококк, стафилококки, энтерококк).
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.
 Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Справочно. У детей, перенесших корь в возрасте младше двух лет, может развиваться подострый коревой склерозирующий панэнцефалит. Данное осложнение относится к крайне редким и опасным осложнениям кори.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
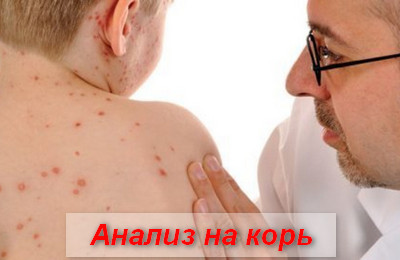 Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Справочно. Дифференциальная диагностика кори выполняется с краснухой, скарлатиной, ветрянкой, ОРВИ и гриппом (на этапе катаральных проявлений) и аллергическими реакциями.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации подлежат:
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Внимание. Важным этапом лечения является назначение витамина А. Ретинол позволяет снизить вероятность развития осложнений, тяжелого поражения глаз и нервной системы, а также уменьшает риск летального исхода.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
Справочно. При присоединении бактериальных осложнений назначают антибактериальные средства.
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Корь – профилактика
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Корь – какая прививка выполняется
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всего используется бельгийская вакцина Приорикс.
Также может использоваться французская противокоревая вакцина Рувакс или российская противокоревая вакцина.
Прививка корь – когда делается
Справочно. Плановая вакцинация показана детям, не болевшим корью. Введение вакцины выполняется дважды. Первая вакцинация КПК проводится в двенадцать месяцев, вторая в шесть лет.
Перед введением вакцины ребенок должен быть осмотрен педиатром на предмет наличия противопоказаний к вакцинации (как временных, так и абсолютных).
Источник
Корь — острое высококонтагиозное
заболевание, характеризующееся
лихорадкой, катаральными явлениями
и сыпью, поражением слизистой оболочкой
глаз; встречается, в основном, у детей.
Характеристика возбудителя. Вирус
кори — это РНК-вирус, относится к сем.
Paramyxoviridae, роду Morbillivirus. Выделен в 1954 г.
Д. Эндерсом и Т. Пиблзом.Морфология.Имеет круглую форму (120-130 нм), 2 оболочки:
капсид (белки) и суперкапсид (углеводы
и липиды).Культивирование.Хорошо
размножаются в первичных культурах
клеток почек человека, обезьян и морских
свинок и перевиваемых культурах амниона
и опухолей человека. Характерно развитие
ЦПД в виде симпластов. В курином эмбрионе
и организме новорожденных мышей
размножаются только некоторые штаммы.Антигенная структураоднородна и
стабильна. Сероварианты не обнаружены.
Содержат несколько антигенов (сердцевинные
и поверхностные). Антигены проявляют
гемагглютинирующие свойства.Резистентность
в окружающей среде(вне клеток) низкая.
Вирус быстро погибает от воздействия
света, УФ-лучей, температуры, высыхания.
В связи с низкой резистентностью
возбудителя дезинфекцию при кори не
проводят.Восприимчивость животных.Типичную картину коревой инфекции
удается воспроизвести на обезьянах,
другие лабораторные животные
маловосприимчивы.Эпидемиология
заболевания. Источник инфекции —
больной человек. В естественных условиях
болеет только человек. Больной заразен
в последние дни инкубационного периода
и в первые дни высыпаний. Механизм
передачи — аэрогенный. Путь передачи —
воздушно-капельный. Т.к. вирус не
стоек в окружающей среде, через 3-ьи лица
заболевание не передается. Корь
распространена по всему миру.
Восприимчивость к кори очень высокая.
В основном болеют дети от 2 до 6 лет.
Заболевание возникает в виде эпидемий
преимущественно в детских коллективах.
» Распространение заболевания связано
с состоянием коллективного иммунитета.
Эпидемии возникают в тех местах, где
корь не появлялась в течение некоторого
времени. Эпидемия возникает, когда
заражается новое поколение восприимчивых
детей, они заболевают почти все
одновременно, после чего волна заболевания
спадает. Т.о. корь быстро возникает и
быстро исчезает, что объясняется
истощением восприимчивого контингента
и небольшой устойчивостью вируса в
окружающей среде. В изолированных
местностях (на островах Тихого океана),
в которых корь по тем или иным причинам
отсутствует, Контакт с коревым больным
приводит к поголовному заражению
всего населения с большим числом
летальных исходов. Могут болеть и
взрослые. Заболевание чаще регистрируется
в конце зимы и весной.Патогенез и
клиника. Входные ворота — слизистая
оболочка верхних дыхательных путей.
Первоначально вирусы размножаются
в эпителии верхних отделов дыхательных
путей и регионарных лимфоузлах, а
затем поступают в кровь. Вирусемия носит
кратковременный характер и развивается
на 3-5ые сутки инкубационного периода.
Вирус распространяется с кровью по
организму и фиксируется в клетках
ретикулоэндотелиальной системы. Гибель
инфицированных клеток приводит к
развитию второй волны вирусемии
(вторичная вирусемия). Циркуляция
вируса в крови обусловливает повреждение
стенок сосудов, в результате чего
появляется сыпь, отек тканей и
некротические изменения в них.
Инкубационный период — 8 — 13 дней.
Продромальный период протекает по типу
острого респираторного заболевания:
повышение температуры, катаральные
явления, светобоязнь. Затем на
слизистых оболочках и коже появляется
сыпь, которая распространяется сверху
вниз (лицо, шея, туловище, конечности).
Сыпь вначале мелкопятнистая, быстро
превращается в крупнопятнистую,
обильную, местами сливную. Сыпь сильно
обезображивает лицо, придавая ему
«корявый» вид. С момента появления сыпи
температура снижается и самочувствие
улучшается. Меньше становится кашель,
катаральные явления. Если не присоединяются
осложнения, то через несколько дней
наступает выздоровление. Заболевание
длится 7 — 9 дней. Сыпь исчезает в том
же порядке (появляется мелкое отрубевидное
шелушение). В не осложненных формах
корь имеет легкое течение, но часто
связана со вторичной инфекцией, что
приводит к развитию осложнений и к
высокой смертности. Осложнения: бронхиты,
пневмонии, перикардиты, отиты, менингиты,
коревые колиты. В редких случаях —
острый энцефалит и подострый панэнцефалит
— постепенное поражение ЦНС, чаще у детей
5-7 лет, перенесших корь, заканчивающееся
смертью. В развитии осложнений большое
значение имеет способность вируса кори
подавлять активность Т-лимфоцитов и
вызывать ослабление иммунных реакций.Иммунитет.После перенесенного
заболевания остается прочный, пожизненный
иммунитет, обусловленный наличием
антител. Сыворотка переболевших людей
в течение многих лет способна
нейтрализовать вирус кори. Пассивный
иммунитет у детей сохраняется 6 мес.Лабораторная диагностика. Исследуемый
материал: отделяемое носоглотки, соскобы
с кожи из участков сыпи, кровь, моча, в
ле сальных случаях — мозговая ткань.Методы диагностики: 1) вирусологический
— выделение вируса на культуре клеток
с последующей
серологической
идентификацией с помощью РИФ, РТГА, РН
в культуре клеток; использование
ограничено из-за длительности и сложности;
2) серологический — обнаружение нарастания
титра антител в «парных» сыворотках
в РТГА, РСК, РН; увеличение титра в 4 раза
подтверждает диагноз; 3) экспресс —
диагностика — обнаружение в материале
антигена вируса методом РИФ и обнаружение
антител класса Ig М с помощью ИФА.
Лечение и профилактика. Специфическое
лечение отсутствует, только симптоматическое.
Спецпрофилактика. Задача врачей —
защитить детей от кори или способствовать
течению заболевания в легкой форме.
Вакцинация детей проводится в возрасте
от 10 мес до 8 лет живой аттенуированной
коревой вакциной, полученной Смородинцевым
и Чумаковым (в РФ штамм Л16). У 95% — 98%
детей формируется длительный иммунитет
(около 10 лет). В очагах кори ослабленным
детям старше 3 мес. вводят противокоревой
иммуноглобулин. Пассивный иммунитет
сохраняется после этого 1 мес. Заболевание
возможно, но оно протекает в легкой
форме — митигированная корь (удлинение
инкубационного периода, атипичная
картина, отсутствие интоксикации).
Профилактика кори является обязательной
для детей, находившихся в контакте с
больным. Своевременно и правильно
привитые дети либо совсем не болеют
корью, либо переносят ее очень легко.
ЛЕКЦИЯ №15
ПАТОГЕННЫЕ
ГРИБЫ. Характеристика
патогенных грибов. Кандидозы, условия
их возникновения и профилактика.
Специфическое лечение кандидозов.
Возбудители поверхностных и глубоких
микозов. Лабораторная диагностика,
лечение и профилактика микозов
Из многих тысяч видов грибов приблизительно
100 патогенны для человека. Заболевания,
вызываемые грибами, называются микозами.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

