Абдоминальный синдром ишемический колит
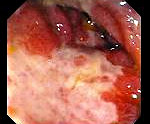
Ишемический колит – это острое или хроническое воспалительное заболевание толстого кишечника, которое возникает вследствие нарушения кровоснабжения его стенок. Проявляется болями в животе разной интенсивности, неустойчивым стулом, кровотечениями, метеоризмом, тошнотой, рвотой и снижением массы тела (при хроническом течении). В тяжелых случаях повышается температура тела, появляются симптомы общей интоксикации. С целью диагностики проводят ректороманоскопию, ирригоскопию, колоноскопию и ангиографию нижней брыжеечной артерии. Лечение на начальных этапах консервативное, при неэффективности – хирургическое.
Общие сведения
Ишемический колит – это сегментарное нарушение кровообращения в стенках толстого кишечника вследствие окклюзии или сужения кровеносных сосудов, которое ведет к воспалению, стриктуре и некрозу участка кишки. Впервые термин «ишемический колит» был введен в 1966 году. Заболевание регистрируется в основном у людей старшего возраста. На долю пациентов, которым больше 50-ти лет, выпадает 80% случаев ишемического колита. Встречается с одинаковой частотой у мужчин и женщин, распространен равномерно во всех странах и на всех континентах. По разным данным, около трети всех заболеваний толстого кишечника у пациентов старшей возрастной группы вызвано именно нарушением кровообращения в его стенках. Лечением и диагностикой занимаются врачи-проктологи, хотя первоначально пациенты с симптомами ишемического колита могут госпитализироваться в отделение гастроэнтерологии или общей хирургии.
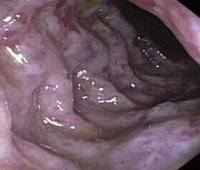
Ишемический колит
Причины
Существует большое количество причин ишемического колита, связанных со спазмом сосудов, кровоснабжающих толстый кишечник, их окклюзией, снижением общего артериального давления. Окклюзия сосудов может возникнуть вследствие атеросклероза, эмболии либо тромбоэмболии сосудов брыжейки, аллергических реакций, травм, послеоперационных осложнений, системного васкулита, ДВС-синдрома. Ишемический колит, как следствие сниженного артериального давления, вызывают шоковые состояния, острые аллергические реакции, расслоение аневризмы аорты, тяжелые анемии, существенное обезвоживание организма (кровопотеря, кишечная инфекция с профузным поносом).
При окклюзии сосудов чаще всего развивается некроз или гангрена стенки кишечника. Площадь поражения зависит от диаметра сосуда, полного или неполного перекрытия его просвета, длительности окклюзии, возможности развития коллатерального кровотока. Если просвет сосуда перекрывается постепенно, например, при атеросклерозе, ишемический колит может приобретать хроническое течение с формированием стриктур.
Толстый кишечник — один из наиболее слабо снабжаемых кровью органов, особенно в тех участках, где есть сосудистые анастомозы. Его функциональная активность сопровождается еще большим снижением кровотока. Поэтому шоковые состояния, сердечная недостаточность (острая или хроническая), потеря крови при травмах, операциях или потеря жидкости при кишечных инфекциях очень быстро ведут к развитию ишемии и, как следствие, ишемического колита.
Патогенез
Наиболее часто ишемический колит развивается в сигмовидной и поперечной ободочной кишке, особенно в тех случаях, когда его причиной выступает атеросклероз. Но это не исключает того, что могут быть задействованы и другие отделы. В первую очередь страдает слизистая оболочка, но со временем может вовлекаться подслизистая основа и мышечный слой. Если наступает окклюзия больших артерий, процесс развивается стремительно с участием всех слоев кишечной стенки. Ишемические изменения могут быть обратимыми и необратимыми. Если не наступил некроз, и нет гангрены, слизистая после возобновления кровотока довольно быстро приходит в норму. При хроническом ишемическом колите изменения нарастают постепенно, это может привести к появлению воспаления, язв и в конечном итоге – к развитию стриктур.
Классификация
Ишемический колит по течению может быть острым или хроническим. Острый колит развивается с инфарктом слизистой, подслизистого слоя и всей стенки кишечника. Хронический колит может со временем осложняться стриктурами толстого кишечника. В клинической проктологии также выделяют транзиторную форму ишемического колита (с обратным развитием симптомов и морфологических изменений), стенозирующую (с формированием стриктур), гангренозную (с образованием язв, некроза всех слоев кишечной стенки, частыми осложнениями и прогрессирующими морфологическими изменениями без обратного развития).
Симптомы ишемического колита
Патология развивается остро или подостро. Специфических симптомов это заболевание не имеет, поэтому диагностировать его бывает довольно затруднительно. В основном больные жалуются на боли в животе, периодически повторяющиеся кишечные кровотечения, неустойчивый стул. Поносы чередуются с запорами; преобладает склонность к учащенному жидкому стулу с большим количеством слизи и примесями крови. При пальпации живота выявляется болезненность в левой подвздошной области, возле пупка. При пальцевом ректальном исследовании можно выявить кровь, слизистые и гнойные выделения в прямой кишке. Интенсивность той или иной симптоматики зависит от формы ишемического колита и размеров пораженного участка.
Обратимая форма ишемического колита развивается тогда, когда период нарушения кровообращения был коротким или быстро стали развиваться коллатерали. Характеризуется периодическими болями в животе слева или возле пупка. Иногда их интенсивность и продолжительность настолько малы, что пациенты не обращают на них внимания. Боли появляются через полчаса после еды или после физической нагрузки и могут самостоятельно исчезать на протяжении нескольких часов. По своему характеру ощущения похожи на боль при стенокардии или при перемежающей хромоте. Через некоторое время могут присоединиться тенезмы, у больного появляется жидкий стул с кровью и слизью. Кровь в кале иногда выявляется через несколько дней или недель после начала заболевания.
При дальнейшем развитии патологического состояния симптомы могут самостоятельно проходить или нарастать, если ишемический колит переходит в необратимую форму. В последнем случае у пациента усиливаются боли, стул становится обильным, жидким, с выделениями крови, слизи, гнилостным запахом. Общее состояние ухудшается, может появиться гипертермия, тошнота, рвота, симптомы общей интоксикации.
Осложнения
Профузные кровотечения, даже при тяжелом течении ишемического колита, возникают крайне редко. Массивный некроз стенок кишечника может стать причиной перфорации толстой кишки и спровоцировать развитие перитонита. Хронический ишемический колит часто приводит к формированию стриктур, кишечной непроходимости, образованию раковых опухолей в месте сужения толстой кишки.
Диагностика
Наиболее информативны при диагностике ишемического колита инструментальные методы исследования. Ректороманоскопия помогает предположить диагноз, но не дает полной картины. При обратимой форме ишемического колита в прямой и сигмовидной кишке видны небольшие кровоизлияния в слизистую оболочку. При некротической форме можно увидеть язвы с четкими краями и фибриновыми пленками на фоне бледной слизистой. Получить больше диагностических данных можно при выполнении биопсии.
Ирригоскопия – одно из самых информативных диагностических исследований при ишемическом колите. При обратимых изменениях в местах ишемии можно увидеть дефекты в виде пальцевых вдавливаний. Через короткое время они могут исчезнуть, поэтому исследование нужно проводить сразу же при первых подозрениях на ишемический колит. Некротические изменения видны в виде стойких язвенных дефектов. При выполнении ирригоскопии можно диагностировать и стриктуры. Колоноскопия позволяет более четко увидеть морфологические изменения в стенках всего толстого кишечника, взять биопсию из участков с ишемией или со стриктурами толстой кишки, особенно если возникает подозрение на их злокачественное перерождение.
Для выяснения причины и уровня обструкции сосудов проводят ангиографию нижней брыжеечной артерии. При осложнениях ишемического колита для оценки состояния пациента выполняют общие и биохимические анализы крови. Для коррекции антибиотикотерапии проводят бакпосев кала и крови с определением чувствительности к препаратам.
Дифференциальный диагноз при ишемическом колите проводят с инфекционными заболеваниями (дизентерия, амебиаз, гельминтозы), неспецифическим язвенным колитом, болезнью Крона, злокачественными новообразованиями. При инфекционных заболеваниях на первый план выходят симптомы общей интоксикации, есть соответствующий эпидемиологический анамнез. Язвенный колит и болезнь Крона развиваются постепенно, в более молодом возрасте. Развитие раковых опухолей толстого кишечника происходит на протяжении длительного времени, часто на протяжении нескольких лет.
Лечение ишемического колита
На первом этапе заболевания проводят консервативную терапию. Назначают щадящую диету, легкие слабительные, препараты, улучшающие кровоток (сосудорасширяющие) и реологию крови (антиагреганты). Улучшают результаты комплексного лечения ишемического колита такие препараты, как дипиридамол, пентоксифиллин, комплексы витаминов. При тяжелом состоянии больного проводят дезинтоксикационную терапию, коррекцию водно-электролитного баланса, иногда выполняют переливание крови. Большое значение для разгрузки кишечника имеет парентеральное питание. При бактериальных осложнениях ишемического колита назначают антибиотики и сульфаниламидные препараты.
Хирургическое лечение ишемического колита показано при обширном некрозе, гангрене толстого кишечника, перфорации и перитоните. Пораженный участок кишечника удаляют в пределах здоровых тканей, затем проводят ревизию и оставляют послеоперационный дренаж. Поскольку возраст пациентов с ишемическим колитом в основном пожилой, осложнения после таких операций довольно часты. При стриктурах, которые перекрывают или сужают просвет кишечника, проводят плановые операции.
Прогноз и профилактика
Прогноз ишемического колита зависит от формы заболевания, течения и наличия осложнений. Если кровоток возобновился, и некроз не развился, прогноз достаточно благоприятный. При некрозе все зависит от обширности процесса, своевременной диагностики и правильно проведенного оперативного вмешательства. Также течение патологии зависит от возраста, общего состояния больного и сопутствующих заболеваний.
Поскольку ишемический колит возникает в большинстве случаев как осложнение атеросклероза, сердечной недостаточности, послеоперационного периода при вмешательствах на кишечнике, желудке, органах малого таза, то основа профилактики – адекватное лечение первичных заболеваний. Большое значение имеет также правильное питание, регулярные профилактические медицинские осмотры.
Источник

Абдоминальный ишемический синдром развивается в тех случаях, когда пищеварительные органы перестают получать необходимое количество обогащенной кислородом крови из-за окклюзии непарных висцеральных ветвей брюшной аорты – верхней и нижней брыжеечных артерий и чревного ствола. Подобные изменения в кровообращении могут провоцироваться как внешними, так и внутренними факторами.
По данным статистики, синдром абдоминальной ишемии выявляется примерно у 3,2% пациентов гастроэнтерологических и терапевтических отделений. А при вскрытиях этот недуг выявляется примерно у 19-70%.
Впервые рассматриваемый в рамках этой статьи синдром был описан немецким патологоанатомом F.Tiedemann в 1834 году. Во время вскрытия он обнаружил окклюзию ствола верхней брыжеечной артерии. Позднее, в начале прошлого века, стали появляться сообщения о том, что диспепсические расстройства и абдоминальные боли иногда провоцируются именно поражениями непарных ветвей брюшного отдела аорты, а полное клинического описание синдрома абдоминальной ишемии сделал A.Marston в 1936 году.
Почему развивается абдоминальный ишемический синдром?
 Ведущая причина ишемии органов пищеварения — атеросклероз сосудов, несущих к ним кровь.
Ведущая причина ишемии органов пищеварения — атеросклероз сосудов, несущих к ним кровь.
Чаще всего частичное или полное закупоривание артерий вызывается атеросклеротическими изменениями стенок сосудов. В таких случаях у больного развивается хронический абдоминальный ишемический синдром в большинстве клинических случаев.
Кроме этого, острые нарушения кровообращения в органах пищеварения могут провоцироваться:
- травмами;
- эмболиями;
- тромбозами;
- лигированием висцеральных артерий;
- развитием так называемого синдрома «обкрадывания» после реваскуляризации артерий ног.
Кроме этого, абдоминальная ишемия может становиться следствием аномалий развития и заболеваний висцеральных артерий, коарктации аорты, врожденных патологий кровоснабжающих пищеварительный тракт сосудов (аплазий и гипоплазий артерий, врожденных гемангиом и свищей, фибромышечных дисплазий).
Классификация
Рассматривая причины патологии, мы уже упоминали о том, что синдром абдоминальной ишемии может протекать в острой или хронической форме. Кроме этого, специалисты выделяют такие варианты синдрома как функциональный, органический или комбинированный.
По форме абдоминальный ишемический синдром бывает:
- брюшной – поражение происходит в бассейне брюшного ствола;
- брыжеечный – нарушение кровообращения вызывается окклюзией дистальной или проксимальной брыжеечной артерии;
- смешанный.
В стадиях синдрома выделяют следующие периоды:
- бессимптомная;
- микросимптоматика;
- субкомпенсация;
- декомпенсация;
- язвенно-некротические изменения в системе пищеварения.
Симптомы
В клиническом течении абдоминального ишемического синдрома отчетливо просматривается триада таких проявлений:
- боли в животе – спазмирующие, по типу колики, интенсивные, локализирующиеся в эпигастральной области (иногда охватывающие весь живот), появляющиеся спустя 20-40 минут после приема пищи и продолжающиеся на протяжении нескольких часов;
- дисфункции кишечника – сбои в секреторной, моторной и всасывающей функциях органов пищеварения, проявляющиеся в нарушениях стула, проходимости кишечника и пр.;
- дефицит массы тела – прогрессирующая утрата веса, возникающая из-за страха перед вызывающимися приемом пищи болями, обезвоживания и нарушений углеводного и белкового обменов.
У больного с абдоминальной ишемией присутствуют следующие симптомы:
- боли в животе после еды;
- тяжесть в желудке;
- нарушения стула (от поноса с примесями крови до запора);
- зловонный запах каловых масс;
- периодические приступы тошноты и рвоты;
- головокружения и головные боли (иногда обмороки);
- истощение;
- признаки обезвоживания;
- кишечная непроходимость вследствие сужения прямой кишки.
Боли в области живота наблюдаются у всех больных с абдоминальным ишемическим синдромом. Их появление провоцирует прием пищи или интенсивная нагрузка (подъем тяжелых предметов, быстрая ходьба, занятия спортом, продолжительный запор и др.). Возникновение болей вызывается нарушением кровообращения органов пищеварения. В ряде случаев болевые ощущения появляются даже во время сна. Такие боли провоцируются перераспределением крови в сосудах в положении лежа.
Недостаточное кровоснабжение органов ЖКТ негативно отражается на их работе, и у больного возникает нарушение пищеварения. Он ощущает отрыжки, вздутие живота, тяжесть в желудке, тошноту, рвоту и урчание в животе. Пациенты предъявляют жалобы на поносы и запоры, а в ряде случаев у них происходят эпизоды самопроизвольной дефекации.
Постоянные боли, которые порой бывают очень мучительными, заставляют больного ограничивать себя в еде. У него возникает ассоциация: прием пищи влечет за собой проявления болевого синдрома. Из-за этого человек начинает худеть. Кроме этого, способствовать прогрессирующей кахексии могут такие проявления нарушения пищеварения как тошнота, рвота и обезвоживание, развивающееся из-за нарушения всасывательной функции.
Нарушения кровообращения приводят к изменениям в функциях нейровегетативной системы. Из-за этого у больного часто возникают головные боли, головокружения, повышенная потливость, сердцебиения и обморочные состояния. Именно эти изменения в работе вегетативной нервной системы приводят к тому, что многие пациенты с синдромом абдоминальной ишемии жалуются врачу на выраженную слабость и заметное снижение работоспособности.
Диагностика
 Обнаружить нарушения кровотока в сосудах брюшной полости поможет допплеросонография.
Обнаружить нарушения кровотока в сосудах брюшной полости поможет допплеросонография.
После изучения жалоб больного врач осматривает его и проводит пальпацию и аускультацию живота. При прощупывании и прослушивании доктор может выявить следующие проявления недостаточного кровообращения органов ЖКТ: урчание, метеоризм, боли в нижней части брюшной полости, уплотнение пульсирующей и болезненной брюшной вены мезогастральной части тела. Во время прослушивания живота врач иногда может слышать систолический шум. Этот симптом указывает на неполное перекрытие сосудов, кровоснабжающих органы пищеварения. В остальных случаях во время аускультации никакие шумы не слышны.
При возникновении подозрений на развитие абдоминального ишемического синдрома назначается проведение ряда исследований:
- анализы крови – выявляется дислипидемия (у 90% пациентов), повышение уровня тромбоцитов и эритроцитов (у 60%);
- анализ кала – большое количество плохо переваренных мышечных волокон, примесей слизи, жира, иногда кровь и пр.;
- УЗИ сосудов брюшной полости – выявляет признаки атеросклероза на сосудистых стенках, бугристость внутренней стенки сосудов, аномалии строения и пр.;
- допплеросонография (с нагрузочными пробами) – обнаруживает проявления нарушения кровотока в сосудах брюшной полости и висцеральных артериях;
- аортография или селективная целиако-и мезентерикография – четко визуализирует зону сужения артерии, все отклонения в кровообращении;
- МСКТ – позволяет визуализировать нарушения в строении сосудов до мельчайших подробностей и является самым точным методом диагностики.
Обследование больного с синдромом абдоминальной ишемии может дополняться рентгенографией, колоноскопией (с биопсией слизистой толстой кишки), эндоскопическим исследованием желудка и ирригографией.
Для исключения ошибок выполняется дифференциальная диагностика с такими недугами:
- болезнь Крона;
- острый и хронический панкреатит;
- язвенная болезнь;
- патологии печени;
- неспецифический язвенный колит.
Лечение
В зависимости от тяжести проявлений абдоминального ишемического синдрома больному может назначаться консервативное или хирургическое лечение. Тактика ведения пациента при этом состоянии определяется лечащим врачом, который руководствуется данными, полученными после всестороннего обследования пациента. Лечение синдрома абдоминальной ишемии должно начинаться как можно раньше.
В план консервативной терапии включают:
- соблюдение диеты;
- ферментные препараты;
- сосудорасширяющие средства;
- препараты для коррекции дислипидемии: статины, фосфолипиды;
- антиагреганты;
- антиоксиданты;
- гипогликемические препараты (при сахарном диабете).
Нередко консервативное лечение не дает желаемого результата и только ослабляет выраженность симптомов абдоминальной ишемии. В таких случаях врач, при отсутствии противопоказаний к хирургическому лечению, рекомендует пациенту проведение операции. Существует несколько методик вмешательств, позволяющих добиться восстановления нормального кровообращения в непарных висцеральных ветвях брюшной аорты (верхней и нижней брыжеечных артериях) и чревном стволе.
При выполнении традиционной открытой операции хирург выполняет эндартерэктомию, реимплантацию в аорту или резекцию с выполнением анастомоза «конец в конец». При таких вмешательствах не применяются какие-либо протезирующие материалы, и врач использует только сосуды пациента.
В ряде клинических случаев хирург может проводить различные шунтирующие операции с применением разнообразных ауто-, ало- или синтетических протезов или переключающие эктсранатомические реконструирующие вмешательства (выполнение спленомезентериальных, спленоренальных, мезентерикоренальных и других анастомозов). Некоторым пациентам показано выполнение экстравазальной декомпрессии или эндоваскулярной пластики (установки стента в просвет сосуда для расширения области сужения).
К какому врачу обратиться
 Чтобы нормализовать уровень липидов в крови, больному назначают прием статинов.
Чтобы нормализовать уровень липидов в крови, больному назначают прием статинов.
При появлении болевого синдрома, развивающегося через 20-40 минут после приема еды, нарушений пищеварения, утрате веса следует обратиться к сосудистому хирургу, который сможет выявить или опровергнуть присутствие признаков абдоминальной ишемии. Для этого могут применяться различные лабораторные и инструментальные методики диагностики: анализы крови, кала, УЗИ, допплерографическое исследование сосудов брюшной полости, МСКТ, ангиография и пр.
Абдоминальный ишемический синдром развивается из-за нарушения нормального кровообращения в висцеральных ветвях брюшного отдела аорты и вызывается окклюзией этих сосудов. Такой симптомокомплекс может проявляться как остро, так и хронически. Недуг проявляется характерной триадой симптомов: болями в животе, нарушениями пищеварения и развитием истощения. Его лечение может быть консервативным или хирургическим.
Источник


