Аутоиммунный язвенный колит лечение
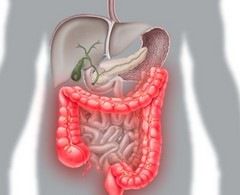
Неспецифический язвенный колит (НЯК) – хроническое аутоиммунное воспалительное заболевание толстой кишки. Наиболее часто при НЯК поражается прямая кишка и дистальный отдел толстой кишки. В тяжелых случаях возможно распространение процесса на проксимальные отделы толстой кишки с развитием панколита. Поражение кишки носит диффузный характер, проявляется отеком и гиперемией кишки, сглаживанием складок, формированием неправильной формы язв. Изъязвления могут затрагивать только слизистую оболочку кишки или носить трансмуральный характер, проникая в мышечный слой и серозную оболочку. На фоне язвенных дефектов формируются псевдополипы, представляющие собой остатки сохранившейся слизистой оболочки или участки ее гиперплазии, или полиповидные разрастания грануляционной ткани. В период ремиссии заболевания слизистая оболочка кишки частично восстанавливается. Вместе с тем сохраняется атрофия ее слизистого слоя, деформация крипт, неравномерное утолщение собственной пластинки.
С наибольшей частотой НЯК встречается в Европе и Северной Америке (40-120 больных на 100000 населения). Наиболее часто заболевают лица в возрасте 20-40 лет.
Иммунологические исследования свидетельствуют, что у больных НЯК в сыворотке крови и стенке кишки содержатся аутоантитела, способные реагировать с общим антигеном толстой кишки, и циркулирующие иммунные комплексы. По данным морфологических исследований, слизистая оболочка кишки обильно инфильтрирована лейкоцитами, гранулоцитами, моноцитами. Установлено, что аутоантитела и иммунокомпетентные клетки, инфильтрирующие кишку, индуцируют цитолиз эпителиоцитов ее слизистого слоя, генерируют в ней воспаление и дегенеративные процессы через продукцию провоспалительных цитокинов (ИЛ-1?, ИНФ-гамма, ФНО?, ИЛ-6), простагландинов, лейкотриенов и лизосомных ферментов. Аутоантитела и циркулирующие иммунные комплексы, фиксируясь на стенке капилляров и сосудах, изменяют их проницаемость, вызывают отек кишки. Активация системы комплемента и образование С3а и С5а, а также воспалительный процесс, развивающийся под влиянием аутоантител и ЦИК, выступают мощным дополнительным фактором (помимо антигенного) инфильтрации стенки кишки клеточными элементами, которые, как установлено, играют ведущую роль в развитии патологических процессов в ней. Полагают, что инфицирование кишки патогенными микробами является вторичным процессом и часто выступает фактором развития осложнений.
Для НЯК характерны три ведущих клинических симптома: наличие в кале слизи (ad oculus) и крови, нарушение моторно-эвакуаторной функции толстой кишки (диарея – 3-20 раз в сутки, реже – запоры, тенезмы), боль в животе (часто локализована в гипогастральной или левой подвздошной области, схваткообразная, усиливающаяся при дефекациях и уменьшающаяся или исчезающая после них).
К внекишечным проявлениям НЯК относят анемию, лихорадку, потерю аппетита, снижение массы тела, поражение опорно-двигательного аппарата (мигрирующий поли- или моноартрит крупных суставов, спондилит, изолированный сакроилеит), кожи (узловатая эритема, пиодермия), глаз (увеиты, кератит, конъюктивиты), печени (активный гепатит, склерозирующий холангит).
Характерным для иммунного статуса больных НЯК является повышение специфической цитотоксической активности Т-лимфоцитов, положительная реакция бласттрансформации лимфоцитов на общий антиген толстой кишки, РТМЛ, повышение концентрации в сыворотке крови IgМ, G, А и ЦИК, наличие аутоантител к антигену толстой кишки. Среди клеток,инфильтрирующих слизистую кишку, высокий процент занимают CD8+, CD16+- клетки и IgG- продуцирующие клетки.
Основу лекарственной терапии НЯК составляют азосоединения салициловой кислоты (месалазин), топические глюкокортикоидные препараты (будесонид), иммунодепрессанты (азатиоприн, меркаптопурин). Терапевтический эффект месалазина (основного препарата в лечении НЯК) связывают с его способностью тормозить синтез и высвобождение простагландинов и лейкотриенов, эффективно ингибировать продукцию провоспалительных цитокинов в слизистой оболочке кишечника и его антиоксидантными свойствами. Показано, что препарат подавляет аутоиммунные процессы в кишечнике.
Для лечения легких и средней тяжести форм язвенного колита месалазин (салофальк) назначают в суточной дозе 1,5-2 г, разделенной на 3-4 приема. При тяжелых формах дозу препарата увеличивают до 3,0-4,5 г в сутки. Высокие дозы салофалька, примененные в фазу обострения, практически эквивалентны по эффективности глюкокортикоидам. Высокие дозы салофалька не рекомендуется использовать более 8-12 недель.
Для лечения левосторонних форм НЯК используют салофальк в клизмах (по 2 г в 30 мл – при легких и среднетяжелых формах и по 4 г в 60 мл при тяжелых формах). Обычно клизмы делают ежедневно вечером перед сном.
Для профилактики рецидивов НЯК месалазин (салофальк) назначают в дозе 1,0-1,5 мг в сутки. Эффективно применение свечей салофалька.
Глюкокортикостероидные препараты рекомендуется назначать при отсутствии эффекта от препаратов группы месалазина. Пероральный прием преднизолона начинают с дозы 30-60 мг в сутки (от 2 недель до 1 месяца) с постепенным ее снижением до 5 мг/сутки и последующей отменой на фоне терапии месалазином.
Препараты глюкокортикоидов при тяжелых формах заболевания в 70% случаев позволяют добиться ремиссии, а в сочетании с препаратами месалазина – в 90% случаев. Для лечения легких и среднетяжелых форм НЯК рекомендуется назначать буденофальк (будесонид – топический кортикостероид), который обадает ярко выраженным местным противовоспалительным, антиаллергическим и антиэкссудативным действием. Механизм действия препарата, обусловливающий эти свойства, основан на уменьшении выделения медиаторов воспаления из активированных тучных клеток, базофилов, макрофагов, подавление миграции и концентрации клеток воспаления в слизистой оболочке кишки и мембраностабилизирующем действии. Буденофальк назначают по 3 мг 3 раза в сутки за 30 мин до еды. Длительность применения составляет обычно 8 недель. Применение будесонида в клизмах в дозах не менее, чем 2 мг (100 мл), является эффективным и безопасным способом лечения дистальных форм язвенного колита.
При неэффективности лечения НЯК месалазиновыми и глюкокортикоидными препаратами назначают иммуносупрессивные средства – азатиоприн, меркантопурин, метотрексат, циклоспорин А.
Азатиоприн (азафальк) применяется в суточной дозе 1,5-2,5 мг/кг массы тела, в тяжелых случаях – до 5 мг/кг/сутки. Терапевтический эффект наступает не ранее, чем через 3-4 месяца в 80% случаев. Циклоспорин А назначают обычно в дозе 4 мг/кг/сутки.
В качестве специфического цитокинового ингибитора рекомендуется назначение ремикейда (инфликсимаба). Основой препарата служат МАТ, специфически взаимодействующие с ФНО?. Для лечения НЯК также рекомендуется реаферон (1-2 млн. ед. 3 раза в неделю, не менее 3 месяцев), аллопурин (100 мг 3 раза в день, в качестве антиоксиданта), такролимус (как альтернативы циклоспорину А).
Терапия НЯК сопровождается адекватной диетой, антидиарейными средствами, противомикробными препаратами.
Источник
 Бактерии
БактерииКак мы с вами знаем, язвенный колит и болезнь Крона принято считать заболеваниями аутоиммунного характера. О чем это говорит? Это значит, что определенные органы желудочно-кишечного тракта получают органические повреждения вследствие неправильной работы собственной иммунной системы человека. Для купирования воспаления больные НЯК и БК вынуждены использовать разного рода лекарства, к коим относятся 5-АСК, иммунодепрессанты, гормоны, препараты генной инженерии и пр.
Но разве есть хоть какой-нибудь смысл просто гасить воспаление, даже не стараясь вылечить пациента? Ясно, что, благодаря вышеуказанным лекарствам, людям с ВЗК удается сохранить все свои внутренние органы если не в целости, то хотя бы в сохранности. Предлагаю вам сегодня окунуться в глубины вероятных первопричин аутоиммунных заболеваний, ибо знание истинной причины своего недуга и механизмов его воздействия на ваш организм – это ключ к выздоровлению.
Сегодня мы не будем лезть в геном, в какие-то отдельные бактерии и т.п.; об этом вы можете узнать из статей, ссылки на которые находятся выше этих слов, в блоке “Смотрите также”. Итак, предлагаю вашему вниманию наиболее вероятные причины возникновения аутоиммунных заболеваний.
Дисбактериоз кишечника
Толстый кишечник – это примерно 80% нашего иммунитета. Очевидно, что какие бы то ни было сбои в его работе так или иначе отражаются на общем самочувствии человека.
Мы с вами знаем, что для нормальной работы кишечнику необходимы не только полезные бактерии, но и условно-патогенные, а также определенный их состав и пропорции. Кстати, подробнее о бактериях вы можете узнать из статей о дисбактериозе кишечника и БАД от Perfect Origins.
Так вот, нарушение микрофлоры в кишечнике ведет к повышенной проницаемости его стенок, что в итоге, во-первых, может вызвать пищевую аллергию.и, во-вторых, привести к не до конца переваренной пище. Не полностью переваренные элементы могут попадать в кровь, вызывая тем самым ответную реакцию со стороны иммунитета, а именно – попытку их ликвидировать.
Вероятно, именно вследствие ответа организма на такие элементы, может произойти сбой в работе иммунной системы.
Вирусы
Подробнее о вирусной природе НЯК и БК вы можете узнать из статьи про взаимосвязь ВЗК и ВЭБ (вирус Эпшейна-Барр). Здесь же я хочу сказать следующее.
Некоторые вирусы имеют свойство встраиваться буквально в каждую клетку нашего тела и провоцировать выработку иммунных тел, тем самым приводя к нарушениям в работе иммунной системы. Антитела пытаются вызволить клетки из жадных лап инфекции, а так как, считай, весь организм заражен, то и агрессия со стороны иммунитета должна быть весьма высокой.
К тяжелым металлам относятся более 40 химических элементов. Наиболее встречающимися из них в повседневности являются ртуть, медь, кадмий, золото, железо, свинец, таллий и висмут.
Мы готовим обработанную химикатами еду в алюминиевой посуде, пользуемся хлоркой во время уборки своего места жительства, дышим загрязненным воздухом… Представляете, какие процессы запускает в живом организме окружающая среда, если даже различные неорганические материалы под ее воздействием подвергаются коррозии?
Тяжелые металлы имеются свойство накапливаться, и их очень тяжело вывести из организма. Результат этой аккумуляции – снижение иммунитета, обострение хронических заболеваний и нарушение микрофлоры. Все это приводит к ухудшению самочувствия и повышенному риску развития заболеваний различных органов и систем, в числе которых ЦНС, кожные покровы, дыхательные пути, ЖКТ и др.
Касаемо желудочно-кишечного тракта, отравление тяжелыми металлами может характеризоваться как всеми знакомыми расстройствами стула (диарея и запоры), так и довольно специфичными признаками (появлением язв в ротовой полости, снижением аппетита и, как следствие, похудением). Рекомендую к ознакомлению статью о различиях НЯК и БК, дабы иметь понимание, к чему я тут про язвы написал.
Стресс
Стресс считается чуть ли не главной проблемой 21 века. “Все болезни от нервов” – слышали? Стресс приводит не только к очевидным изменениям в психоэмоциональном состоянии, но и вызывает нарушения в биохимических процессах организма. Не удивительно, что врачи и ученые относят хронический стресс к возможным первопричинам развития аутоиммунных заболеваний.
О вреде хронического стресса вы можете узнать из статьи “Влияние хронического стресса на прогрессирование НЯК и БК“.
Глютен
Многим больным НЯК, БК и другими аутоиммунными заболеваниями врачи советую придерживаться безглютеновой диеты даже при отсутствии у них аллергии на, собственно, глютен и вот почему.
Глютен (клейковина) провоцирует синтез зонулина – белка группы гаптоглобинов, вырабатываемых в печени и тканях внутреннего эпителия. Увеличенная концентрация зонулина в крови вызывает повышенную проницаемость стенок кишечника, что в итоге приводит к воспалению и активации иммунитета. Симптоматика воспалительного процесса может проявляться в виде тошноты, рвоты, нарушений стула и судорог внутренних органов. Абсорбция патогенных микроорганизмов и токсинов в ткани и кровоток приводит к увеличению проницаемости стенок кишечника и, как следствие, повышенной восприимчивости к различным возбудителям.
Как вы считаете, вследствие чего развилось именно ваше заболевание?
Источник
Язвенный колит (другое название – неспецифический язвенный колит, НЯК) – аутоиммунное заболевание, которое проявляется хроническим гнойно-геморрагическим воспалением стенок толстого кишечника. Чаще болеют люди от 20 до 40 лет, как мужчины, так и женщины. В мире частота патологии варьируется от 50 до 230 человек на 100000 населения[1]. Возможно, такой разброс заболеваемости вызван не объективными причинами, а различными подходами к диагностике. Болезнь отличается разнообразием проявлений, и зачастую от первых симптомов до установления окончательного диагноза проходит несколько лет. Позднее обнаружение и неадекватное лечение приводят к развитию осложнений и способствуют увеличению смертности (в России – 17 случаев на миллион населения, в Европе – 6 случаев[2]).
Причины язвенного колита
Врачи до сих пор не до конца понимают механизм развития язвенного колита. Известно, что основная проблема – аутоиммунная реакция. По какой-то причине иммунитет начинает воспринимать ткани толстой кишки как чужеродные и пытается их уничтожить. Предположительно, первопричиной являются генетические изменения, провоцирующие чрезмерную иммунную реакцию на бактериальные антигены.
Бактериальных клеток в толстом кишечнике в 10 раз больше, чем клеток во всем человеческом организме, и с какого-то момента иммунная реакция переносится с них на компоненты кишечной стенки. Подобный механизм – сходство антигена бактерии и некоторых тканей организма, «сбивающее» с толку иммунитет – лежит в основе ревматизма и гломерулонефрита.
Катализатора подобных реакций пока не выявлено. Можно говорить лишь о предрасполагающих факторах:
- наследственность: у кровных родственников пациентов с язвенным колитом вероятность заболеть в 15 раз выше, чем у «среднестатистического» человека[3];
- стресс;
- кишечная инфекция;
- острая вирусная инфекция (не обязательно энтеровирусная);
- гиповитаминоз D;
- дефицит пищевых волокон и избыток животного белка в питании.
Классификация язвенных колитов
По расположению воспаления наибольшей активности язвенный колит делится на:
- дистальный (проктит, проктосигмоидит) – воспалены самые дальние участки кишечника: прямая и сигмовидная кишка;
- левосторонний – как следует из названия, воспалены левые отделы толстого кишечника вплоть до середины поперечной ободочной. Это уже упомянутые прямая и сигмовидная плюс нисходящая ободочная и частично поперечная ободочная кишка;
- тотальный – воспаление поражает толстый кишечник на всем протяжении.
По тяжести текущего обострения (атаки) язвенный колит может быть:
- легким;
- средней тяжести;
- тяжелым.
По характеру заболевания:
- острый – диагностирован впервые, первые симптомы появились менее полугода назад;
- хронический непрерывный: обострения следуют практически без перерыва, длительность ремиссии менее 6 месяцев;
- хронический рецидивирующий: обострения сменяются ремиссиями продолжительностью более полугода.
Язвенный колит — причины, симптомы, лечение, диетический стол
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
Внекишечные проявления язвенного колита есть почти у половины пациентов[4]. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Осложнения язвенного колита

Боль и частые позывы к дефекации – основные симптомы со стороны кишечника
Кишечное кровотечение. «Подкравливает» язвенный колит постоянно, но при повреждении крупного сосуда кровотечение становится опасным для жизни. Пациент жалуется на резкую слабость, сердцебиение, покрывается холодным потом. Резко падает АД. В тяжелых случаях возможна спутанность сознания, шок.
Токсическая дилатация толстой кишки – паралич толстого кишечника с повышением давления внутри него. Внезапно повышается температура, опасно снижается АД, пациент жалуется на резкую слабость. Токсическая дилатация опасна перфорацией и перитонитом. Смертность при этом осложнении достигает 50%[5].
При малейшем подозрении на возможное осложнение язвенного колита нужно немедленно обратиться к врачу для госпитализации в хирургический стационар.
Диагностика язвенного колита
Основной метод диагностики – колоноскопия, во время которой врач проводит биопсию (забор образцов тканей кишечника для изучения под микроскопом).
В качестве дополнительного обследования могут назначить ирригоскопию, магнитно-резонансную или компьютерную томографию с контрастированием.
Чтобы уточнить общее состояние организма, назначают общий и биохимический анализы крови, анализ кала и другие исследования, в зависимости от жалоб конкретного пациента.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
Прогноз и профилактика язвенного колита
Кишечное кровотечение крайне опасно
При легком течении заболевания и адекватной терапии прогноз благоприятен. Возможна многолетняя ремиссия.
Угрозу несут осложнения, возникшие на фоне тяжелого обострения. Риск его в течение жизни составляет 15%[6]. Еще одна причина возможного неблагоприятного исхода – малигнизация процесса. Вероятность злокачественного перерождения тканей кишечника увеличивается вместе со «стажем» заболевания. Поэтому нужно регулярно проходить процедуру колоноскопии (минимум раз в год).
Так как причины болезни до конца не выяснены, специфической профилактики не существует.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифический язвенный колит: современные подходы к диагностике и лечению. Вестник современной клинической медицины, 2009.
[2] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2011.
[3] там же.
[4] Н.Т. Ватутин, А.Н. Шевелёк, В.А. Карапыш, И.В Василенко. Неспецифический язвенный колит. Архив внутренней медицины, 2015.
[5] Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
[6] там же
Источник

