Аутоиммунный колит симптомы и лечение
Неспецифические воспалительные заболевания кишечника относятся к органоспецифическим аутоиммунным заболеваниям. Возникает такая патология из-за сбоя в иммунной системе. По разным причинам начинают вырабатываться антитела на антигены собственных тканей. Аутоантитела разрушают клетки организма.
Хотя такие болезни встречаются реже, чем другие гастроэнтерологические патологии, но по тяжести, осложнениям и вероятности летального исхода аутоиммунные поражения более опасны.
Общие симптомы аутоиммунных патологий
При возникновении иммунного ответа на собственные ткани начинается воспалительный процесс, нарушается функция органа. Поэтому аутоиммунные заболевания кишечника протекают с характерными симптомами воспалительного процесса:
- боль в животе;
- диарея или запор;
- тошнота, рвота.
При очень тяжёлом поражении на слизистой оболочке кишечника образуются язвы. К типичным признакам добавляется кровотечение.
У пациентов часто возникают внекишечные проявления аутоиммунной патологии:
- поражение суставов;
- узловая эритема;
- аутоиммунный гепатит;
- гангренозная пиодермия;
- поражения глаз.
Определить, что болезнь вызвана аутоиммунными нарушениями крайне сложно, особенно по симптомам типичного воспалительного процесса.
Аутоиммунные заболевания кишечника
Специалисты предполагают, что в развитии большинства болезней кишечника определённую роль играют аутоиммунные процессы. Не отрицается влияние аутоиммунных патологий на развитие даже злокачественных образований. Но специфика аутоиммунных болезней заключается в том, что выявить, а тем более доказать, что в её появлении виновен свой собственный иммунитет крайне тяжело.
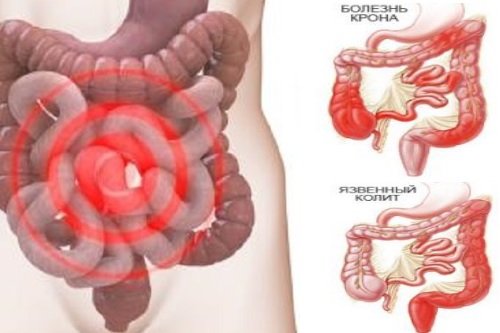
Доказанная аутоиммунная природа таких заболеваний: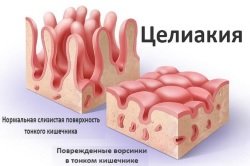
- язвенный колит;
- болезнь Крона;
- глютеновая энтеропатия (целиакия).
Все они протекают с проявлениями нарушения функции кишечника, но каждая из этих патологий имеет свои особенности.
Язвенный колит
При язвенном колите воспаление возникает в прямой кишке, процесс постепенно распространяется, охватывает проксимальные участки кишечника. У 20% больных патологию выявляют при тотальном поражении.
Клинически, при лёгком течении, болезнь проявляется:
- кишечными кровотечениями;
- поносом;
- абдоминальной болью;
- тенземами;
- запорами;
- лихорадкой;
- тошнотой;
- снижением веса.
Поносы и кишечные кровотечения являются главными признаками язвенного колита. Так как боль при лёгком течении болезни незначительная.
Иногда пациенты, в период обострения, жалуются не на понос, а на запор и ложные позывы к дефекации, выделения свежей крови, гноя и слизи, на боль в прямой кишке.
В тяжёлых случаях язвенный колит проявляется:
- Профузной диареей. Стул бывает 5–6 раз в день. В каловых массах обнаруживается значительное количество крови, иногда в виде сгустков.
- Боль. Схваткообразные приступы интенсивной боли в животе возникают перед актом дефекации.
- Симптомы интоксикации. Пациенты жалуются на слабость, лихорадку, снижение массы тела.
Язвенный колит опасен тяжёлыми осложнениями:
- токсическим мегаколоном;
- перфорацией толстой кишки;
- массивной кровопотерей.
При тяжёлом течении патологии вероятность летального исхода в 5-летний срок составляет 40%. Причём половина больных умирает при первом приступе.
Болезнь Крона
Основная статья: Болезнь Крона
Хоть болезнь Крона принято относить к патологиям тонкой кишки, воспаление может возникнуть на любом участке желудочно-кишечного тракта. Чаще всего поражается подвздошная кишка, а затем болезнь распространяется.
Симптомы при болезни Крона бывают:
- местные;
- общие;
- внекишечные.
При местных проявлениях пациенты жалуются на:
- Боль. Возникает она в нижней правой части живота, рецидивирующая, ноющая. Чаще больные жалуются на тяжесть в животе, дискомфорт. Если патологический процесс возник в желудке или двенадцатиперстной кишке, то боль схваткообразная, локализуется в эпигастральной области.
- Упорная рвота. Типичный симптом при поражении желудка и двенадцатиперстной кишки.
- Диарея. Она сочетается с болью. Частота стула при поражении тонкой кишки колеблется от 2 до 5 раз в сутки, при энтероколите – 3–10 раз. Каловые массы кашицеобразные. Перед актом дефекации возникает схваткообразная боль.
- Вялотекущие парапроктиты, анальные трещины, свищи возникают при поражении прямой кишки, заднего прохода.
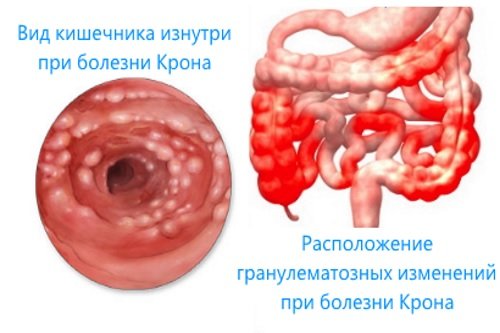 Опасна болезнь Крона тяжёлыми осложнениями: кровотечениями, перфорацией, токсической дилатацией, инфильтратами и абсцессами в брюшной полости, свищами, кишечной непроходимостью.
Опасна болезнь Крона тяжёлыми осложнениями: кровотечениями, перфорацией, токсической дилатацией, инфильтратами и абсцессами в брюшной полости, свищами, кишечной непроходимостью.
Так как болезнь Крона является аутоиммунным заболеванием, то для неё характерны внекишечные проявления:
- узловая эритема;
- гангренозная пиодермия;
- гиперкератоз;
- пустулёзный дерматоз;
- экзема;
- стоматит;
- язвы слизистой оболочки рта и губ;
- поражения суставов;
- поражение печени.
Из-за воспалительного процесса возникает интоксикация, пациенты жалуются на общие симптомы (слабость, тошноту, головную боль, повышение температуры тела).
Из-за поражения кишечника нарушается всасывание полезных веществ. Возникают авитаминозы.
Без адекватного лечения болезнь прогрессирует. Появляются различные осложнения опасные для жизни пациента.
Глютеновая энтеропатия
Основная статья: Целиакия
Для целиакии характерна атрофия слизистой оболочки тонкой кишки. Возникает она из-за токсического действия глиадина. А относится она к аутоиммунным заболеваниям, потому что такое воздействие этот белок оказывает из-за патологической реакции иммунной системы на глютен. В итоге лимфоциты начинают продуцировать цитокины, разрушающие слизистую оболочку.
Клинические симптомы возникают из-за нарушения процессов всасывания в тонком кишечнике. Больные жалуются на:
-
 Понос. Частота стула 6–10 раз в сутки. Каловые массы кашицеобразные, похожи на глину, со зловонным запахом (он появляется из-за нарушения всасывания жиров). Редко бывают водянистые испражнения.
Понос. Частота стула 6–10 раз в сутки. Каловые массы кашицеобразные, похожи на глину, со зловонным запахом (он появляется из-за нарушения всасывания жиров). Редко бывают водянистые испражнения. - Метеоризм. Усиливается вечером. Сопровождается урчанием в животе, болью.
- Боль. Локализуется в околопупочной области, усиливается перед актом дефекации и сразу после него.
Из-за нарушения всасывания для болезни характерны внекишечные проявления. Наиболее частый признак – железодефицитная анемия. Возникает патология обмена кальция. Пациенты жалуются на боли в суставах, развивается остеопороз.
Прогрессирование целиакии способствует возникновению злокачественных опухолей.
Другие аутоиммунные патологии
Кишечник может страдать из-за системных аутоиммунных заболеваний, когда антитела вырабатываются на антигены клеточных поверхностей соединительных тканей. При таких патологиях страдают все органы. К системным аутоиммунным заболеваниям относится:
- склеродермия;
- синдром Шегрена;
- системная красная волчанка (СКВ).
Эти болезни протекают крайне тяжело. Например, при СКВ быстрое разрушение собственных клеток соединительной ткани приводит к нарушению гомеостаза и смерти.
На функцию кишечника оказывают негативное влияние органоспецифические аутоиммунные заболевания:
- атрофический гастрит;
- аутоиммунный гепатит;
- поражение эндокринных желёз (инсулинозависимый сахарный диабет 1 типа, тиреоидит Хашимото).
Существует свыше 80 видов аутоиммунных патологий таких как:
- псориаз;
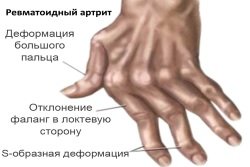
- ревматоидный артрит;
- витилиго;
- миастения гравис;
- болезнь Аддисона;
- рассеянный склероз;
- первичная микседема.
Все они протекают крайне тяжёло. При аутоиммунных патологиях происходит сбой функционирования всех систем организма, и лечить их крайне сложно.
Диагностика аутоиммунных патологий
При появлении признаков воспалительного процесса в кишечнике необходимо обратиться к гастроэнтерологу. Специалист назначит дополнительное обследование.
При диагностике неспецифических воспалительных болезней кишечника назначают:
- рентгенологическое исследование с контрастным веществом (ирригоскопия);
- эндоскопию.
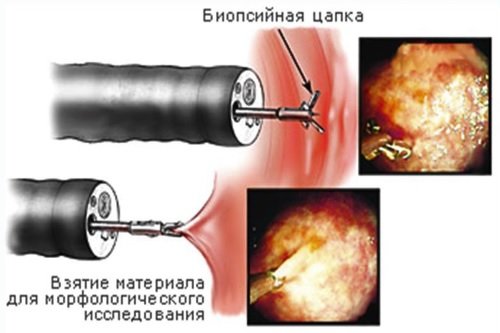 При проведении эндоскопии с повреждённого участка необходимо взять материал для гистологического исследования. При аутоиммунном заболевании в биоптате определяют наличие иммунных комплексов.
При проведении эндоскопии с повреждённого участка необходимо взять материал для гистологического исследования. При аутоиммунном заболевании в биоптате определяют наличие иммунных комплексов.
При изучении резецированных участков кишки иммунологическими методами, выявляют увеличенное содержание иммуноглобулинов.
На данный момент фактически не существует точных диагностических методов определения аутоиммунных патологий. Для подтверждения диагноза необходим анализ крови. При аутоиммунном поражении он показывает наличие:
- антител к собственным тканям;
- тканевых антигенов;
- иммунных комплексов;
- сенсибилизированных Т-лимфоцитов к собственным тканям;
- большого количества компонентов комплемента С3 и С4.
При подозрении на аутоиммунное поражение кишечника для подтверждения или опровержения диагноза желательна консультация у иммунолога.
Профилактика и лечение
Точной причины, почему вдруг иммунная система начинает вырабатывать аутоантитела неизвестно. Аутоиммунные болезни кишечника могут возникать из-за:
- некачественных продуктов (содержащих канцерогены, токсины);
- нерегулярного питания;
- других болезней кишечника.
Хоть и не существует специфического метода профилактики, но предотвратить вероятность развития аутоиммунного заболевания кишечника, рецидива патологии можно. Надо придерживаться таких правил:
- регулярное питание;

- подбор качественных продуктов;
- отказ от вредных привычек;
- необходимо вести здоровый образ жизни;
- при появлении симптомов болезни лечится у врача, строго придерживаясь рекомендаций.
Если аутоиммунная патология возникнет, то вылечить её крайне тяжело. Проводят:
- Медикаментозную терапию. Назначают иммунодепрессанты, цитостатики. Проводят симптоматическое лечение (прописывают обезболивающее, прокинетики, противодиарейные препараты, спазмолитики и др.). Обязательна противовоспалительная терапия.
- Радикальное лечение. Проводят резекцию поражённой части органа. Особыми показаниями к операции являются тяжёлое состояние пациента, долго незаживающие язвы, появление осложнений.
Постоянно разрабатываются новые методы лечения аутоиммунных болезней. Цель терапии таких патологий является восстановление толерантности к аутоантигенам.
Лекарственные препараты, такие как антибиотики, оральные контрацептивы, нестероидные противовоспалительные средства, способствуют появлению рецидивов. Поэтому медикаменты прописывает исключительно врач, учитывая особенности протекания болезни.
Источник
Содержание:
Колитом называют воспалительное заболевание слизистой оболочки толстого кишечника. Согласно статистике, у мужчин данное заболевание встречается значительно реже, чем у женщин. К колиту предрасположены люди, не употребляющие в пищу достаточное количество растительной клетчатки, а также те, у кого снижена общая резистентность организма. Колиту могут предшествовать воспалительные заболевания аноректальной зоны и дисбактериоз.
Классификация
Выделяют несколько классификаций колитов:
- по локализации (проктит, транверзит, тифлит, панколит, сигмоидит);
- по этимологии (инфекционный, язвенный, радиационный, лекарственный или токсический, ишемический);
- по течению (хронический и острый).
При остром колите большинство симптомов, характерных для данного заболевания выражены ярко. Колит протекает одновременно с гастритом и энтеритом. При хроническом симптомы острого колита угасают, происходят периодические обострения заболевания.
Причины появления колита
Та или иная разновидность колита может возникнуть по разным причинам. Наиболее распространенные из них:
- Использование антибиотиков при лечении. Некоторые антибиотики вступают во взаимодействие с находящимися в желудке естественными бактериями, участвующими в пищеварительном процессе. Естественный баланс бактерий может быть нарушен антибиотиками. Начинается быстрый рост некоторых штаммов, что ведет к воспалению слизистой оболочки кишечника.
- Наследственный фактор. Наследственность является одной из причин возникновения заболевания. Согласно исследованиям, родители многих пациентов, страдающих колитом, также имели данное заболевание.
- Стресс. Прямой связи между стрессом и возникновением колита учеными отмечено не было. Тем не менее, эмоциональные перегрузки могут стать косвенным фактором возникновения заболевания.
- Аутоиммунные причины. По мнению ученых, иммунная система некоторых людей действительно может влиять на развитие заболевания. Когда человек заболевает, защитные механизмы в его организме начинают бороться с бактериями. Однако у некоторых людей борьба иммунитета приводит к воспалению пищеварительной системы. В результате, организм борется сам с собой, разрушая собственные ткани. Колит может стать одним из последствий такой борьбы.
Общие симптомы колита
Некоторые симптомы будут характерны только для определенной разновидности колита. Однако есть и общие черты для всех видов заболевания:
- Обезвоживание. Страдающий обезвоживанием испытывает слабость и головокружения. Может появиться сухость во рту;
- Частые позывы к опорожнению кишечника;
- Лихорадка или озноб;
- Диарея. При многих видах колита в кале больного можно обнаружить кровь. Нередко диарея приводит к возникновению кровоточащего геморроя;
- Постоянные или периодические боли в животе;
- Вздутие.
Виды колита (по этимологии)
Инфекционный
В толстой кишке находится огромное количество бактерий, наличие которых не вызывает дискомфорта или каких-либо симптомов. Однако если в организм человека попадают болезнетворные бактерии, происходит инфицирование толстого и тонкого кишечника. Так возникает пищевое отравление. К наиболее распространенным болезнетворным бактериям относятся: кампилобактер, шигелла, сальмонелла и кишечная палочка. Эти бактерии зачастую приводят к обезвоживанию организма и вызывают диарею, сопровождаемую кровотечениями. Инфицирование кишечника может произойти и при проникновении в организм паразитов, например, лямблий, живущих в загрязненной воде.
Одна из разновидностей заболевания называется псевдомембранозный колит. Болезнь может возникнуть у пациентов, которые не так давно продолжительное время принимали антибиотики, изменяющие нормальную флору кишечника. Нарушение флоры приводит к активному росту бактерий клостридиум, вырабатывающих токсины, которые ведут к диарее.
Инфекционный колит может сопровождаться лихорадкой.
Радиационный
Возникает у человека, страдающего лучевой болезнью.
Ишемический
Атеросклероз приводит к сужению артерий, которые снабжают кровью толстую кишку. Когда приток крови становится недостаточным или ограниченным, кровеносные сосуды воспаляются. Это ведет к возникновению колита. Чтобы избавиться от заболевания, нужно установить причину нарушения кровообращения. Причиной могут быть грыжи, заворот кишок, инфекции, наличие сахарного диабета или избыток жировых отложений. Помимо этого, ишемический колит возникает в результате анемии, механических травм, обезвоживания и падения артериального давления. К симптомам данного вида заболевания относятся кровавый стул, сильная боль в области толстого кишечника и лихорадка.
Химический
Заболевание возникает в результате накапливания химических веществ в толстой кишке. Химический колит может быть вызван антибиотиками. Именно поэтому прием данной группы препаратов должен осуществляться под строгим контролем врача.
Микроскопический
Заболевание в основном встречается у пожилых женщин. Симптомом микроскопического колита является некровавый водянистый стул. Данную разновидность заболевания составляют:
- лимфоцитарный колит;
- коллагеновый колит.
Воспалительные заболевания кишечника
Существует 2 типа воспалительных заболеваний кишечника:
- Болезнь Крона. Может поразить любой участок пищеварительного тракта. При этом пораженные участки чередуются со здоровыми;
- Язвенный колит. Относится к аутоиммунным заболеваниям. Это означает, что иммунная система больного «атакует» толстый кишечник, что и приводит к воспалениям. Заболевание начинается в прямой кишке, затем может распространиться дальше.
Диагностика заболевания
Сбор анамнеза
В первую очередь, пациенту необходимо задать несколько вопросов относительно характера испытываемых им болей и их продолжительности. Симптомы колита могут быть похожи на симптомы многих других заболеваний, например, рака толстой кишки. Варианты возможных вопросов, задаваемых пациенту:
- Есть ли кровь в кале?
- Какие лекарства Вы принимаете в последнее время? Принимаете ли Вы антибиотики и как долго Вы их принимаете?
- Курите ли Вы?
- Как давно у Вас появились эти симптомы?
- Часто ли возникают позывы к дефекации?
Кроме этого, пациента можно подробно расспросить об имеющихся у него заболеваниях, об образе жизни, который он ведет. Особое внимание необходимо уделить наследственности (страдает ли колитом кто-либо из ближайших родственников). Можно также поинтересоваться, не было ли у пациента в последнее время каких-либо специфических диет. Врач должен осмотреть и пропальпировать живот на предмет наличия увеличений некоторых органов.
Рентгенография
Рентгенография – один из классических методов исследования состояния внутренних органов человека. Прежде, чем отправлять пациента на рентген, ему делают бариевую клизму.
Компьютерная томография
Компьютерная томография считается одним из наиболее современных методов исследования. С ее помощью можно более точно установить, каким именно видом колита страдает пациент.
Колоноскопия
К данному методу обследования прибегают обычно в тех случаях, когда у пациента в кале была обнаружена кровь. Во время проведения колоноскопии может быть также проведена и биопсия, позволяющая обнаружить микроскопический колит.
Анализы
Полный анализ крови дает возможность оценить общее состояние пациента, выявить количество белых кровяных и красных кровяных клеток, а также число тромбоцитов. По количеству красных кровяных клеток можно установить наличие или отсутствие кровотечения. Слишком большое количество белых клеток указывает на тот факт, что в настоящий момент организм переживает серьезный стресс, например, стресс, связанный с наличием инфекции в организме.
Лечение колита
Хирургическое
Хирургическое лечение распространяется не на все виды заболевания. Вмешательство хирурга может потребоваться при наличии болезни Крона, ишемическом и неспецифическом язвенном колите.
Терапевтическое
Помимо ликвидации воспаления и восстановления кровообращения в кишечнике, пациент нуждается в строгой диете, поскольку неправильное питание также может спровоцировать появление колита. Кроме того, острая и жирная пища, даже не будучи причиной возникновения заболевания, может раздражать слизистую кишечника, препятствуя лечению. Диета, необходимая больному, обычно включает употребление большого количества жидкости.
При лечении болезни Крона обычно используют противовоспалительные препараты. Если они оказываются недостаточно эффективными, врач назначает препараты, подавляющие иммунную систему. Если и эти лекарства не дают желаемый эффект, больному требуется хирургическое вмешательство, при котором удаляются пораженные ткани.
Инфекции, вызывающие диарею, лечатся антибиотиками. Но не следует забывать, что антибиотики также могут стать причиной появления колита. Некоторые бактериальные инфекции (сальмонелла) не требуют применения антибактериальной терапии, поскольку организм способен избавиться от бактерий самостоятельно. Для лечения ишемического колита используют внутренние вливания, необходимые для того, чтобы предотвратить обезвоживание и «успокоить» кишечник. Если эти процедуры не способствуют восстановлению нормального кровообращения в кишечнике, требуется хирургическое вмешательство. Во время операции удаляется та часть кишечника, в которой возникло кровотечение.
Возможна ли профилактика?
Предотвратить воспалительные заболевания кишечника на сегодняшний день очень трудно. Человек не может повлиять на наследственность или аутоиммунную реакцию своего организма. А принятия антибиотиков в некоторых случаях избежать невозможно. Наибольшему риску заболеть подвержены курильщики, люди, страдающие диабетом, а также имеющие высокий уровень холестерина в крови и высокое кровяное давление.
Инфекционный колит может стать изолированным событием в жизни человека. Лечение можно остановить, как только организм смог полностью очиститься от инфекции. Однако, если пациент имеет генетическую предрасположенность к колиту или страдает заболеванием, следствием которого может стать воспаление слизистой оболочки кишечника, пациенту необходим постоянный контроль. Регулярное посещение гастроэнтеролога и соблюдение предписаний специалиста помогут значительно снизить или полностью предотвратить количество вспышек болезни.
Источник


