Белые точки при кандидозе
Одним из самых частых проявлений молочницы (около 95%) является появление пятен. Такие проявления видны при поражении заболеванием кожи, слизистых оболочек и половых органов. В зависимости от локализации молочницы внешний вид пятен меняется и это является важным диагностическим критерием.
Внешний вид пятен при различной локализации заболевания
При молочнице полости рта наблюдаются пятна от 1 до 8 мм в диаметре белого или бледно-желтого цвета, которые возвышаются над поверхностью кожи. Пятна склонны к сливанию. Слизистая оболочка под пятнами ярко-красного цвета, отечна, при соскабливании налета шпателем начинает кровоточить, что сопровождается острой болью и зудом.
При кандидозном хейлите на первый план выступает покраснение, отечность и выраженная поперечная исчерченность кожи губ. Со временем на видоизмененной коже можно обнаружить пятна белого цвета, покрытые чешуйками. Пятна до 1 см в диаметр, над поверхностью кожи не возвышаются.
При молочнице кожных покровов пятна правильной формы, округлые, ярко-красного цвета, четко отграничены от здоровой кожи и склонности к слиянию не наблюдается. По краям пятен заметный небольшой валик белого цвета, поверхность которого выполнена из чешуек.
Отдельно выделяют молочницу межпальцевых складок на руках и ногах и молочницу ладоней и ступней:
- При молочнице межпальцевых складок наблюдается отслойка эпидермиса (рогового слоя кожи). Это проявляется пятнами ярко-красного цвета, на дне которых заметна эрозия. Процесс сопровождается кровотечением и интенсивными болями.
- При молочнице ладоней и ступней наблюдается появление пятен, которые возвышаются над уровнем кожи и имеют плотную консистенцию. Цвет пятен изменяется от бурого до темно-коричневого.
При кандидозном баланопостите (поражение крайней плоти и головки полового члена) наблюдается появление творожистого налета в виде мелких пятен белого или бурого цвета, возвышающихся над поверхностью головки полового члена и внутреннего листка крайней плоти. Этот процесс сопровождается появлением трещин и эрозий на коже половых органов, а так же отечностью внутреннего и наружного листка крайней плоти, что приводит к фимозу (сужению крайней плоти).
При кандидозном вульвовагините (поражение преддверья влагалища и собственно влагалища) наблюдаются белесые пятна, возвышающиеся над поверхностью слизистой оболочки и кожи преддверья. Ткань под пятнами воспалена, отечна и при попытке соскабливания начинает кровоточить, что сопровождается зудом и болью. Наряду с белесыми пятнами на слизистой оболочке влагалища можно также увидеть возвышающиеся пузырьки, заполненные прозрачной жидкостью. При их вскрытии образуются эрозивные поверхности и язвенные дефекты.
Способы устранения пятен
Для лечения используется комплексное применение противогрибковых препаратов местно, а также системно (в виде таблеток) в сочетании с туалетом пятен.
- Туалет пятен:
- при заболевании ротовой полости – полоскание 2% раствором гидрокарбоната натрия или 2% раствором кислоты борной 6-8 раз в сутки;
- при заболевании кожи – 2 раза в сутки прием душа с использованием детского мыла; также очаги поражения можно обрабатывать слабым раствором перманганата калия (марганцовки);
- при кандидозном баланапостите – ежедневно 2 раза в сутки туалет половых органов теплой водой с детским мылом (жидким), ванночки с применением перманганата калия или ромашки до 4 раз в сутки, смазывание патологических очагов раствором фукорцина 2 раза в сутки;
- при кандидозном вульвовагините – туалет наружных половых органов 2 раза в сутки с применением детского мыла, ванночки из ромашки или со слабым раствором перманганата калия 3-4 раза в сутки.
- Местое лечение противогрибковыми средствами:
- декаминовая мазь в виде аппликаций 3 раза в сутки;
- клотримазола 1% раствор в виде полоскания, примочек или спринцевания 2 раза в сутки;
- амфотерициновая мазь в виде аппликаций 3 раза в сутки;
- при кандидозном вульвовагините:
- клотримазол в свечах по 100 мг во влагалище 1 раза в сутки на ночь. Курс лечения — 5-10 дней;
- пимафуцин в свечах по 100 мг во влагалище 1 раз в сутки на ночь. Курс лечения — 3-5 дней.
- миконазол в свечах по 100 мг во влагалище 1 раз в сутки на ночь. Курс лечения — 10 дней.
- Системное лечение противогрибковыми средствами:
- флюконазол (дифлукан, флукосис, дифлазол, микофлюкан) по 50-100 мг 1 таблетка в сутки. Курс лечения 5-10 дней;
- кетоконазол (ливарол, кето плюс, микозорал, фунистаб) по 200-4000 мг 1 – 2 таблетки в сутки. Курс лечения 10-14 дней;
- итраконазол (орунгал, ирунин, миккохинол, румикоз, интрамикол) по 100-200 мг 1 раз в сутки в течение 7-10 дней;
- амфоглюкамин по 200 000 ЕД 2 раза в сутки (утром и вечером). Курс лечения 2 недели;
- клотримазол (кандид, кандибене, антифунгол) по 200-400 мг 2 раза в сутки. Курс лечения 7 дней.
Дополнительная информация
- Все признаки молочницы
- Зуд при молочнице
- Молочница у детей во рту
- Лечение молочницы содой
Источник
Диагноз «кандидоз» (или молочница) практически всегда вызывает ассоциации с гинекологическими проблемами, с которыми сталкиваются преимущественно женщины. При этом мало кто знает, что бывает молочница на коже. Причем возникнуть она может в любом возрасте – как у мужчин, так и у женщин.
Может ли молочница появляться на коже?
Возбудителями заболевания являются грибки рода Кандида – представители условно-патогенной микрофлоры, которые в определенных количествах находятся в организме каждого здорового человека.
До определенных показателей они не представляют опасности и не вызывают патологических состояний. Но ввиду наличия благоприятных для размножения факторов их численность начинает возрастать, что может вызвать начало столь неприятного заболевания, как кожный кандидоз.
Эта патология представляет собой поражение верхних слоев эпидермиса и развивается по следующим причинам:
- изменение гормонального статуса, в частности у женщин беременность и климактерический период, прием гормональных контрацептивов, гормональные изменения вследствие приема некоторых медикаментозных препаратов либо заболеваний;
- нарушение обменных процессов, влекущие за собой эндокринные патологии (сахарный и несахарный диабет, ожирение, тиреотоксикозы, тиреоидиты и другие патологии);
- дисбактериоз кишечника;
- снижение иммунного ответа;
- состояния, влекущие за собой ослабление организма – хронические воспалительные либо инфекционные патологии, недостаток витаминов;
- необоснованный, чрезмерный, бесконтрольный или неправильный прием некоторых лекарственных препаратов. Антибиотики, сульфаниламиды или гормоны без «прикрытия» пробиотиками или пребиотиками ведут к нарушению баланса микрофлоры.
Все эти факторы способствуют созданию благоприятных условий для роста колоний болезнетворных грибков.
Наряду с внутренними проблемами, кандидозное поражение кожных покровов вызывают также и факторы окружающей среды. Излишняя влажность и повышенная температура становятся причиной развития недуга у домохозяек, уборщиц, работников сферы общественного питания. Люди, по роду своей профессиональной деятельности, контактирующие с активными химическими веществами (кислотами, сахарами, различными реагентами), вызывающими мацерацию кожи, также знакомы с этим заболеванием.
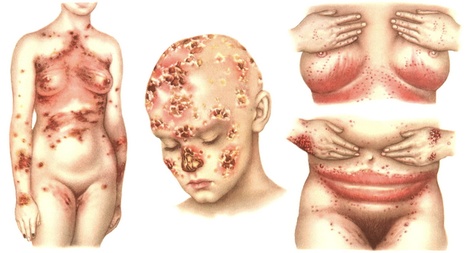
Характерные симптомы и признаки
Признаки молочницы кожи зависят от места ее локализации. Но характерными в любом случае будут (по нарастающей):
- появление гиперемированных участков;
- мелкие высыпания различного характера (пустулы, папулы, везикулы);
- далее сыпь вскрывается, образуя эрозии;
- пораженные участки тела мокнущие, начинают сливаться в большие очаги поражения;
- присоединяется белый налет на поверхности;
- края образований припухают, покрываются пузырьками.
В зависимости от места, где «поселяются» грибки, могут наблюдаться следующие симптомы:
- заеды наиболее характерны в пожилом возрасте, образуют складки в уголках рта, постоянно мокнущие и покрытые белесым налетом. Процесс зачастую двусторонний, хотя в редких случаях может присутствовать только с одной стороны;
- хейлит – поражение губ. Зачастую сопутствует заедам. Губы становятся припухлыми, покрываются сероватыми чешуйками, трескаются, иногда кровоточат;
- молочница складок крупных размеров. Зачастую появляется в младенческом возрасте и у пожилых женщин «внушительных форм». Молочница на коже у грудничка в этом случае локализуется в паху, бедрах, ягодичной области и под мышками. У женщин в процесс вовлекаются складки под грудью;
- межпальцевые поражения характерны для людей, которые работают в условиях повышенной влажности. Такой кандидоз, как правило, распространяется как на руках, так и на ногах;
- грибок ногтевых валиков характеризуется острой болезненностью. При надавливании на припухшую поверхность появляются капельки гноя. В дальнейшем в процесс вовлекаются ногтевые пластины;
- кандидоз ладоней сопровождают аналогичные повреждения ногтевых валиков или межпальцевые поражения. Он является «естественным» продолжением процесса, который лечился неправильно или вообще не лечился. Именно этот вид молочницы кожи может перетекать в хронический, так как поражение имеет достаточно выраженную и запущенную форму, которая трудно поддается терапии;
- кандидоз гладкой кожи наиболее характерен для детей грудного возраста и лежачих больных. Молочница в этих случаях является вторичной и распространяется из очагов поражения в складках либо у грудничков со слизистых. Проявляется в виде мелкой пузырчатой сыпи, которая со временем приобретает характерные клинические признаки;
- кандидоз сосков преимущественно появляется у кормящих женщин. Вокруг ореола образуется белесый налет с ороговевшим валиком. При развитии патологии может появиться трещина у основания, доставляющая болезненные ощущения, усугубляющиеся во время кормления. Очень часто такие трещины начинают кровоточить;
- поражение волосистой части головы – редко встречающаяся форма молочницы. Является вторичным и развивается при наличии кандидоза других частей тела;
- кандидозный баланопостит – чисто мужское заболевание, при котором поражается не только слизистая полового члена, но и кожные покровы. Развивается незаметно, практически бессимптомно, лишь появлением белесых крошкообразных выделений. Далее присоединяются мелкие высыпания, перерастающие в эрозии, которые очень быстро покрываются эпителиальной тканью;
- хронический кандидоз эпидермальной поверхности и слизистых оболочек – серьезное и тяжелое поражение грибковой флорой с часто рецидивирующим течением;
- аллергическая молочница – вторичное поражение, развивающееся при попадании кандид в кровяное русло и распространении их по всему организму. Имеет форму аллергического дерматита, конъюнктивита, поражения органов респираторного тракта. Одним из признаков может быть кожный зуд, не связанный с поражениями эпидермиса.
Не заметить такие проявления патологии нельзя. И если определить неладное на ранних сроках, лечение будет более легким, а прогнозы на полное выздоровление возрастают.
Лечение кожного кандидоза
Терапия молочницы кожных покровов должна назначаться только специалистом, который учтет степень выраженности патологии, локализацию процесса, возраст пациента, наличие сопутствующих заболеваний.
Кроме того, врач учтет все противопоказания, которые имеют антимикотические средства широкого спектра действия, зачастую применяемые в общепринятых протоколах.
У женщин
Молочница на коже у женщин может развиваться как самостоятельное заболевание (следствие воздействия негативных факторов внешней среды), так и вторично (как осложнение). В зависимости от этиологии и назначается лечение.
- При неосложненной местной форме поражения кожных покровов достаточно обработки пораженной поверхности противогрибковыми средствами в виде мазей, гелей или кремов (Нистатин, Клотримазол, Пимафуцин). Если же процесс запущен или протекает остро, врач может назначить использование кортикостероидных препаратов (местно) кратковременно.
- Если патология вторична, лечение проводится комплексно. Используются пероральные средства общего действия, местные препараты (таблетировання форма Нистатина, Тержинан, Флуконазол).
- Молочница сосков осуществляется при помощи обработки пораженной поверхности и прилегающих областей антимикотическими средствами, отварами трав (только в комплексе с медпрепаратами).
У мужчин
Молочница на коже у мужчин на начальных стадиях заболевания и при легком течении лечится также местными препаратами. Рекомендовано использование:
- крем Клотирмазол наносится на поврежденную поверхность дважды в сутки курсом до недели;
- мазь и крем Нистатин по такой же схеме;
- крем Пимафуцин дважды в сутки до полного исчезновения симптоматики.
Иногда требуется применение пероральных антимикотических препаратов общего спектра для устранения кандид. Одним из самых действенных признан Флуконазол (аналоги – Дифлюкан, Флюкостат, Микосист, Форкан).
У детей
Молочница на коже у ребенка появляется достаточно часто, особенно у новорожденных. Лечить ее самостоятельно категорически нельзя, так как препараты, курс и дозировки должен подбирать педиатр либо дерматолог с учетом всех особенностей малыша, его возраста и степени выраженности заболевания.
Зачастую кандидоз у детей лечится с помощью местных препаратов. Перорально антимикотики не принимаются, за редким исключением, которое составляет тяжелая степень поражения с общей интоксикацией организма.
Профилактика
Молочница – такая же болезнь, как и все остальные. Лечить ее нужно вовремя и адекватными методами. Но лучше предпринимать профилактические меры, которые помогут избежать не только кандидоза, но и других заболеваний.
- Укрепление организма, повышение иммунитета. Больше гулять на свежем воздухе, заниматься спортом, вести активный образ жизни.
- Правильное питание. Минимизировать употребление высокоуглеводных, сладких, острых, копченых и консервированных продуктов. Стараться не употреблять в пищу блюда с «пищевой химией». Ввести в рацион кисломолочку, свежие овощи и фрукты, легкие белки и другие полезные продукты.
- Одежда. Отдавать предпочтение белью из натуральных хлопчатобумажных тканей. Предметы туалета не должны быть тесными, натирать, раздражать кожу.
Обязательно следить за общим состоянием здоровья. Регулярно пролечивать хронические недуги и вовремя обращаться к доктору в случае острых заболеваний.
Источник
Любые непонятные изменения в состоянии организма всегда пугают, тем более если это касается маленького члена семьи. Появление белых пятен на деснах у малыша тоже может испугать молодых родителей, особенно если это сопровождается изменением поведения ребенка или повышением температуры. Поэтому нужно знать, в каких случаях белое пятно на десне у ребенка не несет никакой угрозы его здоровью, а в каких может быть опасным и требует срочного лечения.
Пятна на деснах появляются по разным причинам.
Прорезывание зубов
Первые зубы могут появиться уже в 4-5 месяцев.
Прорезывание зубов – это довольно сложный период в жизни каждого малыша. И именно белое пятнышко на десне у ребенка как раз и является основным предшественником такого события, как прорезывание зуба.
Сроки появления зубов среди детей обычно варьируют, но в целом совпадают с указанными в таблице:
Название зубовСрок прорезывания
Центральные резцы
Верхние8-12 мес.Нижние6-10 мес.
Боковые резцы
Верхние9-13 мес.Нижние10-16 мес.
Клыки
Верхние16-22 мес.Нижние17-23 мес.
Первые моляры
Верхние13-19 мес.Нижние14-18 мес.
Вторые моляры
Верхние25-33 мес.Нижние23-31 мес.
Прорезыванию зубов обычно сопутствуют следующие симптомы:
- отечность, покраснение десен;
- повышенное слюноотделение;
- беспокойный сон;
- ухудшение аппетита, отказ от еды;
- малыш тянет в рот разные предметы.
На фоне прорезывания зубов часто развиваются такие патологические состояния, как повышение температуры, насморк или расстройство стула.
Белая точка на десне может быть предшественником зуба.
Но родителям нужно понимать, что прорезывание зубов – это нормальный физиологичный процесс, его нужно просто пережить, стараясь максимально облегчить страдания малыша, уделяя ему больше внимания и заботы.
Прорезыватели для зубов.
Для одних детей появление зубов доставляет лишь легкий дискомфорт, для других – сопровождается сильной болью. Исходя из этого нужно выбирать подходящие способы облегчения состояния. Если кроха вполне спокойно переносит появление зубов, то достаточно будет регулярно предлагать ему специальные прорезыватели, как на фото.
Если же малыш часто плачет, жалуясь на боль, то стоит использовать специальные препараты, облегчающие прорезывание. Наиболее популярные из них представлены ниже.
Важно: Перед тем как начать применять какое-либо лекарство для облегчения прорезывания зубов, нужно обязательно проконсультироваться с врачом.
Стоматит
Стоматит поражает десны, щеки, небо.
Воспалительный процесс на слизистых оболочках рта называется стоматитом. Основная причина появления такой патологии заключаются в том, что нежные тонкие слизистые у малышей очень легко травмируются.
При этом иммунитет, который ещё только формируется, не в силах справиться со всеми патогенными агентами, попадающими в ротовую полость. Поэтому, чем младше ребенок, тем более вероятно появление у него стоматита.
В зависимости от причины стоматита, выделяют несколько разновидностей этой патологии. У детей чаще всего встречается два вида:
- герпесный – вызывает вирус герпеса;
- афтозный – вызывается разными факторами: недостаток витаминов, бактерии, аллергия, стресс, механические повреждения.
Каждый из этих видов имеет свои отличительные особенности и требует индивидуального подхода в лечении.
Как распознать заболевание?
При стоматите дети часто отказываются от еды.
При появлении на десне белого пятна, правильно диагностировать стоматит и его разновидность сможет только врач. Но самостоятельно предположить тот или иной вид патологии можно по определенным признакам.
При герпесном стоматите на деснах сначала появляются пузырьки.
Герпесный стоматит отличается тем, что сначала в полости рта образуется покраснение, затем формируются пузырьки, а после того как они лопаются, образуются болезненные эрозии, язвы и трещины слизистых.
Ребенка мучает зуд во рту, он не может нормально принимать пищу, становится капризным. В зависимости от степени тяжести стоматита наблюдаются такие симптомы, как повышение температуры, увеличение лимфоузлов, рвота, тошнота, головные боли.
Белые пятна при афтозном стоматите.
Афтозный стоматит характеризуется отечностью и краснотой десен, после которых появляется одно или несколько белых пятен, называемых афтами. Они представляют собой болезненные белые язвы округлой формы.
У ребенка отмечается усиление слюноотделения, возможно повышение температуры и неприятный запах изо рта.
Как вылечить стоматит?
Полоскание антисептиками.
Лечение стоматита напрямую зависит от формы болезни. Инструкция по лечению дается врачом, после осмотра и установки точного диагноза.
Но есть общие правила лечения этой патологии:
- необходимо давать ребенку много жидкости;
- следить за влажностью воздуха в помещении, пользоваться комнатными увлажнителями;
- часто проветривать помещение;
- кормить ребенка жидкой пюреобразной пищей;
- прием витаминно-минерального комплекса;
- полоскание антисептическими и противовоспалительными растворами (Хлоргексидин, Мирамистин, травяные отвары). Если ребенок еще не умеет полоскать, то необходимо просто орошать полость рта или обрабатывать пораженные поверхности марлевым тампоном, смоченным в антисептическом растворе;
- использование местных иммуномодуляторов (гель Виферон, Имудон);
- применение симптоматических препаратов при необходимости: обезболивающие, жаропонижающие.
Важно: При герпесном стоматите основой терапии является использование противовирусных препаратов, которые подбираются врачом. Обычно используются только местные средства, такие как Виферон, Зовиракс или Ацикловир.
Кандидоз
Творожистый налет при молочнице.
Появление на десне у ребенка белого пятна, покрытого творожистым налетом, может говорить о такой инфекции, как кандидоз или молочница. Провоцируют ее развитие грибки рода Candida.
Это условно-патогенные микроорганизмы, которые при особых условиях способны проявлять свою патогенную активность и вызывать заболевания слизистых полости рта, кишечника и половых органов.
Молочница вызывает боль и дискомфорт.
Как и многие другие инфекционные заболевания, кандидоз в организме ребенка развивается на фоне ослабления иммунитета или недостаточной гигиены у малыша.
Также спровоцировать развитие молочницы могут:
- тяжелые роды;
- инфекции, занесенные в процессе родов;
- позднее прикладывание новорожденного к материнской груди;
- искусственное вскармливание;
- нарушения желудочно-кишечного тракта;
- прием лекарств;
- неблагоприятные условия окружающей среды.
При появлении кандидоза у маленьких детей, важно своевременно обратиться к врачу, для назначения адекватного лечения. Если пытаться справиться своими руками и заниматься самолечением, то это может привести к серьезным осложнениям, а иногда даже к смерти, если грибок попадет в кровь.
Как проявляется?
При снятии кандидозного налета открываются кровоточащие язвы.
При осмотре полости рта малыша, больного кандидозом, можно увидеть на деснах, щеках и небе болезненные и зудящие участки, покрытые белым творожистым налетом. Если этот налет снять, то под ним открывается кровоточащая рана.
Иногда при кандидозе можно заметить у ребенка темное пятно на десне, в этом случае налет имеет серый цвет.
К другим симптомам молочницы относятся:
- неприятный запах изо рта;
- кровоточивость десен;
- капризность и беспокойность;
- отказ от приема пищи.
Все перечисленные симптомы могут проявляться в разной степени, в зависимости от стадии и тяжести болезни.
Лечение кандидоза
Орошение полости рта при молочнице.
Для успешного лечения молочницы требуется выполнение целого комплекса мероприятий, которые помогут избавиться от грибковой инфекции, повысить местный иммунитет и восстановить поврежденную слизистую. Все пункты этого комплекса одинаково важны, поэтому нужно полностью им следовать.
А именно:
- обработка полости рта раствором соды по 3-6 раз в день;
- нанесение противогрибковых препаратов на пораженные участки слизистой;
- витаминотерапия;
- использование препаратов, повышающих местный иммунитет (Имудон, Лизобакт);
- исключение из рациона кислой, соленой, горячей и грубой пищи.
Важно: Кислая среда в ротовой полости стимулирует развитие патогенной микрофоры, и грибков Candida в том числе, поэтому важно создать более щелочную среду.
Противогрибковые препараты, которые наиболее хорошо зарекомендовали себя при лечении молочницы, представлены на фото, цена их примерно одинакова. Но использовать такие лекарства можно только после консультации с врачом, т. к. каждый из этих препаратов имеет определенные ограничения по возрасту и может вызвать побочные реакции.
Другие причины
При появлении пятен на деснах, нужен осмотр врача.
Образование белых пятен на десне – достаточно распространенное явление и перечисленные выше причины, хоть и являются самыми частыми, но всё же далеко не единственные. Этот симптом может сопровождать как безобидные, так и очень опасные патологии.
Поэтому даже если белые пятна на деснах у малыша не доставляют ему никакого дискомфорта, на них всё равно нужно обратить внимание и показать кроху стоматологу. Подробнее о различных причинах появления белых пятен на деснах у детей рассказано на видео в этой статье, а далее перечислим основные из них.
Неопасные
Неонатальные зубы подлежат удалению.
Существует ряд причин образования на деснах у детей белых точек или пятнышек, которые никак не вредят крохе и не требуют никакого лечения.
К таким относятся:
- узелки Бона – это округлые белые пятнышки, которые по структуре являются тканью зубной пластины либо слюнных желез. Они не требуют никаких действий и со временем рассасываются самостоятельно;
- жемчужины Эпштейна – кистозные образования из эпителиальной ткани, внешне сходят с жемчугом, исчезают сами без лечения;
- натальные (с которыми малыш уже рождается) или неонатальные зубы (появляются в первый месяц жизни ребенка) – тоже могут изначально неверно быть приняты за белое пятно на десне, никаких неудобств малышу не приносят.
Важно: При обнаружении у новорожденного натальных или неонатальных зубов, его нужно обязательно показать врачу, т. к. иногда они могут помешать прорезыванию молочных зубов и тогда может потребоваться их удаление.
Важно регулярно чистить ротовую полость.
Также белые пятна на деснах могут быть следствием недостаточной гигиены полости рта ребенка. Не все родители знают, что очищать рот от остатков пищи нужно даже тогда, когда у малыша еще нет зубов.
Ведь если не очищать десны ежедневно, то на них может собираться белый налет, который будет служить средой для развития патогенной микрофлоры.
Патологические
Киста требует хирургического вмешательства.
В некоторых, более редких случаях, белое пятно на деснах у малыша может быть довольно опасным симптомом, который требует срочного лечения или даже медицинского вмешательства.
К таким причинам относятся:
- недостаток кальция в организме – особо часто встречается, когда мама курит или плохо питается;
- гнойная киста – появляется в результате попадания патогенных микробов внутрь зубных корней (например, при лечении зубов у стоматолога, или при запущенном кариесе), в результате чего скапливается гной. Если у ребенка на десне синее пятно, то это тоже может быть киста;
- лейкоплакия – инфекционное заболевание слизистых, проявляется в виде болезненных белых или серых пятен на деснах, опасно переходом в злокачественное образование;
- жировик – проявляется в виде объемной липомы светлого цвета, которая постепенно растет и создает всё больший дискомфорт. Требует хирургического удаления.
Патологические причины появления пятен на деснах требуют особо пристального внимания, не редки случаи, когда такие образования перерастают в злокачественные опухоли.
Профилактика
Профилактика важна для здоровья зубов и десен.
Детский возраст – это наиболее уязвимый период в жизни человека, и он требует особого внимания, бережного отношения и тщательного ухода со стороны родителей. Малыши имеют намного больший риск заразиться какой-либо инфекцией, поэтому родители должны уметь определять признаки стандартного прорезывания зубов и каких-либо патологических нарушений, в случае которых нужно обязательно обратиться к врачу.
Очень многое в этом вопросе зависит от профилактики. Если со стороны родителей будет уделяться достаточно внимания этому моменту, то вероятнее всего, любые болезни десен обойдут ребенка стороной.
К обязательным профилактическим мерам относятся:
- правильная и регулярная гигиена ротовой полости;
- поддержание чистоты посуды и игрушек ребенка;
- полноценное правильное питание;
- своевременное лечение любых болезней;
- укрепление иммунитета.
Если родители всё-таки заметили у ребенка на десне темное пятно или белую точку, то не стоит пытаться заниматься самолечением или использованием народных рецептов. Важно как можно скорее показать малыша специалисту, который сможет наверняка определить, опасно это пятно или нет, а также подскажет, как от него избавиться.
Вопросы врачу
Киста при прорезывании зубов
Подскажите, доктор, сыну 8 месяцев, начали прорезываться верхние резцы. Один появился нормально, а вместо второго образовалась небольшая выпуклая опухоль темного цвета. Что это может быть?
При прорезывании зубов может появляться подобная киста, она так и называется – киста прорезывания. Обычно она не требует каких-либо манипуляций, зуб в итоге всё равно прорежется, и киста рассосется. Но для того чтобы убедиться, что это действительно киста прорезывания, а не что-то более серьезное, Вам необходимо обязательно показать ребенка врачу.
Белая точка на десне у грудничка
Моему малышу всего 3 месяца, недавно заметила на десне сверху по центру одну маленькую белую точку. Ребенок ведет себя как обычно, кушает хорошо, активный и веселый. Мне кажется, это пятнышко похоже на зубик под десной, но могут ли зубы появиться так рано?
Сроки прорезывания зубов у детей строго индивидуальны, и довольно часто встречаются случаи появления первых зубов уже в возрасте 3-4 месяцев. Поэтому вполне возможно, что белое пятно на десне у Вашего малыша предшествует появлению зуба. Рекомендую Вам дополнительно обратиться к педиатру, чтобы исключить патологические причины возникновения этой белой точки.
Читать далее…
Источник