Что нужно знать о краснухе
Заболеть ею можно в любом возрасте.
Краснуха — это острое инфекционное заболевание вирусной природы. Чаще всего встречается у детей и молодых взрослых.
Причины краснухи
Возбудителем краснухи является РНК-содержащий вирус из семейства Togaviridae, рода Rubivirus. Человек является единственным носителем болезни. Заболеть краснухой можно в любом возрасте. У беременных женщин, особенно в первом триместре, краснуха может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Специального лечения краснухи нет, но ее можно предотвратить с помощью вакцинации.
Как передается краснуха
Это очень заразное заболевание, которое может передаваться воздушно-капельным путем. Например, во время разговора, при кашле или чихании. Кроме того, «подхватить» краснуху можно в быту: при использовании общей посуды или во время игры общими игрушками.
Симптомы краснухи
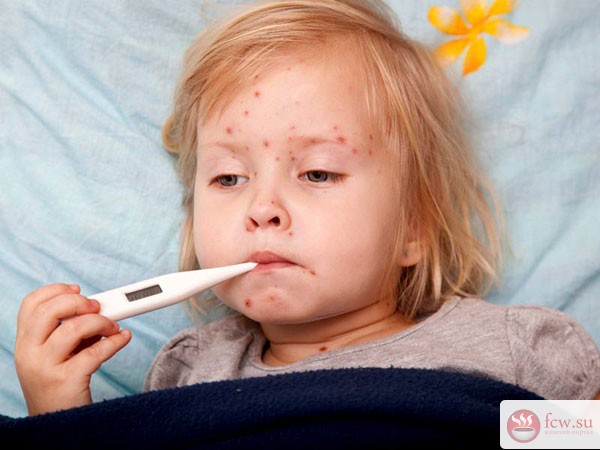
Заметить симптомы краснухи можно только через 2-3 недели после контакта с больным. Иногда за несколько дней до появления сыпи — главного симптома болезни — начинается легкое недомогание, головная боль, снижение аппетита, небольшой насморк, покраснение горла.
Сыпь появляется в 50-80% случаев и имеет характерные признаки: бледно-розовые пятнышки с округлой или овальной формой и диаметром 2-5 мм. Обычно отдельные пятна не сливаются друг с другом и не возвышаются над поверхностью кожи. Сначала они выступают на лице и шее. После опускаются ниже по телу. На ладонях и подошвах при краснухе сыпи не бывает. Пятнышки сохраняются на теле от 1 до 3 дней у детей и до 5 дней у взрослых, после чего бледнеют и исчезают.
Параллельно опухают лимфатические узлы за ушами и на шее. У инфицированных взрослых, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
Дети до 10 лет переносят краснуху легко, с симптомами, включающими сыпь, повышенную температуру (до 39°C), рвоту и легкий конъюнктивит. У взрослых краснуха протекает тяжелее. К перечисленным симптомам добавляется общее сильное недомогание, головная боль, озноб, ломота в мышцах и суставах.
Инкубационный период краснухи
Инкубационный период вируса составляет от 10 до 21 дня. Инфекционный период наступает обычно через 1-5 дней после появления сыпи.
Если краснухой заболевает беременная женщина в первом триместре, то вероятность того, что она передаст вирус плоду, составляет 90%. Грудные дети, рожденные с синдромом врожденной краснухи, могут выделять вирус в течение года или более после рождения.
Диагностика краснухи
Для диагностики краснухи врач назначает больному общий анализ крови, для которого характерно увеличение скорости оседания эритроцитов, снижение лейкоцитов, повышение числа лимфоцитов.
Также назначается лабораторное исследование крови больного на содержание антител к вирусу краснухи (анализ проводят дважды с интервалом в десять суток). Делается и иммуноферментный анализ, при помощи которого выявляются антитела к краснухе.
Лечение краснухи
Краснуха лечится на дому под наблюдением врача-инфекциониста. Главное при этом соблюдать постельный режим и быть полностью изолированным от окружающих, так как вирус очень заразен.
Лекарств от краснухи не существует. В то же время врачи прописывают медикаменты для симптоматического лечения: насморка (сосудосуживающие капли в нос), головной боли (анальгетики), снижения температуры (жаропонижающие). Для того, чтобы вирус быстрее покинул организм, нужно пить много жидкости (около 2 л в день). Это могут быть соки (желательно свежевыжатые), морс, компот из сухофруктов, зеленый чай.
В случае появления осложнений больному необходима госпитализация.
Возможные последствия после краснухи
Большую опасность краснуха несет только для беременных женщин. При этом чем меньше срок беременности, тем выше риск развития патологий:
в первом триместре вероятность заражения — 90%,
втором — до 75%,
третьем – до 50%.
В некоторых случаях краснуха приводит к выкидышу. Если ребенок останется жив, болезнь может привести к синдрому врожденной краснухи. Из-за этого беременным, заболевшим этой болезнью на сроке до 16 недель, рекомендуют прервать беременность.
Что такое синдром врожденной краснухи (СВК)
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В большинстве случаев такие нарушения требуют дорогостоящей терапии, хирургических операций и других дорогих видов медицинской помощи.
Самый высокий риск СВК существует в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи). До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Профилактика краснухи
Для профилактики болезни разработаны и успешно применяются живые вакцины. Обычно они включают в себя, помимо возбудителя краснухи, вирусы кори и паротита.
Вакцина вводится в соответствии с национальным календарем профилактических прививок бесплатно в поликлинике по месту медицинского обслуживания и в дошкольных и школьных учебных заведениях. Вакцину вводят в 12 месячном возрасте, а также в 6 лет, когда ребенок идет в школу.
При этом считается, что прививка защищает от инфекции примерно 15-16 лет. После этого нужна ревакцинация.
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, небольшое повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
ЧИТАЙТЕ ТАКЖЕ
Температура у ребенка: когда нужно вызывать доктора
По каким причинам у малыша поднимается температура и можно ли ее сбивать в домашних условиях
Источник
Понравилась статья — поделись с друзьями:
| Опубликовано: 1965 дней назад (8 января 2015) |
Краснуха — одна из распространенных инфекционных болезней , обычно встречающихся в населенных пунктах с большой плотностью населения, поскольку большая скученность способствует быстрому распространению. В отличие, например, от гриппа, вирус краснухи не мутирует, существует только один его вид. Сегодня существует специальная универсальная вакцина, являющаяся прекрасным средством профилактики этой болезни для всех детей в любой точке мире. Обычно прививку от краснухи ребенку ставят дважды в жизни: в первый раз — в возрасте до года, повторно — в 6 лет.
Заразиться краснухой можно при личном общении или во время поцелуя, так как эта болезнь разносится воздушно-капельным путем. Передать инфекцию ребенку может и мать при беременности. В основном заболевают непривитые дети от 2 до 9 лет. В детском возрасте заболевание протекает гораздо легче, чем у взрослых. Осложнения бывают очень редко и встречаются только у детей с иммунодефицитом.
После того, как вирус проникает в организм, он начинает развиваться в лимфатических узлах, где происходит размножение бактерий. Далее, проникнув в кровь, инфекция распространяется по всему организму. Симптомы краснухи у детей довольно типичны. У ребенка появляется недомогание, температура, боль в горле, насморк, увеличиваются лимфоузлы. Период инкубации составляет от 15 до 24 дней.
С резким падением температуры на теле появляется сыпь. С появлением сыпи начинается разгар болезни. Это небольшие округлые пятна, располагающиеся отдельно друг от друга. Первая сыпь появляется на лице, за ушами, под волосами, потом распространяются на руки, тело и ноги. На ладонях и подошвах сыпи не бывает. Период разгара длится до 3 дней и заканчивается исчезновением сыпи.
В период выздоровления сыпь проходит, однако в организме еще остается вирус, поэтому дети до сих пор заразны. Этот период длится 2 недели, затем происходит полное выздоровление.
Диагноз краснухи ставится, если у ребенка был контакт с больным, он не привит, наблюдается характерная сыпь, лимфатические узлы увеличены.
В специальном лечении болезни нет необходимости, дети хорошо переносят это заболевание, без осложнений. При повышении температуры необходимо изолировать больного от 7 до 10 дней. Заболевание, как правило, лечат дома. При развитии каких — либо осложнений, проводят медикаментозное лечение или лечение в стационаре.
Опасна краснуха для женщин в первый триместр беременности, вернее для ее ребенка. При заражении часто наступает внутриутробная смерть плода или пороки его развития. Беременность, которая совпала в первые месяцы с краснухой, необходимо прервать.
После перенесенной болезни у ребенка появляется стойкий пожизненный иммунитет, заболеть повторно краснухой нельзя.
Читайте также:
Комментарии (0)
Нет комментариев. Ваш будет первым!
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 февраля 2020;
проверки требуют 10 правок.
Высыпания на коже у больного краснухой
Краснуха (лат. rubella) или третья болезнь — эпидемическое вирусное заболевание с инкубационным периодом около 15-24 дней. Это обычно неопасное заболевание, затрагивающее в основном детей, однако оно может спровоцировать серьёзные врожденные пороки, если женщина заражается в начале беременности. Название «третья болезнь» происходит из времён, когда был составлен список болезней, провоцирующих детскую сыпь, в котором краснуха стояла на третьем месте[3].
История[править | править код]
Впервые краснуха была описана в 1740 г. немецким терапевтом Ф. Хофманом. В 1881 г. заболевание официально выделено в отдельную нозологическую форму. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтёров фильтратом отделяемого носоглотки. Возбудитель краснухи выделен в 1961 г. несколькими учёными почти одновременно: П. Д. Паркманом, Т. X. Уэллером и Ф. А. Невой. В 1941 г. австралийский исследователь Н. Грегг описал различные аномалии плода в связи с его внутриутробным заражением вирусом краснухи во время болезни беременной матери. Наиболее часто встречающиеся аномалии — катаракта, пороки сердца и глухота были объединены под названием «классический синдром врождённой краснухи».
Вирус[править | править код]
Это контагиозное заболевание, вырабатывающее стойкий иммунитет. Возбудитель Rubella virus относится к семейству Togaviridae, роду Rubivirus
Эпидемиология[править | править код]
Информация в этой статье или некоторых её разделах устарела. Вы можете помочь проекту, обновив её и убрав после этого данный шаблон. |
Имея мягкое течение у детей, краснуха опасна для беременных вследствие внутриутробной инфекции плода. Для детей, чьи матери болели краснухой во время беременности, характерны врождённые дефекты развития (чаще врождённая глухота). В Европе от 80 до 95 % женщин привиты, и это число растёт вместе с систематической вакцинацией в детстве. Заразность начинается за неделю до высыпания и продолжается 2 недели после.
Благодаря политике вакцинации болезнь становится всё более и более редкой в западных странах. Она почти исчезла в США начиная с 2002 года. В 2004 году было зарегистрировано 29 000 случаев краснухи в мире. Всемирная организация здравоохранения рассчитывала на искоренение краснухи в 2010 году. Региональный отдел ВОЗ, Панамериканская организация здравоохранения[en] объявила в 2015 году страны Северной и Южной Америки территорией, свободной от эндемичной передачи краснухи[4].
В первом квартале 2019 года ВОЗ выдала Минздраву сертификат о полном искоренении вируса в России[5].
Последствия инфекции для зародыша[править | править код]
Риск для зародыша тем более велик, чем раньше случается заражение во время беременности:
в течение 1-го триместра риск повреждения зародыша равен примерно 25 %, после четвёртого месяца он сводится к нулю. Первичная материнская инфекция проходит незамеченной в 50 процентах случаев.
Заражение матери краснухой может повлечь за собой синдром множественных пороков — синдром (триада) Грега, включающий в себя поражения сердечно-сосудистой системы, глаз и слухового аппарата.
Диагностика[править | править код]
Как правило — иммуноферментный анализ; при летальном исходе вирус может быть выделен из различных органов новорождённого на клеточной культуре.
Клинические признаки[править | править код]
После инкубационного периода, длящегося 2—3 недели, появляется умеренная температура с головной болью, фарингитом, заднешейной и затылочной лимфаденопатией, конъюнктивитом. (Лимфаденопатию можно отнести к патогномоничному признаку данного заболевания)↵Высыпание появляется через 48 часов, сыпь макулезная (пятнистая) не зудящая, вначале на лице, потом спускается на всё тело в течение нескольких часов; вначале сыпь морбилиформная (напоминает коревую), затем скарлатиноморфную . Она преобладает на лице, в области поясницы и ягодиц, разгибательных поверхностях рук, ног. Сыпь держится 2—4, изредка 5—7 дней, затем исчезает без пигментации и шелушения. Нужно отметить, что довольно часты смягченные и асимптоматичные формы.
Дополнительные исследования[править | править код]
В крови лейкопения, иногда плазмоцитоз. Повышение сывороточных антител или высокий уровень иммуноглобулина М подтверждают краснуху.
Лечение[править | править код]
Нет специфического лечения. Серонегативных девочек рекомендуется вакцинировать в пубертатном возрасте.
Для симптоматического лечения допускается использование парацетамола.
Профилактика[править | править код]
Основным методом является вакцинация.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г.[6], вакцинация против краснухи проводится комбинированной живой вакциной от кори, краснухи и паротита в возрасте 12 месяцев, ревакцинация — в шесть лет.
В соответствии с тем же приказом вакцинация против краснухи и ревакцинация против краснухи показана мужчинам от 1 года до 18 лет и женщинам от 1 года до 25 лет в том случае, если они не болели, не привиты, привиты однократно против краснухи или не имеют сведений о прививках против краснухи.
В художественной литературе[править | править код]
- И, треснув, зеркало звенит… роман Агаты Кристи. Действие романа происходит в Англии, расследование ведет Мисс Марпл. Роман основан на реальных событиях: у актрисы Джин Тирни, которая во время беременности переболела краснухой, дочь родилась инвалидом, по мотивам этих событий и написан роман.
См. также[править | править код]
- Корь
- Ветрянка
- Скарлатина
- Эпидемический паротит
Примечания[править | править код]
Ссылки[править | править код]
- Руководство по лабораторной диагностике кори и краснухи (pdf). ВОЗ. Дата обращения 14 апреля 2016.
- Статья про краснуху на сайте Wong’s Virology
Источник
Краснуха – острое вирусное заболевание человека, которое относится к группе инфекций дыхательных путей, сопровождается умеренной интоксикацией, точечной или пятнистой сыпью, и генерализованной лимфаденопатией. Краснухой болеют люди любого возраста, но все-таки дети в возрасте от 1 года до 7 лет болеют чаще, так как восприимчивость детей к краснухе очень высокая.
Возбудитель болезни принадлежит к семейству тогавирусов, довольно устойчив во внешней среде, быстро погибает при нагревании, высушивании, изменении ph среды, под воздействием ультрафиолетового облучения и различных дезинфицирующих средств.
Источником заражения является больной краснухой или вирусоноситель. Следует знать, что уже за 5-6 дней до начала заболевания у ребенка на слизистых оболочках носа можно обнаружить вирус данной болезни. Инфекция передается воздушно-капельным путем, а при заболевании беременных женщин трансплацентарно, что ведет к внутриутробному инфицированию плода. После перенесенного заболевания, как правило, остается стойкий иммунитет на всю жизнь. Но в связи с нередко встречающимися стертыми и бессимптомными формами, краснухой люди иногда болеют несколько раз, так как у переболевших не выработался полноценный иммунитет.
Симптомы болезни
Инкубационный период заболевания продолжается 11-24 суток. Продромальный период выражен слабо или вообще отсутствует. Он характеризуется незначительными катаральными явлениями: насморком, легким кашлем, гиперемией, конъюнктивитом. Температура тела может быть субфебрильной или нормальной. Вирус краснухи, попадая в организм ребенка, поражает так называемую лимфоидную систему (лимфоузлы, селезенка). С этим связано появление наиболее типичного (кроме сыпи) признака краснухи — увеличения лимфоузлов, особенно заднешейных и затылочных. Они могут быть размером от небольшой горошины до величины бобов, мягкие или плотноватые, иногда болезненные при пальпации. Лимфоузлы увеличиваются за 1-2 дня до появления высыпаний и сохраняются до 10-14 дней. Сыпь появляется в течение нескольких часов в виде бледно-розовых круглых пятен, обычно с булавочную головку. Сыпь локализируется на лице, шее, распространяется по всему телу с преимущественным расположением на разгибательных поверхностях конечностей, спине, животе, ягодицах.
Экзантема, как правило, не имеет тенденции к слиянию, держится 2-3 дня и исчезает, лишь изредка оставляя легкую пигментацию или отрубевидное шелушение. В период высыпаний может возникнуть энантема на слизистой оболочке ротоглотки в виде мелких красных точек. Больной ребенок заразен за день до и в течение 5 дней после появления сыпи.
Осложнения краснухи
Как правило, краснуха протекает легко, не дает осложнений. Однако иногда у детей отмечаются менингиты, энцефалиты, пневмония, отит, нефрит. Наиболее тяжелое осложнение краснухи – энцефалит. Его развитие начинается вскоре после исчезновение сыпи, фоне экзантемы ухудшается общее состояние ребенка, усиливается головная боль, появляется головокружение, повторная рвота, в дальнейшем — судороги, нарушения сознания, параличи, парезы, коматозное состояние. Реже наблюдается тромбоцитопеническая пурпура, которая сохраняется геморрагической сыпью на коже, обильными носовыми, маточными, кишечными кровотечениями, гематурией, анемией.
Внимание!
Вирус краснухи исключительно опасен для беременных женщин, поскольку способен очень серьезно поражать эмбриональные ткани. Опасно заражение краснушной инфекцией в первые три месяца, после этого срока и риск заражения, и вероятность тяжелых последствий снижается. Вирус проникает сквозь плаценту и может привести к спонтанным абортам, внутриутробной гибели плода и мертворождению. Если заражение произошло в конце беременности, то вероятность возникновения нарушений у плода меньше, но опасность их появления сохраняется. Изредка в дальнейшем развивается прогрессирующий панэнцефалит – вирусная инфекция с медленным течением, характеризирующаяся комплексом постепенно прогрессирующих нарушений двигательной и умственной функций центральной нервной системы.
Особое внимание следует обратить на врождённую форму краснухи, которая может вызвать формирование пороков сердца, глухоту, поражение глаз. Чаще определяется так называемый расширенный синдром врожденной краснухи — генерализованное поражение многих органов и систем, что проявляется многочисленными или системными аномалиями развития.
Поэтому даже если мама никогда не болела, но ухаживала за своим ребенком, заболевшим краснухой, будучи беременной, нужно обязательно посоветоваться с врачом о возможных последствиях для будущего малыша.
Диагностика болезни
Диагностируют краснушную инфекцию с помощью серологических реакций (реакция торможения гемагглютинации), которые ставят с парными сыворотками крови с интервалом 10-14 дней. Диагностическим является нарастание титра антител в 4 раза. Серологические исследования на наличие противокраснушных антител широко используют для беременных, имевших контакт с больными краснухой, для диагностики бессимптомных форм. Определение специфических антител Ig M к вирусу краснухи с помощью ИФА является показателем недавно перенесенной или врожденной инфекции у новорожденного ребенка. Пренатальная диагностика врожденной инфекции у плода возможна на основании обнаружения вируса, вирусных антигенов или нуклеиновой кислоты в биоптатах ворсин хориона, в амниотической жидкости или специфичных антител в крови плода, полученной при кордоцентезе. В общем анализе крови для краснухи характерны: умеренная лейкопения, лимфоцитоз, наличие плазматических клеток при нормальной СОЭ.
Лечение
При краснухе специфического лечения нет. Показан постельный режим на протяжении острого периода, общегигиенические мероприятия, частое проветривание помещения, симптоматическая терапия (парацетамол, ибупрофен при повышении температуры). При тяжелых формах или серьезных осложнениях показана госпитализация. Лечение больных врожденной формой краснухи проводят в зависимости от характера основных клинических синдромов в профильном стационаре.
Профилактика краснухи
Беременным женщинам, которые не болели краснухой, следует остерегаться общения с больными, особенно первые 3 месяца беременности. Если беременная общалась с больным краснухой, ей нужно двукратно (в первые дни и через 2 недели) провести серологическое исследование крови на антитела к вирусу. Обнаружение антител класса М свидетельствует о краснушной инфекции.
Для плановой профилактики краснухи используют живую ослабленную вакцину – высокоиммуногенную, эффективную в отношении реинфекции, обладающую низкими побочными реакциями. Прививки проводят моно- или тривакциной (корь, эпидемический паротит, краснуха) детям в возрасте 12-15 месяцев, с ревакцинацией в 6 лет и девушкам в возрасте 15 лет.
Беременность является абсолютным противопоказанием для введения вакцин против краснухи. Всем женщинам детородного возраста необходимо остерегаться беременности в течение 3-х месяцев после вакцины.
Источник


