Цвет мочи при колите
Колит – это воспаление слизистой оболочки кишечника (чаще всего толстой кишки). Различают острую и хроническую формы патологии.
В первом случае заболевание сопровождается воспалением тонкой кишки и желудка. Во втором случае резкие симптомы угасают, но происходят периодические обострения. Также колиты классифицируются на инфекционные и неинфекционные. Если человек имеет проблемы с пищеварительной системой, то воспаление кишечника диагностируется в каждом втором случае.
Острый колит: причины и признаки
Острый колит представляет собой острое воспалительное заболевание толстой кишки, в большинстве случаев связанное с инфекцией. Наиболее частой формой острого колита является бактериальная дизентерия.
Факторами, провоцирующими развитие данного заболевания, являются:
- Инфекция (чаще бактериальная)
- Острые отравления (свинцом, мышьяком, ртутью, грибами и т. д.)
- Длительный прием некоторых лекарственных препаратов (линкомицина)
Причиной возникновения острого колита могут быть болезнетворные бактерии (дизентерийная, кишечная палочка; стафилококки, стрептококки), пищевые токсикоинфекции и нарушения диеты.
Основные признаки острого колита кишечника:
- Повышение температуры тела
- Поносы
- Боли в животе схваткообразного характера
- Метеоризм
- Урчание в животе
Обострение начинается с подъема температуры тела. Также острый колит кишечника сопровождается симптомами общей интоксикации. Затем присоединяются признаки нарушения пищеварения, изменяются характер и частота стула, который может содержать различные примеси — кровь, слизь, гной.
Вне зависимости от причины появления симптомы острых колитов проявляются от нескольких дней до 2-х недель и заканчиваются выздоровлением или переходят в хроническое состояние со склонностью к рецидивам.
Больные жалуются на остро возникшую тянущую или спастическую боль в животе, урчание, потерю аппетита, жидкий стул с примесью слизи и крови (в тяжелых случаях). Частота его составляет от 4-5 до 15-20 раз в сутки. Могут возникать болезненные позывы на дефекацию, повышается температура тела. При дизентерии стул приобретает характер ректального «плевка».
Хронический колит: причины и симптомы
Хронический колит сопровождается не только воспалительными, но дистрофическими и атрофическими изменениями слизистой, с нарушениями моторных и секреторных функций кишечника.
В зависимости от причин возникновени хронические колиты кишечника различают на:
- Алиментарные – возникают из-за систематических погрешностей в режиме и качестве питания
- Токсические – появляются в результате воздействия на организм ядовитых агентов (солей свинца, мышьяка, ртути)
- Лекарственные – связаны с длительным и бесконтрольным приемом антибиотиков, слабительных препаратов
- Сопутствующие – развиваются на фоне секреторной недостаточности желез желудка, поджелудочной железы и возникают вследствие постоянного раздражения слизистой толстой кишки продуктами неполного переваривания пищи в вышележащих отделах желудочно-кишечного тракта
Заболевания кишечника причиняют немалый дискомфорт из-за запоров, поносов, урчания и вздутия живота. Для нормализации функции кишечника необходимы специальное питание, физическая активность и умение справляться со стрессом, так как напряжение и беспокойство вредят пищеварению.
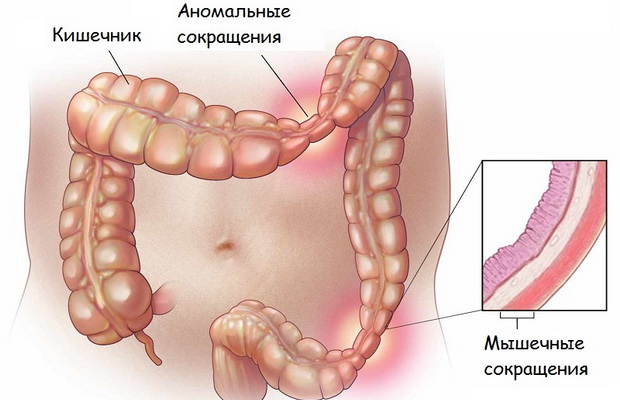
При хроническом колите наблюдается нарушение стула — чередование поносов и запоров (неустойчивый стул), в кале могут быть прожилки крови, большое количество слизи.
Запоры – опорожнение кишечника реже одного раза в 2 дня для взрослых. Живот вздут, отмечается повышенное газообразование.
Характерным симптомом такого воспаления, как колит кишечника, является чувство неполного опорожнения кишечника после дефекации. При спастическом колите каловые массы имеют фрагментированный вид («овечий кал»), тупые ноющие боли отмечаются в разных отделах живота, преимущественно слева и внизу, но могут быть и разлитыми без четкого места ощущения.
Характерно усиление боли после еды и перед дефекацией. Могут присоединиться боли в заднем проходе.
Диагностика и профилактика колита
При симптомах воспаления кишечника симптомы перед назначением лечения колита необходимо провести тщательную диагностику.
Основными диагностическими методами являются следующие:
- Анализ кала (микроскопический и бактериологический)
- Эндоскопическое исследование кишечника
- Рентгенологическое исследование кишечника
К эндоскопическому исследованию относятся ректороманоскопия, сигмоскопия, колоноскопия, в результате которых определяют изменения слизистой оболочки. Эти методы необходимы также и для дифференциальной диагностики колитов с другими заболеваниями кишечника и прочих органов пищеварительного тракта.
Необходимо и исследование крови, которое помогает выявить сопутствующую патологию и поражение других органов.
Профилактика колитов заключается в соблюдении принципов и режима рационального питания, физической активности, своевременном лечении болезней органов. Избежать обострения хронического колита помогает соблюдение лечебной диеты и лечебная физкультура.
Рекомендуемые лекарства для лечения колита кишечника
При подтвержденных диагностическими методами признаках колита кишечника для его существует несколько направлений. Одно из основных — воздействие на причину заболевания, кроме того, необходимо нормализовать режим питания, по возможности ликвидировать профессиональные вредности.
Если причина колита — инфекционный фактор, лечение должно включать антибиотики (при бактериальной инфекции), противовирусные (при вирусной инфекции), противопротозойные (если заболевание вызвано простейшими) и противогрибковые препараты.
 Из антибиотиков назначают нитрофураны (Фуразолидон, Интестопан), другие противомикробные средства, противовирусные. Противогрибковые. Из сульфаниламидов используют Сульфагуанидин, Фталазол.
Из антибиотиков назначают нитрофураны (Фуразолидон, Интестопан), другие противомикробные средства, противовирусные. Противогрибковые. Из сульфаниламидов используют Сульфагуанидин, Фталазол.
Колит кишечника часто сопровождается симптомами дисбактериоза, особенно, если лечение проводится при помощи антибиотиков. Для его ликвидации следует принимать пробиотики и эубиотики. Для улучшения пищеварительных процессов назначают комплексы панкреатических ферментов. С целью нормализации моторики — назначают Метоклопрамид.
Кроме вышеперечисленных методов лечения колита, при воспалении кишечника необходимо соблюдать диету. Диетотерапия заключается в уменьшении потребления или исключении из рациона продуктов, богатых простыми углеводами (особенно сахаристыми веществами), молока в цельном виде, трудноперевариваемых белков (жареного мяса), грубой клетчатки.
При недостаточной двигательной активности кишечника (запорах) рекомендуется включать в рацион продукты с повышенным содержанием клетчатки (корнеплоды, сливы, ржаной хлеб, свежие молочнокислые продукты).
 Для местного лечения колита кишечника можно использовать микроклизмы с настоем травы зверобоя, отварами коры дуба, плодов черемухи при поносах, настоем цветков ромашки при метеоризме.
Для местного лечения колита кишечника можно использовать микроклизмы с настоем травы зверобоя, отварами коры дуба, плодов черемухи при поносах, настоем цветков ромашки при метеоризме.
Завершающим этапом является санаторно-курортное лечение (в период стихания обострения).
При тяжелых инфекционных поражениях кишечника показано лечение в инфекционных стационарах. Выписывают пациента только после стихания клинических проявлений заболевания и отрицательного бактериологического обследования.
Ниже перечислено, какие препараты чаще всего назначают при колите, и даны их полная характеристики.
Фуразолидон.
Фармакологическое действие: антибактериальное действие в отношении грамположительных и грамотрицательных патогенных микроорганизмов, усиление фагоцитарной активности лейкоцитов
 Показания: колиты, кольпиты, уретриты, вызванные чувствительной к препарату микрофлорой.
Показания: колиты, кольпиты, уретриты, вызванные чувствительной к препарату микрофлорой.
Противопоказания: повышенная индивидуальная чувствительность к препарату. Это лекарство, рекомендуемое для лечения колита кишечника, нужно с осторожностью применять при заболеваниях почек с выраженными нарушениями функций.
Побочные действия: относительно часто появляются тошнота, рвота, снижается аппетит. В отдельных случаях возможны аллергические реакции.
Способ применения: внутрь, после приема пищи; по 0,1— 0,15 г взрослым и 0,03—0,05 г детям до 14 лет 4 раза в сутки. В некоторых случаях дозы для взрослых могут быть увеличены. Максимальная суточная доза для взрослых — 0,8 г. Длительность приема определяется врачом, обычно составляет 5—10 дней.
Форма выпуска: таблетки по 0,05 г.
Условия отпуска из аптек: по рецепту врача.
Интестопан.
Фармакологическое действие: антибактериальная и антипротозойная активность.
Показания: острые и хронические энтероколиты.
 Противопоказания: повышенная чувствительность к препаратам группы 8-оксихинолина (хиноэолу, нитроксолину и др.), аллергические проявления, тяжелые нарушения функций печени и почек, поражения зрительного нерва и периферических нервов.
Противопоказания: повышенная чувствительность к препаратам группы 8-оксихинолина (хиноэолу, нитроксолину и др.), аллергические проявления, тяжелые нарушения функций печени и почек, поражения зрительного нерва и периферических нервов.
Побочные действия: при лечении колита кишечника этим медикаментом возможны тошнота, рвота, боли в животе, сердцебиение, кожные высыпания, головная боль.
Способ применения: внутрь; при острых расстройствах функции кишечника взрослым по 1—2 таблетки 4—6 раз в день. В случаях обострений хронических колитов — по 1—2 таблетки 3 раза в день.
Детям до 2 лет — по 1/4 таблетки по 0,03 г на 1 кг массы тела в день в 3—4 приема, старше 2 лет — по 1—2 таблетки 2—4 раза в день. Таблетки измельчают, запивают молоком или водой. Длительность приема этого препарата для лечения колита определяется врачом, обычно составляет 10 дней.
Форма выпуска: таблетки, покрытые оболочкой оранжевого цвета, по 0,1 г (100 мг); таблетки, покрытые оболочкой оранжевого цвета, по 0,03 г (30 мг) для детей.
Условия отпуска из аптек: по рецепту врача.
Какие ещё препараты назначают для лечения колита кишечника
Метоклопрамид.
Фармакологическое действие: блокирует дофаминовые рецепторы, нормализует моторную активность желудочно-кишечного такта, обладает противорвотным действием.
Показания: этот препарат назначают для лечения колита кишечника, дискинезии желчевыводящих путей, снижения тонуса желудочно-кишечного тракта в послеоперационном периоде, тошноты и рвоты любого происхождения.
 Противопоказания: индивидуальная непереносимость препарата, I триместр беременности, возраст до 2 лет, эпилепсия, желудочно-кишечные кровотечения.
Противопоказания: индивидуальная непереносимость препарата, I триместр беременности, возраст до 2 лет, эпилепсия, желудочно-кишечные кровотечения.
Побочные действия: возможны сонливость, шум в ушах, сухость во рту.
Способ применения: внутрь; взрослым по 10 мг (1 таблетка) 3 раза в день до еды. Разовая доза для детей 2—14 лет рассчитывается в зависимости от массы тела — 0,1 мг/кг. Длительность приема этого одного из самых эффективных медикаментов для лечения колита определяется врачом в индивидуальном порядке (от 1 до 6 месяцев).
Форма выпуска: таблетки по 10 мг.
Условия отпуска из аптек: по рецепту врача.
Сульфагуанидин.
Фармакологическое действие: противомикробный препарат бактериостатического действия.
Показания: колиты, энтероколиты, предоперационная подготовка кишечника.
 Противопоказания: индивидуальная непереносимость препарата, мочекаменная болезнь, периоды беременности и кормления грудью, детский возраст до 18 лет, В12-дефицитная анемия.
Противопоказания: индивидуальная непереносимость препарата, мочекаменная болезнь, периоды беременности и кормления грудью, детский возраст до 18 лет, В12-дефицитная анемия.
Побочные действия: угнетает роста кишечной палочки, уменьшает синтез в кишечнике витамина В12, гиповитаминозы В.
Способ применения: внутрь; по 1—2 г за прием. В 1-й день дают 6 раз в сутки, во 2 и 3-й — 5 раз, в 4-й — 4 раза, в 5-й день — 3 раза в сутки. Длительность приема этого лекарственного препарата от колита определяется врачом, обычно составляет 5—7 дней.
Форма выпуска: таблетки по 0,5 г.
Условия отпуска из аптек: по рецепту врача.
Фталазол.
Фармакологическое действие: противомикробный препарат бактериостатического действия.
Показания: препарат для лечения колитов и гастроэнтеритов.
 Противопоказания: индивидуальная непереносимость препарата.
Противопоказания: индивидуальная непереносимость препарата.
Побочные действия: аллергические реакции.
Способ применения: внутрь; в 1—2-й день по 6 г в сутки (каждые 4 ч по 1 г), в 3—4-й день — по 4 г в сутки (каждые 6 ч по 1 г), в 5—6-й день — по 3 г в сутки (каждые 8 ч по 1 г). На курс лечения всего 25—30 г.
Дозы для детей до 3 лет составляют по 0,2 г/кг в сутки, кратность приема — 3 раза в день. Детям старшего возраста это лекарство для лечения колита назначают по 0,4—0,75 г, кратность приема — 4 раза в сутки. Длительность приема определяется врачом, обычно составляет 5—7 дней.
Форма выпуска: таблетки по 0,5 г.
Условия отпуска из аптек: по рецепту врача.
Источник
Содержание:
- Причины и факторы развития заболевания
- Классификация
- Симптомы и признаки колита
- В чем опасность заболевания
- Диагностирование
- Как и чем лечить колит
- Диета и лечебное питание
- Народные методы лечения
- Образ жизни и профилактика
Колит – воспаление или дистрофическо-воспалительное поражение толстой кишки, приводящее к атрофии слизистой оболочки и нарушению функций органов. Патологические процессы, охватывающие внутреннюю поверхность кишечника, локализуются во всех отделах (панколит) или на некоторых участках (сегментарный колит).
Колит толстого кишечника нередко сочетается с колитом тонкой кишки (энтеритом). В том случае, если у больного диагностируется воспаление, раздражение и дистрофия всех участков пищеварительного тракта, расположенных ниже двенадцатиперстной кишки, такое заболевание считается энтероколитом. Острый колит в большинстве случаев переходит в хронический. При этом обострения сменяются ремиссиями, длительность которых во многом зависит от образа жизни человека.

Кто привержен заболеванию?
Заболевание считается одним из самых часто встречающихся среди гастроэнтерологических проблем. Оно наблюдается у половины больных, обращающихся с жалобами на дисфункцию органов ЖКТ. Колит наиболее распространен среди мужчин 40-60 лет, а также – среди женщин 20-60 лет. В детском возрасте хронические колиты – редкое явление.
Причины колита
Острый колит чаще всего является результатом поражения кишечника инфекционными агентами: сальмонеллами, шигеллами (при дизентерии), вирусами, некоторыми патогенными грибами, микобактериями туберкулеза.
Кроме инфекционной этиологии колита, большую роль в его появлении играют и различные отравления, интоксикации. Пути заражения слизистой оболочки кишки – перорально, гематогенный, через прямую кишку (редко).

В большинстве случаев острый колит переходит в хронический тип заболевания. В этом случае обострение может происходить даже под влиянием условно-патогенной микрофлоры, например, при дисбактериозе, а также при лямблиозе и поражении организма прочими гельминтами, простейшими.
Неинфекционные колиты могут быть спровоцированы болезнями или состояниями:
- Грубые несоответствия здоровому питанию.
- Отравления химическими веществами, особенно – тяжелыми металлами, мышьяком, фосфором.
- Длительный прием антибиотиков, слабительных, сульфаниламидов.
- Отравление тканей кишечника при подагре, болезнях почек.
- Аллергические реакции организма на пищу, лекарства и т.д.
- Механическое повреждение кишечника.
- Хронические запоры.
- Заболевания, связанные с врожденными или приобретенными пороками строения ЖКТ или его дисфункцией.
- Ишемия (нарушение кровоснабжения) кишечника (чаще – при атеросклерозе нижней брыжеечной артерии).
Колиты могут быть и вторичными заболеваниями, развивающимися на фоне панкреатитов, гастритов, холециститов, синдрома раздраженной кишки, гепатитов.
Факторы риска для возникновения колитов:
- снижение иммунитета;
- малый объем растительной пищи в рационе;
- повышенная сенсибилизация организма;
- аутоиммунные заболевания в анамнезе;
- алкоголизм;
- частое потребление острой пищи;
- стрессы;
- аномальные анатомические особенности строения сосудов в области кишечника.
Классификация

В зависимости от характера течения выделяют:
- Острый колит (протекает одновременно с гастритом, энтеритом – гастроэнтероколит).
- Хронический колит (вялотекущая периодически обостряющаяся патология).
По причине появления болезнь дифференцируют на следующие виды:
- Инфекционный колит (обусловлен размножением патогенной микрофлоры).
- Токсический колит (возникает при отравлениях любой причины, а также при лекарственных поражениях кишки).
- Алиментарный колит (связан с нерациональным питанием).
- Механический колит (причина – раздражение слизистой оболочки каловыми массами, клизмами и т.д.).
- Язвенный колит, или неспецифический язвенный колит (аутоиммунная болезнь, этиология которой до конца не известна).
- Ишемический колит (старческое заболевание, связанное с ухудшением кровоснабжения кишечника).
По зоне поражения сегментарные колиты могут поражать слепую кишку (тифлит), ободочную кишку (трансверзит), сигмовидную кишку (сигмоидит), прямую кишку (проктит).
Нередко синдром раздраженной кишки (СРК), сочетающийся с признаками колита, выделяют в отдельную форму заболевания – спастический колит.
Стадии
Выделяют три стадии в прогрессировании болезни:
- Катаральный колит – начальный этап, заключающийся в набухании и воспалении слизистой кишечника.
- Фибринозный колит – формирование участков некроза, поражение сосудов.
- Язвенный колит – образование дефектов на стенках кишечника.
Симптомы и признаки колита

Острый приступ колита, как правило, выражается в болевых ощущениях приступообразного, дергающего, режущего характера. В перерывах между коликами может отмечаться ноющая боль.
В зависимости от заболевания, вызывающего острый приступ, температура тела больного может повышаться до 37 или 39 и более градусов (например, при дизентерии).
Наиболее часто сопровождающие колит симптомы:
- урчание в животе;
- метеоризм, вздутие живота;
- болезненность живота при ощупывании;
- понос с частицами слизи, изредка – с примесью крови;
- при бактериальных инфекциях – водянистый стул (2-20 раз в сутки);
- частые ложные позывы к дефекации;
- отсутствие аппетита;
- недомогание, снижение работоспособности.
Тяжелые инфекционные заболевания приводят к сильной интоксикации, нередко – к обезвоживанию организма. Язык может быть серого цвета, покрытый налетом. Осмотр прямой кишки зачастую выявляет кровоизлияния, язвенные элементы, отек слизистой, гиперемию.
Хронический колит чаще носит тотальный характер (панколит); сегментарный вид болезни встречается несколько реже.
Клиническая картина включает:
- частые поносы, запоры;
- выход кала комочками, хлопьями, «овечий кал»;
- нередко – примеси крови, зловонность кала;
- периодические ноющие боли в животе, особенно – со стороны боков;
- боли перед дефекацией;
- ослабление болей после отхождения газов;
- метеоризм;
- ощущение недостаточного опорожнения прямой кишки;
- сочетание колита с гастритом и рефлюкс-эзофагитом;
- при обострении – резкие боли, понос до 5-6 раза в сутки;
- при некоторых видах колита – усиление боли во время езды в транспорте, при передвижении;
- в случае язвенного колита – частые боли, иногда – постоянные, выраженные;
- похудение, плохое самочувствие.
Последствия и осложнения
Прогноз на быстроту и полноту выздоровления во многом зависит от причины колита. Легкие случаи острого колита, как правило, хорошо поддаются терапии и разрешаются благополучно. Несвоевременность обращения к врачу часто способствует перетеканию болезни в хроническую форму с поражением более глубоких слоев кишечника. При некоторых инфекционных заболеваниях возможно присоединение тяжелейших осложнений – абсцессов печени, перитонита, пиелонефрита, сепсиса. Язвенный колит несет угрозу прободнения дефектов кишки.
При ишемическом колите наиболее опасная форма – гангренозная. В этом случае наблюдается стеноз брыжеечной артерии, в результате чего появляется непроходимость кишечника, кровотечения из ректальной зоны, развивается перитонит. Неконтролируемое прогрессирование ишемического колита практически всегда приводит к смерти из-за некроза кишки и массивных кровотечений.
К какому врачу обращаться?
Лечение и постановка диагноза при хронических колитах – в компетенции гастроэнтерологов, при сегментарных колитах прямой кишки – проктологов. При остром инфекционном колите терапию назначает инфекционист.
Диагностика

Колоноскопия
После сбора анамнеза врач назначает лабораторные исследования:
- анализ кала на яйца гельминтов, бактериологический посев;
- копрограмма и микроскопия кала;
- общеклинические анализы крови, мочи;
- биохимия крови.
Наиболее точный метод оценки состояния толстого кишечника – колоноскопия с биопсией. Ввиду болезненности обследование часто выполняют под общим наркозом. При отсутствии возможности подобной диагностики проводится ректороманоскопия, пальцевой обследование прямой кишки, сигмоскопия, ирригоскопия с контрастом, УЗИ брюшной полости.
Дифференциальный диагноз ставится с синдромом раздраженной кишки, дискинезией толстого кишечника, язвенным колитом и болезнью Крона, энтеритом, воспалениями печени, поджелудочной железы, раком толстой кишки.
Лечение колитов кишечника
Программа терапии колитов направлена на устранение факторов и причин, приводящих к подобной патологии. Лечение хронического колита – амбулаторное, острого в тяжелой форме, колита у детей – только в стационаре.

Курс лечения может включать:
- При острых инфекционных колитах назначают антибактериальные препараты и сульфаниламиды. Подбор лекарства осуществляется на основании данных анализа на чувствительность бактерий к действующему веществу.
- В случае развития гельминтного колита – антипаразитарные средства.
- Адсорбенты для выведения токсинов и вредных соединений из кишечника (активированный уголь, энтеросгель, полисорб, белый уголь).
- Сильные боли при колите купируются приемом холинолитиков (метацин, атропин), спазмолитиков (но-шпа, галидор, ревалгин).
- Если колит сочетается с недостаточностью работы печени, поджелудочной железы, рекомендуют ферменты (фестал, креон, панкреатин).
- При диарее – антидиарейные препараты (лоперамид, имодиум, тансал, белая глина, танальбин, карбонат кальция, настои коры дуба, плодов черемухи).
- В случае запоров – слабительные (гутталакс, сорбит, минеральные воды послабляющего действия, препараты сены, отруби).
- Пробиотики, пребиотики для устранения явлений дисбактериоза (нормобакт, линекс, бификол, колибактерин, бифидумбактерин).
- Лечение хронического ишемического колита сводится к приему спазмолитиков, холинолитиков, препаратов для улучшения кровообращения, к соблюдению строгой диеты.
- Укрепление иммунитета, стимуляция сопротивляемости организма – экстракт алоэ, пеллоидин, аутогемотерапия.
- Физиотерапия – иглоукалывание, массаж, согревающие компрессы, грязелечение.
- Показано санаторно-курортное лечение, отдых на бальнеологических курортах.
Показания к оперативному лечению колитов:
- прогрессирование ишемии кишки;
- язвы в кишечнике;
- тромбоэмболия одной из ветвей брюшной аорты;
- гангренозно-некротическая форма ишемического колита;
- кишечная непроходимость, стенозы артерий.
Диета при колите. Лечебное питание

При обострении колита показано голодание в течение первых суток с приемом отваров трав, несладких морсов, некрепкого зеленого чая.
Далее больному рекомендуется лечебная диета (№2, №4, а при выраженном брожении в животе – №4а). Режим потребления пищи – до 6 раз в сутки малыми порциями.
Общие цели питания в остром периоде заключаются в усилении регенерации кишечника, в устранении процессов гниения. Показан прием пищи, механически и по составу щадящей слизистую оболочку кишечника: размоченные белые сухарики, обезжиренные рыбные бульоны со слизистыми крупами, жидкие каши, паровые котлеты, фрикадельки (из мяса, рыбы), протертый творог, фруктовые и ягодные кисели, отварной рис, паровые или тушеные кабачки, картофель, немного сыра. Питательная ценность диеты – около 100 г. белка, до 500 г. углеводов, 80 г. жиров. Обязательно назначение дополнительных витаминных комплексов; наиболее полезные вещества в острую фазу болезни – витамины В2, С, В12.
Жирные молочные продукты, цельное молоко из диеты исключаются. Противопоказаны и специи, жареные продукты, любые консервы, маринады, алкоголь, слишком холодная и горячая пища, сладкие блюда. Даже во время ремиссии не стоит кушать ту пищу, которая может спровоцировать вздутие живота и раздражение слизистой оболочки кишечника. По мере улучшения состояния в рацион вводятся хлеб, сырые овощи, печеные фрукты без кожуры, сметана, позже – свежие фрукты (кроме винограда, а при склонности к поносам – чернослива, инжира).
Народные средства лечения
- При воспалении кишечника хорошо помогает настой: смешать по 10 г. листа мяты, травы шалфея, травы зверобоя, плодов тмина. Настой готовят из расчета 1 ложка смеси на 250 мл. кипящей воды. После остывания пьют настой в течение дня перед едой курсом в 14 дней.
- Против сильного газообразования и гнилостных процессов поможет следующее средство: соединить крапиву, мяту, пустырник, взятые поровну. Приготовить настой по тому же рецепту, что в предыдущем пункте. Пить трижды в день по 50 мл, курс – 21 день.
- При язвенном колите полезным будет принимать отвар ольховых шишек. Ложку молотых шишек заварить кипятком (200 мл.), варить на водяной бане 15 минут, затем долить еще столько же воды. Выпить все средство за день, добавляя малиновое варенье, мед.
- Язвы кишечника, образующиеся в прямой кишке, эффективно лечатся маслом облепихи. Для применения необходимо купить натуральное масло холодного отжима и вводить его в кишку при помощи маленькой клизмы по 30-40 гр. Желательно оставить масло на ночь, уснув на левом боку.
- Обострение колита снимет настой корок арбуза: высушить тонко нарезанные корки, залить кипятком (на 80 г. корок – 500 мл. воды). Принимать в течение дня, поделив на 6 приемов.
Образ жизни
Больному рекомендуется регулярно в виде поддерживающих курсов принимать средства для нормализации микрофлоры кишечника. В случае запоров у детей можно ставить клизмы с маслами шиповника, облепихи, с настоем ромашки. Активный образ жизни, занятия посильным спортом также обязательны для предотвращения застоя крови в брюшине.
Профилактика колитов
Для предупреждения хронического колита необходимо своевременно лечить острое заболевание, а также:
- Соблюдать режим правильного питания.
- Тщательно пережевывать еду.
- Отказаться от злоупотребления алкоголем.
- Лечить зубы, десны.
- Поддерживать гигиену тела, особенно – рук.
- Не игнорировать терапию гастритов, дуоденитов, любых хронических заболеваний органов брюшной полости.
- Вести активный образ жизни.
- Соблюдать правила безопасности при работе на вредных производствах.
Источник

