Дифференциальная диагностика инфекционного мононуклеоза с корью
Дифференциальный диагноз инфекционного мононуклеоза следует проводить с такими заболеваниями, как ангина, дифтерия, скарлатина, аденовирусная инфекция, краснуха, псевдотуберкулез, вирусный гепатит , острый лейкоз, лимфогранулематоз.
1) Дифференциальный диагноз с дифтерией:
Общими признаками являются синдром интоксикации, повышение температуры тела , гиперемия слизистой оболочки зева, увеличением регионарных лимфатических узлов, боли про глотании, что также характерно для инфекционного мононуклеоза.
Однако для дифтерии характерно появление не снимающихся шпателем фиброзных налетов на миндалинах, сильного отека паротонзиллярной и шейной клетчатки, чего мы не наблюдаем у данной пациентки.
Так же ведущим признаком является гепатоспленомегалия, чего при дифтерии нет. В ОАК наблюдается лимфомоноцитоз, атипичные мононуклеары.
На основании проведенного дифференциального диагноза можно исключить диагноз: дифтерия
На основании проведенного дифференциального диагноза можно исключить диагноз абдоминальной формы острого инфаркта миокарда.
2) Дифференциальный диагноз со скарлатиной :
Общими признаками с инфекционным мононуклеозом являются лихорадка, боль в горле при глотании, гиперемия зева и слизистой оболочки, развитие ангины, и лимфоаденопатии.
Отличительными признаками инфекционного мононуклеоза от скарлатины в том, что кожные покровы пациента не покрыты сыпью или крупнопластинчатым шелушением (появляется на месте сыпи через 3-7 дней).
Кроме того, при скарлатине язык пациента должен быть обложен, либо становится «малиновым».
Так же явление гепатоспленомегалии не характерно для скарлатины.
На основании проведенного дифференциального диагноза можно исключить диагноз скарлатины.
3) Дифференциальный диагноз с лакунарной ангиной.
Общими признаками инфекционного мононуклеоза и лакунарной ангины является острое начало заболевания, слабость, боль в горле, повышение температуры тела, увеличение лимфатических узлов.
В отличие от инфекционного мононуклеоза у больных лакунарной ангиной ведущей жалобой будет боль в горле, воспалительные изменения небных миндалин наблюдаются с первого дня, развивается регионарный лимфаденит, а не распространенная лимфоденопатия.
На основании проведенного дифференциального диагноза можно исключить диагноз лакунарной ангины.
Окончательный диагноз.
На основании данных анамнеза, объективного осмотра, данных лабораторных методов исследования, проведенной дифференциальной диагностики, которые подробно описаны в соответствующих разделах, можно поставить окончательный диагноз:
Основной диагноз : Инфекционный мононуклеоз, средней степени тяжести .
ОБОСНОВАНИЕ ДИАГНОЗА
Диагноз поставлен на основании:
1.История настоящего заболевания: Со слов больной, заболела остро 18.09.17 когда появилась слабость, наличие симптомов интоксикации(повышение температуры тела до 37.7С, сопровождающееся ознобом), боль в горле.
2. Синдрома тонзиллита : при осмотре зева наблюдается яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойным налетом беловато-желтого цвета.
3. Синдрома лимфоаденопатии: отчетливо увеличены подчелюстные лимфатические узлы, болезненны, не спаяны.
4. Синдрома гепатоспленомегалии: печень выступает из-под края реберной дуги на 2см.
5. Данных эпиданамнеза: Накануне заболевания перенесла переохлаждение. Воду пьет кипяченную. Личную гигиену соблюдает .
6. Данных инструментальных и лабораторных исследований: в ОАК лимфомоноцитоз, атипичные мононуклеары.
ПЛАН ЛЕЧЕНИЯ
1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Дневник:
23.09.2017
Жалобы: Слабость, боль в горле, повышение температуры тела до 37.5С, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 76 уд. мин
ЧД – 19/мин
Температура тела – 37.5 С.
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
26.09. 17г
Жалобы: Слабость, боль в горле уменьшилась, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 80 уд. мин
ЧД – 18/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
27.09.2017
Жалобы: Слабость, боль в горле уменьшилась,редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 77 уд. мин
ЧД – 19/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Эпикриз
Больная Х.А.А. 1998 года рождения поступила 21.09.2017 года в 18 инфекционное отделение ГУЗ «Саратовская городская клиническая больница №2 им. В.И. Разумовского» с жалобами на слабость, боль в горле при глотании, повышение температуры тела до 37.5С, увеличение подчелюстных лимфатических узлов, сухой кашель.
Было проведено исследование: Общий анализ крови
Общий анализ мочи, Биохимический анализ крови, УЗИ органов брюшной стенки, Рентгенография грудной клетки, Яйца гельминтов не обнаружены.
Поставлен диагноз: Инфекционный мононуклеоз, средней степени тяжести.
Эффект от проведенной терапии имеется и характеризуется снижением всех симптомов возникших на момент болезни пациента и улучшением общего состояния больного.
Источник
Дифференциальный диагноз инфекционного мононуклеозаДифференциальный диагноз инфекционного мононуклеоза следует прозиводить: б) благодаря фебрильному синдрому, который может принимать различные аспекты, инфекционный мононуклеоз следует отличать от брюшного тифа, малярии, септицемии, гриппа, бруцеллеза, лептоспироза, волнообразной лихорадки, подострого бактериального эндокардита;
в) благодаря лимфопролиферативному синдрому с возможным наличием Reed—Sternberg — подобных клеток, инфекционный мононуклеоз не следует смешивать с болезнью Hodgkin и негоджкиновыми синдромами, а в случаях аденопатий с лимфомоноцитозом, инфекционный мононуклеоз следует дифференцировать от ганглиозного туберкулеза, краснухи, инфекционного паротита; г) при гиперлейкоцитозе с лимфомоноцитозом, но без явного мононуклеозного синдрома, возможно смешение с острым доброкачественным инфекционным лимфоцитозом, с хронической лимфатической лейкемией, с острой гистиомоноцитарной лейкемией, с коклюшом, с туляремией, с агранулоцитозом;
д) в случае явного мононуклеозного синдрома, но с отрицательным HD-PBD, дифференциальный диагноз ставится с приобретенным токсоплазмозом — паразитарная болезнь взрослого, без ангины, с едва заметным инфекционным синдромом, с маловыраженной эозинофилией и позитивными специфическими серологическими тестами; с различными вирозами, как например, болезнь цитомегалических включений, определяемая при помощи CMV у подверженных политрансфузиями дебилитированных лиц, характеризующаяся триадой: лихорадка+гепатит+мононуклеозный синдром, при наличии вируса в моче и крови, как и наличии циркулирующих антител Ac-GMV; а также и от других вирозов, сопровождаемых маловыраженным мононуклеозным синдромом и негативным HD-PBD, в том числе: корь, вирусный гепатит, рикеттсиоз с R. sennetsi. е) в атипических клинических формах с висцеральными детерминациями дифференциальный диагноз следует ставить по отношению к таким болезням, как доброкачественный лимфоцитарный менингит или с пиококками, различные энцефалиты, полиомиэлит при неврологических формах; острый аппендицит, при брюшных формах; скарлатина, корь, денга, ветрянная оспа, краснуха, сывороточная болезнь, аллергические состояния к медикаментам или другим аллергенам, тромбопенические пурпуры в случае клинических форм с кожно-слизистыми проявлениями. Следует также иметь в виду, что инфекционный мононуклеоз в недавном прошлом, в случае возникновения другой болезни, может детерминировать наличие менее 20% мононуклеаров в периферической крови с амнестически позитивным HD-PBD, однако это не означает возврат инфекционного мононуклеоза, а появление другого заболевания, которое надо диагностицировать. — Также рекомендуем «Осложнения инфекционного мононуклеоза — течение, прогноз» Оглавление темы «Гематология»:
|
Источник
Инфекционный мононуклеоз (ИМ) (синонимы: болезнь Филатова, железистая лихорадка, моноцитарная ангина, болезнь Пфейфера) — болезнь, обусловленная вирусом Эпштейна-Барр, характеризуется лихорадкой, генерализованной лимфаденопатией, тонзиллитом, увеличением печени и селезенки, характерными изменениями гемограммы, в ряде случаев может принимать хроническое течение.
Источник инфекции — больной человек, в том числе и больные стертыми формами болезни.
Заболевание малоконтагиозно.
Передача инфекции и симптомы
Передача инфекции происходит воздушно-капельным путем, но чаще со слюной, возможна передача инфекции при переливаниях крови. Вирус выделяется во внешнюю среду в течение 18 мес. после первичной инфекции. Если взять смывы из ротоглотки у серопозитивных здоровых лиц, то у 15-25% также обнаруживается вирус (Воробьев А.И., 2003).
При отсутствии клинических проявлений вирусы выделяются во внешнюю среду периодически. Максимальная частота инфекционного мононуклеоза у девочек отмечается в возрасте 14-16 лет, у мальчиков — в 16-18 лет. Очень редко болеют лица старше 40 лет.
При попадании вируса Эпштейна-Барр со слюной воротами инфекции и местом его репликации служит ротоглотка. Продуктивную инфекцию поддерживают В-лимфоциты, которые являются единственными клетками, имеющими поверхностные рецепторы для вируса.
Во время острой фазы болезни специфические вирусные антигены обнаруживают в ядрах более 20% циркулирующих В-лимфоцитов (Воробьев А.И., 2003). После стихания инфекционного процесса вирусы можно обнаружить лишь в единичных В-лимфоцитах и эпителиальных клетках носоглотки (Воробьев А.И., 2003). Часть пораженных клеток погибает, высвобождающийся вирус инфицирует новые клетки. Нарушается как клеточный, так и гуморальный иммунитет. Это может способствовать суперинфекции и наслоению вторичной инфекции.
Вирус Эпштейна-Барр обладает способностью избирательно поражать лимфоидную и ретикулярную ткань, что выражается в генерализованной лимфаденопатии, увеличении печени и селезенки. Усиление митотической активности лимфоидной и ретикулярной ткани приводит к появлению в периферической крови атипичных мононуклеаров. Инфильтрация одноядерными элементами может наблюдаться в печени, селезенке и других органах. С гиперплазией ретикулярной ткани связаны гипергаммаглобулинемия, а также повышение титра гетерофильных антител, которые синтезируются атипичными мононуклеарами.
Иммунитет при инфекционном мононуклеозе стойкий, реинфекция приводит лишь к повышению титра антител. Клинически выраженных случаев повторных заболеваний не наблюдается. Невосприимчивость связана с антителами к вирусу Эпштейна-Барр. Инфекция имеет широкое распространение в виде бессимптомных и стертых форм, так как антитела к вирусу обнаруживаются у 50-80% взрослого населения.
Длительное персистирование вируса в организме обусловливает возможность формирования хронического мононуклеоза и реактивации инфекции при ослаблении иммунитета. В патогенезе инфекционного мононуклеоза играет роль наслоение вторичной инфекции (стафилококк, стрептококк), особенно у больных с некротическими изменениями в зеве.
Инкубационный период от 4 до 15 дней (чаще около недели). Заболевание, как правило, начинается остро. Ко 2-4-му дню болезни лихорадка и симптомы общей интоксикации достигают наивысшей выраженности. С первых дней появляются слабость, головная боль, миалгия и артралгия, несколько позже — боли в горле при глотании. Температура тела 38-40°С. Температурная кривая неправильного типа, иногда с тенденцией к волнообразности, длительность лихорадки 1-3 нед, реже дольше.
Тонзиллит появляется с первых дней болезни или появляется позднее на фоне лихорадки и других признаков болезни (с 5-7-го дня). Он может быть катаральным, лакунарным или язвенно-некротическим с образованием фибринозных пленок (напоминающих иногда дифтерийные). Некротические изменения в зеве выражены особенно сильно у больных с агранулоцитозом. Лимфаденопатия наблюдается почти у всех больных. Чаще поражаются углочелюстные и заднешейные лимфатические узлы, реже — подмышечные, паховые, кубитальные.
Поражаются не только периферические лимфатические узлы. У некоторых больных может наблюдаться довольно выраженная картина острого мезаденита. У 25% больных отмечается экзантема. Сроки появления и характер сыпи изменяются в широких пределах. Чаще она появляется на 3-5-й день болезни, может иметь макулопапулезный (кореподобный) характер, мелкопятнистый, розеолезный, папулезный, петехиальный.
Элементы сыпи держатся 1-3 дня и бесследно исчезают. Новых высыпаний обычно не бывает. Печень и селезенка увеличены у большинства больных. Гепатоспленомегалия появляется с 3-5-го дня болезни и держится до 3-4 нед и более. Особенно выражены изменения печени при желтушных формах инфекционного мононуклеоза. В этих случаях увеличивается содержание сывороточного билирубина и повышается активность аминотрансфераз, особенно АсАТ (Воробьев А.И., 2003). Очень часто даже при нормальном содержании билирубина повышается активность щелочной фосфатазы (Воробьев А.И., 2003).
В периферической крови отмечается лейкоцитоз (до 20×109/л, иногда больше). В первые дни болезни может наблюдаться нейтрофилез с палочкоядерным сдвигом. В дальнейшем в крови преобладают мононуклеары, имеющие широкую цитоплазму с несколько фиолетовым оттенком, с перинуклеарным просветлением. Форма клеток различная, от круглой до неправильной, свойственной моноцитам.
Ядра также одни круглые, другие полиморфные, моноцитоподобные. Структура ядер лишена грубой глыбчатости, свойственной зрелым лимфоцитам и моноцитам, приближается к гомогенной. И.А. Кассирский (1970) называл эти мононуклеары «вироцитами», подчеркивая вирусную причину их необычной формы. Ранее эти клетки часто называли «лимфомоноцитами», поскольку они действительно похожи и на те, и на другие одновременно.
Однако это название не точное, т.к. эти клетки не гибрид лимфоцита и моноцита, а лимфоциты. При инфекционном мононуклеозе в периферической крови увеличивается количество моноцитов, эозинофилов, иногда удается обнаружить плазматические клетки. СОЭ всегда увеличивается. Мононуклеарная реакция может сохраняться 3-6 мес и даже несколько лет. У реконвалесцентов после инфекционного мононуклеоза другое заболевание, например, острая дизентерия, грипп и др., может сопровождаться значительным увеличением числа одноядерных элементов.
В редких случаях ИМ, чаще у детей, могут принять за острый лейкоз. Это возможно лишь при анализе плохо приготовленных мазков крови: у детей нередко мононуклеары инфекционного мононуклеоза содержат нуклеолы. Но в правильно приготовленном мазке при мононуклеозе никогда нет обязательных для острого лейкоза бластных клеток. Картина костного мозга при инфекционном мононуклеозе не имеет диагностического значения: можно найти увеличение тех же клеток, что и в крови.
Попытка отвергнуть острый лейкоз с помощью костномозговой пункции может еще больше затруднить диагностику, так как костный мозг покажет «бластную метаплазию», если клетки ИМ уже ошибочно были расценены как «бласты». В костном мозге эти клетки могут быть еще моложе, чем в крови (Воробьев А.И., 2003; Гриншпун Л.Д., Пивник А.В. , 2012). Для диагностики инфекционного мононуклеоза достаточно изучения мазка периферической крови и проведения ряда специфических реакций.
Биопсия лимфатического узла не желательна, т.к. в гистологической картине будут изменения, свойственные иммунобластным лимфаденитам. В цитологическом и гистологическом препаратах лимфоузла наряду с иммунобластами, позволяющими заподозрить саркому или острый лейкоз, обязательно будут присутствовать зрелые лимфоциты и пролимфоциты. В сомнительных случаях всякая попытка лечить подозреваемый лейкоз преднизолоном или цитостатическими препаратами недопустима!
Правильный диагноз устанавливают при повторных исследованиях крови, в которой при инфекционном мононуклеозе происходит закономерная морфологическая эволюция: широкоплазменные клетки становятся узкоплазменными, хроматин ядер приобретает менее гомогенную структуру. При остром лейкозе бластоз в крови быстро нарастает. Во всех подобных случаях обязательно сохранение мазков до окончательного установления диагноза.
При инфекционном мононуклеозе осложнения возникают не очень часто, но могут быть очень тяжелыми. К гематологическим осложнениям относится аутоиммунная гемолитическая анемия, тромбоцитопения и гранулоцитопения. Многообразны неврологические осложнения: энцефалит, параличи черепных нервов, в том числе паралич Белла или паралич мимической мускулатуры, обусловленный поражением лицевого нерва, менингоэнцефалит, синдром Гийена-Барре, полиневрит, поперечный миелит, психоз. Может развиться гепатит, а также кардиологические осложнения (перикардит, миокардит). Со стороны органов дыхания иногда наблюдается интерстициальная пневмония и обструкция дыхательных путей.
Диагностика
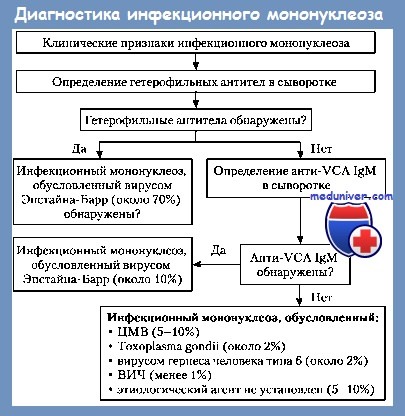
Диагностика ИМ основывается на ведущих клинических симптомах (лихорадка, лимфаденопатия, увеличение печени и селезенки, изменения периферической крови). Большое значение имеет гематологическое исследование. Характерны увеличение числа лимфоцитов (свыше 15% по сравнению с возрастной нормой) и появление атипичных мононуклеаров (свыше 10% всех лейкоцитов).
Для диагностики инфекционного мононуклеоза используются серологические реакции: определение антивирусных антител класса IgM и реакция агглютинации эритроцитов барана или лошади сывороткой больного, выявляющая гетерофильные антитела (т.е. антитела к «посторонним» антигенам) почти в 95% случаев инфекционного мононуклеоза и описанная в 1932 г. Paul, Bunnell.
Титр антител может сохранятся повышенным более года, что имеет большое значение в ретроспективной диагностике инфекционного мононуклеоза, когда морфологические изменения в крови потеряли характерные черты, а увеличение лимфатических узлов или селезенки остается. Высокий титр гетерофильных антител является следствием неспецифической стимуляции вирусом Эпштейна-Барр различных клонов антителпродуцирующих клеток. Дополнительным информативным тестом является идентификация в сыворотке крови вируса Эпштейна-Барр с помощью полимеразной цепной реакции (ПЦР).
Специальной терапии инфекционного мононуклеоза не требуется. Необходимы домашний (лучше постельный) режим в первые дни болезни. При тяжелой ангине, осложнившейся кокковой инфекцией, применяют антибиотики и бактерицидные растворы для полоскания. Назначать преднизолон необходимо лишь при развитии иммунных осложнений, при длительной гипертермии и тяжелой крапивнице.
В.В. Войцеховский, Т.В. Заболотских, С.С. Целуйко, Ю.С. Ландышев, А.А. Григоренко
Опубликовал Константин Моканов
Источник