Хронический кожно слизистый кандидоз фото
Симптомы хронический кожно-слизистый кандидоза
Симптомы у разных пациентов могут различаться и быть разной степени выраженности.
- Белесый налет на коже, слизистых оболочках полости рта или половых органов, ногтях, который часто сопровождается зудом и жжением.
- Белые творожистые выделения из половых путей, также обычно сопровождающиеся зудом и чувством жжения.
- Кариес (заболевание зубов, при котором разрушается зубная эмаль).
- Отек и гиперемия (покраснение) валиков ногтей (кожных складок, окружающих ногтевую пластину сзади и с боков) и отсутствие подногтевой кожицы.
- Симптомы со стороны желудочно-кишечного тракта: повышенное газообразование, диарея (частый жидкий стул), в кале может присутствовать примесь, напоминающая белые хлопья.
- Со стороны центральной нервной системы: повышенная возбудимость, головные боли, головокружения, обмороки, судороги.
- Повышенная утомляемость, слабость.
- Снижение массы тела.
- Повышение или понижение артериального давления.
- Снижение или потеря аппетита.
- Потемнение кожных покровов, напоминающее сильный загар.
- Гипогонадизм.
- Витилиго (белые пятна на коже).
- Очаговая алопеция.
- Нарушение остроты зрения вследствие воспалительных заболеваний глаз или помутнения хрусталика (прозрачной биологической линзы глаза): хрусталик входит в оптическую систему глаза, которая преломляет лучи света и способствует их фокусировке (схождению) на сетчатке (внутренней оболочке глаза). Сетчатка преобразует лучи света в нервные импульсы, благодаря им в головном мозге формируются изображения окружающих предметов.
Причины
Причиной кожно-слизизистого кандидоза являются генетические мутации (нарушения) в различных генах.
- При дефекте в гене AIRE развивается синдром APECED — autoimmune polyendocrinopathy-candidiasis-ectodermal dystrophy, в который входят аутоиммунная агрессия (иммунная система воспринимает клетки своего организма как чужеродные и начинает их атаковать) против различных внутренних органов и поражение кожи и слизистых оболочек ротовой полости, половых органов, желудочно-кишечного тракта и т.д. грибами рода Candida Albicans. Этот ген отвечает за иммунную регуляцию (взаимодействие клеток иммунной системы между собой и с другими клетками организма) и не дает иммунной системе проявлять аутоагрессию (нападать на клетки своего же организма). В результате мутаций происходит нарушение Тh-ответа (Т-хелперного ответа): Т-лимфоциты (один из видов клеток иммунной системы) производят разные вещества (интерлейкины), которые увеличивают количество нейтрофилов — других клеток иммунной системы, основная функция которых — защита организма от инфекций; при нарушении Тh-ответа нейтрофилы не активируются, функция защиты снижается, а аутоагрессия, наоборот, увеличивается.
- Аутосомно-доминантный тип наследования (при этом типе наследования один из родителей страдает ХКСК) хронического кожно-слизистого кандидоза возникает при дефекте в гене STAT1. Этот вариант отличается от предыдущего типа отсутствием у пациентов аутоиммунной патологии (нарушений) и является собственно хроническим кожно-слизистым кандидозом.
- Также при хроническом кожно-слизистом кандидозе наблюдаются мутации в гене LYP: это ген кодирует белок, который также участвует в Т-клеточном (с участием Т-лимфоцитов) иммунном ответе. При недостаточности этого белка аутоагрессия иммунной системы также усиливается.
- Другие формы хронического кожно-слизистого кандидоза: на сегодняшний день генетических мутаций, характерных для этих форм, не обнаружено, возможно, в дальнейшем они будут выявлены.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб: когда (как давно) у пациента появился белесый налет на коже и слизистых оболочках, участки выпадения на волосистой части кожи головы, кариес (заболевание, разрушающее зубную эмаль), врач может обнаружить отек и гиперемию (покраснение) валиков ногтей (кожных складок, окружающих ногтевую пластину сзади и с боков) и отсутствие подногтевой кожицы; также врач выявляет, сопровождаются ли эти высыпания зудом и чувством жжения; есть ли жалобы со стороны нервной системы: головные боли, обмороки, судороги; пациент может пожаловаться на выпадение волос, появление на коже белых пятен или, наоборот, потемнение кожного покрова, также пациента может беспокоить повышенная слабость, утомляемость или снижение зрения.
- Анализ анамнеза жизни: врач выявляет, есть ли у пациента близкие родственники, страдающие кожно-слизистым кандидозом; были ли у него подобные эпизоды заболевания в прошлом; не появились ли они впервые в детстве.
- Микроскопия мазка — исследование мазка с поверхности пораженного участка или отделяемого из пораженного органа (например, языка или пищевода) под микроскопом.
- Посев — при подозрении на наличие кожно-слизистого кандидоза производится забор с пораженного участка кожи или органа с помощью специального ватного тампона биологического материала и его нанесение на питательные среды (вещества, на которых микроорганизмы лучше всего растут, например, агар-агар): при наличии Candida Albicans ее выросшие колонии (скопления, напоминающие неправильные белесые пятна) будет видно.
- Общий анализ крови: может быть выявлена лимфопения — уменьшение количества лимфоцитов (клеток иммунной системы) — или анемия.
- Биохимический анализ крови: может выявляться снижение уровня кальция, калия и магния.
- Иммунный статус – для этого анализа берут кровь из вены: выявляют количество Т-лимфоцитов (клеток иммунной системы, принимающих активное участие в защите организма, в том числе от чужеродных агентов – вирусов, бактерий, грибов), их способность к пролиферации (клеточному делению).
- Гормональный статус – для этого анализа берут кровь из вены: можно увидеть изменение уровня гормонов паращитовидных желез (желез, участвующих в обмене кальция в организме) или надпочечников.
- Генотипирование – для этого анализа берут кровь из вены: определяют генетические мутации (нарушения) в генах STAT1, AIRE, LYP, Dectin-1, CARD, свойственные хроническому кожно-слизистому кандидозу.
- Проточная цитофлюорометрия – для этого анализа берут кровь из вены: определяют количество цитокинов (веществ, производимых иммунной системой, которые она использует для осуществления взаимодействия своих клеток).
- Осмотр офтальмологом – для определения степени поражения глаз и согласования дальнейшей тактики лечения.
- Консультации отоларинголога, гастроэнтеролога, дерматолога.
Лечение хронический кожно-слизистый кандидоза
- Антимикотики (противогрибковые средства).
- Гранулоцитарный колониестимулирующий фактор (Г-КСФ) – препарат, повышающий количество клеток иммунной системы, который вводится внутривенно (в виде инъекции).
- Внутривенные иммуноглобулины (специальные белки – защитники от чужеродных агентов – бактерий, вирусов, грибов) – в качестве заместительной иммунной терапии (эта терапия проводится при недостаточном количестве у пациента своих иммуноглобулинов, поэтому называется заместительной).
- Препараты кальция и магния – применяют с целью повышения их уровня в организме.
- Цитокиновая терапия — введение внутривенно цитокинов (веществ, производимых иммунной системой, которые она использует для осуществления своих клеток).
- Глюкокортикостероиды (синтетические аналоги гормонов коры надпочечников, уменьшающие аутоиммунную агрессию, при которой иммунная система принимает клетки своего организма за чужеродные и начинает атаковать их).
- Биологические агенты (моноклональные антитела — это белки-защитники, получаемые от колонии (скопления клеток) одной клетки-предшественника (вида клеток организма, которые могут дать начало разным по своему строению и функциям клеткам), поэтому они имеют направленное действие против того агента, против которого их вырастили) – назначаются с целью иммуносупрессии (подавления иммунной системы, чтобы она не нападала на клетки своего организма).
Осложнения и последствия
- Распространение кожно-слизистого кандидоза на значительную поверхность кожи или внутренние органы, что грозит поражением жизненно важных органов: почек, сердца, нервной системы.
- Поражение Candida Albicans жизненно важных органов: почек, оболочек головного и спинного мозга, сердца.
- Летальный исход (смерть) от диссеминированного кожно-слизистого кандидоза (кандидоза, поразившего многие органы и ткани).
- Развитие сахарного диабета 1 типа.
- Атрофия (полное нарушение питания) клеток желудочного тракта, невозможность выполнения ими своих функций по перевариванию пищи.
- Снижение веса вплоть до кахексии в результате атрофии клеток желудочно-кишечного тракта.
- Стриктура (сужение) пищевода.
- Рак (опухоль) пищевода.
- Бесплодие из-за недостаточности половых желез у мужчин.
- Тотальная алопеция (полное облысение) в возрасте до 30 лет.
- Рецидивирующие (повторяющиеся) воспалительные заболевания глаз: кератоконъюнктивит (воспаление роговицы и конъюнктивы (слизистой оболочки глаза)) и иридоциклит (воспаление радужной оболочки и цилиарного тела (мышцы, участвующей в процессе аккомодации – свойстве глаза одинаково хорошо видеть предметы, находящиеся от него на разном расстоянии) глазного яблока).
- Снижение или потеря зрения в результате рецидивирующих кератоконъюнктивитов и иридоциклитов.
Профилактика хронический кожно-слизистый кандидоза
Причиной возникновения хронического кожно-слизистого кандидоза является наличие генетических дефектов (нарушений), поэтому на сегодняшний день комплекс профилактических мероприятий не разработан.
Дополнительно
Грибы рода Candida Albicans обитают в организме практически всех людей и являются условно-патогенной флорой, то есть у человека с нормальной иммунной системой эти микроорганизмы не вызывают никаких внешних проявлений, а при снижении иммунитета они могут стать причиной различных заболеваний, в том числе хронического кожно-слизистого кандидоза. В зависимости от генетического дефекта клинические проявления (симптомы) хронического кожно-слизистого кандидоза могут сочетаться с аутоиммунными заболеваниями – состояниями, при которых иммунная система воспринимает клетки своего организма как чужеродные и начинает атаковать их.
Источник
Кандидозом называется системное инфекционное заболевание, при котором может поражаться не только кожа и слизистые оболочки, но и внутренние органы. Оно связано с инфицированием дрожжеподобными грибами из рода Кандид.
Инфекция является оппортунистической, т.е. для ее возникновения не достаточно только наличия грибков как причинного фактора, необходимо ослабление иммунных сил организма (общее или местное).
От заболевания «кандидоз» следует отличать обсемененность дрожжевыми грибами. Они (в отсутствие признаков воспаления) являются представителями нормальной флоры, обитающей на кожных покровах и слизистых.
Что такое кандидоз кожи?
признаки кандидоза кожи, фото 1
Кандидоз гладкой кожи и слизистых – это проявление нарушенного существования грибков и бактерий, обитающих в норме на этих органах.
Способствуют этому:
- кожные раны, ссадины, трещины;
- гормональные сдвиги;
- стрессовые состояния.
В таких условиях возрастает патогенность Кандид на фоне снижения защитной функции кожных покровов и слизистых. Происходит эндогенное заражение (самозаражение) грибами.
В результате они начинают вырабатывать токсические вещества, повреждающие органы и ткани. Это еще больше снижает сопротивляемость тканей – появляются вторичные дисбактериозы и бактериальные инфекции.
Поэтому появление гнойного налета на кандидозных высыпаниях должно расцениваться как запущенный процесс. Он является показанием для назначения антибиотиков, а они, в свою очередь, усугубляют грибковую инфекцию.
Предупредить этот порочный круг можно, если сразу же начать целенаправленное противогрибковое лечение.
Причины кандидоза кожи
Причины кандидоза кожи связаны с двумя основными факторами – наличие грибков, колонизирующих эпителий, и сниженная сопротивляемость организма.
Сегодня медиков особенно беспокоит роль второго фактора, ведь из-за него кандидоз кожи приобретает черты эпидемии. Этому предшествовали следующие обстоятельства:
- Необоснованное повсеместное увлечение препаратами антибиотикового ряда (их назначают даже тогда, когда нет показаний, зачастую этим грешат сами пациенты).
- Прием препаратов, угнетающих иммунную систему – цитостатики, кортикостероиды (они используются в лечении астмы, ревматоидного артрита, красной волчанки и т.д.), гормональные средства предохранения от беременности.
- Распространение лучевого метода лечения в современной медицине.
- Возрастание заболеваемости ВИЧ-инфекцией и туберкулезом.
- Рост численности трансплантированных органов, который предполагает пожизненный прием иммуносупрессантов.
- Сахарный диабет.
- Оперативные вмешательства на брюшной полости.
- Применение эндоваскулярных (внутрисосудистых) катетеров, зондов, интубирование трахеи.
- Использование гемодиализа для лечения почечной недостаточности.
- Дисбактериоз.
Возросшая вероятность получения массивной травмы.
В последнее время кандидоз кожи и слизистых стали рассматривать как опасную внутрибольничную инфекцию.
Согласно исследованиям, проведенным Центром контроля заболеваемости в Атланте, до 12% ослабленных пациентов в клиниках заболевают кандидозом, в т.ч. и висцеральными формами (с поражением внутренних органов).
В 40% случаев это становится причиной смертельного исхода. Однако имеются и недиагностированные случаи кандидоза, существенно повышающие приводимые показатели.
Их можно уменьшить, если вовремя предпринять необходимые меры профилактики:
- Мытье рук медицинским персоналом.
- Своевременное лечение кожных заболеваний медиков.
- Использование индивидуальных принадлежностей при уходе за пациентом.
- Выявление начальных признаков заболевания и т.д.
Симптомы кандидоза кожи, фото
Развитие болезни, фото 2
С учетом клинических проявлений кандидоз классифицируется на поверхностный и глубокий.
Первый делится на три вида:
- Кожный – это кандидоз кожи и ногтей.
- Орофарингеальный (кандидоз кожи лица и слизистой ротовой полости).
- Урогенитальный (кандидоз кожи половых органов и слизистой).
При глубоком кандидозе поражаются внутренние органы, грибы высеваются в крови. Это состояние очень тяжелое и в половине случаев заканчивается смертельным исходом. Источником генерализации являются кожные поражения.
Проявление кандидоза между пальцами, фото 3
Симптомы кандидоза кожи появляются на межпальцевых складках (обычно множественно – 3-4 складки), в паху и подмышками, в анальной области и на валике, окружающем ноготь.
Они характеризуются следующими проявлениями:
- Пузырьки небольшого диаметра.
- Эрозированные влажные поверхности темно-красного цвета. Их границы четкие, а контуры неровные, эпидермис по краям отслаивается.
- На здоровой коже появляются очаги «отсева» — очень маленькие эрозии с отслоением по краям в виде бахромки.
- Шелушащиеся пятна красного цвета.
Кожный кандидоз может сочетаться с поражением слизистой рта, имеющим специфические признаки:
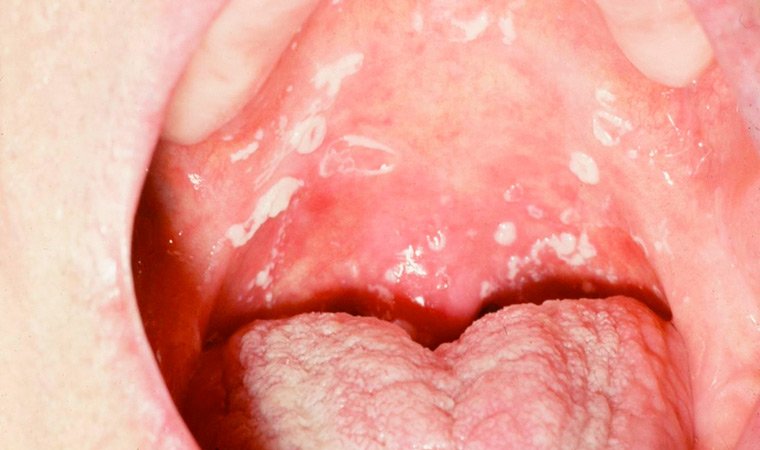
- Появление белых налетов (чаще всего на щеках, языке и задней глоточной стенке).
- Боль появляется, когда налет уплотняется (в начальных стадиях она отсутствует).
- Нарушается глотание.
- Распространение процесса на пищевод обуславливает загрудинную боль, напоминающую таковую при кардиологических проблемах.
Урогенитальный кандидоз кожи у женщин может протекать как кандидоносительство (симптоматика отсутствует, а микробиологически выявляется небольшое количество грибов) или как острая и хроническая инфекции. При острой форме клинические признаки сохраняются в течение 2 месяцев.
- покраснение кожи гениталий;
- ее отечность;
- характерные высыпания.
Хроническая форма урогенитального кандидоза существует более 2 месяцев.
Симптомы менее выражены, но более разнообразны:
- Выделения творожистого характера.
- Жгучая неинтенсивная боль.
- Зуд.
- Неприятный запах.
Белый налет, признак кандидоза ротовой полости, фото 4
Проявления симптомов усиливаются после полового акта, мочеиспускания и принятия душа. Хроническая форма часто сопровождается развитием осложнений – цистит и уретрит, а у мужчин еще эпидидимит (воспаляется придаток яичка) и простатит.
Подробнее: Особенности кандидоза у женщин
Диагностика
Диагностика поверхностных форм кандидозной инфекции не представляет сложностей. Первоначально она базируется на клинических данных.
На втором этапе для подтверждения диагноза производятся лабораторные анализы:
- Микроскопическое исследование соскобов.
- Полимеразная цепная реакция.
- Посевы на среды, обогащенные агаром.
Лечение кандидоза кожи и слизистых оболочек
Лечение кандидоза кожи Фликоназолом
Последние эпидемиологические данные говорят о том, что адекватная противогрибковая терапия назначается только 15-40% больных. Объясняется это поздними обращениями за помощью и самолечением.
Единственно верным решением является срочная консультация врача при появлении любых клинических признаков и симптомов, с подозрением на кандидоз кожи.
Правильное лечение базируется на ряде принципов:
- Ограниченное поступление углеводов с пищей (углеводы – это «пища» для грибов).
- Отказ от курения и злоупотребления спиртосодержащими напитками.
- Назначение противогрибковых препаратов, принимаемых внутрь.
- В тяжелых клинических случаях требуется проведение вакцинации, назначение антигистаминных препаратов и иммуностимуляторов.
В настоящее время существует 4 группы противогрибковых препаратов, применяющихся для лечения кандидоза кожи:
- Тиазолы – Флуконазол и Интраконазол.
- Полиены – Леворин и Нистатин.
- Имидазолы – Миконазол, Кетоконазол, Клотримазол.
- Прочие – Йод, Гризеофульвин и другие.
Эта классификация помогает правильно сориентироваться в выборе медикаментов. Если назначенное лекарство оказалось неэффективным, то его заменяют на препарат из другой фармакологической группы.
Современным, недорогим и эффективным средством номер 1 для лечения кандидоза является Флуконазол.
Он имеет ряд преимуществ:
- Высокая биодоступность, поэтому он оказывается эффективным при любой форме заболевания.
- Способность накапливаться в ороговевающих клетках кожи, которая предупреждает рецидив кандидоза.
- Хороший эффект таблетированных форм.
- Существование раствора для внутривенных инъекций, которые назначаются при тяжелом состоянии человека.
- Возможность применения ударной дозы в первый день лечения (токсическое воздействие на печень отсутствует).
- Минимальная частота побочных эффектов и отсутствие токсичности на организм.
- Достаточно однократного применения на протяжении суток.
- Флуконазол разрешен к применению у недоношенных детей.
Несмотря на все преимущества, имеются случаи терапевтической неэффективности Флуконазола. Они обусловлены резистентными видами грибов, которые являются возбудителями кандидоза в 20% случаев.
В этой ситуации лечение проводится Амфотерицином В.
Препарат является достаточно токсичным, поэтому на период его применения человек должен находиться в стационаре под наблюдением врача и динамическим лабораторным мониторингом.
Особо опасен Амфотерицин В для почек – при почечной патологии препарат противопоказан.
Профилактика кандидоза кожи
Основное направление в профилактике кандидоза – создание условий для нормального роста микрофлоры кожи и слизистых и предупреждение дисбактериоза.
Поэтому важными профилактическими мероприятиями являются:
- Регулярное употребление молочно-кислых продуктов (йогурт, кефир), предупреждающих дисбактериоз.
- Ограничение сладкого в питании.
- Соблюдение мер гигиены.
- Отказ от использования антибактериального мыла и геля (они нарушают нормальный микробный пейзаж кожи, приводя к суперинфекциям).
- Использование антибиотиков только по назначению врача и в течение того времени, которое рекомендовано (нельзя их самостоятельно отменять раньше срока).
Источник