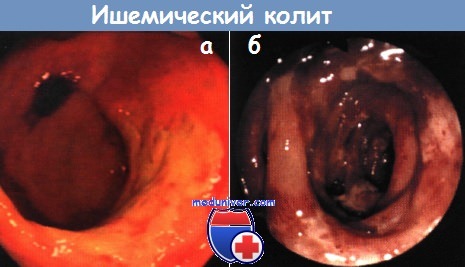
Ишемический колит при колоноскопии
Колоноскопия при ишемическом колите. Эндоскопическая картинаЗаболевания толстой кишки, связанные с нарушением свертывания крови, наблюдаются в основном у лиц пожилого возраста. Распространенность этих заболеваний изучена недостаточно, а имеющиеся данные о частоте их колеблются от 4,5 до 44 случаев на 100 000 населения в год. В первые четыре десятилетия жизни они практически не встречаются, в то время как у лиц старше 65 лет заболеваемость превышает 100 на 100 000 населения в год. Женщины болеют в два раза чаще мужчин. Спектр проявлений ишемического колита широк — от преходящей колонопатии с интрамуральными кровоизлияниями через преходящий и хронический колит (отчасти сопровождающийся образованием стриктур) до развития гангрены кишечника и фульминантного колита. В этиологии ишемических колитов играют роль не только окклюзирующие заболевания магистральных сосудов, но и поражение мелких сосудов в основном при неокклюзирующих заболеваниях. К ним относятся, прежде всего, кардиогенный, геморрагический и септический шок, а также поражение кишечника, связанное с лечением различными препаратами, например катехоламинами, сердечными гликозидами и диуретиками. Понятие «неокклюзирующий» означает отсутствие закупорки сосуда, питающего стенку кишки, однако в сосудах в этих случаях часто имеются изменения. Диапазон клинических проявлений в зависимости от степени ишемии широк — от бессимптомного течения до острой ишемии кишки, связанной с нарушением мезентериального кровообращения. При легких формах ишемии боли не характерны и чаще наблюдается диарея с наличием крови в стуле или без нее. При колоноскопии в начальной стадии заболевания часто выявляют резко выраженную гиперемию слизистой оболочки или ее синюшность и отек. Возможен также вариант течения с образованием язв с самого начала заболевания, который распознается по фактической «гибели» слизистой оболочки. Относительно типичным для ишемического поражения толстой кишки являются ровные язвы, занимающие большую площадь. При хроническом течении ишемического колита дно язв покрывается грануляционной тканью, и остаются лишь отдельные островки слизистой оболочки. Единственным заболеванием, с которым необходимо дифференцировать ишемический колит в таких случаях, остается колит, связанный с приемом НПВС (НПВС-колит), если поражение затрагивает правую половину толстой кишки. Поражение на протяжении от зоны ректосигмоидного перехода до правого изгиба ободочной кишки однозначно указывает на ишемический колит. При длительном течении ишемические изменения приводят к развитию стеноза толстой кишки, который следует дифференцировать от сужения просвета кишки опухолью.
— Также рекомендуем «Колоноскопия при болезни Бехчета, гранулематозе Вегенера. Эндоскопическая картина» Оглавление темы «Колоноскопия»:
|
Источник
Для ишемического колита характерно развитие ряда клинических симптомов, интенсивность которых колеблется в широких пределах. Основными симптомами ишемического колита являются:
Боли в животе наблюдается у 100% пациентов. Локализация болей зависит от локализации пораженного сосуда, кровоснабжающего определённый участок толстой кишки. Только у 1/3 больных боль локализуется в одной анатомической зоне, у 2/3 одновременно возникают боли в нескольких анатомических областях. Основная локализация болей – левая подвздошная область, левое подреберье, нижние отделы живота, реже в подложечной области или в области пупка. У 2/3 наблюдается иррадиация болей в различные области тела (на заднюю поверхность тела, межлопаточную, подлопаточную, поясничную область, шею, затылок, пояснично–крестцовую область).
По характеру боли могут быть: приступообразными, постоянными с периодическим приступообразным усилением и непроходящими.
В транзиторной стадии заболевания эквивалентом боли чаще всего является чувство тяжести в эпигастральной или другой области. С усилением циркуляторных расстройств появляются схваткообразные боли, при прогрессировании заболевания (стенозирующая форма) боли приобретают постоянный ноющий характер, нарастают постепенно по интенсивности.
Интенсивность болей варьирует в широких пределах. Как правило, постоянные боли носят тупой, ноющий характер, а усиление или возникновение приступов острых, интенсивных, режущих болей связано с воздействием провоцирующих факторов и зависит от степени нарушения кровоснабжения толстой кишки.
Факторы, провоцирующие появление болей в животе:
- Боль чаще появляется при физической или связанной с процессами пищеварения нагрузке (по аналогии с коронарной недостаточностью или перемежающейся хромотой), что связано с недостаточным притоком крови к органам пищеварения в период их максимальной нагрузки. Физические перегрузки, провоцирующие возникновение абдоминальных болей, могут быть следующими: поднятие тяжестей, длительный физический труд, особенно в наклонном положении, быстрая ходьба.
- Боли усиливаются или появляются обычно через 15–20 мин после еды, стихают через 1–2 часа, связаны с количеством принимаемой пищи, иногда с ее характером (у многих больных отмечается непереносимость холодной, острой или сладкой пищи, молока, клетчатки).
- Боли провоцирует длительная задержка стула.
- Беременность является фактором, провоцирующим появление болей в животе при ишемическом колите.
- У некоторых больных болевой синдром возникает ночью, что связано с перераспределением крови по сосудистым бассейнам в положении лежа.
Встречается у 50% больных ишемическим колитом. Возникает вследствие нарушения секреторной и абсорбционной функции толстой кишки и проявляется диспептическими явлениями.
Наблюдается метеоризм, отрыжка, рвота, чувство быстрой насыщаемости, неустойчивый стул (диарея, чередующаяся с запорами) или нарушение эвакуаторной функции толстой кишки с упорными запорами, нередко — урчание в кишечнике. При относительной компенсации мезентериального кровообращения преобладает дисфункция толстой кишки: метеоризм, аэроколия, запор, неустойчивый стул. При гемодинамически значимых стенозах нижней брыжеечной артерии развиваются упорные запоры, кишечные кровотечения, признаки частичной кишечной непроходимости, нередко присоединяется недостаточность сфинктеров заднего прохода, ослабление мышц мочевого пузыря.
Обострения ишемического колита могут сопровождаться нерезко выраженными признаками раздражения брюшины, рвотой, диареей.
Этот симптом особенно часто проявляется в поздней стадии заболевания. Похудание связано с сознательным отказом больного от приема пищи в связи со страхом перед возникновением болей в животе после еды (ситофобия), а также с нарушением секреторной и абсорбционной функции толстой кишки в результате ее ишемии.
У 92,3% пациентов снижена работоспособность, наблюдается общая слабость, быстрая утомляемость, возникающая к вечеру или сразу после болевого приступа. Нейровегетативные расстройства связаны с изменениями гемодинамики, сопровождают боли в животе. Могут быть головные боли, головокружения, обмороки, сердцебиения, повышенное потоотделение, плохая переносимость тепла, зябкость.
Источник
Содержание:
Колитом называют воспалительное заболевание слизистой оболочки толстого кишечника. Согласно статистике, у мужчин данное заболевание встречается значительно реже, чем у женщин. К колиту предрасположены люди, не употребляющие в пищу достаточное количество растительной клетчатки, а также те, у кого снижена общая резистентность организма. Колиту могут предшествовать воспалительные заболевания аноректальной зоны и дисбактериоз.
Классификация
Выделяют несколько классификаций колитов:
- по локализации (проктит, транверзит, тифлит, панколит, сигмоидит);
- по этимологии (инфекционный, язвенный, радиационный, лекарственный или токсический, ишемический);
- по течению (хронический и острый).
При остром колите большинство симптомов, характерных для данного заболевания выражены ярко. Колит протекает одновременно с гастритом и энтеритом. При хроническом симптомы острого колита угасают, происходят периодические обострения заболевания.
Причины появления колита
Та или иная разновидность колита может возникнуть по разным причинам. Наиболее распространенные из них:
- Использование антибиотиков при лечении. Некоторые антибиотики вступают во взаимодействие с находящимися в желудке естественными бактериями, участвующими в пищеварительном процессе. Естественный баланс бактерий может быть нарушен антибиотиками. Начинается быстрый рост некоторых штаммов, что ведет к воспалению слизистой оболочки кишечника.
- Наследственный фактор. Наследственность является одной из причин возникновения заболевания. Согласно исследованиям, родители многих пациентов, страдающих колитом, также имели данное заболевание.
- Стресс. Прямой связи между стрессом и возникновением колита учеными отмечено не было. Тем не менее, эмоциональные перегрузки могут стать косвенным фактором возникновения заболевания.
- Аутоиммунные причины. По мнению ученых, иммунная система некоторых людей действительно может влиять на развитие заболевания. Когда человек заболевает, защитные механизмы в его организме начинают бороться с бактериями. Однако у некоторых людей борьба иммунитета приводит к воспалению пищеварительной системы. В результате, организм борется сам с собой, разрушая собственные ткани. Колит может стать одним из последствий такой борьбы.
Общие симптомы колита
Некоторые симптомы будут характерны только для определенной разновидности колита. Однако есть и общие черты для всех видов заболевания:
- Обезвоживание. Страдающий обезвоживанием испытывает слабость и головокружения. Может появиться сухость во рту;
- Частые позывы к опорожнению кишечника;
- Лихорадка или озноб;
- Диарея. При многих видах колита в кале больного можно обнаружить кровь. Нередко диарея приводит к возникновению кровоточащего геморроя;
- Постоянные или периодические боли в животе;
- Вздутие.
Виды колита (по этимологии)
Инфекционный
В толстой кишке находится огромное количество бактерий, наличие которых не вызывает дискомфорта или каких-либо симптомов. Однако если в организм человека попадают болезнетворные бактерии, происходит инфицирование толстого и тонкого кишечника. Так возникает пищевое отравление. К наиболее распространенным болезнетворным бактериям относятся: кампилобактер, шигелла, сальмонелла и кишечная палочка. Эти бактерии зачастую приводят к обезвоживанию организма и вызывают диарею, сопровождаемую кровотечениями. Инфицирование кишечника может произойти и при проникновении в организм паразитов, например, лямблий, живущих в загрязненной воде.
Одна из разновидностей заболевания называется псевдомембранозный колит. Болезнь может возникнуть у пациентов, которые не так давно продолжительное время принимали антибиотики, изменяющие нормальную флору кишечника. Нарушение флоры приводит к активному росту бактерий клостридиум, вырабатывающих токсины, которые ведут к диарее.
Инфекционный колит может сопровождаться лихорадкой.
Радиационный
Возникает у человека, страдающего лучевой болезнью.
Ишемический
Атеросклероз приводит к сужению артерий, которые снабжают кровью толстую кишку. Когда приток крови становится недостаточным или ограниченным, кровеносные сосуды воспаляются. Это ведет к возникновению колита. Чтобы избавиться от заболевания, нужно установить причину нарушения кровообращения. Причиной могут быть грыжи, заворот кишок, инфекции, наличие сахарного диабета или избыток жировых отложений. Помимо этого, ишемический колит возникает в результате анемии, механических травм, обезвоживания и падения артериального давления. К симптомам данного вида заболевания относятся кровавый стул, сильная боль в области толстого кишечника и лихорадка.
Химический
Заболевание возникает в результате накапливания химических веществ в толстой кишке. Химический колит может быть вызван антибиотиками. Именно поэтому прием данной группы препаратов должен осуществляться под строгим контролем врача.
Микроскопический
Заболевание в основном встречается у пожилых женщин. Симптомом микроскопического колита является некровавый водянистый стул. Данную разновидность заболевания составляют:
- лимфоцитарный колит;
- коллагеновый колит.
Воспалительные заболевания кишечника
Существует 2 типа воспалительных заболеваний кишечника:
- Болезнь Крона. Может поразить любой участок пищеварительного тракта. При этом пораженные участки чередуются со здоровыми;
- Язвенный колит. Относится к аутоиммунным заболеваниям. Это означает, что иммунная система больного «атакует» толстый кишечник, что и приводит к воспалениям. Заболевание начинается в прямой кишке, затем может распространиться дальше.
Диагностика заболевания
Сбор анамнеза
В первую очередь, пациенту необходимо задать несколько вопросов относительно характера испытываемых им болей и их продолжительности. Симптомы колита могут быть похожи на симптомы многих других заболеваний, например, рака толстой кишки. Варианты возможных вопросов, задаваемых пациенту:
- Есть ли кровь в кале?
- Какие лекарства Вы принимаете в последнее время? Принимаете ли Вы антибиотики и как долго Вы их принимаете?
- Курите ли Вы?
- Как давно у Вас появились эти симптомы?
- Часто ли возникают позывы к дефекации?
Кроме этого, пациента можно подробно расспросить об имеющихся у него заболеваниях, об образе жизни, который он ведет. Особое внимание необходимо уделить наследственности (страдает ли колитом кто-либо из ближайших родственников). Можно также поинтересоваться, не было ли у пациента в последнее время каких-либо специфических диет. Врач должен осмотреть и пропальпировать живот на предмет наличия увеличений некоторых органов.
Рентгенография
Рентгенография – один из классических методов исследования состояния внутренних органов человека. Прежде, чем отправлять пациента на рентген, ему делают бариевую клизму.
Компьютерная томография
Компьютерная томография считается одним из наиболее современных методов исследования. С ее помощью можно более точно установить, каким именно видом колита страдает пациент.
Колоноскопия
К данному методу обследования прибегают обычно в тех случаях, когда у пациента в кале была обнаружена кровь. Во время проведения колоноскопии может быть также проведена и биопсия, позволяющая обнаружить микроскопический колит.
Анализы
Полный анализ крови дает возможность оценить общее состояние пациента, выявить количество белых кровяных и красных кровяных клеток, а также число тромбоцитов. По количеству красных кровяных клеток можно установить наличие или отсутствие кровотечения. Слишком большое количество белых клеток указывает на тот факт, что в настоящий момент организм переживает серьезный стресс, например, стресс, связанный с наличием инфекции в организме.
Лечение колита
Хирургическое
Хирургическое лечение распространяется не на все виды заболевания. Вмешательство хирурга может потребоваться при наличии болезни Крона, ишемическом и неспецифическом язвенном колите.
Терапевтическое
Помимо ликвидации воспаления и восстановления кровообращения в кишечнике, пациент нуждается в строгой диете, поскольку неправильное питание также может спровоцировать появление колита. Кроме того, острая и жирная пища, даже не будучи причиной возникновения заболевания, может раздражать слизистую кишечника, препятствуя лечению. Диета, необходимая больному, обычно включает употребление большого количества жидкости.
При лечении болезни Крона обычно используют противовоспалительные препараты. Если они оказываются недостаточно эффективными, врач назначает препараты, подавляющие иммунную систему. Если и эти лекарства не дают желаемый эффект, больному требуется хирургическое вмешательство, при котором удаляются пораженные ткани.
Инфекции, вызывающие диарею, лечатся антибиотиками. Но не следует забывать, что антибиотики также могут стать причиной появления колита. Некоторые бактериальные инфекции (сальмонелла) не требуют применения антибактериальной терапии, поскольку организм способен избавиться от бактерий самостоятельно. Для лечения ишемического колита используют внутренние вливания, необходимые для того, чтобы предотвратить обезвоживание и «успокоить» кишечник. Если эти процедуры не способствуют восстановлению нормального кровообращения в кишечнике, требуется хирургическое вмешательство. Во время операции удаляется та часть кишечника, в которой возникло кровотечение.
Возможна ли профилактика?
Предотвратить воспалительные заболевания кишечника на сегодняшний день очень трудно. Человек не может повлиять на наследственность или аутоиммунную реакцию своего организма. А принятия антибиотиков в некоторых случаях избежать невозможно. Наибольшему риску заболеть подвержены курильщики, люди, страдающие диабетом, а также имеющие высокий уровень холестерина в крови и высокое кровяное давление.
Инфекционный колит может стать изолированным событием в жизни человека. Лечение можно остановить, как только организм смог полностью очиститься от инфекции. Однако, если пациент имеет генетическую предрасположенность к колиту или страдает заболеванием, следствием которого может стать воспаление слизистой оболочки кишечника, пациенту необходим постоянный контроль. Регулярное посещение гастроэнтеролога и соблюдение предписаний специалиста помогут значительно снизить или полностью предотвратить количество вспышек болезни.
Источник