Эрозивно язвенный колит код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Неспецифический язвенный колит.
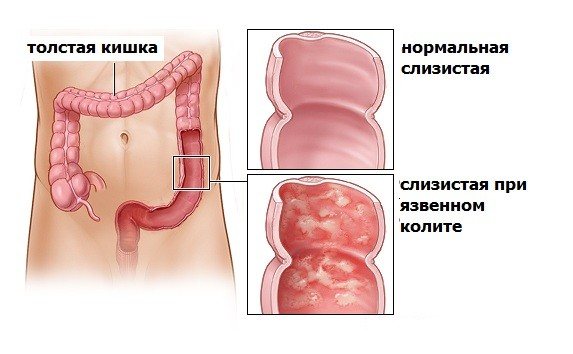
Неспецифический язвенный колит
Описание
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями. Обнаруживается у 35 — 100 человек на каждые 100000 жителей, то есть затрагивает менее 0,1 % популяции. В настоящее время, в англоязычной литературе, более верным термином считается «язвенный колит».
Симптомы
• Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
• «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
• боль в животе (чаще в левой половине).
• лихорадка (температура от 37 до 39 градусов в зависимости от тяжести заболевания).
• снижение аппетита.
• потеря веса (при длительном и тяжелом течении).
• водно-электролитные нарушения различной степени.
• общая слабость.
• боли в суставах.
Следует отметить, что некоторые из перечисленных симптомов могут отсутствовать или выражены минимально.
Неспецифический язвенный колит
Причины
Среди факторов, способствующих развитию неспецифического язвенного колита, следует в первую очередь назвать наследственную предрасположенность. У родственников больных риск его развития оказывается в 10 раз выше, чем у всего населения.
Если язвенным колитом страдают оба родителя, то риск его развития у ребенка к 20-летнему возрасту возрастает до 52%.
К факторам, препятствующим возникновению неспецифического язвенного колита, следует отнести курение. У курящих риск развития заболевания оказывается ниже, чем у некурящих или у лиц, прекративших курение. Убедительного объяснения защитного действия курения при язвенном колите пока не дано. Предполагается, что при курении снижается кровоток в слизистой оболочке прямой кишки, в результате чего уменьшается продукция агентов воспаления.
Лечение
В период слабого или умеренного обострения показано амбулаторное лечение. Диета при язвенном колите. С момента обострения назначается диета №4а. При стихании воспалительных процессов — диета 4б. В период ремиссии — диета 4в, затем обычная диета с исключением продуктов, плохо переносимых пациентом. В случае тяжелого обострения язвенного колита — назначение парэнтерального (через вену) и/или энтерального питания.
Медикаментозное лечение. Основные препараты для лечения язвенного колита — препараты 5-аминосалициловой кислоты. К ним относятся сульфасалазин и месалазин. Эти препараты обладают противовоспалительным действием и оказывают заживляющий эффект на воспаленную слизистую толстой кишки. Важно помнить, что сульфасалазин может вызывать большее количество побочных эффектов, чем месалазин, и нередко оказывается менее эффективен при лечении. Кроме того, препараты, содержащие месалазин как действующее вещество (салофальк, месакол, самезил, пентаса), оказывают эффект в разных отделах толстой кишки. Так, пентаса начинает действовать еще в двенадцатиперстной кишке, месакол — начиная с толстой кишки.
Гормоны — преднизолон, дексаметазон — назначаются при недостаточной эффективности препаратов 5-АСК или при тяжелой атаке язвенного колита. Обычно их комбинируют с сульфасалазином или месалазином. В случаях среднетяжелого и/или тяжелого заболевания преднизолон или его аналоги вводятся внутривенно в дозах от 180 до 240 мг в сутки и выше в зависимости от активности заболевания. Через 3-5-7 дней при наличии терапевтического эффекта гормоны назначаются перорально в таблетированной форме. Обычно стартовая дозировка составляет 40-60 мг в сутки в зависимости от активности заболевания и массы тела больного. В последующем доза преднизолона снижается по 5 мг в неделю. Гормональные препараты не заживляют слизистую толстой кишки, они лишь снижают активность обострения. Ремиссия (неактивное заболевание) не поддерживается при назначении гормонов на длительное время.
Биологические препараты — ремикейд, хумира — назначаются при гормонорезистентных формах заболевания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Язвенный колит (ЯК) — это хроническое заболевание толстой кишки, характеризуемое геморрагически-гнойным воспалением, главным образом слизистой оболочки и подслизистого слоя, кишечника с развитием местных и системных осложнений.
КОД ПО МКБ-10
К51. Язвенный колит.
К51.0. Язвенный (хронический) энтероколит.
К51.1. Язвенный (хронический) илеоколит.
К51.2. Язвенный (хронический) проктит.
К51.3. Язвенный (хронический) ректосигмоидит.
К51.4. Псевдополипоз ободочной кишки.
К51.5. Мукозный проктоколит.
К51.8. Другие язвенные колиты.
К51.9. Язвенный колит неуточнённый.
Эпидемиология
Распространённость ЯК составляет 40-117 пациентов на 100 000 жителей. Наибольшее число случаев в возрасте 20-40 лет. Второй пик заболеваемости отмечают в старшей возрастной группе — после 55 лет.
Классификация
Локализация и протяжённость ЯК:
- дистальный (в виде проктита или проктосигмоидита);
- левосторонний (поражение ободочной кишки до правого изгиба);
- тотальный (поражение всей ободочной кишки с вовлечением в патологический процесс, в ряде случаев, терминального отрезка подвздошной кишки).
Тяжесть клинического течения:
- лёгкое;
- средней тяжести;
- тяжёлое.
Форма (характер) течения:
- острая (первая атака);
- молниеносная (как правило, с летальным исходом);
- хроническая рецидивирующая (с повторяющимися обострениями, чаще сезонного характера);
- непрерывная (затянувшееся более 6 мес обострение при условии адекватного лечения).
Осложнения:
- токсический мегаколон;
- перфорация толстой кишки;
- массивное кишечное кровотечение.
Этиология
Существует три основные концепции возникновения ЯК:
- Непосредственное воздействие неустановленных экзогенных факторов окружающей среды; в качестве основной причины рассматривают инфекцию.
- Аутоиммунный механизм (на фоне генетической предрасположенности), при котором воздействие одного или нескольких «пусковых» факторов приводит к каскаду реакций, направленных против собственных антигенов. Аналогичная модель характерна и для других аутоиммунных заболеваний.
- Дисбаланс иммунной системы желудочно-кишечного тракта, на фоне которого воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретённых нарушений в механизмах регуляции иммунной системы.
Роль факторов питания при ЯК значительно меньше, чем при болезни Крона. По сравнению со здоровыми лицами рацион пациентов, страдающих ЯК, содержит меньше пищевых волокон и больше углеводов. В анамнезе больных чаще, чем в общей популяции, наблюдают случаи детских инфекционных заболеваний. Люди, перенёсшие аппендэктомию, имеют меньший риск заболеть ЯК, так же как лица, подвергаемые чрезмерным физическим нагрузкам.
Патогенез
В развитии воспаления при ЯК задействованы многочисленные механизмы тканевого и клеточного повреждения. Бактериальные и тканевые антигены вызывают стимуляцию Т- и В-лимфоцитов. При обострении ЯК обнаруживают дефицит иммуноглобулинов, что способствует проникновению микробов, компенсаторной стимуляции В-клеток с образованием IgM и IgG. Дефицит Т-супрессоров приводит к усилению аутоиммунной реакции. Среди медиаторов воспаления прежде всего следует назвать цитокины ИЛ-lp, IF-y, ИЛ-2, ИЛ-4, ИЛ-15, которые влияют на рост, движение, дифференциацию и эффекторные функции многочисленных клеточных типов, вовлечённых в патологический процесс при ЯК.
Важную роль в патогенезе ЯК отводят нарушению барьерной функции слизистой оболочки кишечника и её способности к восстановлению. Считают, что через дефекты слизистой оболочки в более глубокие ткани кишки могут проникать разнообразные пищевые и бактериальные агенты, которые затем запускают каскад воспалительных и иммунных реакций.
Патоморфология
ЯК поражает всю толстую кишку. Интенсивность воспаления в разных её сегментах может быть различной, изменённая слизистая оболочка постепенно переходит в нормальную без чёткой границы. Прямая кишка всегда вовлечена в патологический процесс, имеющий непрерывный характер. При тяжёлом хроническом течении ЯК кишка укорочена, просвет её сужен, отсутствуют гаустры. Мышечная оболочка обычно не вовлечена в воспалительный процесс. Стриктуры кишки для ЯК не характерны.
В острой стадии ЯК отмечают экссудативный отёк и полнокровие слизистой оболочки с утолщением и сглаженностью складок. По мере развития острого процесса или перехода его в хроническую стадию нарастает деструкция слизистой оболочки, возникают изъязвления, проникающие до подслизистого или, реже, до мышечного слоя.
Для хронического ЯК характерны псевдополипы (воспалительные полипы). Это островки слизистой оболочки, сохранившейся при её разрушении, или же конгломерат, образованный вследствие избыточной регенерации железистого эпителия.
Диагностика
Диагноз ЯК устанавливают на основании оценки клинической картины болезни, данных эндоскопического (ректороманоскопии и колоноскопии) и рентгенологического методов исследования.
Клиническое обследование
Для ЯК характерны симптомы кишечного дискомфорта — примесь крови в стуле, довольно быстро присоединяются боли в животе и тенезмы, а также общие проявления токсемии (лихорадка, снижение массы тела, тошнота, рвота, слабость и др.).
Интенсивность симптомов ЯК коррелирует с протяжённостью патологического процесса по кишке и тяжестью воспалительных изменений. Лёгкие атаки ЯК при тотальном поражении проявляются незначительным учащением стула и небольшой примесью крови в кале.
При обострении средней тяжести отмечают учащённый стул до 5-6 раз в сутки с постоянной примесью крови, схваткообразные боли в животе, субфебрильную температуру, быструю утомляемость. У ряда больных возникают внекишечные симптомы (артрит, узловатая эритема, увеит и др.). Среднетяжёлые атаки ЯК в большинстве случаев успешно поддаются консервативному лечению современными противовоспалительными средствами, в первую очередь глюкокортикоидами.
Для тяжёлого тотального поражения толстой кишки характерна профузная диарея с примесью значительного количества крови в каловых массах, иногда выделение крови сгустками; схваткообразные боли в животе перед актом дефекации; анемия; симптомы интоксикации (лихорадка, уменьшение массы тела, выраженная общая слабость). Особенно неблагоприятное течение наблюдают у больных с молниеносной формой ЯК. Возможно развитие осложнений, угрожающих жизни, — токсического мегаколона, перфорации толстой кишки и массивного кишечного кровотечения.
Осложнения
Кровотечение.
Потеря крови через прямую кишку при язвенном колите обычно не бывает угрожающей. Вместе с тем в некоторых случаях она принимает жизнеопасный характер, не поддаётся своевременной коррекции и вынуждает принимать решение об операции, не дожидаясь эффекта от проводимого консервативного лечения, включающего глюкокортикоиды, гемостатические средства, трансфузии препаратов крови, борьбу с гиповолемией. В этом случае важно объективно оценить количество крови, выделяемой больным с фекалиями, так как визуальная оценка не только самим пациентом, но и врачом обычно бывает неадекватна. Наиболее точным методом определения кровопотери служит радиоизотопное исследование, которое позволяет после предварительной метки аутоэритроцитов больного изотопом хрома или технеция ежедневно определять количество эритроцитов в каловых массах. При кровопотере 100 мл/сут и более показана срочная операция.
Токсическая дилатация толстой кишки — одно из самых опасных осложнений ЯК, развивающееся вследствие тяжёлого язвенно-некротического процесса в толстой кишке, возникает в результате прекращения перистальтических сокращений стенки толстой кишки и, как следствие, накопления в просвете кишечного содержимого. При этом расширение ободочной кишки или сегмента довольно быстро достигает критической величины (до 11-15 см).
Грозный симптом развития дилатации — внезапное урежение стула на фоне диареи, вздутие живота, а также болевой синдром и нарастание симптомов интоксикации. Простым и ценным диагностическим приёмом служит динамическое рентгенологическое исследование органов брюшной полости, при котором отмечают увеличение пневматоза и степени расширения ободочной кишки.
Перфорация толстой кишки обычно происходит на фоне нарастающей токсической дилатации или локальных некротических изменений стенки кишки при тяжёлом трансмуральном поражении. Важно иметь в виду, что на фоне интенсивного гормонального лечения, введения антибиотиков, спазмолитиков и анальгетиков у пациентов отсутствует классическая картина «острого живота», характерная для перфорации полого органа, поэтому своевременный диагноз поставить бывает очень сложно. Вновь помогает рентгенологическое исследование, когда отмечают появление свободного газа в брюшной полости. Следует помнить, что успех операции напрямую зависит от своевременности установления диагноза и давности развития перитонита.
Перфорация толстой кишки — наиболее частая причина смерти при молниеносной форме ЯК, особенно при развитии острой токсической дилатации. Вследствие обширного язвенно-некротического процесса стенка толстой кишки истончается, теряет свои барьерные функции и становится проницаемой для разнообразных токсических продуктов, находящихся в просвете кишки. Помимо растяжения кишечной стенки, решающую роль в возникновении перфорации играют нарушения микроциркуляции и пролиферация бактериальной флоры, особенно кишечной палочки с патогенными свойствами. В хронической стадии заболевания данное осложнение встречается редко и протекает в основном в форме периколитического абсцесса. Лечение перфорации только хирургическое.
Рак на фоне ЯК. В популяции больных с язвенным колитом рак толстой кишки встречается достоверно чаще, особенно при давности заболевания ЯК более 10 лет. Неблагоприятные особенности такого рака — злокачественные малодифференцированные формы, множественное и быстрое метастазирование, обширность поражения толстой кишки опухолью. При ЯК возможна так называемая тотальная форма рака толстой кишки, когда внутристеночный рост опухоли при гистологическом исследовании находят во всех отделах, в то время как визуально кишка может быть не изменена. Основным методом вторичной профилактики рака при ЯК служит ежегодная диспансеризация больных, особенно с тотальными формами и давностью заболевания более 10 лет, множественная биопсия слизистой оболочки даже при отсутствии визуальных изменений.
Риск развития рака толстой кишки при ЯК резко возрастает при длительности заболевания свыше 10 лет, особенно если колит возник в возрасте моложе 18 лет. Риск ещё выше при начале заболевания в детском возрасте (до 10 лет).
Системные осложнения ЯК иначе называют внекишечными проявлениями. У больных могут присутствовать поражения печени, слизистой оболочки полости рта, кожи, суставов. Точный генез внекишечных проявлений до конца не изучен. В их формировании участвуют чужеродные, в том числе токсические, агенты, поступающие в организм из просвета кишки, и иммунные механизмы. Узловатая эритема возникает не только как реакция на приём сульфасалазина (связана с сульфапиридином), её наблюдают у 2-4% пациентов и вне связи с приёмом препарата. Гангренозная пиодермия — достаточно редкое осложнение (1-2% пациентов). Эписклерит встречается у 5-8% больных с обострением ЯК; острая артропатия — у 10-15%. Артропатия проявляется асимметричным поражением крупных суставов. Анкилозирующий спондилит выявляют у 1-2% пациентов. Поражения печени возникает у 33,3% больных ЯК, проявляясь у большинства либо транзиторным повышением уровня трансаминаз в крови, либо гепатомегалией. Характерным серьёзным гепатобилиарным поражением служит первичный склерозирующий холангит, представляющий собой хроническое стенозирующее воспаление внутри- и внепечёночных жёлчных протоков. Он встречается приблизительно у 3% больных ЯК.
Инструментальные методы
Решающее значение имеет колоноскопия. По эндоскопической картине выделяют четыре степени активности воспаления в кишке:
- I степень (минимальная активность) — отёк слизистой оболочки, гиперемия, отсутствие сосудистого рисунка, лёгкая контактная кровоточивость, мелкоточечные геморрагии;
- II степень (умеренная активность) — отёк, гиперемия слизистой оболочки, зернистость, контактная кровоточивость, эрозии, сливные геморрагии, фибринозный налёт на стенках;
- III степень (выраженная активность) — появление множественных сливающихся эрозий и язв на фоне вышеописанных изменений в слизистой оболочке, в просвете кишки гной и кровь;
- IV степень (резко выраженная активность) — кроме перечисленных изменений, происходит формирование псевдополипов и кровоточащих грануляций.
В стадии ремиссии слизистая оболочка утолщена, сосудистый рисунок восстановлен, но не полностью, и несколько перестроен. Может сохраняться зернистость слизистой оболочки, утолщённые складки.
Рентгенологическое исследование заключается в проведении ирригоскопии и обзорной рентгеноскопии брюшной полости. Для активной стадии процесса ЯК при выполнении бариевой клизмы характерны следующие рентгенологические признаки: отсутствие гаустр, сглаженность контуров, изъязвления, отёк, зубчатость, двойной контур, псевдополипоз, перестройка по продольному типу складок слизистой оболочки, наличие свободной слизи. При длительно текущем ЯК из-за отёка может возникнуть утолщение слизистой и подслизистой оболочек. В результате увеличивается расстояние между задней стенкой прямой кишки и передней поверхностью крестца. После опорожнения толстой кишки от бариевой взвеси выявляют отсутствие гаустр, преимущественно продольные и грубые поперечные складки, язвы и воспалительные полипы.
Обзорная рентгенография брюшной полости имеет большое значение в диагностике тяжёлых осложнений ЯК, в частности острой токсической дилатации толстой кишки. При I степени дилатации увеличение диаметра кишки в её самом широком месте составляет 8-10 см, при II — 10-14 см и при III — свыше 14 см.
Дифференциальная диагностика
Необходима дифференциальная диагностика с большим числом заболеваний толстой кишки инфекционной и неинфекционной этиологии. Первая атака ЯК может протекать под маской острой дизентерии. Правильной диагностике помогают данные ректороманоскопии и бактериологического исследования.
Сальмонеллёз нередко симулирует картину ЯК, так как протекает с диареей и лихорадкой, но кровавая диарея появляется только на второй неделе болезни. Из других форм колита инфекционного генеза, требующих дифференциации от ЯК, следует отметить гонорейный проктит, псевдомембранозный энтероколит и вирусные заболевания.
Наиболее сложна дифференциальная диагностика между ЯК, болезнью Крона и ишемическим колитом.
Г.И. Воробьёв
Источник


