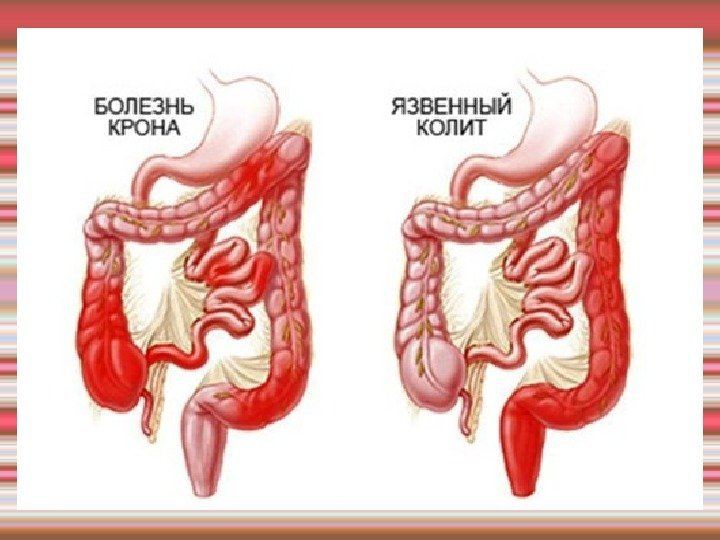
Как проверить язвенный колит

Язвенный колит: как правильно поставить диагноз и затем успешно лечить?
Заболеваемость язвенным колитом с каждым годом увеличивается и своевременная диагностика заболевания помогает снизить риск развития в дальнейшем тяжелых осложнений. Особенно важно отличить язвенный колит от других, не менее опасных, заболеваний кишечника, о которых мы поговорим чуть ниже.
Итак, каким же образом обнаруживают неспецифический язвенный колит и какими методами его затем излечивают?
Основные методы диагностики язвенного колита.
1.Самым основным методом диагностики являются, конечно же, жалобы пациента. Симптомы болезни мы уже достаточно подробно описали в предыдущем материале. Как мы уже говорили ранее, больные будут жаловаться на частый стул до 10-20 раз в сутки, а в тяжелом случае может быть и до 40 раз, примесь крови в стуле, а в тяжелом случае возможны кровотечения, тенезмы-частые болезненные позывы к дефекации, боли в животе, повышение температуры тела до 39 градусов, общую слабость, тошнота или рвота.
2.Осмотр пациента. В зависимости от степени тяжести заболевания, у больного может отмечаться сухость языка и кожи как признак обезвоживания, при пальпации (ощупывании) живота могут быть боли во всех отделах живота вплоть до перитонита — доскообразного напряжения живота как результат воспаления брюшины. Это может свидетельствовать о перфорации (образовании дыры) стенки толстого кишечника.
Но основным методом осмотра является пальцевое исследование прямой кишки. Таким образом можно обнаружить абсцессы (гнойники) в стенке прямой кишки, трещины, свищи, воспалительное уплотнение стенки прямой кишки или ее бугристость, а также сгустки слизи, гноя или крови.
3.Лабораторные методы диагностики.
— Общий анализ крови. Может помочь обнаружить воспалительный процесс. Для него характерно повышение уровня лейкоцитов в крови выше 9,0*109/л и повышение СОЭ, а при наличии кровотечения может отмечаться низкий уровень гемоглобина в зависимости от степени кровопотери.
— Анализ кала. Позволяет определить скрытую кровь в кале.
— Биохимический анализ крови. Диагностика увеличения С-реактивного белка, указывает на воспалительный процесс в организме, а также снижение уровня общего белка в крови. В 60% случаев находят антинейтрофильные цитоплазматические антитела — это антитела против нейтрофилов, которые их атакуют и приводят к развитию воспалительного процесса.
— Микробиологическое исследование. Берутся посевы со слизистой оболочки с целью исключения инфекционного процесса заболевания: исследуют наличие вирусов, патогенной флоры, хламидий и глистных инвазий.
4. Эндоскопическое исследование толстого кишечника (колоноскопия) с биопсией и гистологическим исследованием.
Окончательный диагноз «язвенный колит» можно определить только через колоноскопию с биопсией и гистологическим исследованием.
Биопсия и гистология (клеточное исследование) необходимо для того, чтобы поставить точный диагноз, поскольку язвенный имеет похожую эндоскопическую картину с болезнью Крона, инфекционным или медикаментозным колитом, псевдомембранозным колитом, ишемическим колитом и дивертикулитом.
При эндоскопии отмечается отек и покраснение (гиперемия) слизистой оболочки прямой и сигмовидной кишки или же остальных отделов толстого кишечника, утрачивается сосудистый рисунок, сглаживаются гаустры – выпячивания наподобие ребер в стенке прямой кишки, которые делают ее гофрированной.
Также обнаруживаются язвенные дефекты в слизистой оболочке различной величины в зависимости от степени поражения, которые обнаруживаются в основном при средней степени тяжести или тяжелом течении заболевания. Язвы могут быть различных размеров и дно их может быть покрыто гноем или фибрином, а также могут обнаруживаться участки кровотечения.
При язвенном колите средней степени тяжести язв может и не быть, но слизистая оболочка имеет рисунок на подобие мелкого зерна. Если же обнаруживают только одну язву, то это должно вызвать настороженность по поводу рака кишечника. Из язвенных дефектов берут кусочек ткани на биопсию и дальнейшее исследование, которые позволят точно поставить диагноз. Также с помощью эндоскопии можно определить протяженность и тяжесть заболевания.
5. Рентгенологическая диагностика.
Позволяет определить расширение толстого кишечника, угрожающее жизни пациента и называемое токсическим мегаколоном. Также часто обнаруживается избыточное скопление газа в поперечном отделе толстого кишечника, а при перфорации язвы обнаруживается свободный газ в брюшной полости.
При этом гаустры исчезают, рисунок неравномерный из-за образования язв. При длительном и тяжелом течении процесса просвет толстого кишечника сужается, стенки становятся жесткими-так называемый симптом “шланга”. В период обострения толстая кишка укорачивается вследствие воспалительного процесса.
6.Патоморфологическое исследование.
— при легком течении заболевания обнаруживается воспаление и отек слизистой оболочки,
— при средней степени тяжести наряду с воспалением присоединяется легкое кровотечение и образование язв,
— при тяжелом течении заболевания обнаруживают обширное образование язв, которые приводят к потере рельефа слизистой оболочки и ее сглаживанию. Через избыточный процесс регенерации образуются псевдополипы. Именно в эту фазе существует высокий риск образования токсического мегаколона, при котором обнаруживается чрезмерное вздутие живота и воспаление брюшины, из-за чего какая-либо инвазивная диагностика противопоказана.
Основные способы лечения неспецифического язвенного колита.
Лечение заболевания зависит в первую очередь от тяжести течения процесса. Оно может быть консервативным (с помощью медикаментов) или хирургическим. Пациенты, которым установили впервые диагноз язвенный колит, должны проходить лечение только в условиях стационара.
1.Медикаментозное лечение неспецифического язвенного колита.
Препараты, которые обычно при лечении язвенного колита применяются, обычно назначают в таблетках или ректально, а в тяжелых случаях препараты вводятся внутривенно.
При язвенном колите легкой и средней степени тяжести стартуют с назначения препаратов 5-аминосалициловой кислоты, которые являются базисом терапии. К ним относятся Месалазин и Сульфасалазин, которые обладают противовоспалительным и заживляющим действием.
Причем стартуют с назначения Месалазина, поскольку он обладает меньшими побочными эффектами и препараты с его содержанием могут действовать в различных отделах толстого кишечника. При непереносимости Месалазина назначают Сульфасалазин, который в своем составе содержит “балластное” вещество сульфапиридин, ответственное за частое возникновение побочных эффектов при применении Сульфасалазина.
Поэтому немецкие ученые разработали форму препарата Сульфасалазина под названием Салофальк, лишенную сульфапиридина. Предпочитают назначать препараты при легком или средней тяжести тяжелом процессе в таблетках в дозировке по 1г 3-4 раза в день. Как альтернативу можно применять препараты 5-аминосалициловой кислоты ректально в виде свечей (Салофальк, Пентас) или в виде ректальной пены (Салофальк), суточная доза составляет 1-4 г в день в зависимости от тяжести состояния.
При проктите лучше сразу назначать препараты в виде свечей или ректальной пены, поскольку они будут лучше оказывать местное противовоспалительное действие, чем таблетки. Лечение препаратами 5-аминосалициловой кислоты позволяет добиться ремиссии в 75-80% случаев.
В случае, если добиться ремиссии с помощью препаратов 5-аминосалициловой кислоты не удается, в схему лечения включают глюкокортикостероидные гормоны, которые обладают более выраженным противовоспалительным и заживляющим действием, но и имеют достаточный ряд побочных эффектов. Глюкокортикоиды назначают в следующих случаях:
-острый тяжелый язвенный колит или колит средней степени тяжести с развитием осложнений,
-левосторонний или тотальный язвенный колит средней и тяжелой степени тяжести,
-отсутствие эффекта от других методов медикаментозной терапии.
Гормональные препараты назначают внутрь в таблетках или в тяжелых случаях внутривенно.
Если заболевание ограничено прямой или сигмовидной кишкой, пена Будесонида или свечи Преднизолона (50мг) ректально 3-4 раза в сутки имеют преимущество по сравнению с другими кортикостероидами, поскольку оказывает прямое местное действие.
Если заболевание тяжелой степени тяжести или локализуется в других отделах толстого кишечника, тогда показано внутривенное введение преднизолона в дозе 120 мг/сутки за 3-4 раза в течение 5-7 дней с последующим переходом на таблетки, в виде таблеток при средней степени тяжести в дозе 1-2мг/кг массы тела, но не более 100 мг или же назначают ректальные клизмы с гидрокортизоном в дозе 60-125 мг/сутки на 50мл 0,9%NaCl с последующим разведением по мере стихания процесса на 200 мл 0,9%NaCl.
Бывают ситуации, когда лечение препаратами 5-аминосалициловой кислоты и глюкокортикостероидными гормонами не приносит должного эффекта, и тогда в схему лечения включают иммунодепресанты. Это препараты, подавляющие активность иммунной системы, поскольку основной причиной развития язвенного колита является патологическое образование антител против собственных клеток толстого кишечника.
Иммунодепрессанты блокируют образование антител, оказывая тем самым противовоспалительное и заживляющее действие. Их не назначают сразу, поскольку они имеют много побочных эффектов, в первую очередь допускают риск присоединения инфекции к воспалительному процессу за счет подавления иммунитета.
Препаратом выбора на первом этапе является 6-меркаптопурин и Азатиоприн в дозировке не более 150 мг в сутки. Эти препараты обладают длительным эффектом, хорошо подходят для лечения зависимости от гормонов и рассчитаны на длительный прием-не менее 3-х месяцев, по истечению которых только начинает появляться эффект. При непереносимости вышеназванных препаратов назначают Метотрексат в дозе 30/мг в неделю, эффект заметен через 3-4 недели, но он нестойкий и может развиться обострение заболевания в более легкой форме.
Еще один препарат из группы иммунодепрессантов Циклоспорин применяется для купирования острого приступа заболевания и обладает кратковременным эффектом, поэтому он рассчитан на последующий переход на пролонгированные формы иммунодепрессантов. Назначается из расчёта 4-6 мг на 1кг массы тела в течение 5-7 дней.
Выше мы перечислили препараты, которые составляют основу лечения. Но наряду с ними параллельно назначают ряд других препаратов:
-антибиотики с целью профилактики присоединения инфекции или же лечение инфекционного процесса при его присоединении к заболеванию,
-эубиотики и пробиотики, которые содержат живые микроорганизмы (лактобактерии и бифидобактерии), восстанавливающие кишечную микрофлору, поскольку при развитии язвенного колита микрофлора кишечника угнетена. К ним относятся Лактобактерин и Бифидобактерин, Мутафлор.
-при тяжелом течении заболевания показана инфузионная терапия в объеме не менее 2,5л и более в сутки на начальных этапах, поскольку у пациентов имеется выраженное обезвоживание, коррекция белковых расстройств с помощью препаратов 5-10-20% Альбумина в зависимости от степени белковых нарушений, коррекция аминокислотных расстройств с помощью внутривенного введения соответствующих растворов (например, Инфезол), стабилизация стенок сосудов с помощью метаболических препаратов.
-остановка и профилактика кровотечений хирургическим путем или с помощью свежезамороженной донорской плазмы и кровоостанавливающих препаратов (Этамзилат, Викасол) в зависимости от тяжести кровопотери, коррекция анемии с помощью одногрупной донорской эритроцитарной массы.
-витамины А, группы В, С, Д, К, которые также способствуют восстановлению микрофлоры кишечника и обладают способностью к иммунокоррекции.
-иммуномодуляторы природного или синтетического происхождения, которые регулируют работу иммунной системы (Тималин, Тактивин).
2.Хирургическое лечение язвенного колита.
В тяжелых случаях при развитии токсического мегаколона, рецидивирующего или профузного кровотечения, острой кишечной непроходимости, развитии перитонита больным показано хирургическое лечение: проводят полное удаление толстого кишечника или его части с образованием соответствующих анастомозов или выводят стому на брюшную стенку. Объем операции зависит от степени поражения и тяжести заболевания.
3.Экстракорпоральные методы детоксикации.
Их применяют с осторожностью и только при отсутствии кровотечения, анемии и иммунодефицита. Хорошим эффектом обладает плазмаферез (удаляет из крови антитела против клеток слизистой оболочки толстого кишечника), который улучшает выздоровление и способен дать стойкую ремиссию, также больным может применяться гемосорбция на углевых сорбентах, ультрафиолетовое облучение крови.
Язвенный колит – заболевание достаточно серьезное и самолечением заниматься никогда не стоит, поскольку это может привести к тяжелым последствиям. Если Вы почувствовали себя плохо, обратитесь к врачу, которые Вас обследует и назначит соответствующее лечение.
В отдельной статье мы рассмотрим диету при язвенном колите и осложнения, возникающие при этом заболевании.
Не занимайтесь самолечением и будьте здоровы!
Вконтакте
Google+
Одноклассники
Источник
Язвенным колитом кишечника чаще болеют горожане, проживающие в развитых странах. Для заболевания характерен северный градиент (южане страдают им реже). Считается, что оно дебютирует либо в молодом (до 30 лет), либо в пожилом (старше 60) возрасте, хотя им могут заболеть люди на протяжении всей своей жизни.
Язвенным колитом называют пожизненную болезнь, которая поражает слизистую исключительно толстой кишки и проявляется ее деструктивно-язвенным воспалением разной интенсивности. Оно всегда поражает прямую кишку, постепенно непрерывно распространяясь или сразу захватывая остальные части толстой кишки. Также это заболевание называют неспецифическим язвенным колитом (НЯК).
Симптомы язвенного колита
Язвенный колит может поражать разные отделы толстой кишки.
Проявления язвенного колита и их выраженность очень различаются. У одних пациентов много лет сохраняется вполне приличное самочувствие, а недуг манифестирует лишь примесью крови в стуле. Такие больные нередко связывают этот симптом с геморроем, избегают полноценного обследования и увлекаются самолечением по интернету или народной медициной. Другие же с самого начала язвенного колита госпитализируются с многократными кровавыми поносами, недержанием кала, высоченной температурой, болями в животе, сильным сердцебиением и общей слабостью.
Наиболее специфичными симптомами язвенного колита являются:
- кровь в каловых массах (присутствует у более 90 % пациентов, ее количество колеблется от едва различимых следов на использованной салфетке или туалетной бумаге до кровавого месива, в котором с трудом различается сам стул);
- слизь и гной в кале;
- поносы (характерны для 65 % больных, необильные, от 1 до 20 раз и даже более за сутки);
- запоры (встречаются у 20 % пациентов, зачастую свидетельствуют о воспалительном поражении нижних частей толстой кишки: прямой и/или сигмовидной);
- ложные позывы на опорожнение кишечника (вместо кала из кишки выходят кровь с гноем и слизью – «ректальный плевок»);
- ночная дефекация (пациенты просыпаются из-за неудержимой потребности опорожнить кишку);
- каловое недержание;
- вздутие живота;
- болевые ощущения (присущи лишь половине пациентов, чаще умеренные, связанные с кишечным опорожнением, локализующиеся в левой части живота);
- признаки интоксикации (при тяжелом и распространенном воспалении появляются лихорадка, рвота, учащенное сердцебиение, похудение, обезвоживание, потеря аппетита и др.).
В 10 % случаев помимо упомянутых кишечных и общих симптомов возникают внекишечные проявления:
- суставные поражения;
- разные высыпания на коже и слизистых (например, во рту);
- глазные расстройства;
- поражения печени и желчных протоков;
- тромбообразование и др.
Они могут предшествовать кишечным расстройствам. Выраженность внекишечных проявлений иногда зависит от активности воспалительного поражения кишки, а в ряде случаев совершенно с ней не связана.
Причины
Несмотря на активное изучение и всевозможные научные исследования, точное происхождение и причины язвенного колита кишечника пока неизвестно. Высказываются предположения, что его могут провоцировать:
- некая неустановленная инфекция (но язвенный колит не заразен);
- несбалансированное питание (фастфуд, рацион с нехваткой клетчатки и др.);
- генетические мутации;
- лекарственные средства (негормональные противовоспалительные препараты, контрацептивы и др.);
- стрессы;
- сдвиги кишечной микрофлоры.
В итоге у таких пациентов иммунная система вместо чужеродных микробов и вирусов начинает разрушать клетки собственной кишечной слизистой, приводя к формированию язв.
Считается, что от заболевания защищают:
- удаление аппендикса (но не просто так, а по поводу развившегося острого аппендицита);
- курение (но если некурящий пациент с язвенным колитом начинает дымить, то это лишь усугубит имеющиеся проблемы).
Диагностика
Колоноскопия — основной метод обследования пациента с подозрением на язвенный колит
Некоторые пациенты с подозреваемым язвенным колитом страшатся инструментального обследования кишечника, поэтому избегают посещения доктора, спорят с ним или пренебрегают рекомендованными диагностическими процедурами. Но современная лечебная тактика полностью строится на протяженности и активности воспалительного процесса в кишке. Дефицит необходимой информации может сказаться на успешности лечения. Многие процедуры не так уж мучительны, а «страшную колоноскопию» в приличных клиниках зачастую осуществляют под наркозом (точнее? в медикаментозном сне).
Необходимое комплексное обследование таких больных может включать:
Инструментальные методики
- фиброилеоколоноскопию – основной метод обследования (эндоскопический осмотр небольшого самого нижнего участка тонкой кишки и абсолютно всей толстой кишки, исследование уточняет протяженность и выраженность язвенного колита, наличие сужений, полипов и псевдополипов, предоставляет возможность забора материала для морфологической оценки);
- морфологический (гистологический) анализ (выявляет присущие язвенному колиту микроскопические признаки, исключает предраковые и раковые изменения);
- ирригоскопия (рентгенологический осмотр с контрастированием устанавливает воспалительные изменения толстой кишки, исключает сужения, новообразования, но не заменяет собой эндоскопическую процедуру);
- гидроМРТ кишечника (процедура уточняет состояние толстой кишки и окружающих ее тканей, исключает вовлечение в процесс тонкой кишки, наличие свищей и инфильтратов);
- УЗИ (обнаруживает косвенные признаки болезни – расширение кишки, утолщение ее стенок)
Лабораторные методы
- гемограмма (в тяжелых ситуациях выявляет ускорение СОЭ, подъем тромбоцитов и лейкоцитов, падение гемоглобина);
- C-реактивный белок крови (его подъем коррелирует в активностью болезни);
- копрограмма (в кале находят скрытую и явную кровь, наличие эритроцитов, лейкоцитов);
- оценка аутоантител (в 70 % случаев при язвенном колите находят перинуклеарные цитоплазматические антинейтрофильные антитела или pANCA);
- бактериологические посевы (исключение дизентерии, псевдотуберкулеза и других инфекций);
- молекулярно-генетические исследования (ПЦР) для исключения вирусного и паразитарного поражения;
- фекальный кальпротектин (этот параметр оценивают в кале, он отражает наличие воспаления в кишечнике, используется для исключения рецидива язвенного колита или невоспалительных кишечных болезней).
Объем нужного обследования может определить лишь доктор.
К какому врачу обратиться
Лечением неспецифического язвенного колита занимается врач-гастроэнтеролог. Диагностика проводится с помощью квалифицированного эндоскописта. В лечении важна диета, поэтому рекомендуется обратиться к диетологу и составить рацион согласно его советам. При необходимости лечение проводится с помощью хирурга.
25 декабря 2018153 просмотра107 дочитываний3 мин 30 секунд153 просмотра. Уникальные посетители страницы.107 дочитываний, 70%. Пользователи, дочитавшие до конца.3 мин 30 секунд. Среднее время дочитывания публикации.
Чем опасен «обычный» атрофический гастрит
Хронический гастрит с атрофией слизистой желудка становится все более частым диагнозом. При этом пациенты, у которых он обнаруживается, относятся к своему новому заболеванию неоднозначно. Некоторые «отмахиваются» от него, считая, что гастрит есть практически у всех наших взрослых современников, а поэтому и не стоит им особо заниматься. Другие же, почерпнув поверхностную информацию из доступных источников, впадают в ужас и думают, что теперь рак для них неотвратим. Иногда в этом виновны доктора, не разъяснившие своим больным суть недуга, его тяжесть, необходимость лечения и возможные последствия. Попробуем хотя бы частично восполнить данный пробел.
У здорового человека в слизистой выстилке желудка находятся железы, образующие основные компоненты желудочного сока. Ими являются соляная кислота и ферменты, которые расщепляют белки любой съеденной человеком пищи. В случае развития атрофического гастритаклетки этих желез замещаются рубцовой (фиброзной) тканью и/или клетками, схожими с кишечными.
Причины атрофии
Чтобы выбрать оптимальную лечебную стратегию, важно понимать причины болезни.
Атрофия в слизистой желудка может оказаться результатом:
- наличия микробов Helicobacter pylori;
- иммунных поломок (аутоиммунного процесса);
- пагубного влияния факторов окружающей среды (курение, диета с недостатком антиоксидантов, алкоголь, соль, нитриты, нитраты пищи и др.).
У отдельных пациентов могут присутствовать сразу несколько причин.
Виды атрофии
Оценивая атрофию, доктора отмечают, что она отличается по местонахождению, подразделяясь на:
- атрофию слизистой дна и/или тела желудка (фундальную);
- атрофию слизистой антрального (выходного) отдела желудка;
- распространенную (мультифокальную) атрофию (поражается слизистая оболочка сразу несколько частей или даже всего желудка).
Кроме того, выделяют различные степени тяжести атрофического процесса. По последней классификации, активно рекомендуемой международными экспертами, их четыре. Причем степень тяжести и площадь распространения атрофии никак не связаны с субъективными ощущениями пациента и выраженностью его жалоб. Так, при атрофии 1-й степени (при которой риск появления рака в желудке совсем отсутствует) больной может страдать от болей и тошноты. А при атрофических изменениях, соответствующих 4-й степени, и высоком риске возможного развития онкологического процесса пациент отмечает великолепное самочувствие.
Последствия атрофии
Существует угроза перерождения атрофии в раковую опухоль.
Большинство пациентов думает, что при атрофии желудочной слизистой нарушается переваривание основных компонентов пищи и возникает «несварение». Действительно, в случае тяжелого и распространенного атрофического процесса (особенно при фундальной атрофии) такое возможно. Однако атрофический гастрит таит и гораздо более серьезные последствия.
Международные врачебные сообщества единодушно признали, что крохотные бактерии Helicobacter pylori оказались наиболее доказанным фактором, повышающим риск образования раковых опухолей желудка. Процесс их формирования проходит не один этап. Сначала эти микробы провоцируют неатрофический гастрит. Затем он становится атрофическим. В дальнейшем в желудочной слизистой появляются клетки, которые похожи на клетки тонкой или толстой кишки (доктора называют такую трансформацию кишечной метаплазией). Постепенно кишечная метаплазия преобразуется в дисплазию. И финальным же стадией этого последовательного процесса является рак желудка.
Конечно же, далеко не у всех больных с атрофическим гастритом разовьются все перечисленные этапы. На процесс влияют и генетические особенности конкретного пациента, и состояние его иммунитета, и вид микробов Helicobacter pylori (они различаются по способности вызывать рак), и факторы среды, и образ жизни. Все эти факторы определяют:
- наличие и тяжесть атрофии (и кишечной метаплазии);
- влияние на выработку желудочного сока;
- степень риска образования рака.
Но у больных, инфицированных этими злосчастными микробами и имеющих тяжелый атрофический гастрит, вероятность появления рака в желудке в 5 раз больше, чем у пациентов с Helicobacter pylori, но без атрофического гастрита и в 14 раз выше, чем у счастливчиков, незараженных этими бактериями и не имеющих атрофию желудочной слизистой.
Если же атрофия имеет аутоиммунное происхождение, то увеличивается не только риск рака (в 2-4 раза), но и гормонально-активных карциноидных опухолей желудка.
Варианты течения
В ходе многолетних наблюдений исследователями было установлено, что при атрофическом гастрите возможны разные варианты, включающие:
- обратное развитие атрофии (это происходит только в теле желудка);
- стабилизацию атрофии (в особенности при легкой степени процесса);
- прогрессирование атрофии (чаще при умеренной и тяжелой атрофии, без лечения, у пожилых).
Безусловно, что при последний из них является наиболее неблагоприятным. Обратное же развитие атрофии или ее стабилизация возможны при своевременном и адекватном лечении.
Ученые, занимающиеся канцеропревенцией (предотвращением рака), приводят убедительные доказательства того, что эрадикация (полное уничтожение) микроорганизмов Helicobacter pylori снижает риск формирования рака желудка. Конечно, эффективность лечения существенно выше до развития предраковых изменений (то есть на этапе неатрофического гастрита). Но и в случае атрофии устранение Helicobacter pylori может замедлить ее прогрессирование или даже привести к обратному развитию. Особенно хорошие результаты наблюдаются при лечении молодых больных. По данным японских гастроэнтерологов у пациентов младше 30 лет эффект канцеропревенции достигает почти 100%, у больных же старше 70 лет этот показатель понижается до 41% у мужчин и до 71% у женщин.
В лечении же аутоиммунного гастрита, к сожалению, пока нет таких обнадеживающих результатов. Более того, пока для врачей даже не разработаны рекомендации международного уровня (с учетом всех правил и принципов доказательной медицины).
Таким образом, атрофический гастрит хоть и считается предраковым заболеванием, но он ни в коем случае не является «смертным приговором» и вовсе необязательно закончится раком желудка.
Злокачественное перерождение желудочной слизистой представляет собой сложный, постепенный и многоступенчатый процесс, на который влияет множество разных факторов. Но появление атрофии должно быть сигналом к своевременному и грамотному лечению под руководством специалиста.
К какому врачу обратиться
Заболевания желудка, в том числе и атрофический гастрит, лечит гастроэнтеролог. На начальном этапе поможет и терапевт, и семейный врач. По мере прогрессирования болезни обязательно нужно будет пройти ФГДС, то есть необходимо будет обратиться к опытному врачу-эндоскописту. В некоторых случаях для интерпретации полученных изменений больного осматривает онколог. Для более тщательного лечения нужно посетить диетолога, а также физиотерапевта, и узнать о допустимых методах лечения болезни в домашних условиях.
Подготовлено по материалам статьи: https://myfamilydoctor.ru/yazvennyj-kolit-kishechnika-simptomy-prichiny-lechenie/
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Источник