Какая вероятность заболеть корью
Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Корь — одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой».
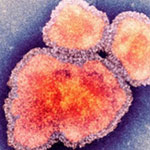
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.
Вероятность заболеть
Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость.
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску.
Симптомы и характер протекания заболевания
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 (редко до 17 дней) дней после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Осложнения после перенесенного заболевания
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью.
В 30% случаев корь приводит к осложнениям. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (воспалительные изменения вследствие коревой инфекции, приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию, отит, первичная коревая, вторичная бактериальная пневмония.
Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, сама беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
Смертность
По оценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Эффективность вакцинации
По оценкам ВОЗ, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори. В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75% — с 544 200 случаев смерти в 2000 году до 114 900 случаев в 2014 году, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
Вакцины
Вакцина против кори впервые была создана в 1966 году. Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата.
Подробнее о вакцинах
Последние эпидемии
- В 2011-2012 гг. ситуация по кори ухудшилась в 20 субъектах РФ, в основном, за счет завозных случаев. Это связано с неблагополучием в Европейском регионе, откуда прибывал основной поток инфицированных. Так, в 2011 г. в Европе зафиксировано более 30 000 случаев кори, только во Франции — 15 000 с 714 случаями пневмонии, 16 — энцефалита и 6 —летального исхода. Показатель заболеваемости корью в РФ составил в 2011 г. 4,4, в 2012 г. — 14,9 на 1 млн (2123 случая в 2012 г.); болели чаще всего непривитые: из 1779 случаев кори с известным прививочным статусом не получили ни одной дозы вакцины 1290 человек (73%), из них 465 детей в возрасте 1-4 лет.
- Вспышки кори в странах Европы и США происходят также, в основном, из-за низкого охвата вакцинацией, в т. ч. под влиянием антипрививочного лобби. В Англии снижение охвата вакцинацией до 80% из-за боязни аутизма привело к возникновению более 1000 случаев кори. В США, где статус элиминации кори был достигнут в 2002 г., в 2011 г. зафиксировано 17 вспышек заболевания. 65% заболевших не имели прививки против кори: как правило, по «философским» и религиозным мотивам.
- За лето 2013 года в Нидерландах было выявлено 1226 случаев кори, при этом 82 заболевшим понадобилась госпитализация. В 14% случаев корь осложнилась другими заболеваниями, в том числе энцефалитом и пневмонией. Вспышка возникла в одной из протестантских школ, а затем распространилась по всей стране.
Исторические сведения и интересные факты
Заболевание известно на протяжении двух тысячелетий. Первое описание болезни сделал арабский врач Разес. В XVII веке — англичанин Сиденгам и француз Мортон, однако только в XVIII веке корь выделили как самостоятельное заболевание. Впервые вирус был выделен в 1967 году, а в 1969 году удалось доказать, что именно корь является причиной склерозирующего панэнцефалита. В 1919 году впервые была произведена сыворотка для лечения кори.
Источник
В информационное пространство вернулось, казалось бы, почти забытое заболевание – корь. Болезнь считали побежденной, ее массовое распространение ранее происходило только в откровенно неблагополучных странах. Но корь вернулась, причем не только в Россию или на Украину. Вспышки кори фиксируют и в таких благополучных странах Старого Света, как Франция, Италия, Португалия.
В 2018 году в 66 регионах РФ зафиксировали 2538 случаев кори. Для сравнения – в 2017 году всего 54 случая. И в 2019 году ситуация продолжает ухудшаться. Больше половины среди заболевших – дети. Сегодня мы расскажем об этой опасной болезни, и как можно от нее уберечься. Информация в статье носит ознакомительный характер, любые действия, касательно профилактики и лечения, согласовывайте с лечащим врачом.
Основные факты
Корь – болезнь человека, животные ею не болеют. Сколько существует человечество, столько существует и корь. До изобретения антибиотиков от кори умирал каждый сотый заболевший ребенок. Благодаря антибиотикам смертность снизилась в 10 раз. И дело в не в том, что антибиотик лечит. Вирусные инфекции антибиотикам неподвластны, однако корь нередко вызывает бактериальные осложнения, ликвидировать которые и помогают антибиотики.
До 1980 года, до широкого распространения вакцинации, на планете Земля зафиксировали 2,6 млн смертей от кори. Корь – крайне заразная болезнь вирусного происхождения. Несмотря на наличие безопасной и эффективной вакцины, корь все еще является одной из основных причин детской смертности. В частности, в 2013 году от кори умерло 145 тысяч человек, большинство из которых – дети до пяти лет. Дело в том, что корь широко распространена в ряде стран Африки и Азии. Речь идет в первую очередь о государствах с низкими доходами населения и слабо развитой системой здравоохранения. Вспышки кори нередко приводят к возникновению эпидемий, которые приводят к многочисленным смертельным исходам. У людей, переболевших корью, вырабатывается пожизненный на нее иммунитет.
Передача инфекции
Одна из опасностей кори – ее высочайшая контагиозность. У человека, ранее не болевшего корью, при контакте с больным вероятность заразиться близка к 100%. Корь передается воздушно-капельным путем, вирус с высокой летучестью способен распространяться на большие расстояния. Например, можно заразиться даже в 200 метрах от больного. Если ребенок с корью пришел в школу — все ее ученики и сотрудники в контакте с корью, если в подъезде заболел человек корью, все жители подъезда в контакте с корью.
В воздухе или на инфицированных поверхностях вирус живет до двух часов. Заболевший передает вирус в период, который начинается за четыре дня до появления у него сыпи, и заканчивается четырьмя днями после ее появления. Проникает вирус через дыхательные пути и слизистые оболочки глаз.
Признаки и симптомы
Первые признаки болезни появляются только через 10-12 дней с начала воздействия вируса. Появляется высокая температура, которая держится стабильно высокой в течение четырех-семи дней. Температура может сопровождаться слезотечением, покраснением глаз, кашлем и насморком. На внутренних поверхностях щек могут появиться белые пятна. В период с седьмого по 18-й день с начала воздействия вируса на лице и шее больного появляется розовая сыпь, постепенно распространяясь по всему телу. Сыпь держится пять-шесть дней, после чего исчезает.
Осложнения
Чаще всего смертельные случаи «от кори» вызваны осложнениями болезни. Тяжелее всего болезнь проходит у детей до пяти лет и взрослых старше 20 лет. Слепота, энцефалит, отек головного мозга, тяжелая диарея, пневмония. Это далеко не полный список возможных тяжелых осложнений. Все дело в том, что корь вызывает снижение иммунитета, на фоне чего и возникают дополнительные бактериальные инфекции. Вирус у детей резко снижает содержание в организме витаминов А и С. Их употребление во время болезни обязательно, и желательно в те моменты, когда кто-то в окружении ребенка заболел (в подъезде, в детском саду)
Корь и беременные
У беременных женщин, подхвативших корь, повышается риск развития тяжелых осложнений. Беременность в таком случае может прерваться самопроизвольным абортом, также повышается риск преждевременных родов. Вирус кори проникает через плаценту, и ребенок обычно рождается с характерной сыпью на коже и на слизистой рта.
Все на вакцинацию!
Как отмечает Минздрав РФ, более 90% заболевших корью в 2018 году россиян не имели прививок от заболевания. Большинство из них заразились вирусом за границей. Только с 2000 по 2013 год, по оценкам ВОЗ, вакцинация предотвратила в мире 15,6 млн смертей от кори.
Ключевой аспект профилактики болезни — противокоревая вакцинация детей в сочетании с кампаниями массовой иммунизации. Противокоревая вакцина безопасна, она используется уже около полувека. Она эффективна и недорога. Нередко вакцину от кори объединяют с вакцинами против краснухи и свинки. По сути, вакцинация – это искусственное заражение очень ослабленным вирусом. В худшем случае вакцина вызывает незначительные реакции в виде повышения температуры и появления необильной сыпи. Реакции ребенок переносит легко. И главное — при этом ребенок абсолютно не заразен и может посещать детские коллективы.
Как отмечает педиатр Евгений Комаровский, «половинчатая» вакцинация даже хуже, чем полное ее отсутствие. Если в стране не привит никто, то вирусом заражаются преимущественно дети. Цена этому, как мы писали выше – один умерший ребенок из тысячи. Если же привита только половина населения, то дети начинают встречаться с вирусом реже, а болеть начинают взрослые, которые переносят болезнь намного тяжелей. И смертельных исходов становится еще больше. Выход из ситуации один – обязательная вакцинация всех.
«Общество должно принять решение: прививаемся или нет. Вот оптимальный результат: должно быть привито не менее 90% людей. Идеально — 95-98% всех жителей. Тогда вирусу просто невозможно циркулировать — негде, все невосприимчивы к кори. И тогда болезнь исчезает», – подчеркивает Евгений Комаровский.
Противники вакцинации
Противники вакцинации напоминают мракобесов. Некоторые родители, в силу своих религиозных, моральных и других принципов отказываются от вакцинации. На самом деле, это страшно. Практика тотальной иммунизации увеличила продолжительность жизни человечества на 20 лет. Сейчас же намечается обратный тренд. Трудно понять с логической точки зрения причины людей, отказывающихся от вакцинации. Но понятно одно, своей упертостью они ставят под смертельную угрозу не только себя и своих детей, но и всех нас. Пример Украины, где из-за недоверия населения органам здравоохранения корью в 2018 году заболели 54 тысячи (!) человек, это наглядно доказывает.
И появляющиеся вспышки кори, возвращение болезни связано именно с тем, что люди массово отказываются от вакцинации, ссылаясь на пугающие статьи СМИ, «факты» в которых не подтверждены ни наукой, ни медиками. К сожалению, Минздрав России пока отказывается от жесткой и принудительной вакцинации, надеясь на сознательность граждан. А некоторые граждане не понимают, что даже исключение из правила, например, один проблемный случай вакцинации на 10 млн случаев, это не сравнимо с десятками и сотнями тысяч жертв эпидемии. Что может быть дороже одной человеческой жизни, спросите вы. Ответ прост – 10, 100 или 1000 человеческих жизней.
Запомните раз и навсегда:
- Это не миф. Корь уже вернулась. И мы назвали виновников этого;
- Болезнь вызовет эпидемию при низком охвате населения вакцинацией;
- Корь – одна из основных причин детской смертности;
- Вакцинироваться можно в любом возрасте. Правильнее всего в детстве. Если вы взрослый, и не знаете, привиты вы или нет, можете вакцинироваться. Особенно, если вы из группы риска. Речь идет об учителях, медиках, работниках детсадов.
- Корь не лечится в домашних условиях.
- Привитые граждане не становятся источниками инфекции.
Оцените нашу статью и ПОДПИШИТЕСЬ НА КАНАЛ!
Фото: из открытых источников
Источник
Сергей Нетёсов,
член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета
«Коммерсантъ Наука» №13, апрель 2019

Корь, еще недавно почти забытая детская болезнь, снова на слуху, и не где-то в отсталых странах, а в самой что ни на есть Европе. И это не какая-то новая, невиданная корь, а обычная, старая, давно известная врачам: инфекционное острое вирусное заболевание с контагиозностью (заразностью), приближающейся к 100%, что больше и чем у гриппа, и чем у оспы, грозящее больному целым букетом осложнений. Если коротко, то главная причина ее возвращения — беспрецедентный рост активности идейных противников вакцинации во всем мире.
Обычно корью болеют невакцинированные дети в возрасте от двух до пяти лет; значительно реже — взрослые, не переболевшие корью в детском возрасте или невакцинированные. После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека без патологии иммунной системы сомнительно, хотя и такие случаи описаны. В странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-вспышек (5–15 человек).
Но в 2017 году из публикаций министерств здравоохранения европейских стран стало известно, что в Европе наблюдается эпидемический подъем заболеваемости корью. Случаи заболевания были выявлены в 14 европейских странах, а общее число пораженных составило более 40 тыс. человек.
20 августа 2018 года Всемирная организация здравоохранения (ВОЗ) сообщила о рекордной заболеваемости в Европейском регионе: инфицированных за первые шесть месяцев 2018 года — более 41 тыс. человек, 37 случаев с летальным исходом. Это самый высокий показатель заболеваемости с 2010 года. В Греции, Грузии, Италии, России, Сербии, Франции и на Украине было зафиксировано более 30 тыс. случаев инфекции.
А за весь 2018 год в Европе, согласно данным ВОЗ, было зарегистрировано около 83 тыс. случаев кори. Из них более 54 тыс. случаев — на Украине, 16 со смертельным исходом. По сравнению с 2017 годом в 2018-м число случаев кори в Греции возросло в два раза, во Франции — в шесть раз.
В России заболеваемость корью в 2018 году составила 1,7 случая на 100 тыс. человек, то есть всего немногим больше 2,5 тыс. случаев (для сравнения: в довакцинальную эру, до 1970 года, заболеваемость составляла более 130 человек на 100 тыс. населения, или до 300 тыс. случаев кори в год).
В 2019 году ситуация в некоторых странах, к сожалению, только ухудшилась. На Украине с начала 2019 года до 5 марта уже зафиксировано 21 355 заболеваний корью, что приближается к половине общего числа случаев за 2018 год, восемь человек умерли. И это несмотря на начавшуюся массовую вакцинацию! Соседняя Белоруссия запросила противокоревую вакцину из России, получила 100 тыс. доз и уже начала так называемую догоняющую вакцинацию, для того чтобы привить ранее непривитых людей.

![]()
Эксперты ВОЗ отмечают, что причиной эпидемии кори стало резкое снижение уровня вакцинации, особенно в маргинальных группах населения Европы. Численность этих групп действительно заметно возросла в ЕС — с наплывом беженцев с Ближнего Востока, Африки и Азии, но существует еще одно важное обстоятельство, которое, к сожалению, набирает силу. Это предубеждение против вакцинации как таковой у вполне благополучных и даже образованных граждан стран, которые принято называть цивилизованными.
Кто виноват
Такое предубеждение против вакцин родилось не на пустом месте и подпитывается как бюрократическим подходом органов здравоохранения к поголовной вакцинации населения (с использованием, по всей вероятности, просроченных или неправильно хранившихся вакцин), так и псевдонаучными трудами и лекциями антивакцинаторов.
Иметь собственное мнение, отличное от общепринятого, — обычное в науке дело. Она, собственно, таким путем и развивается. Плохо, когда это мнение не подтверждено исследованиями, еще хуже, когда исследования фальсифицированы, и совсем плохо, когда выводы из таких «исследований» попадают в фокус интересов всего общества.
Обычно в первых двух случаях проблема решается самим научным сообществом и крайне редко выходит за его пределы, но в третьем случае, особенно когда речь идет о науках о жизни и здоровье, флер «научности» псевдооткрытия может сыграть очень злую шутку.
Так было и с корью.
«Бесчестно и безответственно»
В 1998 году теперь уже бывший английский врач Эндрю Дж. Уэйкфилд написал статью, которая была опубликована во всемирно известном научном медицинском журнале The Lancet. В этой полностью опровергнутой сейчас публикации он утверждал, что имеется взаимосвязь между вакцинацией вакциной «корь — паротит — краснуха» и явлением аутизма и болезни воспаленного кишечника.
Более десяти лет его сенсационные результаты проверяли сотни исследователей в десятках стран. Его результаты не смогла воспроизвести ни одна лаборатория. И 28 января 2010 года комиссия Главного британского медицинского совета подтвердила, что более 30 пунктов обвинения в его адрес, включая 4 обвинения в нечестности и 12 обвинений в том, что он использовал в своих целях умственно неполноценных детей, справедливы, а его выводы — неверны.
Комиссия заключила, что доктор Уэйкфилд вел себя «бесчестно и безответственно», действуя против интересов пациентов. Он навсегда лишен медицинской лицензии. Журнал The Lancet на основании этого решения исключил его статью из своих списков и указал, что почти все ее элементы фальсифицированы. Дополнительное расследование показало, что Уэйкфилд участвовал в разработке новой вакцины против кори, а фальсифицированная статья имела целью дискредитацию имевшейся вакцины.
Но только этим дело противников вакцин не ограничилось. Причины аутизма начали искать в других компонентах вакцин. Ниже рассмотрены другие идеи антивакцинаторов.
Мертиолят и аутизм
Соединения солей ртути в микрограммовых количествах как исключительно эффективные антигрибковые и антибактериальные препараты столетиями применяются для дезинфекции и консервации биологически активных жидкостей. Добавляются они в очень малых количествах и в некоторые мультидозовые вакцины. Многочисленные научные публикации, в том числе последних лет, доказали, что в таких количествах соединения ртути безвредны и полностью выводятся из организма за три-четыре недели без всяких последствий. Никаких связей с применением этих вакцин и аутизмом, а также другими симптомами и заболеваниями не найдено.
Соединения ртути не так уж редки и в обычной жизни. Во-первых, в некоторых реках России и других стран встречаются соли ртути. Для нее определена предельно допустимая концентрация, которая в части горных рек превышена из-за чисто природных причин. В небольших количествах (до 0,2 мг/кг) соли ртути содержатся в следующих продуктах: рыба (особенно в скумбрии, тунце и меч-рыбе), другие морепродукты, орехи, какао-бобы и даже шоколад. И ведь никто себе не отказывает в этих продуктах! В дозе вакцины содержится всего-то от 8 до 50 мкг мертиолята, или 0,05 мг соли ртути максимум, то есть столько же, сколько в 250 г рыбы. Вывод: все дело в количестве и в конкретном соединении ртути; некоторые из них действительно опасны, а другие в применяемых количествах безвредны.
Окись алюминия и аутизм
Много подозрений было на возможную связь с разными болезнями вводимой с инактивированными вакцинными препаратами в качестве усилителя иммунитета окиси алюминия (Al2O3) или его малорастворимых солей. Поиски этих возможных вредных воздействий ведутся до сих пор. Кое-что нашли, но — у работников алюминиевых заводов: раздражение глаз или небольшие негативные последствия в случае нарушений техники безопасности на производстве (отсутствие респираторов или защитных очков). Также зафиксирована корреляция между частотой неврологических заболеваний в Папуа — Новой Гвинее и явным избытком солей алюминия в питьевой воде в этой стране, но речь там идет о весьма значительных концентрациях этих солей.
Алюминий — самый распространенный металл и третий по распространенности химический элемент в земной коре после кислорода и кремния, а его соли — важный компонент глин и вообще почв. После дополнительных исследований токсичности соединений алюминия ни одна страна мира не отменила использование окиси или фосфата алюминия в вакцинах.
Концентрации солей алюминия в водоемах России колеблются от 0,001 до 10 мг/л. В России норматив их содержания в воде хозяйственно-питьевого использования составляет 0,2 мг/л. А в одной дозе вакцины АКДС окиси алюминия содержится не более 50 мкг, или 0,05 мг. То есть в стакане питьевой воды его может быть столько же, сколько в дозе вакцины!
По некоторым биологическим исследованиям, поступление алюминия в организм человека было сочтено фактором в развитии болезни Альцгеймера, но эти исследования были позже раскритикованы и вывод о связи одного с другим опровергнут.
За мир без вакцин
Это удивительно, но тенденция отказываться от прививок развивается везде: и в США (где к концу марта случаев кори стало больше, чем за весь прошлый год), и в европейских странах, и на Украине, и в России. Люди верят слухам, пересказам каких-то сумасбродных случаев, разоблаченному фальсификатору Эндрю Уэйкфилду, израильскому гомеопату Александру Котоку и не верят всемирно известным ученым. Просто какая-то вакханалия безграмотности и нежелания изучать возникающие вопросы во всей их полноте!
Вот последняя новость из США: в номере журнала Science от 8 марта 2019 года опубликована заметка о заседании 27 февраля Комитета советников по практикам иммунизации США (ACIP USA), где приняли участие 15 экспертов и 165 интересующихся граждан, из которых впервые 80 мест забронировали противники вакцин. Их обилие, правда, не добавило аргументов в дискуссию, и процент вакцинированных в США по-прежнему один из самых высоких в мире. А рост сомнений граждан американские специалисты связывают с неуверенной позицией Дональда Трампа, президента США: он обещал создать специальную группу ученых по дополнительной проверке вакцин, но так ее и не создал. Между тем в тех же США стихийно идет формирование групп 15–18-летних подростков в социальных сетях, объединяющих их в стремлении вакцинироваться, несмотря на отрицательные позиции их родителей.
Из-за резкого роста заболеваний в Италии принят жесткий закон, запрещающий принимать в детские государственные учреждения не привитых против основных заболеваний детей. В Германии принят аналогичный закон. По этому же пути идут еще несколько европейских стран.
Разработка, проверка и внедрение вакцин в практику — величайшее достижение человечества. ВОЗ в ежегодных докладах оценивает вакцины как изобретение, которое в наибольшей степени увеличило продолжительность и качество жизни людей. Побочные реакции у вакцин есть, но они в тысячи и десятки тысяч раз меньше, чем у заболеваний, от которых они защищают. Они предотвращают десятки тысяч смертей и миллионы осложнений. Отказ от них — огромный риск, а принимать во внимание ничем не подтвержденные и по большей части выдуманные рассказы противников вакцинации — ошибка, которая может стоить жизни, в том числе детской.
Источник

