Камни в почках и остеопороз
Актуальность. Существует множество факторов риска развития и рецидива мочекаменной болезни (МКБ), в частности остеопороз. Остеопороз чаще встречается у больных с камнями почек в анамнезе. Увеличение выделения кальция почками – один из важных факторов возникновения и рецидива МКБ. У пациентов с МКБ ниже минеральная плотность костной ткани (МПКТ) и выше риск остеопороза с возникновением переломов.
Цель исследования: уточнение факторов риска остеопороза и их связи с экскрецией кальция при МКБ.
Материал и методы. С осени 2016 г. 44 больных МКБ прошли анкетирование с целью выявления факторов риска остеопороза. 30 пациентам выполнена двухфотонная рентгеновская денситометрия для измерения плотности костной ткани. У всех пациентов определялась суточная экскреция кальция.
Результаты. По результатам анкетирования, факторы риска остеопороза МКБ имели 20 (45,5%) пациентов без значимых различий по частоте распределения у мужчин и женщин (р = 0,2). Более чем один фактор риска остеопороза достоверно чаще отмечался у мужчин (р = 0,0382). Сниженная МПКТ значимо чаще выявлялась у пациентов с МКБ в возрасте 45 лет и старше (р = 0,0091). С возрастом у пациентов с МКБ увеличивается суточная экскреция кальция. Это характерно как для пациентов, не имеющих факторов риска остеопороза (р = 0,004), так и для пациентов с факторами риска остеопороза (р = 0,0123).
Выводы. У больных МКБ вне зависимости от пола обнаруживаются факторы риска остеопороза, при этом у мужчин имеют место несколько факторов. Наличие факторов риска остеопороза, выявленных анкетированием, подтверждается данными денситометрии поясничного отдела позвоночника и бедренной кости. Возраст – главный фактор гиперкальциурии для популяции в целом и для больных МКБ и/или остеопорозом.
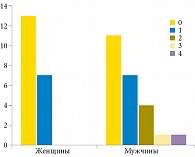
Рис. 1. Факторы риска остеопороза у мужчин и женщин с МКБ (n = 44)
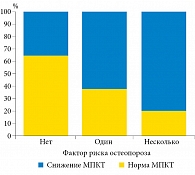
Рис. 2. Зависимость МПКТ от числа факторов риска остеопороза (n = 30)
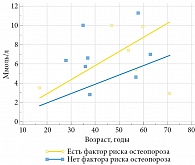
Рис. 3. Суточная экскреция кальция у больных МКБ разного возраста и факторы риска остеопороза (n = 14)
Актуальность
Метафилактика мочекаменной болезни (МКБ) основана на этиопатогенезе и факторах риска камнеобразования. Ее основная цель – снизить частоту рецидива и связанных с МКБ осложнений. В настоящее время разработаны методы комплексного обследования пациентов, а также обоснованные и эффективные методы поведенческой и лекарственной терапии рецидива камнеобразования [1, 2]. Многочисленные метаболические нарушения при МКБ требуют применения различных методов лечения [3].
К факторам риска образования камней относят наследственность, повышение уровня паратгормона, генетические причины, анатомические и уродинамические особенности. Ряд заболеваний, связанных с камнеобразованием (гиперпаратиреоидизм, заболевания желудочно-кишечного тракта), могут быть проявлением других патологических состояний, в частности остеопороза. Остеопороз широко распространен и признан социально значимой проблемой. Это прогрессирующее состояние, которое отражает нарушение обменных процессов в костной ткани и характеризуется снижением ее минеральной плотности (МПКТ) и архитектоники. Среди последствий остеопороза – увеличение частоты переломов и других патологий, связанных с состоянием скелета [4]. Прогрессирующее снижение МПКТ наблюдается преимущественно у лиц пожилого возраста, женщин в постменопаузе. Данное состояние сопровождается снижением уровня кальция в сыворотке крови и его повышенным выведением [5]. Изменение уровня паратгормона и эстрогенов влияет на выведение кальция из организма. Результатом этих процессов становится образование кальциевых камней в почках [6–10]. Сниженная МПКТ у мужчин с нефролитиазом встречается чаще, чем у мужчин без него. Это подтверждает взаимосвязь нарушений костно-кальциевого обмена и развития нефролитиаза [11, 12]. Тем не менее патогенез и факторы риска, связанные со снижением МПКТ и образованием кальциевых камней в почках, остаются предметом исследования [13–15].
В настоящее время установлено, что и при МКБ, и при остеопорозе изменяется динамика кальциевого обмена. Остеопороз характеризуется увеличивающейся с возрастом потерей кальция, в то же время повышенное выделение кальция – одна из главных причин возникновения и рецидива МКБ. Повышенное выделение кальция с мочой (гиперкальциурия) типично и для МКБ, и для остеопороза. Следствием снижения плотности костной ткани также является гиперкальциурия, которая ведет к камнеобразованию. Кроме того, камни в почках можно считать независимым фактором риска переломов. Пациенты с камнями почек нуждаются в дополнительном наблюдении относительно риска переломов позвоночника [16]. Частота остеопороза выше у больных с камнями почек в анамнезе [17]. Повышение выделения кальция почками – один из важных факторов возникновения и рецидива МКБ. У пациентов с МКБ снижена МПКТ и повышен риск остеопороза с возникновением переломов [18].
У остеопороза нет характерных клинических симптомов, поэтому особенно важно установить факторы риска этого заболевания [19]. Кроме того, на наш взгляд, уточнение факторов риска остеопороза при МКБ позволит прогнозировать вероятность камнеобразования в почках.
Материал и методы
С осени 2016 г. анкетирование для установления факторов риска остеопороза прошли 44 больных МКБ: 24 (54,5%) мужчины, 20 (45,5%) женщин. Средний возраст – 47,6 ± 14 лет. МКБ впервые диагностирована у 15 (34,1%), а повторно – у 29 (65,9%) пациентов.
30 пациентам выполнена двухфотонная рентгеновская денситометрия с целью определения МПКТ. Денситометрия аксиального скелета в настоящее время – стандартный метод диагностики остеопороза, с доказанной во многих исследованиях эффективностью при оценке риска переломов [19].
Все пациенты прошли комплексное обследование, в том числе обязательно определялась суточная экскреция кальция (референсные значения 2,5–7,5 ммоль/сут).
Полученные данные обработаны с помощью методов описательной статистики. Показатели представлены в виде среднего и стандартного отклонения, минимального и максимального значений. Сравнение данных выполнено с использованием критерия хи-квадрат и критерия Краскела – Уоллиса. Различия признавались значимыми при уровне р менее 0,05. Расчеты выполнены также с применением статистической программы MedCalc.
Результаты
По результатам анкетирования 24 (54,5%) пациента не имели факторов риска остеопороза. Факторы риска остеопороза выявлены у 20 (45,5%) больных МКБ: семи (15,9%) женщин и 13 (29,5%) мужчин, полученные результаты статистически не значимы (р = 0,2). Количество факторов риска остеопороза у мужчин и женщин с МКБ представлено на рис. 1. Более чем один фактор риска остеопороза достоверно чаще выявлялся у мужчин (р = 0,0382).
Была проанализирована зависимость факторов риска остеопороза от возраста. 19 (43,2%) пациентов были моложе 45 лет, 25 (56,8%) – в возрасте 45 лет и старше. Факторы риска остеопороза были выявлены у 14 пациентов в возрасте 45 лет и старше и только у шести пациентов в возрастной группе до 45 лет. Наличие и количество факторов риска в этих возрастных группах не имело статистически значимых различий (р = 0,1112 и р = 0,1577 соответственно).
30 пациентам выполнена рентгеновская двухфотонная денситометрия поясничного отдела и бедренной кости с целью уточнения плотности костной ткани (рис. 2). МПКТ последовательно снижалась с увеличением числа факторов риска остеопороза, результаты статистически не значимы (р = 0,1518). У мужчин соотношение количества факторов риска остеопороза и снижения МПКТ, по данным денситометрии, имело такую же тенденцию (р = 0,1096). У всех женщин с факторами риска остеопороза отмечалось снижение МПКТ.
По результатам денситометрии поясничного отдела и бедренной кости, снижение МПКТ чаще обнаруживалось у пациентов в возрасте 45 лет и старше по сравнению с больными в возрасте до 45 лет – 13 и двух человек соответственно (различие статистически значимо, р = 0,0091).
Один из наиболее значимых факторов возникновения и рецидива МКБ – избыточное выделение кальция почками. При остеопорозе наблюдается отрицательный баланс кальция. Суточная экскреция кальция у мужчин составила 6,6 (2,8–10), а у женщин – 5,7 (1,1–11,2) ммоль/л, разница статистически не значима (р = 0,81). Суточная экскреция кальция у пациентов до 45 лет составила 6,0 (2,8–10), а у пациентов в возрасте 45 лет и старше – 6,9 (1,14–11,2) ммоль/л, результаты статистически не значимы (р = 0,6373). У пациентов, имевших факторы риска остеопороза, суточная экскреция кальция составила 5,4 (1,14–9,9) ммоль/л, у пациентов без факторов риска остеопороза – 6,4 (2,8–11,2) ммоль/л, результаты статистически не значимы (р = 0,48), с одним фактором риска – 8,6 (3,5–9,9), а с несколькими – 2,9 (1,1–5,4) ммоль/л (р = 0,1169). У пациентов с нормальными значениями МПКТ суточная экскреция кальция составила 6,3 (2,8–11,2), а у пациентов со сниженной МПКТ – 6,9 (1,1–9,9) ммоль/л (р = 0,84). С возрастом у пациентов увеличивались показатели суточной экскреции кальция. Это характерно как для пациентов без факторов риска остеопороза (р = 0,004), так и для пациентов с установленными факторами риска (р = 0,0123) (рис. 3).
Обсуждение
Существуют обоснованные предположения, что физиологические и патологические изменения обмена кальция могут оказывать влияние на возникновение и рецидив МКБ. Поскольку типичных клинических признаков остеопороза, кроме состоявшегося перелома, не существует, то основной метод диагностики остеопороза – выявление факторов риска.
По результатам анкетирования, факторы риска остеопороза имели 20 (45,5%) пациентов без значимых различий по частоте распределения у мужчин и женщин, страдающих МКБ. Таким образом, независимо от пола у больных МКБ существуют условия, способствующие гиперкальциурии.
Факторы риска остеопороза определялись у пациентов с МКБ вне зависимости от возраста. При этом у мужчин количество факторов риска остеопороза было больше, чем у женщин. У мужчин чаще наблюдались факторы риска в разных комбинациях: переломы у родителей, у самих пациентов, прием кортикостероидов, злоупотребление алкоголем, диарея и эректильная дисфункция. Кроме того, сочетание факторов риска остеопороза обладает кумулятивным эффектом [19].
Результаты рентгеновской двухфотонной денситометрии поясничного отдела и бедренной кости подтвердили снижение МПКТ у пациентов с факторами риска остеопороза. Отсутствие значимых соотношений между данными анкетирования и результатами денситометрии могут объясняться длительным воздействием факторов риска и продолжительной реакцией костной ткани на данные воздействия. Таким образом, факторы риска остеопороза и сниженная МПКТ были характерны как для мужчин, так и для женщин.
Отмечено значимое преобладание частоты сниженной МПКТ с возрастом у пациентов (р = 0,0091). Так, снижение МПКТ выявлено только у двух пациентов в возрасте до 45 лет и у 13 пациентов в возрасте от 45 лет и старше.
Основной результат физиологических и патологических процессов в костной ткани, которые развиваются с возрастом, – изменение экскреции кальция почками. Это представляет не только теоретический, но и практический интерес с точки зрения диагностики предпосылок рецидива МКБ у больных, прошедших лечение.
Суточная экскреция кальция у пациентов с МКБ составила 6,3 (1,14–11,2) ммоль/сут. Статистически значимых различий показателя суточной экскреции кальция в зависимости от пола не выявлено (р = 0,81). При сопоставлении показателей суточной экскреции кальция с возрастом отмечена положительная значимая корреляция как в отсутствие факторов риска остеопороза (р = 0,004), так и при их наличии (р = 0,0123).
Выводы
У больных МКБ вне зависимости от пола обнаруживаются факторы риска остеопороза, при этом у мужчин они встречаются чаще. Выявленные факторы риска остеопороза подтверждаются данными денситометрии поясничного отдела позвоночника и бедренной кости.
Усиление экскреции кальция, характерное для остеопороза, обнаруживается и у пациентов с МКБ. Возраст – главный фактор гиперкальциурии и для популяции в целом, и для больных МКБ и/или остеопорозом.
По нашему мнению, выявление факторов риска остеопороза позволит своевременно диагностировать данное состояние, а лечение – замедлить развитие патологических изменений костной ткани, уменьшить потери кальция с мочой и потенциально предотвратить развитие и прогрессирование МКБ.
Источник
Остеопороз – это прогрессирующее системное заболевание, при котором поражается скелет человека, снижается плотность и нарушается структура костной ткани.
Нарушение структуры костной ткани при остеопорозе
При остеопорозе нарушается сложная костная архитектура, кость становится рыхлой и подвержена переломам даже при незначительных нагрузках.
- Постклимактерический остеопороз – остеопороз, связанный со снижением продукции женских половых гормонов.
- Старческий остеопороз – остеопороз, связанный с общим старением и изнашиванием организма, уменьшением массы и прочности скелета после 65 лет.
- Кортикостероидный остеопороз – возникает при длительном применении гормонов (глюкокортикоидов).
- Вторичный остеопороз — возникает как осложнение при сахарном диабете, онкологических заболеваниях, хронической почечной недостатачности, заболеваниях легких, гипертиреозе, гипотиреозе, гиперпаратиреозе, недостатке кальция, ревматоидном артрите, болезни Бехтерева, хроническом гепатите, болезни Крона, длительном приеме препаратов алюминия.
Причины остеопороза
В развитии остеопороза играет роль нарушение равновесия в ремодулировании костной ткани. В процессе постоянного обновления костной ткани участвуют клетки – остеокласты и остеобласты. Один остеокласт разрушает столько костной массы, сколько формирует 100 остеобластов. Для заполнения (минерализации) костных лакун, вызванных остеокластами за 10 суток остеобластам требуется 80 суток. При повышении активности остеокластов (по разным причинам) разрушение костной ткани происходит быстрее, чем ее формирование. Истончаются и перфорируются трабекулярные пластинки, происходит деструкция горизонтальных связей, увеличивается ломкость кости, хрупкость – что грозит переломами костей.
Измененные при остеопорозе позвонки и компрессионный перелом тела позвонка.
В норме пик набора костной массы приходится на 16 лет, формирование кости преобладает над резорбцией. В 30 – 50 лет формирование и резорбция происходит примерно одинаковыми темпами. С возрастом ускоряются процессы резорбции костной ткани. Ежегодная потеря костной массы до 50 лет – 0,5 – 1%, в первый год после менопаузы – 10%, далее 2 – 5%.
Факторы риска развития остеопороза:
женский пол,
семейные случаи остеопороза,
пожилой возраст,
нарушение менструального цикла,
малоподвижный образ жизни,
применение кортикостероидных гормонов, антиконвульсантов, гепарина, тироксина, антацидных средств, содержащих алюминий,
низкий рост,
тонкие кости,
низкий вес.
Модифицируемые факторы риска – (можно на них повлиять):
курение,
злоупотребление алкоголем,
кофеином,
малоподвижный образ жизни,
малое употребление молочных продуктов,
недостаточное употребление кальция,
дефицит витамина Д3,
избыточное потребление мяса.
Симптомы остеопороза
Опасность клинической картины связана с бессимптомным или малосимптомным началом остеопороза, маскирующимся под остеохондроз позвоночника и артрозы суставов. Заболевание часто диагностируется уже при наличии перелома. А переломы могут возникать при минимальной травме, поднятии тяжести.
Заметить заболевание на ранней стадии достаточно сложно, хотя существует несколько признаков. Например, изменения в осанке, боли в костях при изменении погоды, хрупкие ногти и волосы, разрушение зубов. Наиболее чувствительны к заболеванию позвоночник, шейка бедра, кости рук и запястье. Первыми симптомами остеопороза могут быть боли в поясничном и грудном отделах позвоночника при длительной статической нагрузке (например, сидячей работе), ночные судороги в ногах, хрупкость ногтей, старческая сутулость, уменьшение роста (за счет уменьшения высоты позвонков), явления пародонтоза.
Изменение осанки при остеопорозе
Постоянные боли в спине, пояснице, межлопаточной области могут быть симптомами остеопороза. При наличии болей, уменьшении роста, изменении осанки нужно проконсультироваться у врача, обследоваться на наличие остеопороза.
Диагностика остеопороза:
— рентгенография костей, позвоночника
— остеоденситометрия – двухэнергетическая рентгеновская денситометрия (DEXA), количественная компьютерная томография, ультразвуковая денситометрия.
Рентгенография для точной диагностики не годится, начальные формы и остеопению обнаружить не удастся. Потеря костной массы в размере до 25 – 30% на рентгенограммах не видна.
Стандарт диагностики – DEXA. Костная денситометрия – количественная неинвазивная оценка костной массы.
Измеряется костная масса и минеральная плотность кости. Показатель Z разница между плотностью костной ткани у пациента и теоретической плотностью костной массы у здорового человека такого же возраста. Показатель Т – разница между плотностью костной ткани у пациента и средней величиной показателей у здоровых лиц в возрасте 40 лет.
Согласно рекомендациям ВОЗ диагностика проводится на основании показателя Т.
Норма – Т минус 1 (-1).
Остеопения – Т между минус 1 и минус 2,5 (-1 и -2,5).
Остеопороз – Т менее минус 2,5 (-2,5).
Установленный остеопороз — Т менее минус 2,5 с наличием нетравматических переломов.
Показания для проведения денситометрии:
— дефицит эстрогенов
— ранняя менопауза
— длительная вторичная аменорея
— низкий индекс массы тела
— наследственный анамнез
— анорексия, гипотрофии
— гиперпаратиреоз
— трансплантация органов
— хроническая почечная недостаточность
— гипертиреоз
— первичный гипогонадизм
— сниженный уровень тестостерона у мужчин
— длительная иммобилизация
— синдром Иценко – Кушинга
— терапия кортикостероидами
— заболевания, ассоциированные с остеопорозом – ревматоидный артрит, спондилоартриты.
Для диагностики остеопороза используют биохимические маркеры – различные гормоны (эстрогены, гормоны щитовидной железы, паращитовидной), витамин Д, кальций, фосфор, магний, маркеры формирования (остеокальцин, специфическая костная щелочная фосфатаза, проколлагеновый С-пептид и N-пептид), маркеры резорбции (стойкая к тартрату кислая фосфатаза, пиридинолин, дезоксипиридинолин, кальций, гликозиды гидроксилина.
Лечение остеопороза
Лечение остеопороза – очень сложная проблема, которой занимаются иммунологи, ревматологи, неврологи, эндокринологи. Необходимо добиться стабилизации показателей костного метаболизма, замедлить потерю костной массы, предотвратить появление переломов, уменьшить болевой синдром, расширить двигательную активность.
- Этиологическая терапия – необходимо лечить основное заболевание, приведшее к остеопорозу.
- Патогенетическая терапия – фармакотерапия остеопороза.
- Симптоматическая терапия – снятие болевого синдрома.
Используются
— препараты с преимущественным подавлением костной резорбции – натуральные эстрогены, кальцитонин, бисфосфонаты (памидронат, алендронат, ибандронат, ризедронат, золедроновая кислота). Препараты принимаются длительно, годами. Существует различие в приеме препаратов – раз в неделю (рибис), раз в месяц (бонвива), раз в год (акласта).
— препараты, стимулирующие костеобразование – соли фтора, кальция, стронция, витамин Д3, биофлавоноиды.
Назначается лечение врачом!
Вылечить обнаруженный остеопороз полностью, пожалуй, невозможно. Можно лишь улучшить состояние костной системы препаратами, влияющими на усвоение и всасывание кальция, и самими препаратами кальция.
Диета при остеопорозе
Для правильного питания, прежде всего, необходимо употреблять продукты, содержащие кальций и витамин D. Это разнообразные молочные продукты (аллергикам можно использовать соевое, козье или ореховое молоко), рыбу, зелень, капусту, брокколи, орехи. Витамин D содержится в рыбе, рыбьем жире, желтке. Помимо этого, лучи солнца так же способствуют выработке витамина D.
Лечебная физкультура при остеопорозе
Физическая активность должна включать ходьбу, которая дает нагрузку на кости. Важно отметить, что плавание не способствует укреплению кости, поскольку невесомое состояние тела в воде не приводит к возникновению необходимого усилия на костные структуры.
Одно из упражнений для укрепления костей, которое нужно выполнять систематически:
Стоя на коленях и опираясь на выпрямленные руки, втяните живот внутрь. Спина находится в прямом положении. Поднимите правую руку вверх, грудная клетка раскрывается, взгляд в сторону кисти руки. Задержитесь в таком статичном положении на несколько секунд. Дышите ровно. Затем опустите руку и проделайте то же самое в противоположную сторону. Повторите упражнение несколько раз в обе стороны.
После окончания выполнения упражнения опустите таз на стопы ног, выпрямите руки, голову опустите вниз. Тело расслабьте, сохраняйте ровное дыхание. Это упражнение можно выполнять 2-3 раза в неделю. Сочетайте его с правильным питанием и добавьте ходьбу 2 раза в неделю, минимум по полчаса.
Осложнения остеопороза
Наиболее часто встречаются переломы тел позвонков, шейки бедра, лучевых костей. По данным ВОЗ переломы бедренной кости ставят остеопороз на 4 место среди всех причин инвалидности и смертности. Остеопороз уменьшает ожидаемую продолжительность жизни на 12 – 20%. Первый перелом позвоночника в 4 раза увеличивает риск повторных переломов позвоночника и в 2 раза переломов бедра. Длительный постельный режим способствует развитию пневмоний, пролежней, тромбэмболий.
Профилактика остеопороза
Употребление достаточного количества кальция – продукты, богатые кальцием (нежирные молочные продукты, брокколи, цветная капуста, мясо лосося, сыр, уменьшить продукты, содержащие фосфор (красное мясо, сладкие газированные напитки), ограничить алкоголь и кофеин, достаточная физическая активность. Рекомендованная доза кальция 1000 мг в день до 65 лет и 1500 мг в день после 65 лет.
При невозможности или малой эффективности обычных мер предупреждения болезни врачи всегда рекомендуют обратиться к средствам медикаментозной профилактики. В ситуации с профилактикой остеопороза подобрать эффективное средство оказывается не так просто. Дело в том, что наличием одного лишь кальция в препарате проблему его дефицита в организме решить невозможно. Он почти не будет усваиваться. Оптимальным решением в данном случае является присутствие в лекарстве необходимого соотношения кальция и витамина D.
Профилактикой остеопороза являются здоровый образ жизни, ЗГТ в период климакса (в период менопаузы для профилактики остеопороза назначают эстрогены — внутрь или в форме подкожных имплантатов), регулярные посильные физические нагрузки. После 40 лет всем женщинам без исключения следует проверить функкционирование своей щитовидной железы и при необходимости провести лечение.
Российская ассоциация по остеопорозу ( www.osteoporoz.ru) систематически проводит бесплатное обследование людей из групп риска по остеопорозу в различных городах России, подробнее о Центрах остеопороза и проведении бесплатной диагностики остеопороза вы можете узнать на сайте Российской ассоциации по остеопорозу.
Консультация врача по остеопорозу
Вопрос: Во всех рекомендациях при лечении остеопороза одним из приоритетов питания-кальций. А как же быть тем,у кого камни в почках и кальций противопоказан?
Ответ: Прием препаратов кальция, высокое потребление кальция с пищей предотвращают образование камней в почках. Низкое потребление кальция женщинами в постменопаузальном периоде является фактором риска мочекаменной болезни. У мужчин моложе 60 лет недостаток кальция — риск мочекаменной болезни. Считают, что защитный механизм кальция обусловлен связыванием кальцием оксалатов и фосфатов в кишечнике, предотвращение его избыточной экскреции с мочой, а следовательно и уменьшению риска развития камнеобразования. Кальций следует принимать во время еды.При камнях в почках кальций не противопоказан. Даже при рецидивных оксалатных камнях показан прием кальция. Прием кальция в максимальных дозах приводит к минимальной экскреции оксалатов. Употребление кальция в дозе менее 800 мг/день приводит к кальциевому дисбалансу. Основные факторы камнеобразования — гиперкальциурия, гипероксалурия, гиперурикозурия, дефицит ингибиторов камнеобразования и изменение рН мочи. Каждый из них или их сочетание в совокупности с другими патогенетическими механизмами — нарушениями уродинамики, расстройствами кровообращения в почечной паренхиме, воспалительными процессами в мочевых путях — может обусловить образование камней. Ограничение приема кальция с пищей или дополнительного поступления кальция в организм человека в виде препаратов кальция и витамина D играют отрицательную роль в патогенетических механизмах профилактики камнеобразования в мочевых путях и течения мочекаменной болезни.
Врач невролог Кобзева С.В
Остеопороз – это заболевание, при котором кости становятся хрупкими.
Причины недостатка кальция
1. Недостаточное поступление кальция с пищей.
2. Нарушение усвоения организмом кальция.
3. Снижение уровня эстрогенов у женщин после менопаузы и
4. Курение, употребление крепкого кофе, чая. Никотин и кофеин
5. Заболевание гипофиза, лечение гормонами-глюкокортикостероидами.
6. Заболевание щитовидной железы — гипотиреоидизм.
7. Длительная белковая диета у взрослых.
8. Малоподвижный образ жизни.
9. Артериальная гипертензия.
Что следует делать, чтобы предотвратить остеопороз
Потребность взрослого человека в кальции составляет 1000 мг в сутки.
У подростков и беременных женщин потребность в кальции 1200 мг в сутки
Потребность женщин после менопаузы в кальции составляет 1500 мг в сутки
1. Чтобы предотвратить остеопороз необходимо ежедневно потреблять молоко или молочные продукты. Много кальция содержится в рыбе, овощах с темно-зелеными листьями, особенно в белокочанной капусте, брокколи, репе.
2. Включайте в свой рацион витамин Д, чтобы организм эффективно усваивал кальций. Витамин Д содержится в рыбе. Кроме того, витамин Д синтезируется кожей при воздействии на неё УФ-лучей. Достаточно подержать лицо и руки на солнце в течение 10 минут, чтобы выработалась дневная норма витамина Д.
3. Соблюдайте сбалансированную диету. Ограничивайте количество углеводов и животных жиров (конфет, сахара, хлеба, выпечки, сахаросодержащих напитков, жирных продуктов). Питайтесь регулярно, не увлекайтесь разгрузочными диетами. Постоянно нарушая режим питания, мы изменяем внутреннюю среду организма, создаем условия для нарушения работы внутренних органов и возникновения болезней.
4.Больше двигайтесь. Особенно опасен для костной ткани малоподвижный образ жизни. Движение полезно в любом возрасте: например, в сумме ходьба в течение дня не менее 2 часов – прекрасный стимул для укрепления костей.
5. Ограничьтесь одной чашкой крепкого кофе в день, лучше выпейте её с утра. Если не в силах отказаться от крепкого кофе — добавляйте в чашку молоко, восполняющее кальций, который кофе вымывает из организма.
6. Откажитесь от курения, вызывающего потерю костной ткани.
7.Прием препаратов кальция, которые назначит врач после обследования.
8. Для диагностики остеопороза используют современные методы обследования — денситометрию и рентгенографию.
Помощь, какого врача необходима при недостатке кальция
Остеопороз лечит ортопед-травматолог, эндокринолог, терапевт.
Источник


