Кандидоз белый налет из влагалища
Рубрика: Симптомы молочницы — рубрика сайта molochnicamy.ru
Опубликовано 23.01.2019 ·
Комментарии: 0
·
На чтение: 7 мин
·
Просмотры:
Post Views:
14 620

Молочница, или кандидоз, является распространенным заболеванием женской мочеполовой системы. Мужчины страдают от этой инфекции реже, но часто сами становятся переносчиками болезни. Возбудитель заболевания – грибок рода Candida, который входит в состав микрофлоры влагалища и в норме не вызывает патологических изменений.
Неприятные симптомы, свидетельствующие о начале инфекционного процесса, появляются в том случае, когда Candida начинают усиленно размножаться, негативно влияя на слизистую половых органов. Выделения при молочнице у женщин являются одним из основных признаков, которые говорят о возникновении болезни.
Причины выделений при кандидозе
В норме у женщины могут наблюдаться незначительные выделения из влагалища, белого или светлого оттенка, без запаха. Они являются индивидуальной особенностью организма и не требуют лечения. Физиологические бели появляются при усилении секреции желез, расположенных в слизистой вульвы. Такое явление возникает при беременности, в период овуляции, перед менструациями и после них.
В отличие от физиологических белей, патологические выделения часто имеют специфический неприятный запах, количество их увеличивается, меняется цвет выделений и консистенция. Это говорит о поражении мочеполовой системы патогенными микроорганизмами и развитии воспалительного процесса.
Выделения при кандидозе появляются вследствие изменения внутренней среды влагалища, на которую воздействует грибковая инфекция. У здоровой женщины PH влагалища составляет 4,5. При такой кислотности микрофлора внутренней среды размножается нормально, обеспечивая необходимый уровень увлажненности и защиту от болезнетворных бактерий. Уменьшение уровня PH до 3,8 и ниже говорит о повышении кислотности среды. Это явление характерно для патологических процессов, таких как кандидоз.
При молочнице усиленный рост грибковой флоры приводит к повышению кислотности, что негативно сказывается на состоянии слизистой. В качестве защитной реакции увеличивается секреция желез, выделения становятся обильнее, в них присутствуют продукты жизнедеятельности грибковой инфекции, меняется цвет, характер. Поэтому специфические бели, имеющие творожистую консистенцию и неприятный кисловатый запах, свидетельствуют о начале патологического процесса.
Какие выделения бывают при молочнице
Характер выделений, которые сопровождают кандидоз, зависит от стадии процесса и наличия сопутствующих заболеваний. Слизь, выделяемая влагалищем, может быть обильной, жидкой или сметанообразной консистенции, с запахом или без.

Цвет белей при молочнице также различается в зависимости от характера процесса. Различают следующие разновидности выделений:
- белые или кремовые;
- прозрачные;
- зеленые;
- желтые;
- розовые или коричневые.
Кроме цвета, бели при молочнице различаются по запаху:
- без запаха;
- кисловатые;
- с гнилостным запахом;
- с рыбным запахом.
Плотность секрета при кандидозе также может быть разной:
- жидкие;
- густые;
- водянистые;
- гнойные.
Любое изменение характера выделений, сопровождающееся неприятными ощущениями в области половых органов, служит причиной для обращения к врачу гинекологу. Специалист уточнит диагноз с помощью дополнительных методов обследования и назначит лечение, эффективное в отношении возбудителя болезни.
Белые выделения
Белые творожистые выделения во время молочницы, которые имеют кисловатый запах, наиболее характерны для острого периода неосложненного кандидоза. Заболевание развивается быстро, на фоне усиления секреции желез влагалища наблюдается быстрый рост грибковой флоры, что сопровождается неприятными симптомами:
- зуд, жжение во влагалище;
- гиперемия и отечность слизистой оболочки вульвы;
- неприятные ощущения при мочеиспускании.
Бели вначале покрывают слизистую частично и легко удаляются во время гигиенических процедур. Они имеют вид прозрачных жидких или водянистых выделений с мелкими белыми или кремовыми крупинками.
По мере развития процесса, секрет становится более вязким, фиксируется на гиперемированной, раздраженной поверхности в виде плотного налета, беловатого цвета. При удалении пленок обнажается красная слизистая, отечная, с признаками воспаления.
Белые хлопья приобретают плотную, вязкую консистенцию, их количество постепенно сокращается. Если заболевание не лечить, процесс переходит в хроническую стадию, когда воздействие негативных факторов сразу провоцирует рост числа Кандида.
Жидкие беловатые выделения, имеющие кисловатый запах и однородную консистенцию характерны для будущих мам. На фоне гормональной перестройки в период беременности наблюдается изменение кислотности влагалища и увеличение популяции грибковой флоры.
Желтые бели

Выделения из влагалища желтоватого оттенка могут считаться нормальными, если отсутствуют другие симптомы молочницы. Физиологическими являются бели, отвечающие следующим характеристикам:
- светло-желтые, полупрозрачные;
- без запаха;
- после высыхания следов практически не остается;
- отсутствуют жжение и зуд.
Желтые выделения могут быть при эрозии шейки матки, в этом случае присоединившаяся молочница характеризуется специфическим цветом секрета и болезненными ощущениями в области малого таза. Такими белями сопровождаются некоторые венерические заболевания, например трихомониаз. Изменение цвета секрета при молочнице свидетельствует также о присоединении бактериальной инфекции, когда совместно с кандидозом развивается бактериальный вагинит.
Желтоватый оттенок часто указывает на вовлечение в воспалительный процесс органов малого таза: матки и маточных труб, яичников. Если присутствуют боли в области живота, поясницы, субфебрильная температура – необходимо срочно обратиться к врачу. Гинеколог знает, какие при молочнице бывают выделения, как они выглядят и на что указывают.
Зеленые выделения

Зеленоватый оттенок белей является неблагоприятным симптомом при молочнице и указывает на начало сильного воспалительного процесса. Они не характерны для начальной стадии кандидоза, не похожи на то, как обычно выглядит молочница у женщин.
Зеленый цвет выделений при молочнице говорит о возможных сопутствующих заболеваниях:
- запущенные воспалительные процессы органов малого таза;
- патологические процессы, инфекционные заболевания матки;
- патологические изменения в фаллопиевых (маточных) трубах;
- бактериальные инфекции влагалища;
- венерические заболевания.
Такой секрет может содержать сгустки гноя, в отличие от характерных для молочницы выделений присутствует неприятный «рыбный» запах.
Обильные зеленые бели, сопровождаемые стойким болевым синдромом и ухудшением общего состояния, являются симптомом запущенной инфекции и говорят о воспалительном процессе, перешедшем в гнойную стадию. Такие заболевания не поддаются самолечению, эффективную терапию назначит только врач.
Необходимо выявить возбудителя и определить зону поражения, что требует дополнительного обследования и бактериологического анализа мазка. Лечение в этом случае комбинированное, оно направлено на подавление грибковой флоры, назначают также противомикробные и антибактериальные средства.
Антибиотики применять можно только по рекомендации врача, так как неправильно подобранный препарат губителен для микрофлоры влагалища и может спровоцировать рост Кандида.
Розовые или коричневые выделения

Розовый или коричневый цвет выделений при молочнице говорит о примеси крови. Существует несколько причин факторов, влияющих на такое окрашивание.
Розоватый цвет секрета, который выделяется при молочнице, говорит о возможной эрозии шейки матки. Нарушение целостности капилляров приводит к незначительной кровоточивости слизистой шейки, кровь попадает в бели, окрашивая их. Этому процессу могут сопутствовать боли в низу живота, болезненность во время полового акта, усиление кровоточивости после физической близости.
Коричневый оттенок также свидетельствует о примеси крови, возможно на слизистой оболочке, пораженной грибком, образовались микротрещины и эрозии. Проницаемость стенок кровеносных сосудов в зоне воздействия инфекции усиливается, возникают незначительные кровотечения, которые окрашивают бели в характерный красно-коричневый цвет.
Кровянистые бели могут стать следствием приема некоторых медицинских препаратов. Противогрибковые свечи для вагинального использования местно оказывают побочное действие в виде усиления проницаемости стенок капилляров. Этот эффект проходит после окончания лечения.
Коричневатый вид белей после молочницы может наблюдаться после занятий сексом и перед месячными. Такое явление считается нормой и не требует продолжения лечения.
Молочница без выделений
В некоторых случаях кандидоз развивается так, что повышение секреции отсутствует. Женщину беспокоит зуд, дискомфорт, чувство сухости и жжения во влагалище. Слизистая оболочка гиперемирована, ярко выражен отек вульвы, болезненность при касании. Выделения скудные, обычно водянистые, не имеют характерного запаха.
Такая клиническая картина часто приводит к тому, что женщина не подозревает у себя грибковую инфекцию и занимается самолечением, увеличивая число гигиенических процедур. Использование сильнодействующих очищающих средств во время подмывания и спринцевания приводит к раздражению и дальнейшему пересушиванию слизистой. На стенках влагалища образуются микротрещины, где также внедряется грибок. Процесс развивается, состояние женщины ухудшается. Такое состояние может длиться от недели до нескольких месяцев, когда кандидоз переходит в хроническую форму.
Результативное лечение молочницы наблюдается при назначении противогрибковых препаратов, стабилизировать состояние микрофлоры влагалища с помощью личной гигиены невозможно.
Какие могут быть выделения после молочницы
Если лечение проведено грамотно, все симптомы молочницы исчезают. Женщины отмечают наличие физиологических выделений из влагалища, светлого оттенка, без неприятного запаха. Слизистая спокойная, гиперемия, сухость, зуд отсутствуют. Выделения могут усиливаться перед месячными и после физической близости.
Если после лечения молочницы остаются выделения желтого или зеленого цвета, сопровождаемые характерными неприятными симптомами, это означает присоединение бактериальной инфекции и продолжение воспалительного процесса. Часто такие явления наблюдаются в случае противогрибковой терапии, которая не была поддержана антибактериальными препаратами. Грибковая флора подавляется, симптомы молочницы исчезают, но бактериальная инфекция продолжает развиваться, вовлекая в процесс новые отделы мочеполовой системы.
Если после курса лечения остались жжение и зуд, сохраняется сухость, гиперемия, дискомфорт – необходимо посетить гинеколога и сдать мазок на анализ. Такая процедура позволит определить патогенную микрофлору и подавить источник инфекции.
Какими бы не были симптомы и выделения при молочнице, женщинам нужно помнить, что это серьезное заболевание, способное привести к опасным последствиям. Поражение стенок влагалища грибковой инфекцией способствует снижению барьерной функции и присоединению сопутствующих инфекций.
Выделения при беременности являются вариантом нормы, но перед родами гинекологи рекомендуют пройти курс лечения, так как ребенок может быть инфицирован грибком во время прохождения родовых путей.
В любом случае, при изменении вида и характера белей женщине рекомендовано обратиться к специалисту и определить причину этого явления, самолечение в этом случае может привести к серьезным последствиям. Профилактика грибковой инфекции способна предотвратить развитие заболевания и поможет избежать нежелательных осложнений.
Post Views:
14 620
Источник
Вагинальный кандидоз, или молочница, — заболевание, о котором слышала каждая взрослая женщина. К несчастью, очень многие представительницы слабого пола сталкивались хотя бы раз с этой напастью. Иногда излечение происходит в течение длительного периода времени с множественными рецидивами и вероятностью перетекания в хроническую форму. Но беспокоиться излишне также не следует, поскольку грибок может активизироваться еще и на фоне стресса.
Итак, во влагалище белый налет. Что это может быть? По какой причине образуется во влагалище белый налет? Об этом мы расскажем в данной статье.

Описание патологии
Молочница — патология, возникающая во влагалище женщины, получившая свое название из-за молочно-белых выделений на половых органах, сопровождающих ее. Это грибковое заболевание, возбудитель которого Candida albicans является частью микрофлоры у 80 процентов людей. Однако к проблемам его наличие приводит далеко не всегда. Женское влагалище априори не стерильно, в нем присутствуют разные микроорганизмы, в их числе и Candida albicans. Он поддерживает уровень рН в норме, что важно для процесса оплодотворения.
Кандидоз влагалищный возникает довольно часто, поддается лечению, но при наличии провоцирующих факторов возвращается вновь.
Микрофлора влагалища — своего рода защита от вредоносных микроорганизмов, в нормальном состоянии она помогает избежать инфекции. Иммунная система женщины держит под контролем количество бактерий и при необходимости сокращает их число. Однако иногда система дает сбой, что и повышает риск возникновения кандидоза, тогда во влагалище белый налет образуется.
Причины возникновения
Причин появления молочницы довольно много. Вот самые распространенные из них:

- Прием антибиотиков. В наше время без антибактериальной терапии не обходится практически ни одно заболевание. Это, безусловно, эффективно, так как смертельные заболевания стало возможно вылечить за пару дней приема вышеозначенных препаратов. Но они угнетают всю систему микробов в организме, не только вредоносную, но и полезную, что приводит к нарушению микрофлоры влагалища.
- Грибки. Антибактериальная терапия им не страшна, поэтому, когда противомикробный препарат убивает полезные микробы во влагалище, их место недолго остается пустовать и быстро занимается Candida albicans.
- Угнетение иммунной системы. Кандидоз очень распространен у пациентов с ВИЧ или любой другой болезнью иммунитета. Если молочница помимо влагалища появляется в других местах, таких как кишечник или ротовая полость, то есть смысл провериться на вирус иммунодефицита. Хронические воспалительные процессы также могут стать причиной снижения иммунитета. Бывает белый налет во влагалище без зуда.
- Нарушение метаболических процессов. Чаще всего первопричина — сахарный диабет. При данной болезни происходит сбой в белковом и жировом обмене, что может привести к размножению грибка.
- Неправильное питание. Например, когда женщина, называя себя сладкоежкой, налегает на мучное, газировку и сладости, есть риск сбоя в балансе белков, углеводов и жиров, что приведет в дальнейшем к возникновению кандидоза.
- Гормональный дисбаланс.

- Беременность. Часто также влияет на изменение в микрофлоре влагалища и повышает риск возникновения молочницы.
- Прием противозачаточных таблеток. Это один из их побочных эффектов.
- Заболевания щитовидной железы.
- Неправильная интимная гигиена. Редкая смена прокладок или тампонов во время менструации создает отличные условия для развития кандидоза.
Признаки вагинального кандидоза
У молочницы довольно специфические проявления, спутать их с чем-то другим вряд ли возможно, что облегчает диагностику. Женщина и самостоятельно может определить данное заболевание, однако лечение назначать самой себе чревато неприятными последствиями. Основными симптомами молочницы являются:
- Белые творожистые выделения из влагалища.

- Зуд и жжение во влагалище. Чесать пораженные места ни в коем случае нельзя, так как этим можно спровоцировать проникновение в ткани болезнетворных микробов.
- Болезненное мочеиспускание. Беззащитный эпителий, ослабленный кандидозом, не может противостоять такой агрессивной среде, как моча.
- Болевые ощущения во время полового акта. Врачи не рекомендуют во время лечения молочницы продолжать вести половую жизнь.
- Неприятный запах выделений, сильный, ярко выраженный, с кисловатым оттенком.
Симптомы могут проявляться слабо либо по одному в отдельности. В такой ситуации поставить диагноз бывает довольно сложно без обследования. Только специалист может точно определить первопричину заболевания и назначить корректное лечение.
Первые признаки молочницы проявляются, как правило, незадолго до менструации. Зуд и жжение имеют свойство усиливаться после душа или ванны. Опасен ли во влагалище белый налет?
Возможные осложнения и последствия
При выраженном кандидозе есть несколько вариантов течения болезни. В первом случае женщина вовремя приняла необходимые для лечения меры, обратилась к специалисту и выполняла все его рекомендации. При этом варианте излечение происходит быстро и эффективно. Второй вариант предусматривает несвоевременное и некорректное вмешательство в ход болезни. В данном случае есть вероятность перетекания молочницы в хроническую форму с белым творожистым налетом во влагалище.
В 70% случаев хроническая молочница приводит к осложнениям, например, к:

- Непроходимости маточных труб.
- Иммунодефициту организма.
- Бесплодию.
- Спайкам в органах малого таза.
- Кандидозному сепсису (заражение крови грибком). Эффективное средство от молочницы рассмотрим ниже.
Когда пора к врачу?
К врачу непременно следует обратиться, если вы наблюдаете следующие признаки:
- Рецидивирующий кандидоз (чаще четырех раз в год).
- Недельный прием лекарственных средств не дает результата.
- Появление аллергической реакции на фоне приема противогрибковых препаратов.
- Если на фоне молочницы поднимается температура, появляется общее недомогание и боли в нижней части живота.
- Кровянистые выделения.

Лечение
Лечение легких форм предполагает единоразовый прием эффективных средств от молочницы, например «Флюкостата». Можно совместить его со свечами «Ливарол». Увеличить эффект от приема противогрибковых препаратов можно с помощью витаминных комплексов. Лечение необходимо проводить совместно с половым партнером.
Терапия также предполагает поддержание режима питания. Специальная диета исключает сладкие продукты, в том числе напитки и фрукты, крахмалосодержащие овощи и макаронные изделия, а также дрожжевые производные. Полезным считается добавление в рацион молочнокислых продуктов.
В заключение
Вот как проявляется молочница у женщин. Причины, симптомы, лечение — все это подробно описано в данной статье.
Источник
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
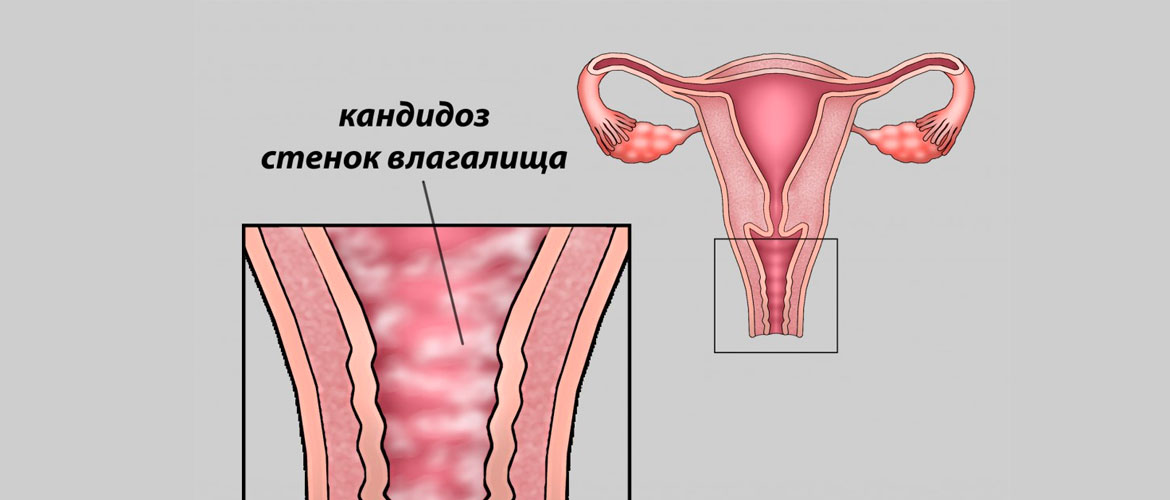
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терап?


