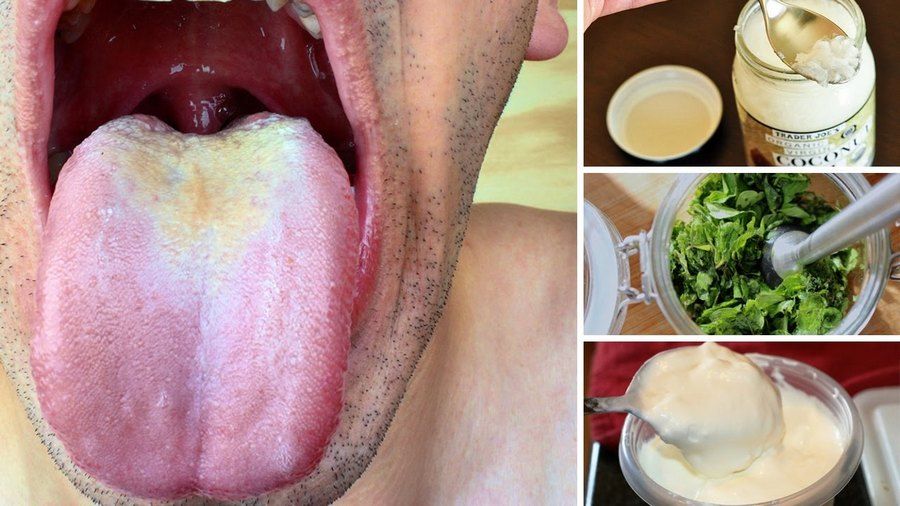
Кандидоз языка вич нет
1 октября 2018399,7 тыс.
Вирус иммунодефицита разрушает защитный барьер человеческого организма, делая его уязвимым для любых инфекций. Первыми под удар обычно попадают слизистая оболочка полости рта и язык при ВИЧ — их поражают хронические болезни с частыми обострениями и непродолжительными ремиссиями. Это могут быть как многочисленные язвочки, заживающие самостоятельно, так и более серьезные проблемы, требующие помощи специалистов. Попробуем разобраться, как именно проявляется ВИЧ во рту, и что предлагает медицина для облегчения состояния больного.
Содержание
Причины
После заражения ВИЧ организм остается беззащитным перед болезнетворными бактериями и микробами. Вирус иммунодефицита, в том числе вызывающий различные патологии ротовой полости, передается половым, парентеральным и перинатальным путями. Обмен жидкостями во время полового акта — самый распространенный способ инфицирования ВИЧ, но заразиться вполне реально и при переливании крови или в кабинете стоматолога. Ребенок может получить вирус иммунодефицита в утробе инфицированной матери или во время кормления грудью.
Своевременная профилактика ВИЧ-инфекции полости рта дает возможность вовремя распознать симптомы заражения и избежать обострения болезней, поражающих слизистую и язык. Особое значение в этом плане имеет определение показателей вирусной нагрузки при ВИЧ, позволяющих оценить количество частиц вируса в крови пациента.
Симптомы ВИЧ-инфекции в полости рта
Первые симптомы ВИЧ у мужчин и женщин, как правило, затрагивают именно слизистую оболочку ротовой полости и язык. Типичными проявлениями ВИЧ-инфекции в полости рта считаются:
- плотный серо-белый или желтый налет на языке, небе и внутренней поверхности щек;
- язвы, пузырьки и эрозии на слизистой;
- жжение и болезненность при дотрагивании;
- кровотечения из десен;
- плохое состояние зубов.
По мере развития инфекции картина клинической симптоматики усугубляется — периоды ремиссии становятся все короче, и симптомы вируса иммунодефицита приобретают хронический характер.
Стадии ВИЧ-инфекции в полости рта
Период от 7-10 дней до 2-3 месяцев с момента заражения носит название инкубационной стадии. Сразу после инфицирования проявления ВИЧ отсутствуют, поэтому поражение слизистой оболочки рта характерно для более позднего периода развития болезни. Далее следуют стадии острой (2-3 недели) и бессимптомной (от 2 до 10 лет) инфекции. При этом инфицированный может не подозревать о своем недуге, пока проявления ВИЧ в полости рта не станут очевидными.
Дальнейшее развитие инфекции в организме приводит к переходу на стадию вторичных заболеваний. По мере разрушения иммунной системы изменение слизистой оболочки рта приобретает типичный для ВИЧ характер — больные страдают от хронического кандидоза, герпеса, гингивита и т. д.
Диагностика
Своевременное медицинское обследование позволяет на ранних этапах распознать признаки СПИДа и ВИЧ на языке и слизистой ротовой полости — диагностика, профилактика и правильно подобранное лечение дают возможность улучшить состояние больного и обезопасить его окружение. С этой целью проводят:
- реакцию ПЦР на РНК вируса иммунодефицита;
- иммунный блоттинг на антитела к определенным видам антигенов;
- иммуноферментный анализ на антитела к ВИЧ;
- исследование иммунного статуса.
Проводится также дифференциальная диагностика с гиперпластическим кандидозом, аллергическими реакциями, лейкоплакией курильщика и т. д.
Аномалии
Заболевания полости рта, связанные с ВИЧ, принято делить на несколько групп:
- Грибковые инфекции, например, кандидоз и гистоплазмоз, провоцирующие появление бляшек на слизистой и налета на языке.
- Вирусы, в первую очередь, волосистая лейкоплакия и герпетический стоматит — заболевание с болезненными язвочками на губах и небе.
- Новообразования, преимущественно саркома Капоши и неходжкинская лимфома.
- Бактериальные инфекции, чаще всего в виде хронического пародонтита.
Язвенно-некротический гингивит, вызывающий воспаление и кровоточивость десен, также относится к этой группе. Поражения тканей и костных структур при этом заболевании чаще всего заканчивается для пациентов стремительной потерей зубов.
Важно! В случае с ВИЧ-инфицированными пациентами соблюдения правил гигиены и здорового питания недостаточно для поддержания полости рта в порядке — им необходимы регулярные консультации стоматолога и своевременное лечение сопутствующих их диагнозу недугов.
Заболевания
Болезни зубов
Поражение слизистой оболочки полости рта у больных с иммунодефицитом может спровоцировать развитие ВИЧ-пародонтита. После вируса простого герпеса и стоматита именно это заболевание встречается у ВИЧ-инфицированных чаще всего. Поражает окружающие зуб ткани (пародонт), вызывая разрушение связок, соединяющих его с костной тканью челюсти. В зависимости от иммунного статуса пациента, ВИЧ-пародонтит может развиваться постепенно или прогрессировать стремительно, но без лечения всегда заканчивается потерей зубов.
Гингивит
Это воспалительный процесс, затрагивающий десны. У ВИЧ-инфицированных отличается тяжелой формой течения и частыми рецидивами. Сопровождается отеками, покраснением слизистой, зудом, жжением и кровоточивостью десен, а без своевременного лечения приводит к появлению глубоких язвочек и некрозу тканей. В особо тяжелых случаях у больных развивается острый язвенно-некротический гингиво-стоматит, провоцирующий отмирание мягких тканей и потерю зубов.
Кандидозный стоматит
После обычного герпеса именно стоматит считается самым распространенным заболеванием у ВИЧ-инфицированных — различные формы кандидоза встречаются почти у 90% носителей вируса. Стоматит, или молочница, проявляется в виде белого или серого творожистого налета, покраснения слизистой, отеков и образования глубоких язв и эрозий. На ранних стадиях хорошо поддается лечению, но для этого необходимо вовремя отличить кандидоз от волосистой лейкоплакии и других вирусных и грибковых инфекций.
Рецидивирующий герпетический стоматит
Локализуется преимущественно на губах, твердом и мягком небе и внутренней поверхности щек. Проявляется в виде множественных и крайне болезненных язвочек овальной или округлой формы. На поздних стадиях развития ВИЧ они могут сливаться, образуя, в первую очередь, на слизистой оболочке твердого неба обширные кровоточащие язвы, покрытые желтым налетом.
Саркома Капоши
Вирус иммунодефицита создает благоприятные условия для образования саркомы Капоши — опухоли, поражающей лимфатические сосуды. У 30% ВИЧ-инфицированных заболевание локализуется на слизистой оболочке ротовой полости — развитию саркомы в первую очередь подвержены твердое и мягкое небо, корень языка и десны. Относится к агрессивным видам злокачественных опухолей — малигнизация клеток при появлении саркомы Капоши всегда идет быстрыми темпами, а метастазы могут распространиться на близлежащие органы буквально в течение нескольких недель.
Нон-Ходжкинская лимфома
Наличие ВИЧ-инфекции — один из факторов, предрасполагающих к появлению Нон-Ходжкинской лимфомы в полости рта. Речь идет о новообразованиях, расположенных преимущественно на твердом небе или слизистой альвеолярного отростка.
Другие заболевания
У пациентов с иммунодефицитом течение болезни нередко осложняется и другими проявлениями ВИЧ-инфекции в ротовой полости. Речь идет о волосатой лейкоплакии — белых нитевидных образованиях на языке, гистоплазмозе, цитомегаловирусе, опоясывающем герпесе и вирусе папилломы человека в виде одиночных или множественных наростов на деснах, твердом небе и внутренней поверхности губ.
Лечение стоматологических заболеваний, вызванных ВИЧ
Важно! Иммунодефицит требует комплексного подхода к лечению, основанного, в первую очередь, на приеме антиретровирусных средств. Но не менее важны для инфицированных пациентов своевременные консультации стоматологов — у больных появляются хронические недуги, вызванные неспособностью внутренней микрофлоры противостоять патогенным микроорганизмам.
Состояние пациентов быстро ухудшается без надлежащей терапии — сухость во рту, пятна красного или фиолетового оттенка, многочисленные язвочки и эрозии на слизистой, «волосатый» язык и другие симптомы, вызванные различными стоматологическими заболеваниями, становятся их постоянными спутниками. Отсутствие лечения далее приведет к тяжелым осложнениям, поэтому посещение стоматологического кабинета, прием антибиотиков, противовирусных и противогрибковых препаратов — важнейшая часть терапии при ВИЧ-инфекции.
Памятка стоматологу
Большая часть лечебных процедур, касающихся ротовой полости и зубов, в силу своей инвазивности могут спровоцировать кровотечение. Поэтому стоматологи входят в группу риска заражения ВИЧ во время работы с инфицированными пациентами. Чтобы избежать передачи, медицинскому персоналу крайне важно знать, как выглядит вирус и его симптомы в ротовой полости, а также строго соблюдать технику безопасности, контактируя с кровью и различными биологическими жидкостями организма во время инъекций и процедур, предполагающих прокалывание слизистой рта или кожи.
Профилактика профессионального заражения — меры при травме и попадании биологических жидкостей
Важно! Во избежание несчастных случаев, во время работы с кровью и секретом слюнных желез медработники должны быть защищены перчатками, масками, прикрывающими нос и рот, и очками или пластиковыми щитками, чтобы обезопасить глаза.
Также необходимо учитывать специфику процедур, которые стоматолог проводит в полости рта ВИЧ-инфицированного пациента. При работе с иглами, скальпелями и другими острыми инструментами важно соблюдать особую осторожность, чтобы не допустить порезов или уколов, а также надевать специальные плотные перчатки для дополнительной защиты. При этом врачам с экссудативными поражениями кожи не рекомендуется лечить инфицированных больных, особенно выполнять инвазивные процедуры, которые предполагают контакт с кровью, слюной или гноем.
Если стоматолог укололся или порезался, важно выполнить следующие действия
Чтобы избежать передачи ВИЧ-инфекции, поврежденный участок кожи или слизистой необходимо срочно обработать:
- При порезе: снять перчатки, выдавить из ранки несколько капель крови, вымыть руки водой с мылом, протереть антисептиком.
- При попадании биоматериала в ротовую полость: прополоскать большим количеством воды, а затем 70% этиловым спиртом.
- При контакте крови или слюны пациента со слизистой глаз или носа: не растирая, промыть большим объемом чистой воды.
После этого о случившемся необходимо уведомить врача-инфекциониста, который в профилактических целях может назначить прием антиретровирусных препаратов.
Источник
Кандидоз языка появляется при поражении полости рта дрожжеподобными грибками Candida. Негативное влияние условно-патогенных микроорганизмов оказывается только при определенных условиях. Молочница в ротовой полости быстро поражает область кишечника, а затем распространяется по всему организму.
Что такое кандидоз языка
Заболевание развивается при активном размножении возбудителя. Небольшое количество одноклеточных микроорганизмов присутствует у каждого человека. В организме здоровых людей они не могут стремительно размножаться, небольшая численность вынуждает их мирно сосуществовать с другими микробами.
Кандиды быстро приспосабливаются к разным условиям. Отсутствие влаги, низкие температуры и облучение им не страшны. За пределами человеческого организма кандиды тоже могут существовать, но всего несколько часов. Они способны выживать на продуктах питания, средствах личной гигиены, мебели, одежде.
Препятствует размножению микроорганизмов в ротовой полости иммунная система.
Защитные механизмы организма регулируют состав микрофлоры, делают ее стабильной. Кандидоз языка начинает развиваться, когда в организме недостаточно лактобактерий. Состав флоры меняется под воздействием определенных факторов и в зависимости от состояния человека.
При ослаблении иммунитета организм больше не может регулировать деятельность условно-патогенных микроорганизмов. Грибок рассеивает свои поры у корня языка и на внутренней поверхности щек. Благодаря этому сначала создаются цепочки, а потом колонии кандид.
Затем возбудитель кандидоза проникает внутрь эпителия и начинает отравлять его клетки. На фоне этого появляются характерные симптомы молочницы.
Причины возникновения
Благоприятные условия для проявления кандидоза создаются возле зубов с кариесом, миндалин, около пульпита и на слизистой оболочке. При развитии молочницы начинает вырабатываться определенный фермент, он способствует разрушению тканей в полости рта. Перечислим основные факторы, способствующие развитию нарушений в организме:
- Тяжелые инфекционные заболевания. Вирус иммунодефецита, туберкулез или другое нарушение серьезно может сказаться на состоянии человека, в результате чего появится кандидоз языка.
- Долгий прием лекарств. Употребление лекарственных медикаментов на протяжении длительного времени приводит к ослаблению естественных защитных функций организма.
- Нарушения эндокринной системы. Сахарный диабет, гипотиреоз и другие нарушения сказываются на состоянии здоровья.
- Лечебные процедуры. Некоторые манипуляции негативно влияют на защитных функциях организма, в связи с чем появляется кандидоз. Лучевая терапия является наиболее ярким примером этого.
- Регулярные нарушения целостности слизистой оболочки рта. Пациент может не догадываться о нарушении целостности слизистой. Микротрещины или дискомфорт во рту после табака, спиртных напитков создают условия для успешного развития кандид.
- Гормональные изменения. Они чаще наблюдаются у женщин, чем у мужчин. Наблюдаются во время менструации, беременности или при наступлении менопаузы. Гормональные перепады ослабляют иммунитет.
- Неправильное питание. Для поддержания иммунной системы необходимо сбалансировано питаться и регулярно получать витамины.
- Дисбактериоз. Нарушение микрофлоры способствует развитию нарушений в кишечнике.
Все перечисленные факторы, способствующие развитию кандидоза языка, обладают иммунной составляющей.
Люди с хорошим иммунитетом не заболеют молочницей, даже если будут являться носителями заболевания. В таком случае человек представляет опасность для окружающих, поскольку заражение происходит воздушно-капельным путем, при контакте и через предметы личной гигиены.
Симптомы и признаки: болит ли
Во время кандидоза языка появляются ярко выраженные симптомы, по которым удается быстро определить нарушение. Врачи выделяют 3 основных признака, позволяющих определить заболевание: налет в полости рта, чувство жжения или зуда, а также болевые ощущения.
При развитии атрофического процесса на слизистой оболочке появляется белая пленка. Она локализуется возле зева, десен и на щеках. Они легко отходят и имеют творожную консистенцию. Налет состоит из бактерий, кератина, мертвых клеток эпителия, микроскопических частиц употребляемых продуктов и фибрина.
Локализация налета может меняться в зависимости от интенсивности кандидоза и формы молочницы. У пациента могут наблюдаться отдельные образования, которые не затрагивают поверхность языка; желтые пятна на поверхности язв; множественные поражения объединяющиеся между собой, они поражают всю поверхность полости рта.
Во время приема пищи пациент регулярно будет испытывать боль и дискомфорт. Неприятные ощущения возникают при впрыскивании ядовитых веществ грибками. При этом слизистая оболочка рта раздражается и ткани под воздействием веществ начинают растворяться. Наблюдается отек и сильное покраснение на месте пораженных участков. При глотании слюны кандидоз начинает быстро прогрессировать, поэтому специалисты всегда советуют делать полоскания при лечении кандидоза. Наблюдается повышение чувствительности к горячим напиткам и холодной пище.
Покраснение слизистой оболочки выглядит болезненно, а также доставляет массу дискомфорта. Помимо этого выделяют следующие характерные признаки:
- снижение чувствительности языка и его подвижности;
- образование толстых корок в уголках губ;
- ложное ощущение наличия крови во рту;
- повышение температуры тела до 38-39 градусов;
- увеличение размера вкусовых сосочков на языке;
- изменение вкусовых предпочтений или полное отсутствие вкуса во время приема пищи.
Комплексный подход к лечению у взрослых
Для устранения кандидоза языка используется комплексная терапия включающая в себя системные препараты и лекарства для местного применения. Для усиления эффекта от приема медикаментов могут использоваться средства народной медицины. Они неэффективны в качестве самостоятельного метода устранения заболевания, также перед применением настоев или отваров обязательно посоветоваться с врачом.
Терапия по устранению кандидоза включает в себя:
- Атибиотики. Наиболее популярны нистатин и флуконазол. Ослабление симптомов происходит уже на 3 день после их приема.
- Противогрибковые средства. Они разрушают клеточные мембраны возбудителя. Выпускаются в виде капсул и таблеток. Взрослым обычно назначают флуконахол, дифлюкан, дифлазон и микомакс. Детям назначаются другие препараты, некоторые из них нужно рассасывать.
- Противогрибковые мази и гели. Помогают в короткое время избавиться от зуда, жжения и покраснения слизистой. При остром течении кандидоза рекомендуют клотримазол, холисал или леворин, эти лекарства оказывают обезболивающий эффект.
- Местные антисептики. Аэрозоли с широким спектром действия быстро оказывают необходимый эффект и помогают в борьбе с грибком. Наиболее эффективен гексорал, оралсепт, стрепсилс и максиколд.
Чем полоскать рот
Местные препараты являются неотъемлемой частью терапии кандидоза языка.
Они воздействуют на слизистую оболочку, при этом не всасываются в кровь, а значит негативное влияние на организм предотвращается. Регулярные полоскания помогают в короткий срок избавиться от жжения и зуда, снять покраснение и устранить ноющую боль во время приема пищи.
С этой целью рекомендуется использовать раствор люголя, фукорцина или йодицирина. Полоскать рот при кандидозе рекомендуется после каждого приема пищи. Приготовленный раствор держат около 60 секунд, после чего выплевывают. После полоскания запрещается пить или есть первые несколько часов, в противном случае лекарство не подействует.
Кандидоз на языке у ребенка
Своевременно выявленный кандидоз у ребенка можно легко вылечить раствором соды. Для этого в стакан теплой воды добавляется 1ч.л. средства. Обрабатывать полость рта нужно после каждого кормления и срыгивания, если речь идет о грудном младенце. Такие меры не позволят грибкам размножаться, этого будет достаточно для подавления кандидоза иммунитетом, если со здоровьем нет проблем.
В более тяжелых случаях назначают медикаментозные средства для комплексного воздействия на возбудителя заболевания. Врачи могут порекомендовать мирамистин, нистатин или кандид. В ряде случаев детям прописывают винилин.
Лечение кандидоза у грудных детей предусматривает обязательное использование местных препаратов.
Ими обрабатывают полость рта до 6 раз в день, чтобы предотвратить развитие осложнений и необратимых последствий.
Меры профилактики
Для предотвращения развития кандидоза необходимо придерживаться следующих правил:
- следить за чистотой ротовой полости, по возможности чистить зубы после каждого приема пищи;
- ответственно подходить к выбору полового партнера и стараться избегать близкого контакта с больным человеком;
- не злоупотреблять алкоголем и табаком;
- следить за состоянием протезов и брекетов при их наличии;
- не использовать чужие средства личной гигиены;
- правильно питаться, регулярно употреблять фрукты и овощи;
- следить за состоянием иммунитета и вести активный образ жизни.
При обнаружении любого дискомфорта или недомогания следует обращаться за помощью к специалисту, это позволит начать своевременное лечение и избежать приема сильнодействующих препаратов негативно сказывающихся на состоянии внутренних органов.
Source: VeneroMed.ru
Источник