Кандиды и кандидозы микробиология
Время чтения: 7 мин.

Род Candida насчитывает более 150 видов. Один из них, Candida albicans (читается — кандида альбиканс), относится к условно-патогенной микрофлоре и является наиболее частым возбудителем кандидоза кожи, желудочно-кишечного тракта и слизистых оболочек половых органов, ротовой полости, дыхательных путей.
Ниже рассмотрим подробнее строение кандид, их культуральные, антигенные свойства, факторы патогенности и чувствительность к антимикотическим препаратам.
1. Морфология и строение C. albicans
Существует несколько вариантов строения C. Albicans: гифальная и псевдомицеллярная форма. Некоторые исследователи выделяют еще одну – дрожжеподобную, другие же объединяют эту форму с псевдомицеллярной.
| Форма C. albicans | Морфологические особенности | Вид под микроскопом | Способность вызывать заболевание |
|---|---|---|---|
| Гифальная | Несептированный мицелий: протоплазма гиф не разделяется перегородками (септами) | Гифомицеты – образующие мицелий тонкие нити 2-50 мкм | Самая агрессивная форма |
| Дрожжеподобная | Отдельные клетки округлой формы | Круглые клетки размером 3-15 мкм | Наименее агрессивная форма |
| Псевдомицеллярная | Псевдогифы | Ветвистые цепочки из удлиненных клеток («сарделек»). Они располагаются в виде нитей, но не имеют общей оболочки | Среднее положение между гифальной и дрожжеподобной формами |
| В спящем состоянии | Хламидокондии (хламидоспоры, ложные споры) | Клетки с уплотненной клеточной оболочкой | Позволяют пережить неблагоприятные условия, способствуют распространению данного вида гриба |
Таблица №1 — Морфологические формы C. Albicans
C. albicans могут создавать биопленку на поверхности субстрата. Биопленка эта состоит преимущественно из целлюлозы, но также содержит полинуклеотиды и полипептиды.

Рисунок 1 — Морфологические формы Candida albicans: 1а — дрожжеподобная, 1б — образование ростковой трубки, 1в — псевдомицелий (нитевидное образование, возникающее путём удлинения дрожжевой клетки; в отличие от мицелия, не имеет общей стенки), 1г — гифальная форма, мицелий истинный (группа ветвящихся или неветвящихся, септированных или несептированных гиф, объединенных одной оболочкой). 2а — бластоконидии, 2б — хламидоспоры, 2в — псевдомицелий. Источник иллюстрации — [8]
Клетка грибка имеет ядро (ДНК Candida albicans) , ограниченное мембраной, митохондрии, эндоплазматическую сеть, аппарат Гольджи, рибосомы, включения гликогена. Клеточная стенка состоит преимущественно из маннопротеинов, глюканов и хитина.
| Компоненты клеточной стенки (КС) | % от сухого веса КС | Основная функция | Примечание |
|---|---|---|---|
| Маннопротеины | до 40% | Взаимодействие с внешним миром | —- |
| β-глюкан | 47-60% | Отвечает за прочность КС | —- |
| Хитин | 1-10% | Обеспечивает ригидность каркаса КС | В гифах хитина в 3 раза больше, чем в дрожжевой форме C. albicans, а также увеличено его количество в зоне почкования |
Таблица №2. Главные компоненты клеточной стенки C. albicans (кандида альбиканс)
Клеточная стенка C. albicans – это не только каркас наружного скелета, но и активная органелла, играющая важную роль в иммунологических реакциях и других типах взаимодействия микроорганизма и окружающей среды.
2. Особенности жизнедеятельности и роста культуры
Для жизнедеятельности C. albicans нужен кислород. Они хорошо растут в умеренно влажной и теплой щелочной среде с большим количеством углеводов. Оптимальные условия роста: температура 22-36 градусов и слабокислая среда (рН 5,8-6,5). Размножаются грибки исключительно бесполым путем – почкованием, делением, при этом образуются бластоспоры (рисунок 1 — 2а).
Однако диплоидные клетки кандида альбиканс противоположных типов (аналоги мужской и женской особей) выполняют слияние клеток с образованием тетраплоида. Затем этот комплекс подвергается расколу, чтобы вернуться в диплоидное состояние. При расщеплении хромосомы случайным образом теряются. Хромосомами клетки, как правило, не обмениваются, хотя некоторое генное конъюгирование действительно имеет место. Таким образом, этот процесс обеспечивает генетическое разнообразие грибков.
Грибы C. albicans достаточно устойчивы в окружающей среде: переносят высушивание, замораживание, в почве могут выживать от 3 до 12 месяцев. Прямые солнечные лучи убивают грибки за 5-10 минут, рассеянное ультрафиолетовое излучение – на протяжении 2 недель.
В природе кандиды встречаются практически везде: в молочных продуктах, рыбе, мясе, на овощах и фруктах. Сравнительно быстро инактивируются кипячением и другими видами термической обработки, но устойчивы к посолу, холодному копчению и замораживанию. Чувствительны к препаратам йода, хлора, фенолу и формалину.
Кандиды прекрасно растут на сусло-агаре и других питательных средах с добавлением углеводов, формируя в течение 1-5 суток крепко вросшие в субстрат блестящие или матовые колонии белого, кремово-белого цвета.
Форма колоний – округлая, плоская, выпуклая, с ровными краями. Однако, на висмут-дрожжевых средах образуют черные колонии, чем C. albicans отличаются от других кандид.

Рисунок 2 — Варианты роста грибов Кандида на питательных средах. Источник иллюстрации — [8]

Таблица 3 — Типы роста Candida spp. на питательных средах. Источник — [8]
3. Биохимические и антигенные свойства
C. аlbicans сбраживают глюкозу, лактозу, лакмусовое молоко, раффинозу, левулезу, образуя газ и кислоту. Грибки вырабатывают эндотоксин, вызывающий гибель трехнедельных мышей при внутрибрюшинном введении в течение 48 часов.
Кандида альбиканс имеет 2 основных типа антигенов: маннановые и белковые. Так, в зависимости от структуры маннановых полисахаридов выделяют 2 серотипа C. albicans – А и В.
Кроме этого, антигены данного типа участвуют в формировании иммунного ответа и используются для диагностики кандидоза c помощью серологических реакций. Антигены белковой природы способствуют аллергизации организма.
4. Факторы патогенности
Существует несколько групп факторов патогенности C. аlbicans (см. таблицу 3 ниже).
| Факторы патогенности | Что обеспечивает | Механизм действия |
|---|---|---|
| Эндотоксины | Гликопротеиды, липиды | Гибель клеток хозяина |
| Адгезия (прикрепление к клеткам слизистых оболочек или кожи) | Интегриноподобные поверхностные протеины, лектины, фимбрии, белковые компоненты маннопротеинов | Обеспечение фиксации грибов к клеткам хозяина, сенсибилизация организма |
| Образование протеолитических ферментов | Фосфолипазы, гексозаминидазы, фосфомоноэстеразы, аспартилпротеиназы (SAP) | Некроз тканей организма, усиление адгезивной способности грибка, обеспечение лучшего проникновения в ткани |
| Трансформация из дрожжеподобной формы в нитевидную (гифальную) | Активация образования гиф при температуре 37-410С, концентрация протеолитических ферментов на верхушках гиф, повышенная устойчивость к фагоцитозу, способность к тигмотропизму (движению при прикосновению к клеткам хозяина) | Усиление проникновения в межклеточное пространство, разрушение и повреждение тканей |
| Модуляция иммунного ответа, «антигенная мимикрия» | Олигосахариды, входящие в состав клеточной стенки гриба, Т-маннан, рецепторы к фракции C3b комплемента | Взаимодействие с рецепторами иммунных клеток, ингибирование клеточных иммунных реакций, угнетение Т-клеток |
| Изменение общего фенотипа и структуры поверхностей (фенотипические переключения) | Гены ALS-семейства | Видоизменение рецепторов, антигенов в зависимости от нужд C. аlbicans, увеличение разнообразных методов, способных усиливать патогенные свойства грибка |
| Возможность образования штаммов резистентных форм | Ингибиция синтеза эргостерола клеточной стенки, сокращение поступления лекарственного препарата в грибную клетку | Развитие лекарственной устойчивости, снижение чувствительности к противогрибковым препаратам |
Таблица 4 — Основные группы факторов патогенности Candida albicans (кандида альбиканс)
Основной механизм развития кандидоза следующий:
- 1Адгезия: кандиды прикрепляются к поверхности слизистой оболочки или кожи.
- 2Образование колоний грибков кандида, его размножение в местах прикрепления.
- 3Инвазивный рост, нарушение барьерной функции эпителия с помощью протеолитических ферментов, роста гиф, модулирования иммунного ответа и т.п.
- 4Проникновение C. аlbicans в подлежащие ткани.
Возникновение кандидоза возможно только при снижении местного или общего иммунитета.Это особенно важно при уже имеющемся носительстве.
5. Роль C. albicans в биоценозе человека
В небольших количествах кандиды присутствуют на поверхности кожи и слизистых оболочках, входя в состав биопленок.
При угнетении иммунной системы C. аlbicans становятся патогенными, внедряясь в эпителий и вызывая поверхностный и глубокий кандидоз.
5.1. Факторы риска развития кандидоза
Факторы риска кандидозной инфекции делятся на экзогенные и эндогенные. Экзогенные способствуют проникновению грибка извне, а эндогенные приводят к снижению иммунитета и активизации кандид.
Экзогенные факторы:
- 1Теплая и влажная среда, способствующая избыточной потливости и мацерации кожи.
- 2Низкий уровень гигиены.
- 3Профессиональные вредности, приводящие к повреждению кожи: работа в горячих цехах, постоянный контакт с кислотами, щелочами, моющими средствами и т.д.
- 4Появление трещин и ссадин на слизистой ротовой полости (например, при ношении зубных протезов), уретры (например, при катетеризации мочевого пузыря), коже ареолы и соска при кормлении грудью.
- 5Обилие в пище рафинированных углеводов.
Эндогенные факторы:
- 1Иммунодефицит.
- 2Бесконтрольный прием антибиотиков, стероидных гормонов.
- 3Гормональные сдвиги, например, при беременности,.
- 4Эндокринная патология, например, сахарный диабет.
- 5Возраст.
- 6Тяжелые хронические или острые заболевания.
- 7Состояние после обширных травм, ожогов.
Косвенно способствуют развитию кандидоза:
- 1Курение, алкоголизм, наркомания.
- 2Хронический стресс.
- 3Неблагоприятная экологическая обстановка.
Факторам патогенности C. аlbicans противостоят специфические и неспецифические механизмы защиты организма. Кандидоз развивается в тех случаях, когда защитные механизмы не срабатывают.
6. Классификация инфекции
- 1Носительство грибков Кандида. Бывает транзиторным, кратковременным и хроническим.
- 2Собственно кандидоз. Существуют различные варианты классификации данного заболевания. Наиболее распространена анатомо-клиническая классификация (таблица ниже).

Таблица 5 — Клиническая классификация кандидоза. Для просмотра кликните по таблице
Частота встречаемости кандидоза разных локализаций зависит от общего состояния здоровья, статуса иммунной системы и возраста пациентов. В целом, поверхностные формы заболевания встречаются чаще, чем глубокий кандидоз.
Кандида альбиканс у женщин чаще является причиной вульвовагинального кандидоза (молочницы), кандидоза кожи сосков, у мужчин кандида альбиканс чаще становится причиной кандидозного баланопостита.
7. Методы диагностики
Первый этап лабораторной диагностики — забор материала для исследования. Это могут быть чешуйки с мацерированных краев эрозий, соскобы, мазки, смывы, налет со слизистых оболочек, кожи и ее придатков, мокрота, моча, кал, а также кусочки ткани, полученные в результате биопсии.
Затем проводят микроскопию мазка, при необходимости выделяют чистую культуру грибка и определяют его чувствительность к препаратам.
7.1. Микроскопия
Подтверждением кандидозной инфекции является обнаружение C. albicans под микроскопом. Наличие патогенных форм гриба (бластоспор в стадии почкования, псевдомицелия и гиф), а также повреждение окружающей ткани (признаки воспаления, некроз клеток) свидетельствует о развитии болезни.
При острых формах кандидоза наблюдается множество почкующихся клеток, а при хронических – гифов.
7.2. Выделение чистой культуры возбудителя
Культуру грибка из полученного нативного материала высевают на различные питательные среды. Засеянную питательную среду помещают в термостат, задают температуру 22-37 градусов, через 1-5 дней оценивают результат.
Для идентификации возбудителя также проводят тест образования зародышевых трубок (проростковую пробу). Для этого культуру грибка помещают в специальную среду и выдерживают в пробирке 2-3 часа. Дополнительно проводят тест на расщепление углеводов.
В настоящее время существуют готовые наборы тест-систем, позволяющие достаточно быстро и легко идентифицировать C. albicans. Они надежны и не требуют высокой квалификации персонала.
7.3. Определение чувствительности к антибиотикам
Для определения чувствительности грибков к антимикотическим препаратам на поверхность чашки Петри с полученной культурой накладывают стандартные диски антимикотиков: «Нистатин», «Клотримазол», «Флуконазол», «Амфотерицин В», «Кетоконазол» и т.д.
Далее культуры выдерживаются в термостате в течение суток, после чего оценивается угнетение роста колоний в зоне действия того или иного противогрибкового средства.
7.4. Биологическая проба
В повседневной врачебной практике используется редко. Ее суть заключается в том, что подопытным белым мышам или кроликам вводят 1 млн. клеток гриба, вызывающих гибель мышей за 5, а кроликов — за 9 суток.
7.5. Иммунологическая диагностика
Назначается в случае подозрения на глубокий и диссеминированный кандидоз, так как из внутренних органов грибок выделить достаточно сложно.
Ее видами являются:
- 1Реакции агглютинации.
- 2Реакции преципитации.
- 3Реакция связывания комплемента.
- 4ИФА, в том числе и твердофазный.
К прочим видам лабораторной диагностики кандидоза относятся аллергопробы, ПЦР (выявление ДНК Candida albicans) и др.
8. Антимикотические препараты
На протяжении последних 30 лет для лечения кандида альбиканс (кандидозной инфекции) использовались такие антимикотические средства, как нистатин, клотримазол, миконазол, амфотерицин В.
По данным проведенных клинических исследований в отношении С. albicans, эти препараты, кроме нистатина, продолжают оставаться актуальными в лечении кандидоза разной локализации.
Арсенал антимикотиков, применяемых для лечения инфекции, обусловленной Сandida albicans, постоянно пополняется. Вот неполный список наиболее эффективных препаратов:
- 1Полиены (натамицин, амфотерицин В, в том числе липид-ассоциированный);
- 2Имидазолы (клотримазол, миконазол, бутоконазол, тиоконазол, эконазол);
- 3Триазолы и их производные (флуконазол, итраконазол, вориконазол, позаконазол, терконазол);
- 4Ингибиторы синтеза глюкана (каспофунгин, микафугин, анидулафунгин).
- 5Аллиламины (Тербинафин, Нафтифин).
- 6Антиметаболиты (флуцитозин).
Основу терапии кандидозной инфекции разных локализаций пока еще составляют азолы (имидазолы, триазолы и их производные). Триазолы используются как системно, так и местно. Топические азолы чаще использутся для лечения поверхностных форм кандидоза кожи, орофарингеального и вульвовагинального кандидоза.
Эти препараты доступны в виде кремов для местного применения, в виде пастилок для рассасывания, а также вагинальных суппозиториев и вагинальных таблеток.
Ингибиторы синтеза глюкана используются для терапии осложненного инвазивного кандидоза, кандидемии, инфекции, резистентной к другим системным противогрибковым препаратам, непереносимости к амфотерицину B.
Ингибиторы синтеза глюкана обладают широким спектром действия и активны против большинства видов Candida, кроме C parapsilosis и C guillermondii. Спектр показаний к применению препаратов этой группы постоянно расширяется.
Из антисептиков в отношении кандиды альбиканс эффективны борная кислота, анилиновые красители (бриллиантовый зеленый, метиленовый синий), препараты йода, натрия тетраборат, резорцин, нитрат серебра, риванол, деквалиния хлорид, хлоргексидин и др. Курс лечения подобными средствами более длительный (обычно не менее 2-3 недель).
Источник
Кандидо́з (моло́чница) —
одна из разновидностей грибковой
инфекции,
вызывается микроскопическими
дрожжеподобными грибами рода Candida (Candida
albicans).
Всех представителей данного рода относят
к условно-патогенным[1].
Микроорганизмы рода
Кандида входят в состав нормальной
микрофлоры рта, влагалища и толстой
кишки большинства
здоровых людей. Заболевание обусловлено
не просто наличием грибов рода Candida,
а их размножением в большом количестве,
и/или попаданием более патогенных штаммов гриба.
Чаще всего кандидоз возникает при
снижении общего и местного иммунитета.
Этиология[править | править
исходный текст]
Дрожжеподобные
грибы рода Candida относятся к несовершенным
грибам — дейтеромицетам (анаскоспоровым).
Наиболее распространенные виды среди
больных C.albicans и C.tropicalis.
Дрожжеподобные
грибы вида C.albicans одноклеточные
микроорганизмы овальной или круглой
формы. Образуют псевдомицелий (нити из
удлинённых клеток), бластоспоры (клетки
почки, сидящие на перетяжках псевдомицелия)
и некоторые хламидоспоры — споры с
двойной оболочкой. Главными признаками,
отличающими грибы рода Candida от истинных
дрожжей являются следующие:
наличие псевдомицелия
отсутствие аскоспор (спор
в сумках внутри клеток)характерные
культуральные особенности
Эпидемиология[править | править
исходный текст]
Большинство
людей сталкиваются с грибами Candida в
первый год жизни, а по ряду данных
внутриутробно[2].
Возможность инфицирования плода
подтверждается обнаружением грибов в
околоплодной жидкости, плаценте,
оболочках пуповины. В дальнейшем контакт
новорожденных с грибами Candida может
происходить в период прохождения родовых
путей, со слизистой оболочкой рта, с
кожей соска при кормлении, кожей рук
при уходе, а также с пищей или с предметами
домашнего обихода. Выявлено значительное
обсеменение этими грибами сырого мяса,
молочных продуктов, а также овощей и
фруктов. Источником, помимо носителей,
может являться молодняк домашних
животных (телята, щенки, жеребята), а
также домашняя птица.
Проявление
кандидоза упоминается как частый
побочный эффект, возникающий при
употреблении мощных антибиотиков
широкого спектра действия, активных в
отношении многих грамположительных и
грамотрицательных микроорганизмов.[3][4]
Патогенез[править | править
исходный текст]
К
факторам патогенности у грибов рода
Candida относится секреция протеолитических
ферментов и гемолизинов, дерматонекротическая
активность и адгезивность (способность
прикрепляться к клеткам эпителия). Все
активизации вирулентности у
условно-патогенных грибов рода Candida
можно разделить на три группы:
Экзогенные
факторы, способствующие проникновению
грибов в организм (температурные
условия, влажность, профессиональные
вредности)Эндогенные
факторы, вызывающие снижение
сопротивляемости макроорганизма
(эндокринные нарушения, болезни обмена
веществ, применение гормональных
контрацептивов, курсы лечения
кортикостероидными гормонами,
цитостатическими препаратами)Вирулентные свойства,
обеспечивающие патогенность возбудителя.
Клиническая
картина[править | править
исходный текст]
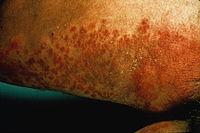
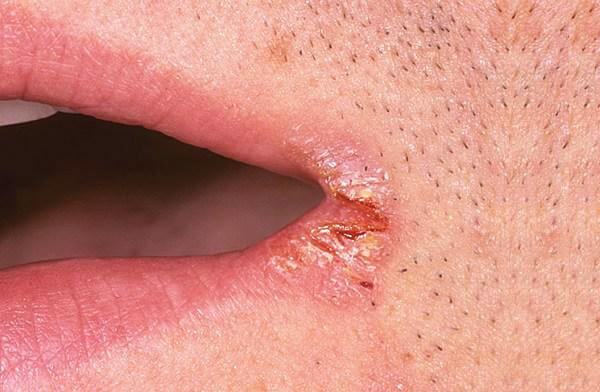
![]()
Кандидоз
кожи
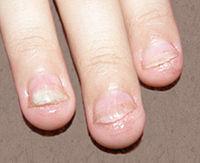
![]()
Кандидоз
ногтей
Проявления
кандидоза зависят от локализации
процесса.
Существует
деление на поверхностные и системные
(висцеральные) кандидозы.
Кандидозы
поверхностные[править | править
исходный текст]
Поверхностные
кандидозы включают поражение гладкой
кожи, слизистых оболочек, кандидозные
онихии и паронихии.
Дрожжевые
паронихии и онихии[править | править
исходный текст]
Паронихии
характеризуются отеком, инфильтрацией,
гиперемией валиков ногтя, отсутствием
надногтевой кожицы (эпонихиум).
Околоногтевой валик при этом несколько
надвигается на поверхность ногтя. Часто
паронихии и онихии существуют одновременно.
Кандидамикиды[править | править
исходный текст]
Кандидамикиды —
вторичные аллергические высыпания,
свидетельствующие о значительной
степени сенсибилизации к возбудителю
и продуктам его жизнедеятельности.
Полиморфны, обычно в виде
эритематозно-сквамозных отечных пятен,
но возможны также уртикарные и болезные
высыпания. Появлению кандидамикидов
сопутствуют субфебрилитет, усиление
основных воспалительных явлений в
основных очагах.
Кандидоз
слизистой оболочки рта
(молочница)[править | править
исходный текст]
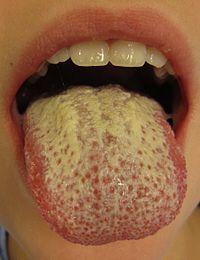
![]()
Оральный
кандидоз.
Эта
форма чаще встречается у новорожденных
(но может быть в любом возрасте). Слизистая
щёк, а также язык и зев покрываются
белесым налетом, напоминающим хлопья
снега (ещё их сравнивают с творогом, то
есть слизистая выглядит так, как будто
ребенок только что поел творог или попил
кефир). В случае, если у матери на фоне
беременности или до неё были похожие
проявления во влагалище, или же она
испытывала неприятные ощущения (зуд) в
области половых органов (кандидоз
влагалища), можно быть уверенным, что
это кандидоз. В большинстве случаев
кандидоз полости рта не представляет
опасности при условии своевременного
и правильного лечения. И только в случае,
если применение местных средств не
оказывает эффекта, необходимо всерьёз
заняться выяснением вопроса о природе
этого процесса.
Кандидоз
кишечника[править | править
исходный текст]
Кандидоз
кишечника является одной из разновидностей
тяжёлого дисбактериоза.
В ситуациях, когда в кишечнике создаются
условия, непригодные для жизни нормальных
микробов, в нём размножаются кандиды.
Это проявляется поносом,
избыточным газообразованием в кишечнике,
в стуле имеется примесь белых хлопьев.
Для детей раннего возраста эта форма
кандидоза опасна тем, что они начинают
отставать в весе и росте, теряют при
поносе витамины и
другие полезные вещества, необходимые
для нормального роста и развития.
Кандидозный
вульвовагинит, баланит и
баланопостит[править | править
исходный текст]
При
кандидозе половых органов наблюдаются
обильные белого цвета творожистые
выделения, характерен зуд.
Для кандидоза влагалища так же, как и
для других форм, характерно нарушение
баланса нормальной микрофлоры,
которая обитает на слизистой оболочке.
При лечении кандидоза влагалища надо
учитывать, что лечить надо, как правило,
и полового партнера, так как возможно
повторное инфицирование грибком.
Симптомы
кандидоза у женщин[править | править
исходный текст]
Жжение
и зуд в области наружных половых органов.Белые
творожистые выделения из влагалища.Боль
при половом акте.Боль
при мочеиспускании.
Симптомы
кандидоза (молочницы) у мужчин[править | править
исходный текст]
Жжение
и зуд в
области головки полового члена и крайней
плоти.Покраснение
головки полового члена и крайней плоти.Белый
налет на головке полового члена и
крайней плоти.Боль при
половом акте.Боль
при мочеиспускании.Выделения
белого цвета при мочеиспускании, похожие
на сперму
Хронический,
генерализованный (гранулематозный)
кандидоз[править | править
исходный текст]
| Этот Вы |
Кандидоз
висцеральный (системный)[править | править
исходный текст]
| Этот Вы |
Случаи
распространения комбинированных
кандидозов с поражением внутренних
органов и развитием кандидозного сепсиса
регистрируются во всех странах.
Лабораторная
диагностика вагинальных
кандидозов[править | править
исходный текст]
Культуральное
исследование должно включать не только
выделение и видовую идентификацию
возбудителя вагинального кандидоза,
но и определение чувствительности
выделеных штаммов к противогрибковым
препаратам. Посев целесообразно
производить по следующей схеме: —
пользуясь постоянно стандартной
методикой посева, вращая тампон, засеять
материал на чашку с хромогенной
средой «CANDICHROM
II»,
при просмотре результатов посева
необходимо подсчитать число КОЕ грибов
различных видов (количественный анализ).
Использование хромогенной селективной
среды «CANDICHROM
II» для
первичного посева позволяет проводить
прямую идентификацию основного
возбудителя C.
albicans и
выделять другие виды дрожжевых грибов
(рост бактерий ингибируется смесью
антибиотиков). Другие виды грибов
рода Candida,
а также болезнетворные дрожжевые грибы
других родов возможно достоверно
идентифицировать до вида с помощью
тест-системы«Elichrom
FUNGI». Для
определения чувствительности к
распространенным противогрибковым
препаратам (флуконазол,
итраконазол, амфотерицин В, вориконазол,
флуцитозин (5-флюороцитозин)) целесообразно
использовать тест-систему «FUNGIFAST
AFG».
С учетом вероятности развития вторичной
устойчивости к азоловым препаратам у
грибов рода Candida,
важно проводить тестирование
чувствительности у выделенных штаммов
и перед повторным назначением лечения.
Лечение
кандидоза[править | править
исходный текст]
Существует
множество препаратов для лечения этого
заболевания. Одни из них применяют
местно (крем, вагинальные таблетки или
свечи), другие — внутрь (таблетки или
капсулы для приёма внутрь). Препараты
для лечения кандидоза:
Миконазол
Натамицин
Флуконазол
Клотримазол
Сертаконазол
Нистатин —
один из ранних антимикотиков тетраеновой
группы, хуже всасывается в кровь из
желудочно-кишечного тракта, чем более
современные препараты[5].Полижинакс
Изоконазол
Циклопирокс
Каприловая
к-таФентиконазол
Микосист
Бутоконазол
(Гинофорт)
Из
наружных средств лечения также эффективны
5—10 % раствор натрия
тетрабората в глицерине местно.
При поражении слизистых оболочек рта
у взрослых 20 % раствор натрия
тетрабората в глицерине местно.
В
ряде случаев назначают лечение,
дополняющее противогрибковые препараты
(иммунотерапия,
общеукрепляющие препараты, физиотерапия и
т. д.), бактериальные
препараты конкурирующих
микроорганизмов (молочнокислые
бактерии, лактобактерин, колибактерин).
Также
советуют применять пребиотики,
содержащие лактулозу: Лактусан,
Бон-Санте (карамель содержащая
лактулозу), Дюфалак, Нормазе и
пребиотик инулин:Кандинорм.
Лечение
кандидоза у мужчин[править | править
исходный текст]
При
кандидозном баланопостите (поражение
головки полового члена и крайней плоти)
достаточно местного лечения: фентиконазол (Ломексин
2 %) — 1-2 аппликации крема в день на
пораженные участки, курс 8-10 дней.
Лечение
кандидоза должно быть комплексным,
поэтапным, включать не только избавление
от грибка, но и ликвидацию предрасполагающих
факторов и лечение сопутствующих
заболеваний.
Лечение
вагинального кандидоза у
женщин[править | править
исходный текст]
При
лёгком течении заболевания рекомендуются
препараты для местного лечения, например,
Ломексин (фентиконазол)
капс. 1000 мг однократно интравагинально.
Например, при лёгком течении
кандидозного вульвовагинита (поражение
влагалища и наружных половых органов)
иногда достаточно местного лечения. В
более сложных случаях, при рецидивах
вагинального кандидоза, требуется
комбинированная терапия системных и
местных антимикотиков: приём флуконазола,
150 мг внутрь, и Ломексин (фентиконазол)
1000 мг однократно интравагинально.
Учитывая, что во время активации грибов
рода Кандида во влагалище усиливается
рост и анаэробных бактерий, рекомендуется
также применять местные препараты
широкого спектра действия, в составе
которых помимо противогрибкового
составляющего включены нитроимидазолы
и др. антимикробные составляющие
(Неотризол).
Если
рецидивы грибковой инфекции возникают
у женщины регулярно, это серьёзный повод
для обследования на эндокринные и другие
хронические заболевания. Важно учитывать
тот факт, что при хронических генитальных
кандидозах обычно поражаются близлежащие
органы и системы организма — мочевой
пузырь, кишечник.
Поэтому
для достижения полного излечения и
предупреждения повторного заражения
необходимо принимать противогрибковые
препараты не только местно, но и внутрь.
Лечение больных с хроническими формами
представляет значительные трудности.
Неэффективность лечения может быть
связана с недостаточной дозировкой и
длительностью, а также с индивидуальной
нечувствительностью к той или другой
группе противогрибковых препаратов.
Поэтому необходимо проводить
бактериологические исследования
(посевы) с определением чувствительности
к противогрибковым препаратам. Следует
учитывать, что грибы обладают способностью
быстро приспосабливаться и формировать
устойчивость к применяемым лекарственным
средствам.
При
рецидивирующем кандидозе (более 4
обострений в течение года) необходимо
тщательное обследование на предмет
сопутствующих инфекций и в последующем
возможны следующие варианты лечения:
Вагинальные
таблетки Неотризол или Полижинакс по
1 табл. 1 раз в сутки на ночь 8-16 дней
(особенно при подтвержденном факте
наличия во влагалище не только грибов
рода Кандида)Вагинальные
капсулы с фентиконазолом («Ломексин»)
600 мг — на 1 и 4 день (две капсулы).Флуконазол (Дифлюкан,
Микосист, Флюкостат)- по 150 мг внутрь
на 1, 4, 7 день, далее по 1 капсуле в неделю
в течение 6 мес.Коррекция
состояний, провоцирующих развитие
кандидоза (сахарный диабет, иммунодефицит,
заболевания, требующие лечения
гормональными препаратами)
Кандидоз
влагалища лечится под наблюдением
врача. При склонности к рецидивам,
особенно при наличии предрасполагающих
факторов необходимо дополнительное
обследование и наблюдение у врача.
Профилактика
кандидоза[править | править
исходный текст]
Хорошим
средством для предотвращения роста
грибов является употребление йогуртов,
содержащих живые молочнокислые
культуры,
а также употребление натуральных
продуктов, обладающих хорошим
противогрибковым действием, таких, как
чеснок, прополис, острый красный перец,
ягоды и листья брусники,
сок и семенагрейпфрута,
листья ореха, масло чайного дерева.
Есть
ряд рекомендаций для предупреждения
кандидоза (особенно кандидоза влагалища):
Избегать
случайных половых связей.Нормализовать
вес — употреблять больше фруктов,
овощей, кисломолочных
продуктов.
Максимально ограничить употребление сахара и
других рафинированныхуглеводов,
поскольку они создают питательную
среду для грибов.[6] При
чувствительности к дрожжеподобным или
плесневым грибкам лучше избегать
содержащие их продукты: хлеб, сладкую
дрожжевую выпечку и плесневые сыры[6].Использовать
хлопчатобумажное нижнее белье.
Синтетические ткани не обеспечивают
достаточного доступа воздуха к коже.
Вследствие повышения температуры и
затрудненного испарения пота появляются
условия для возникновения инфекции,
включая кандидоз влагалища.Лечиться
антибиотиками только по назначению
врача, при этом заранее предупреждать
врача о склонности к кандидозу, поскольку
антибиотики непосредственно стимулируют
развитие дрожжеподобных грибов.[7]Если
человек пользуется лубрикантами при
половом акте, то применять только
водорастворимые виды.При
аллергической реакции
на презервативы из латекса прибегать
к изделиям из полиуретана.
При этом нелишне посетить врача и сдать
анализы, чтобы удостовериться, что это
аллергия, а не другое заболевание.Не
делать спринцевания без надобности,
это поможет избежать вымывания здоровой
флоры.
На
полторы сотни известных видов Candida приходится
около 20 видов возбудителей кандидоза.
Из них наиболее часто у больных выделяют
восемь видов, лидируют четыре — C.albicans,
C.tropicalis, C.parapsilosia, C.glabrata.
Кандидоз
полости рта (код МКБ-10: В37.0) в большинстве
случаев вызывает C.albicans.
Этот вид возбудителя обнаруживается в
полости рта у около 60% здоровых взрослых,
чаще у женщин и курящих мужчин. Другие
виды кандид составляют от 10 до 20% всех
случаев орального кандидоносительства.
На втором месте находится C.glabrata,
особенно у пожилых пациентов. Реже
встречаются C.tropicalis, C.parapsilosis (последняя
выявляется у почти 50% грудных
детей-кандидоносителей). При кандидозе
полости рта у ВИЧ-инфицированных, больных
сахарным диабетом и онкологических
больных чаще появляются редкие виды
кандид — C.sake,
C.rugosa и
др.
Общая характеристика возбудителей кандидоза
Candida
spp. растут
быстро, в среднем за 48 ч, и дают типичные
гладкие, светлые дрожжевые колонии.
При
изучении первичной культуры под
микроскопом уст