Клинические рекомендации язвенный колит 2013 скачать
Современной медицине не известны причины, по которым у человека развивается хронический язвенный колит.
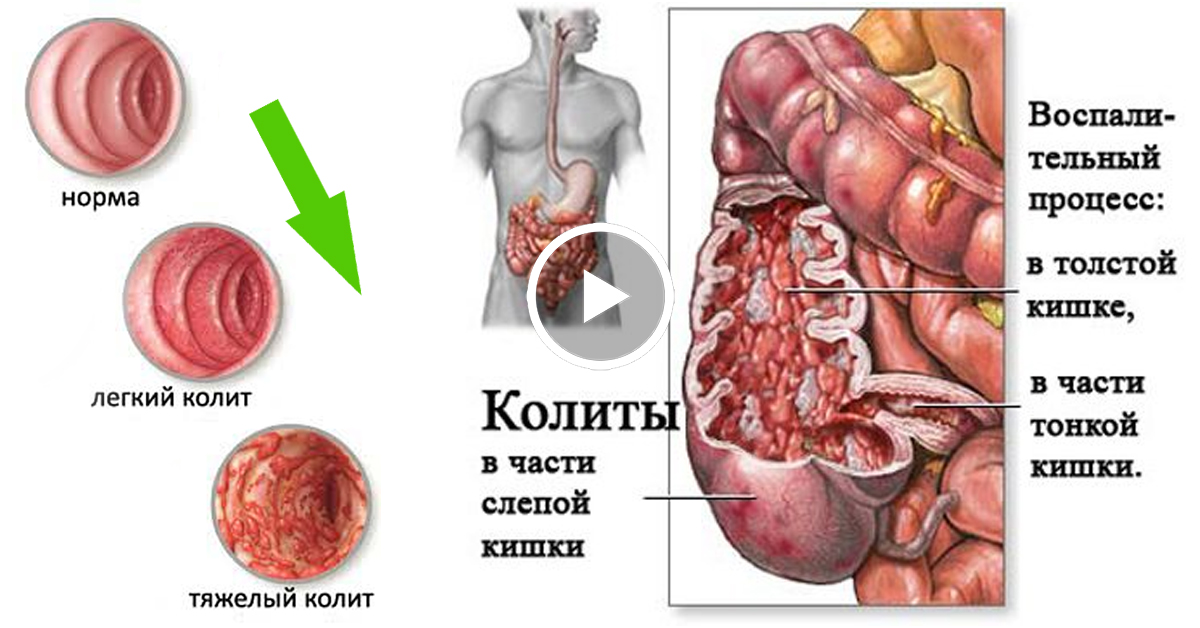
 Язвенный колит (ЯК) – аутоиммунная хроническая патология толстой кишки, проявляющаяся воспалением ее слизистой оболочки. Код заболевания по МКБ-10 – К51.
Язвенный колит (ЯК) – аутоиммунная хроническая патология толстой кишки, проявляющаяся воспалением ее слизистой оболочки. Код заболевания по МКБ-10 – К51.
На сегодняшний день сведения по заболеваемости ЯК в России ограничены. Согласно зарубежной статистике, заболеваемость им составляет 0,6-24,3 на 100000 человек, а распространенность – около 500 человек на 100000 населения.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Клинические рекомендации
Клинрекомендации по язвенному колиту разработаны Российской гастроэнтерологической ассоциацией совместно с Ассоциацией колопроктологов России. Документ пересматривается каждые 3 года.
Диагноз «язвенный колит» должен отражать:
- характер течения болезни;
- длительность патологического процесса;
- тяжесть текущего обострения или наличие ремиссии;
- наличие лекарственной резистентности или гормональной зависимости;
- наличие осложнений со стороны кишечника или внекишечных осложнений.
✔ Основные симптомы язвенного колита, смотрите в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Примеры формулировки диагноза
- ЯК, хроническое рецидивирующее течение, проктит, среднетяжелая атака
- ЯК, хроническое непрерывное течение, левостороннее поражение, среднетяжелая атака. Гормональная зависимость. Внекишечные проявления (периферическая артропатия).
- ЯК, хроническое рецидивирующее течение, тотальное поражение, тяжелая атака. Гормональная резистентность. Токсический мегаколон.
Неспецифическая форма
У 10% больных при исследовании операционного материала, взятого при колэктомии, невозможно провести дифференциальную диагностику между язвенным колитом и болезнью Крона.
В этих случаях пациенту ставится диагноз недифференцированного неспецифического язвенного колита.
Решение о формировании ИАРА принимается сугубо индивидуально, а пациент должен быть проинформирован о рисках неэффективности восстановительно-пластической операции и иных осложнениях, связанных с болезнью Крона.
Противопоказанием к формированию ИАРА является злокачественная опухоль толстой кишки, а также недостаточность анального сфинктера.
Хроническая форма заболевания
Язвенный колит уже сам по себе является хроническим заболеванием толстого кишечника.
К основным его клиническим проявлениям относятся:
- диарея;
- ложные позывы на дефекацию с кровью;
- тенезмы;
- ночные дефекации.
Лечение
Согласно клиническим рекомендациям, терапия этого заболевания включает в себя:
- медикаментозное лечение;
- хирургические методы;
- психологическую и социальную поддержку;
- рекомендации по питанию.
Лечение направлено на:
- достижение и поддержание бесстероидной ремиссии (прекращение приема глюкокортикоидов в течение 12 недель с момента начала лечения);
- предупреждение осложнений;
- предупреждение операции;
- своевременное назначение хирургических методов лечения при прогрессировании болезни и развитии жизнеугрожающих осложнений.
Поскольку полностью излечить неспецифический язвенный колит возможно только при полном иссечении субстрата заболевания (колпроктэктомия), неоперированный пациент при достижении ремиссии должен продолжать поддерживающую терапию.
Однако в качестве поддерживающей терапии не используются глюкокортикостероидные препараты.
В клинических рекомендациях по хроническому колиту 2019 года представлены основные препараты для достижения и поддержания ремиссии исходя из длительности поражения и тяжести состояния больного.
Обычно используется месалазин в форме ректальных свечей или пены. Терапевтический ответ от применения препарата можно оценивать не ранее, чем через 14 дней.
Если он положительный, лечение продлевается до 6-8 недель. При неэффективности лечения рекомендованы ректальные формы глюкокортикостероидов (ректальная пена будесонид, свечи с преднизолоном), ответ также оценивается через 14 дней.
После того, как достигнута ремиссия, больному показано поддерживающее лечение – ректальное введение месалазина (в форме свечей или пены).
Длительность поддерживающей терапии — 2 года. Если местное лечение неэффективно, назначаются пероральные формы месалазина (таблетки, гранулы и др.).
При отсутствии клинического эффекта назначаются системные глюкокортикоиды или топические стероиды, а также комбинация топических стероидов с азатиоприном (особенно при рецидивах).
Местное лечение при этом продолжается. При достижении ремиссии, вызванной приемом глюкокортикоидов, проводится поддерживающая терапия азатиоприном в течение 2 лет.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Показания к хирургическому вмешательству
Хирургическое лечение неспецифического язвенного колита проводится при:
- неэффективности медикаментозной терапии;
- невозможности продолжать лекарственную терапию вследствие гормональной зависимости;
- наличие осложнений со стороны кишечника (перфорация кишки, токсическая дилатация, кишечное кровотечение);
- онкологический процесс в толстом кишечнике или высокий риск его возникновения.
✔ Методы хирургического лечения язвенного колита в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Как правило, в половине случаев гормональная зависимость успешно преодолевается с помощью биопрепаратов или иммуносупрессантов (азатиоприн, 6-меркапропурин).
Использование циклоспорина и терапия биопрепаратами в 40-80% случаев позволяет достичь ремиссии.
Однако у определенного процента пациентов с высокой вероятностью развития осложнений и неэффективности лечения при возникновении гормональной резистентности или зависимости показано проведение хирургического лечения без попыток использования биопрепаратов или иммуносупрессантов.
Косвенно кишечное кровотечение можно заподозрить по прогрессирующему снижению уровня гемоглобина на фоне проведения адекватной терапии, однако четкие референсные значения для снижения его уровня, свидетельствующие о наличии кишечного кровотечения, не определены.
Токсическая дилатация
Токсическая дилатация – это расширение ободочной кишки до 6 см и более, сопровождающееся проявлениями отравления организма.
Факторы риска токсической дилатации:
- снижение концентрации ионов калия и магния в крови;
- подготовка к колоноскопии при помощи осмотических слабительных;
- прием препаратов против диареи.
Косвенно о наличии токсической дилатации можно судить по следующим признакам:
- внезапное сокращение частоты стула на фоне имевшейся диареи;
- метеоризм;
- внезапное ослабление или исчезновение болевых ощущений;
- нарастание симптомов интоксикации (тахикардия, снижение артериального давления и др.).
Развитие токсической дилатации на фоне проводимой интенсивной терапии является показанием к экстренному хирургическому вмешательству.
Если она выявляется у больного, ранее не получавшего адекватного лечения (в первую очередь гормонального), возможно консервативное лечение – глюкокортикоиды, метронидазол, внутривенные вливания для восстановления электролитного баланса.
Если в течение суток не наблюдается положительной динамики, больному показана срочная колэктомия.
Стандарт Медицинской помощи больным с язвенным колитом в Системе Консилиум
Перфорация толстой кишки
Перфорация толстой кишки – наиболее тяжелое осложнение хронического колита, смертность от которого составляет порядка 50%.
Угрожающие признаки:
- перитонеальная симптоматика;
- скопление свободного газа в брюшной полости (по результатам рентгеновского исследования).
При развитии данного состояния показана экстренная колэктомия.
У больных длительно существующим хроническим колитом существенно повышается риск развития колоректального рака, поэтому данное состояние требует регулярного обследования на предмет дисплазии слизистого эпителия толстого кишечника.
На вероятность возникновения злокачественной опухоли оказывают влияние:
- длительность анамнеза;
- начало заболевания в раннем возрасте;
- протяженность поражения слизистой;
- наличие у больного первичного склерозирующего холангита;
- тяжелые обострения ЯК в анамнезе или непрерывное течение заболевания;
- семейный отягощенный анамнез по колоректальному раку.
При постоянном активном течении хронический колит может спровоцировать воспалительный полипоз, который также является фактором риска развития онкологической патологии толстого кишечника.
Скрининг колоректального рака следует начинать спустя 6-8 лет после того, как хронический воспалительный процесс в толстом кишечнике впервые дал о себе знать.
У пациентов с первичным склерозирующим холангитом скрининговое обследование начинают раньше.
Больные с поражением, ограниченным прямой кишкой, могут наблюдаться с той же периодичностью, что и здоровые пациенты, но только в том случае, если прошедшее или активное воспаление проксимальнее прямой кишки исключено при эндоскопическом исследовании и биопсии остальных отделов кишки.
Частота эндоскопических исследований зависит от степени риска, которая оценивается при колоноскопии через 6–8 лет после начала хронического колита.
Контрольная колоноскопия проводится после хорошей подготовки кишечника.
Клинические рекомендации по язвенному колиту предписывают проводить эндоскопическое исследование толстого кишечника в период ремиссии, так как активное воспаление мешает выявлению дисплазии слизистой.
Скрининг неоплазии слизистой оболочки кишечника основан на двух подходах:
- хромоэндоскопия с прицельной биопсией участков, подозрительных на злокачественное перерождение;
- биопсия слизистой оболочки по 4 фрагмента из каждых 10 см ободочной и прямой кишки (при эндоскопии в белом свете).
Результаты скрининговой биопсии определяют тактику дальнейшего наблюдения и лечения:
- дисплазия высокой степени, обнаруживаемая в неизмененной слизистой оболочке (то есть не в приподнятых образованиях) — абсолютное показание к колэктомии;
- дисплазия легкой степени в неизмененной слизистой оболочке (не в приподнятых образованиях) — решение принимается в индивидуальном порядке: колэктомия возможна, но более предпочтительно регулярное проведение эндоскопического скрининга с сокращением интервала между исследованиями до 1 года;
- аденоматозный полип проксимальнее зоны поражения (которая определяется при эндоскопическом/гистологическом исследовании) является показанием к стандартной полипэктомии с последующим наблюдением;
- полип с признаками перерождения в участке толстой кишки, пораженной язвенным колитом, не является показанием к колэктомии при условии, что его гистологическое строение соответствует аденоме и признаки дисплазии отсутствуют в окружающей неизменной слизистой оболочке или где-либо в кишке, а также в краях удаленного полипа.
Современная консервативная терапия позволяет держать под контролем течение заболевания, однако у части пациентов медикаментозное течение не приносит ожидаемого эффекта.
В этих случаях прибегают к оперативному вмешательству, направленному на удаление толстой кишки.
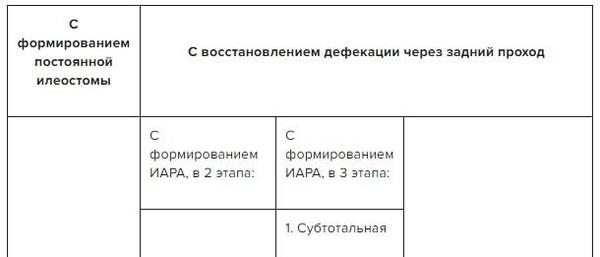
Три десятилетия назад золотым стандартом хирургического лечения являлась колпроктэктомия с илеостомией, илеоректальный анастомоз практиковался сравнительно редко.
В начале 21 века стала широко распространена восстановительно-пластическая операция — колпроктэктомия с илеоанальным резервуарным анастомозом (ИАРА).
Данное вмешательство позволяет совершать контролируемые дефекации через задний проход и существенно повысить качество жизни. Однако ИАРА, несмотря на все ее преимущества, проводится не во всех случаях.
Дело в том, что существует ряд факторов, ухудшающих функциональный исход операции и увеличивающих риск осложнений, что приводит к необходимости удаления резервуара у 3,5–10% пациентов.

Смотреть список литературы
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Язвенный колит неуточненный (K51.9)
Общая информация
Краткое описание
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание толстой кишки, характеризующееся язвенно-некротическими изменениями слизистой оболочки, которое локализуется преимущественно в ее дистальных отделах. Изменения первоначально возникают в прямой кишке, в дальнейшем распространяются последовательно в проксимальном направлении и примерно в 10% случаев захватывает всю толстую кишку.
Болезнь Крона — неспецифическое первично-хроническое, гранулематозное воспалительное заболевание с вовлечением в процесс всех слоев стенки кишечника, характеризующееся прерывистым (сегментарным) поражением различных отделов желудочно-кишечного тракта. Следствием трансмурального воспаления является образование свищей и абсцессов.
Протокол «Неспецифический язвенный колит. Болезнь Крона. Язвенный колит»
Коды МКБ-10: К 50; К 51
К 50.0 Болезнь Крона тонкой кишки
К 50.1 Болезнь Крона толстой кишки
К 50.8 Другие разновидности болезни Крона
К 51.0 Язвенный (хронический) энтероколит
К 51.2 Язвенный (хронический) проктит
К 51.3 Язвенный (хронический) ректосигмоидит
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Классификация (в зависимости от локализации поражения)
Неспецифический язвенный колит:
1. По локализации: дистальный колит (проктит, проктосигмоидит), левосторонний колит (поражение до селезеночного изгиба), субтотальный колит, тотальный колит, тотальный колит с ретроградныи илеитом.
2. По форме: острая (1 атака), молниеносная (фульминантное течение — лихорадка, геморрагии, левосторонний или тотальный колит с осложнениями: токсический мегаколон, перфорации); хроническая рецидивирующая; хроническая непрерывная. Хроническая форма — клинические симптомы свыше 6 мес.
3. По фазе: обострения, ремиссии.
4. По течению (степени тяжести):
4.1 Легкое: стул до 4 раз в день с незначительной примесью крови, лихорадка и тахикардия отсутствуют, умеренная анемия, СОЭ не выше 30 мм/час, не характерны осложнения и внекишечные проявления.
4.2 Средней тяжести: стул от 4 до 8 раз в день со сгустками или ярко-красной кровью, субфебрильная температура, тахикардия свыше 90 уд./мин., анемия 1-2 ст., СОЭ в пределах 30 мм/час, потеря веса до 10%, не характерны осложнения, могут быть внекишечные проявления.
4.3 Тяжелое: стул чаще 8 раз в день с кровопотерей свыше 100 мл, фебрильная температура, анемия 2-3 ст., СОЭ свыше 30 мм/час, выраженная тахикардия, потеря веса более 10%, характерны осложнения и внекишечные проявления.
Диагностика
Диагностические критерии БК и НЯК
Жалобы и анамнез
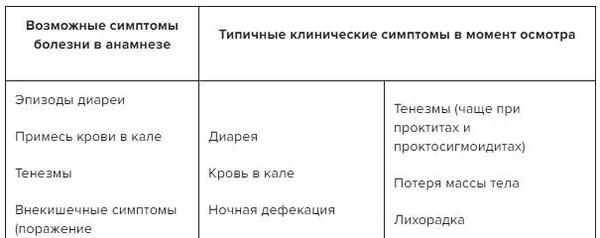
Болезнь Крона — диарея, боли в правой подвздошной области, перианальные осложнения, лихорадка, внекишечные проявления (болезнь Бехтерева, артриты, поражения кожи), внутренние свищи, потеря массы тела.
Неспецифический язвенный колит — кровотечение из прямой кишки, учащенное опорожнение кишечника, постоянные позывы на дефекацию, стул преимущественно в ночное время, боли в животе преимущественно в левой подвздошной области, тенезмы.
Физикальное обследование: дефицит массы тела, симптомы интоксикации, полигиповитаминоза; болезненность при пальпации живота преимущественно в правой и левой подвздошных областях.
Лабораторные исследования: ускоренная СОЭ, лейкоцитоз, тромбоцитоз, анемия, гипопротеинемия, гипоальбуминемия, СРБ, увеличение альфа-2-глобулинов, ретикулоцитоз.
Инструментальные исследования: колоноскопия, ректороманоскопия — наличие поперечных язв, афт, ограниченных участков гиперемии, отека в виде «географической карты», свищи с локализацией на любом участке желудочно-кишечного тракта.
Контрастная рентгенография с барием — ригидность кишечной стенки и ее бахромчатые очертания, стриктуры, абсцессы, опухолеподобные конгломераты, свищевые ходы, неравномерное сужение просвета кишечника вплоть до симптома «шнурка».
При НЯК: грануляции (зернистость) слизистой, эрозии и язвы, зубчатость контуров, сморщивание.
Гистология (по согласованию с родителями) — отек и инфильтрация лимфоидными и плазматическими клетками подслизистого слоя, гиперплазия лимфоидных фолликулов и пейеровых бляшек, гранулемы. При прогрессировании заболевания нагноение, изъязвление лимфоидных фолликулов, распространение инфильтрации на все слои кишечной стенки, гиалиновое перерождение гранулем.
УЗИ — утолщение стенки, уменьшение эхогенности, анэхогенное утолщение стенки кишечника, сужение просвета, ослабление перистальтики, сегментарное исчезновение гаустр, абсцессы.
Показания для консультации специалистов:
— стоматолог;
— ЛОР;
— физиотерапевт;
— хирург (по показаниям).
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Исследование кала на скрытую кровь.
3. Копрограмма.
4. Эзофагогастродуоденоскопия.
5. Ректороманоскопия.
6. Колоноскопия.
7. Контрастная рентгенография с барием.
8. Гистологическое исследование биоптата.
9. Определение общего белка.
10. Определение белковых фракций.
11. Коагулограмма.
12. Стоматолог.
13. ЛОР.
14. Физиотерапевт.
15. Хирург (по показаниям).
Дополнительные диагностические исследования:
1. Определение билирубина.
2. Определение холестерина.
3. Определение глюкозы.
4. Определение АЛТ, АСТ.
5. Определение С-реактивного белка.
6. Рентгеноскопия желудка.
7. УЗИ органов брюшной полости.
8. Определение железа.
9. Колоноскопия.
Дифференциальный диагноз
Показатели | Неспецифический язвенный колит | Болезнь Крона |
Возраст начала болезни | Любой | До 7-10 лет — очень редко |
Характер начала болезни | Острое у 5-7% больных, у остальных постепенное (3-6 мес.) | Острое — крайне редко, постепенное в течение нескольких лет |
Кровотечения | В период обострения — постоянные | Редко, чаще — при вовлечении в процесс дистальных отделов толстой кишки |
Диарея | Стул частый, жидкий, нередко с ночными дефекациями | Стул редко наблюдается чаще чем 4-6 раз, кашицеобразный, преимущественно в дневное время |
Запор | Редко | Более типичен |
Боли в животе | Только в период обострения, интенсивные перед дефекацией, после опорожнения стихают | Типичны, чаще неинтенсивные |
Пальпация области живота | Спазмированная, болезненная толстая кишка | Инфильтраты и конгломераты кишечных петель, чаще в правой подвздошной зоне |
Перфорации | При токсической дилатации в свободную брюшную полость, протекают малосимптомно | Более типичны прикрытые |
Ремиссия | Характерна, возможно длительное отсутствие обострений с обратным развитием структурных изменения в кишечнике | Отмечаются улучшения, абсолютной ремиссии нет, структура кишечника не восстанавливается |
Малигнизация | При длительности болезни более 10 лет | Редко |
Обострения | Симптомы заболевания выражены, но поддаются лечению хуже | Симптомы заболевания постепенно нарастают без особого отличия от периода благополучия |
Поражения перианальной области | У 20% больных мацерация, трещины | У 75% больных перианальные свищи, абсцессы, язвы — иногда единственные проявления болезни |
Распространенность процесса | Только толстая кишка: дистальная, левосторонняя, тотальная | Любой отдел пищеварительного тракта |
Стриктуры | Не характерны | Встречаются часто |
Гаустрация | Низкая, сглажена или отсутствует | Утолщены или нормальные |
Поверхность слизистой оболочки | Зернистая | Гладкая |
Микроабсцессы | Есть | Нет |
Язвенные дефекты | Неправильной формы, без четких границ | Афтоподобные изъязвления с венчиком гиперемии или трещиноподобные продольные дефекты |
Контактная кровоточивость | Есть | Нет |
Эвакуация бария | Нормальная или ускорена | Замедлена |
Укорочение толстой кишки | Часто, просвет трубкообразный | Не характерно |
Поражение тонкой кишки | Чаще отсутствует, при ретроградном илеите — равномерное как продолжение колита | Прерывистое, неравномерное, с ригидностью стенки, часто — на значительном протяжении |
Лечение
Тактика лечения
Цель лечения:
— обеспечение ремиссии;
— профилактика осложнений.
Немедикаментозное лечение
Диетотерапия — рекомендуется вареная и приготовленная на пару протертая пища с ограничением клетчатки, жира и индивидуально непереносимых продуктов (как правило, молока).
Медикаментозное лечение
В лечении НЯК и БК доказана эффективность 5-аминосалициловой кислоты, глюкокортикоидов и цитостатиков.
Базисная терапия заключается в назначении препаратов 5-аминосалициловой кислоты. Используют месалазин в дозе 2-4 г/сут. преимущественно в таблетированной форме или сульфасалазин (2-8 г/сут., обязательно в сочетании с фолиевой кислотой 5 мг/сут.). Предпочтение отдается месалазину, как менее токсичному и оказывающему меньшие побочные эффекты.
При наличии перианальных поражений в комплексе лечебных мероприятий включают метронидазол в дозе 1-1,5 г/сут.
Дополнительные препараты (антибиотики, пребиотики, ферменты и др.) назначают по показаниям.
По достижении ремиссии пациенты должны получать в течение, как минимум 2 лет поддерживающую терапию месалазином или сульфасалазином 2 г/сут.
При непереносимости препаратов 5-аминосалициловой кислоты используют преднизолон (10-30 мг через день). Азатиоприн в качестве поддерживающей терапии назначают пациентам, у которых ремиссия достигнута его применением (50 мг/сут.).
Профилактические мероприятия:
— профилактика кровотечений;
— профилактика свищей;
— профилактика образования стриктур;
— профилактика гнойно-инфекционных осложнений;
— профилактика развития дефицитных состояний (анемии, полигиповитаминозов).
Дальнейшее ведение: больные НЯК и БК подлежат диспансерному наблюдению с обязательным ежегодным посещением врача и проведением ректороманоскопии с прицельной биопсией слизистой оболочки прямой кишки в целях выявления степени воспаления и дисплазии. Колонофиброскопия с множественной прицельной биопсией проводится при тотальном колите, существующем свыше 10 лет. Исследование крови и функциональные пробы печени проводятся ежегодно. При ремиссии больным с НЯК и БК пожизненно назначают салофальк 0,5 х 2 р. в д. или сульфасалазин 1 г х 2 р. в д.
Перечень основных медикаментов:
1. Месалазин 250 мг, 500 мг, табл.
2. Сульфасалазин 500 мг, табл.
3. Преднизолон 0,05, табл.
4. Метронидазол 250 мг, табл.
Перечень дополнительных медикаментов:
1. Азатиоприн 50 мг, табл.
2. Тиаминабромид 5%, 1,0
3. Пиридоксина гидрохлорид 5%, 1,0
4. Аевит, капс.
5. Актиферрин, сироп, капли, таблетки
6. Метилурацил, 0,25 табл., свечи 0,5
7. Дюфалак, сироп
8. Дицинон, р-р 12,5%, 2,0 мл, табл. 0,250
9. Эпсилон-аминокапроновая кислота, р-р 5%, 100 мл
Индикаторы эффективности лечения: исчезновение патологических примесей в кале, купирование болей в животе, нормализация стула, регрессия системных проявлений.
Госпитализация
Показания к госпитализации (плановое):
1. Впервые установленный диагноз НЯК и БК.
2. Обострение заболевания (среднетяжелое и тяжелое течение, лабораторные признаки активности процесса, наличие системных проявлений).
3. Наличие осложнений и риск развития активности процесса.
Необходимый объем исследования перед плановой госпитализацией:
— общий анализ крови (6 показателей);
— общий белок и фракции, СРБ;
— коагулограмма;
— ректороманоскопия, ирригоскопия или колоноскопия;
— фиброгастродуоденоскопия.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- 1. Гвидо Адлер. Болезнь Крона и язвенный колит. М., «Гэотар — мед», 2001.
2. Managment of ulcerative colitis. Society of Surgery of the alimentay tract. 2001.
3. American college of Radiology. Imaging recommendations for patients with Crohn,s disease. 2001.
4. Клинические рекомендации для практикующих врачей. М, 2002.
5. Практическая гатсроэнтерология для педиатра, М.Ю. Денисов, М., 2004
6. Болезни детей старшего возраста, руководство для врачей, Р.Р. Шиляев и др., М, 2002
7. Практическая гатсроэнтерология для педиатра,В.Н. Преображенский, Алматы,1999
- 1. Гвидо Адлер. Болезнь Крона и язвенный колит. М., «Гэотар — мед», 2001.
Информация
Список разработчиков:
1. Заведующая отделением гастроэнтерологии РДКБ «Аксай», Ф.Т. Кипшакбаева.
2. Ассистент кафедры детских болезней КазНМУ им. С.Д. Асфендиярова, к.м.н., С.В. Чой.
3. Врач отделения гастроэнтерологии РДКБ «Аксай», В.Н. Сологуб.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник