Колит и спаечная болезнь
Спаечная болезнь кишечника – это воспалительно-дистрофический процесс, характеризующийся образованием соединительнотканных перетяжек (спаек) между петлями тонкой и толстой кишки. Спайки препятствуют правильной моторно-эвакуаторной функции кишечника. Клиническая картина вариабельна: от бессимптомной до кишечной непроходимости.
Спайки – это достаточно плотные тяжи из соединительной ткани, которые образуются вследствие воспаления и отечности листков висцеральной и париетальной брюшины – ткани, покрывающей изнутри все органы, располагающиеся в пространстве брюшной полости. Даже при локальном воспалительном процессе листки париетальной и висцеральной брюшины становятся отечными, внутри выпадают нити фибрина, которые способствуют процессу склеивания. Это своеобразный защитный момент, который способствует ограничению воспалительной реакции. В дальнейшем эти фибриновые нити трансформируются в плотную соединительную ткань.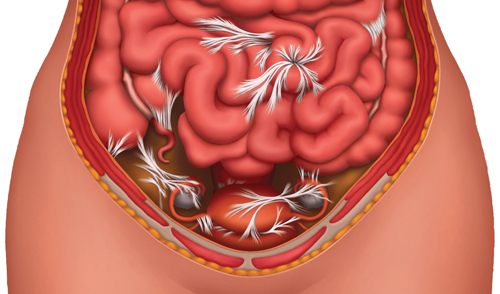
Причины
Причинами спаечной болезни могут быть внешние и внутренние факторы. Следует рассматривать именно провоцирующие факторы, так как влияние одного и того же действия у одного человека проходит незамеченным, а у другого – провоцирует развитие спаечного процесса.
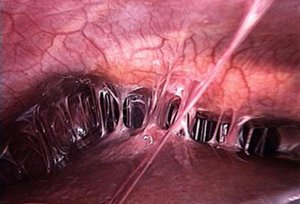
Среди возможных причин спаечной болезни следует рассматривать:
- все процессы, входящие в понятие «острый живот» (аппендицит, холецистит и др.);
- хроническое воспаление органов внутри брюшной полости (аппендикулярный инфильтрат);
- у женщин – хронические воспалительные заболевания органов внутри малого таза (сальпингоофорит, аднексит, эндометриоз);
- травматические повреждения живота (одиночные или множественные удары в живот во время спортивных занятий, в драке);
- любая полостная операция.
Генетическая предрасположенность – один из основополагающих моментов спаечной болезни. Также повышается вероятность формирования спаечного процесса, если у родственников по прямой линии были случаи этой болезни.
Симптомы
Клиническая симптоматика спаечной болезни определяется выраженностью и распространенностью патологического процесса: 2-3 спайки между петлями толстого и тонкого кишечника могут никак не ощущаться, в то время как при множественных патологиях имеются определенные симптомы.
Кроме того, спаечная болезнь, согласно классификации подразделяется на хроническую, острую и интермиттирующая (периодически возникающая). Соответственно, при острой форме этого заболевания клинические признаки появляются и нарастают быстро, в течение короткого периода времени; а при хронической – появляется медленно и сопровождает человека долгие годы.
Среди возможных клинических признаков спаечной болезни отмечают:
-
 болевые ощущения без четкой локализации;
болевые ощущения без четкой локализации; - интенсивность боли варьирует от умеренной до сильной, боль нарастает при усилении перистальтики (после еды);
- тошнота (редко);
- рвота и срыгивание (особенно после употребления большого количества пищи);
- метеоризм и вздутие живота.
Если спаечная болезнь осложняется непроходимостью кишечника, то наблюдается классическая клиническая симптоматика:
-
 выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника;
выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника; - повторные эпизоды рвоты даже после выпитой воды;
- живот становится вздутым и асимметричным;
- вздутие сочетается с отсутствием отхождения газов;
- стул отсутствует или очень скудный;
- достаточно быстро ухудшается общее состояние: появляется высокая температура с ознобом, выраженная слабость.
Клиническая симптоматика острой и хронической спаечной болезни сходна со многими другими заболеваниями брюшной полости, поэтому без помощи специалиста не обойтись.
Диагностика
Диагностика патологии предполагает использование инструментальных методов исследования, которые позволяют визуализировать спайки и оценить распространенность заболевания. Для этого используются:
-
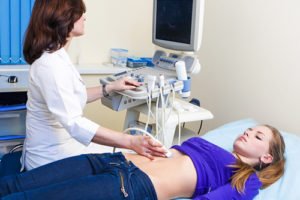 ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком);
ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком); - томография с использованием контрастного вещества (лучше магнитно-резонансная или позитронно-эмиссионная);
- обзорная рентгенография (наиболее информативна и целесообразна при подозрении на кишечную непроходимость);
- колоноскопия;
- в крайнем случае – диагностическая лапароскопия;
- общеклинические и биохимические тесты для оценки метаболических нарушений всего организма.
Применение инструментальных методов необходимо при хронической спаечной болезни и при возникновении кишечной непроходимости, так как это позволяет спланировать дальнейший ход оперативного вмешательства.
Большое значение имеет опрос больного, так как указание на травмы живота, оперативные вмешательства (особенно повторные) на органах брюшной полости имеют первостепенное значение в развитии обширного спаечного процесса.
Лечение
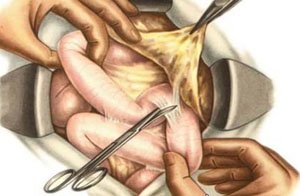 Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Вылечить спаечную болезнь, особенно распространенную, без хирургического вмешательства невозможно. Медикаменты могут уменьшить выраженность клинической симптоматики, но не ликвидировать соединительнотканные образования. Хирургическое иссечение спаек также не всегда успешно, так как возможен рецидив болезни – повторное образование спаечных тяжей.
Диета
Диетическое питание подразумевает отказ от продуктов, провоцирующих усиленное газообразование. Это уменьшает напряженность кишечника, снижает интенсивность болевых ощущений.
| Нерекомендуемые продукты | Рекомендуемые продукты |
|
|
Полный переход к диетическому питанию позволяет уменьшить выраженность клинической симптоматики спаечной болезни.
Медикаментозная терапия
В комплексной терапии спаечной болезни практикуется использование симптоматических средств, которые улучшают качество жизни пациента. Врачом могут быть назначены:
-
 НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек;
НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек; - лидаза и другие рассасывающие ферменты;
- ФИБС, алоэ, спленин для рассасывания спаек (часто в сочетании с физиопроцедурами);
- панкреатические ферменты для улучшения процессов переваривания (панкреатин);
- средства для уменьшения содержания образовавшихся газов (симетикон);
- спазмолитики для снижения интенсивности боли (дротаверин).
Еще могут назначаться средства для очищения кишечника, если нет возможности поставить очистительную клизму.
Хирургическая терапия
Применяется в случае развития кишечной непроходимости или значительного снижения качества жизни пациента, низкой эффективности консервативного лечения. Проводится полостная операция, образовавшиеся спайки иссекаются обычным скальпелем, с помощью лазера или электрического тока.
Для профилактики повторного образования спаек применяются:
-
 ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа);
ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа); - антикоагулянты (низкомолекулярный гепарин);
- гиалуронидаза;
- барьерные специализированные мембраны и пленки (вводятся интраоперационно).
Целесообразность применения той или иной методики оценивает врач.
Восстановительный период протекает без каких-либо особенностей, практикуется раннее вставание, постепенное расширение строгой диеты.
Возможные осложнения и прогноз
Наиболее грозное осложнение спаечной болезни – это кишечная непроходимость. При позднем обращении или отсутствии адекватной хирургической помощи кишечная непроходимость может стать причиной смерти больного.
Хроническая и интермиттирующая спаечная болезнь не представляют угрозы для жизни пациента. Прогноз благоприятный, но качество жизни может быть различным.
Профилактика
Профилактические мероприятия по предотвращению развития спаечной болезни зависят от рекомендаций хирурга, который проводит оперативное вмешательство. Возможные составляющие указаны выше.
Источник
Нежные внутри
Кишечник представляется нам не самым деликатным органом, однако… Помню, когда я учился в медицинском институте, на кафедре хирургии, нам показывали правильное отношение к кишке. Пожилой доктор никогда даже не прикасался к органу пальцами ― только салфеткой, смоченной в стерильной жидкости. Он работал пинцетом, очень нежно и бережно укладывая петли на свое место после осмотра. Вот так нам прививали трепетное отношение к кишке. Однако не все юные хирурги усвоили эти уроки, и некоторые коллеги до сих пор всячески теребят и встряхивают кишки пациентов. И после таких небрежных манипуляций в кишечнике обязательно образуются спайки.
Спайки представляют из себя как бы тяжи, созданные из соединительной ткани. Образуются они между листками брюшины. Сама брюшина представляет собой тонкую оболочку, окружающую внутренние органы живота. Функций у этой пленки множество, и одна из них — защитная.
Реализуется эта функция так: когда на органе (кишке) образуется повреждение или воспаление, к этому месту прилипает другой участок брюшины, благодаря этому воспалительный процесс не выходит за границы слипания. Теперь вы поняли, почему грубые действия хирурга по отношения к кишке (тисканье, тряска, которые повреждают нежную кишечную оболочку) приводят к спаечному процессу.
Кишки — это, по сути, такие подвижные трубочки, благодаря этой подвижности пищевой комок свободно и беспрепятственно проходит все изгибы своего маршрута, отдавая все хорошее и забирая все вонючее. А спайки скручивают кишки так, что просвет закрывается, перекрывая свободный проход. А у женщин, например, бывают спайки органов малого таза. Спаечная болезнь в малом тазу мешает прохождению яйцеклетки от яичника в полость матки, приводя к бесплодию.
Помоги себе сам
Однако, обнаружив у себя спайки после операции, не стоит сразу обвинять доктора. Любое вмешательство в брюшную полость, любое воспаление, особенно если у вас есть предрасположенность к спаечному процессу, приведет к образованию спаек, даже если доктор был очень нежен. Более того, в половине случаев спаечной болезни вы сами и виноваты.
Как напишете вы — хирург лазил, а я виноват!? Да-да, возможно, «виновато» то самое заболевание, которое вы запустили, доведя себя до хирургического стола, а также ваше поведение в послеоперационном периоде.

Одного прооперировали, удалили воспаленный аппендикс, так он на второй день уже потихонечку согнувшись ходит, а другой кряхтит, выпрашивая обезболивающие. Ну а что ― хорошо, с утра закинулся и полдня дремлешь, ничего не болит, ничего не беспокоит. Так и лежит это тело аки бревно дня три-четыре. Между тем спайки образуются очень быстро. И без движения они только укрепляются.
Не надо себя жалеть, нужно найти ту середину, когда ваш доктор еще не ворчит, увидев вас двигающимся по коридору, но и не пинает, требуя движения. Спросите у доктора: когда можно шевелиться, когда — принимать пищу, вы сами должны найти консенсус со своим врачом. Ведь и ему выгодно, чтобы у вас все было хорошо, нормальный врач тоже переживает за ваше будущее.
Не только из-за операции
Как я уже сказал, к образованию спаек могут приводить некоторые состояния и заболевания. Среди них:
- травмы кишечника после ударов, падений, ранений;
- инфекционные поражения кишечника (аппендицит, прободная язва желудка или 12-перстной кишки), приводящая к перитониту (воспалению органов живота), другие воспалительные процессы в животе;
- воспалительные заболевания в малом тазу у женщин (воспаление матки, придатков);
- лучевая терапия может привести к радиационному поражению органов живота и спаечному процессу;
- часто спаечная болезнь поражает больных после перитонеального диализа (подобие искусственной почки, только детоксикацию проводят через живот, вливая в него жидкость и одновременно удаляя токсические вещества).
Вне зависимости от причины образования спайки могут приводить к тяжелым последствиям. Поэтому важно вовремя обратить внимание на тревожные симптомы.
Не пропустить симптомы
Развивается сей недуг довольно медленно, и долгое время пациент не знает, что он пациент, между тем спайки медленно и неотвратимо (или почти неотвратимо) укрепляются, завязывая кишки в узел.
Читайте также:
Профилактика и лечение острых кишечных инфекций
Заболевание может начинаться регулярными запорами, болями (коликами) в животе, усиливающимися при физической нагрузке, переедании. Нередко бывают тошнота и рвота.

Если вовремя не спохватиться, возникает кишечная непроходимость. Это уже серьезное осложнение ― когда кишечное содержимое не способно пройти через определенный промежуток связанной в узел кишки. Перистальтическая волна постоянно толкает стенки кишок, возникают резкие боли. В месте сужения образуется все больший завал, кишка раздувается, сужаются сосуды, нарушается питание кишечной стенки. При этом по-большому больной сходить не может, зато рвота — с характерным запахом.
В конечном итоге кишка в этом месте отмирает, омертвевшая ткань под давлением рвется и все вываливается в брюшную полость, вызывая разлитой каловый перитонит. А уж с этого момента до летального исхода всего один шаг. Так что давайте диагностировать спайки вовремя.
Спаечную болезнь врач может заподозрить по характерным жалобам. В помощь ему будут ультразвуковое исследование живота и рентген брюшной полости с контрастом. Также хороша компьютерная томография ― один из лучших и безопасных методов обследования. Однако иногда лучше рассечь (лапароскопически) кишечник и один раз увидеть.
Легче предупредить
Несомненно, хирург не будет стремиться лезть к вам в живот на начальных проявлениях болезни. Он оттянет этот ответственный момент до последнего, назначит диету с исключением острого, жареного, алкоголя, мучного, копченостей (нафиг так жить???). Еще он назначит рассасывающую терапию (это препараты такие, а не то, что вы подумали). Для обезболивания пропишет анальгетики и спазмолитики. И кстати говоря, подобная терапия действительно может помочь.
А вот гинекологи, например, часто рекомендуют секс как прекрасное средство от спаечной болезни. И ведь не поспоришь. Движение есть? Есть! Кроме того, во время секса выделяются вещества с мощным обезболивающим эффектом, и вы даже не почувствуете, как разойдутся ваши послеоперационные швы (шутка), по крайней мере спайки рассосутся точно.
Будьте здоровы!
Владимир Шпинев
Фото thinkstockphotos.com
Источник
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.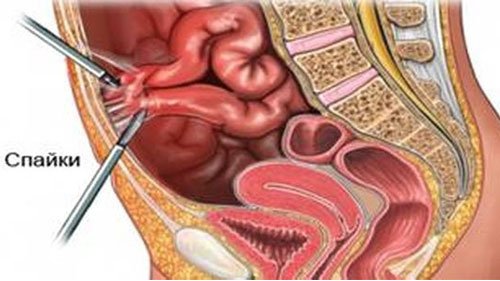
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
-
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма. - Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника
-
 резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота; - тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
-
 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность; - нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
-
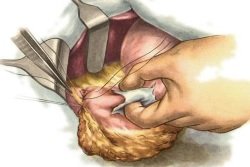 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже. - Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
-
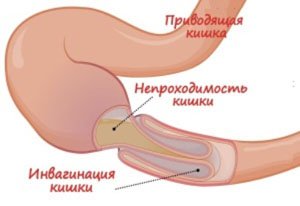 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни; - хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
-
 Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек. - Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
- ультразвук;
- магнитотерапия;
- электрофорез.
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
-
 частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки); - уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
-
 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения. - Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Источник


