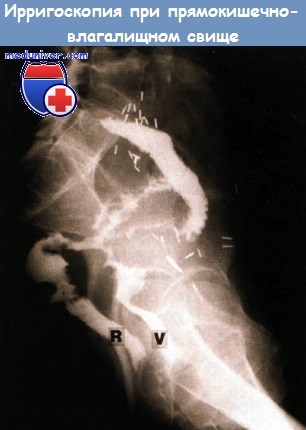
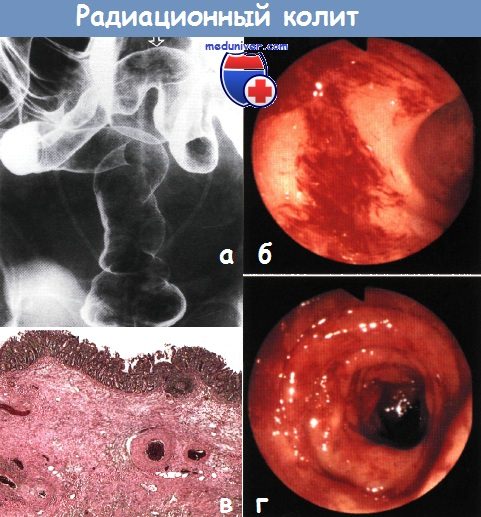
Колит после облучения простаты
Воспаление кишки после лучевой терапии — лучевой проктит и энтеритОстрые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты — 64-74 Гр, рак шейки матки — 45 Гр, рак эндометрия — 45-50 Гр, рак прямой кишки — 25-50,4 Гр, рак мочевого пузыря — 64 Гр. Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту! Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей. В развитии лучевых повреждений выделяют две фазы: Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.
а) Эпидемиология: б) Симптомы воспаления кишки после лучевой терапии: • Острый проктит: диарея, отхождение слизи и крови со стулом, императивные позывы/инконтиненция, тенезмы, боль, перианальный дерматит. Системные явления нетипичны и чаще связаны с общими побочными эффектами лечения: анемия, анорексия, истощение/потеря веса. Острые симптомы разрешаются через 6-12 недель. • Хронический лучевой проктит: кровотечение (изъязвление, телеангиэктазии), диарея, отхождение слизи со стулом, императивные позывы/инконтиненция (уменьшение резервуарной функции и адаптационной способности прямой кишки), тенезмы, перианальный дерматит. Осложнения: кровотечение, обструкция (формирование стриктуры), образование свища (например, ректовагинального), инконтиненция (повреждение нервов, сфинктера, утрата резервуарной функции). Увеличение риска развития вторичных опухолей.
в) Дифференциальный диагноз: г) Патоморфология лучевого проктита и энтерита Макроскопическое исследование: Микроскопическое исследование: д) Обследование при воспалении кишки после лучевой терапии Дополнительные исследования (необязательные):
е) Классификация: ж) Лечение без операции воспаления кишки после лучевой терапии: — Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании. — Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия: з) Операция при лучевом проктите и энтерите Показания: Хирургический подход: и) Результаты лечения воспаления кишки после лучевой терапии: к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем — обычное наблюдение. — Также рекомендуем «Ишемический колит — причины, признаки, лечение» Оглавление темы «Болезни толстой кишки»:
|
Источник
Механизм действия
Представление об эффекте от лечения можно получить, если разобраться, что такое облучение при раке предстательной железы. Перед лучевой терапией обязательно выполняют МРТ (магнитно-резонансную томографию) и определяют объем ткани, на который будет приходиться основной лучевой удар.
Механизм воздействия ионизирующего излучения на простату обуславливается образованием свободных радикалов и пероксида водорода. Происходит разрушение нуклеиновых кислот (ДНК) и целостности клеточных мембран. Действие оказывается не только на атипичные клетки, но и здоровые. Это основная причина неприятных последствий облучения простаты.
Длительность сеанса облучения при раке простаты — 10 минут, с модулированием интенсивности — 20 минут. Курс — от 5 до 8 недель, 5 процедур, 2 дня перерыв.
Облучение выполняют волновым и корпускулярным способом. Доза облучения подбирается индивидуально, чтобы минимизировать отрицательные эффекты на близлежащие ткани.
Новообразование подвергается воздействию излучаемых специальным аппаратом радиоволн определенной частоты. Радиоактивное излучение разрушительно влияет на раковые клетки, вызывая их гибель или утрату способности к дальнейшему делению. Перед проведением процедур определяют местоположение опухоли, тщательно контролируют направление луча, который должен быть точно нацелен на очаг поражения, не затрагивая при этом окружающие ткани.
Лучевая терапия предстательной железы используется в сочетании с предварительно проведенной простатэктомией или как самостоятельная терапевтическая процедура. Решение о возможности проведения и эффективности тех или иных лечебных методов принимает лечащий врач после ознакомления с анамнезом больного и детального изучения результатов его обследований.
Варианты лучевой терапии при раке простаты
Дистанционное облучение — часто используемый способ для лечения онкологических заболеваний. Выделяют фотонную, корпускулярную и внутритканевую радиотерапию. Воздействие осуществляется с помощью аппарата, концентрированный поток радиоизлучения направлен на область, максимально близкую к простате.
• острое воспаление в кишечнике;
• уремия;
• эпизод облучения органов малого таза в анамнезе;
• выраженное ожирение;
• функционирующий уретральный катетер.
При микроцисте (уменьшение объема мочевого пузыря), диарее, язвенном колите в стадии ремиссии и инфравезикальной обструкции вопрос о проведении решается в индивидуальном порядке.
• относительную малотравматичность;
• быструю реабилитацию;
• отсутствие необходимости в длительной госпитализации;
• меньший риск осложнений.
• длительность (до 2 месяцев);
• невозможность точно установить стадию онкопроцесса;
• возможные осложнения;
• отсутствие эффекта у некоторых пациентов.
3D-конформная радиотерапия
В качестве наружного метода радиологи могут использовать конформную лучевую терапию, с 3-х мерной съемкой простаты, мочевого пузыря и прямой кишки.
Клинический объем излучения соответствует границам и форме простаты.
Лучевая нагрузка при 3D конформном облучении на мочевой пузырь и прямую кишку существенно меньше.
В каких случаях показана радиотерапия?↑
Если злокачественный процесс обнаружен у пациента на первых двух стадиях развития, облучение железы, как правило, рекомендовано без оперативного вмешательства, в качестве основного метода терапии. Также радиотерапия проводится на третьей и четвертой, терминальной, стадии заболевания, когда по ряду причин больному противопоказана операция. Кроме того, облучение является единственным возможным способом лечения у старых мужчин, организм которых ослаблен хроническими заболеваниями.
На последних стадиях развития злокачественного процесса лучевая терапия часто применяется в комплексе с химиотерапией и гормональным лечением. При наличии метастазов в костях облучение высокими дозами способствует значительному ослаблению острых болей.
В любой ситуации доза радиоактивного излучения зависит от размера и типа новообразования, состояния больного и рассчитывается индивидуально для каждого случая.
Брахитерапия
Брахитерапия (контактная терапия, внутренняя лучевая терапия) — одна из новых разработок, негативное воздействие на соседние структуры сведено к минимуму. В предстательную железу внедряют специальные источники радиоизлучения. Для лечения рака простаты применяют низкодозную постоянную и высокодозную временную брахитерапию.
Подходит в качестве альтернативного лечения рака простаты на начальных стадиях, без метастазирования. Кроме этого, уровень ПСА должен не превышать 10 нг/мл, дифференцировка по шкале Глисона менее 7 баллов, а объем простаты – не более 50 см куб.
После прохождения брахитерапии более 80% пациентов живут дольше 10 лет.
• однократность амбулаторной процедуры;
• хорошие результаты;
• меньший риск осложнений;
• возможность сохранения эректильной функции.
У пациентов с местнораспространенным раком простаты перед брахитерапией проводят дистанционное облучение.
• с модулированием интенсивности (поток частиц разделяется на несколько разнонаправленных пучков с помощью компьютера);
• протонная терапия с щадящим воздействием (малые дозы) на окружающие ткани, так как облучение атипичных клеток происходит на молекулярном уровне;
• нейтронная терапия — наиболее травматична, ее проводят, если отсутствует эффект от воздействия протонов или гамма-лучей.
В крупных онкологических центрах доступны все виды радиолечения.
Побочные эффекты лучевой терапии↑
Лучевая терапия при раке предстательной железы представляет собой один из наиболее эффективных методов борьбы с онкологической патологией в тканях органа.
Положительное воздействие от проведения лучевой терапии при раке простаты развивается на фоне целенаправленного уничтожения раковых клеток в очагах формирования патологии.
Существует несколько разновидностей лучевого лечения рака простаты. Выбор методики воздействия на раковые клетки осуществляет радиолог.
При выборе метода врач учитывает несколько факторов, основными среди которых являются следующие:
- стадия развития раковой опухоли;
- сумма баллов по шкале Глисона, определяющая степень агрессивности онкологического процесса;
- возраст пациента;
- результаты проведения биохимического количественного анализа на онкомаркер ПСА;
- наличие показаний и противопоказаний к использованию той или иной методики проведения процедуры;
- ожидаемая продолжительность жизни и некоторые другие.
Лучевая терапия при раке простаты дает возможность с минимальными последствиями для организма остановить прогрессирование патологии и уничтожить подвергшиеся мутации клетки при помощи использования направленного источника радиоактивного излучения.
Лучевую терапию рака предстательной железы применяют вместо оперативного вмешательства на ранних стадиях, что позволяет сохранить железу.
Помимо этого применение метода обосновано после хирургического вмешательства и в паллиативных целях при поздних стадиях развития патологии с целью продления жизни больного, снижения степени проявления болевых ощущений и при развитии рецидива и метастазов.
Лечение рака простаты лучевой терапией может рассматриваться в качестве радикальной методики, параллельно с терапией лучами обычно назначается проведение гормональной терапии, которая максимально блокирует продуцирование мужских половых гормонов.
Достоверно доказано, что использование комбинированного лечения позволяет минимизировать риски развития рецидивов болезни.
Радиационная терапия применяет высокоэнергетическое рентгеновское излучение или поток заряженных частиц. Применение излучения в высоких дозах позволяет разрушать аномальные клетки. Количество уничтоженных клеток увеличивается после каждого нового сеанса. Радиоактивное излучение осуществляет повреждение структуры ДНК в аномальной клетке.
Больной не ощущает излучения, но может слышать некоторые электрические шумы и видеть сигналы аппарата.
Лучевая терапия при раке простаты 2 степени в большинстве случаев позволяет сохранить функциональность органа.
Лучевая терапия рака простаты может применяться на любой стадии развития патологии, независимо от области локализации очагов патологии.
Отлично себя зарекомендовало использование радиоактивной терапии в качестве профилактического и лечебного средства после оперативного вмешательства, направленного на удаление очагов патологии.
Применяемое излучение в лечении рака может быть двух типов – волновое и корпускулярное. Помимо этого оно может отличаться способом воздействия. В настоящий момент врачи на практике применяют дистанционный, контактный и интерстициальный методы воздействия.
В зависимости от методики лучевая терапия делится на несколько разновидностей:
- Внешняя.
- Конформная.
- Протонная.
- Брахитерапия.
- Системная.
Оптимальный выбор методики облучения осуществляет лечащий врач с учетом результатов обследования и особенностей организма больного, помимо этого учитывается возможное наличие противопоказаний к лечению тем или иным методом.
После проведения обследования направленного на точное определение размеров и локализации очагов патологического процесса при помощи КТ и МРТ, врачи задействуют дистанционный метод воздействия на орган.
Эта методика заключается в воздействии излучением не только на пораженные клетки, но и на здоровые.
Для этой цели создан специальный аппарат, позволяющий регулировать длину волны, что позволяет минимизировать негативное воздействие на здоровые ткани организма.
Важная задача при применении этого способа лечения – сохранение целостности и невредимости прилегающих к поврежденному участку здоровых тканей.
Огромным преимуществом является программное обеспечение оборудования, не позволяющее превысить опасный уровень излучения при проведении радиотерапии, что ускоряет процесс восстановления здоровых тканей после операции, уменьшает сроки реабилитации больного и снижает риск развития осложнений.
Осуществление процедуры дистанционной лучевой терапии рака простаты, как правило, проводится в условиях поликлиники. Длительность одного курса составляет от 7,5 до 8 недель.
После полного курса манипуляций назначается обследование с целью выяснения состояния здоровья больного и оценки степени воздействия радиоактивного излучения на патологию.
Далее делается между курсами перерыв для того, чтобы здоровые ткани имели возможность восстановить свои функциональные возможности.
Для конформной лучевой терапии применяется специальное оборудование, имеющее возможность изменять форму радиационного луча в соответствии с формой и размеров выявленной опухоли.
Во время процедуры максимальная доза ионизирующего излучения направлена на клетки входящие в раковую опухоль, что дает возможность минимизировать повреждение здоровых тканей простаты у мужчины.
Существует несколько разновидностей этой процедуры, которые применяются для лечения рака простаты.
Основными типами этого метода терапии являются:
- трехмерная конформная;
- интенсивно-модулированная;
- стереотаксическая.
Трехмерный конформный метод позволяет проводить обработку опухоли с различных направлений. Контроль процесса осуществляется при помощи компьютерной томографии. Степень воздействия с разных сторон является одинаковой.
Интенсивно-модулированная терапия представляет собой наиболее прогрессивный метод 3D воздействия, при котором на опухоль оказывается максимально разрушающее воздействие, что позволяет достичь максимального излечения от патологии.
Стереотаксический лучевой метод воздействия представляет собой разновидность внешней лучевой терапии.
Лучевая протонная терапия применяет высокоэнергетические частицы для обработки очага патологии вместо радиационных лучей. Применение протонов позволяет увеличить количество доставляемой в очаг радиации и одновременно снизить негативное воздействие на окружающие здоровые ткани.
Брапхитерапия – внутренняя лучевая терапия, предполагает введение имплантатов, имеющих в себе радиоактивные изотопы в опухоль. Радиоактивное излучение с течением времени убивает пораженные клетки
Низкодозный метод используется для проведения лечения рака на ранних стадиях развития и при наличии низкой степени риска развития рецидивов и метастазов.
При запоздалом обращении больного к врачу, когда патология достигает 3-4 стадии развития, единственным способом избавления от патологии является простатэктомия, предполагающая удаление простаты, в том случае, если процесс распространяться начинает на семейные канатики и яички проводится удаление пораженных органов – кастрация.
Для снижения вероятности развития рецидива болезни больному рекомендуется пройти курс лучевого воздействия и в случае необходимости такой курс дополняется проведением химиотерапии препаратами, подавляющими размножение раковых клеток.
В случае распространения новообразования за пределы железы либо при формировании множественных метастазов в отдаленных органах проведение такого лечения является малоэффективным.
Как и любой метод лечения злокачественных новообразований, воздействие на очаг патологии радиолучом или раствором, имеющим радиоактивные элементы, обладает некоторыми нежелательными эффектами.
Последствия после лучевого воздействия на организм могут быть как положительными, так и отрицательными.
Наиболее распространенными негативными последствиями являются:
- Гиперреакция тканей кишечника на оказываемую на них дозу радиации.
- Слабость.
- Утомляемость.
- Астения.
- Дизурические расстройства в виде жжения при осуществлении мочеиспускания, изменение качества струи мочи и наличие примеси крови.
- Фиксирование субфебрильной температуры
- Получение лучевого ожога.
- Болевые ощущения и отечность в области мошонки и промежности.
- Расстройства при дефекации – появление слизи, крови диареи, недержания кала.
После проведения сеансов лечения при помощи радиоизлучения у больного возможно развитие следующих патологий:
- развитие [link_webnavoz]эректильной дисфункции[/link_webnavoz];
- возникновение стриктуры уретры;
- появление и развитие фиброзно-склерозирующих процессов;
- появление постлучевого проктита и цистита.
Появление побочных эффектов у больного во многом зависит от состояния организма пациента. Осложнение под влиянием излучения могут развиваться, как сразу после получения дозы радиации, так и спустя некоторое время после проведения сеансов, часть побочных эффектов исчезает со временем, а частично они могут оставаться на всю жизнь.
Появление поздних побочных эффектов зависит от целого комплекса факторов, наиболее значительными среди них являются:
- Площадь, подвергшаяся облучению.
- Общая доза получаемой радиации.
- Тип лучевого воздействия.
- Разновидности онкологической патологии.
Для снижения негативного воздействия на организм после проведения воздействия радиоактивным излучением. Для каждого больного разрабатывается индивидуальная диета.
Больному после осуществления процедур рекомендуется больше отдыхать, скорректировать рацион питания и обязательно отказаться от вредных привычек.
На сегодняшний день имеются достоверные данные подтверждающие сопоставимость эффективности лучевого лечения с проведением радикальной простатэктомии.
Благодаря усовершенствованию методов проведения лучевого воздействия значительно улучшены показатели по анализу общей смертности, т. е. выживаемость после проведения облучения в настоящий момент повысилась.
Лучевая терапия при раке предстательной железы в наше время является ведущим методом в борьбе с онкологическим процессом. Используется она для лечения как ограниченных, так и распространённых форм заболевания.
Нежелательные последствия лучевой терапии при раке простаты
При облучении страдают не только органы урогенитального тракта, которые граничат с простатой, но и кишечник, кожные покровы.
• дизурические расстройства: рези, боли при мочеиспускании, ослабление струи мочи, ноктурия; императивные позывы, неудержание/недержание мочи;
• изнурительный зуд в области мочеиспускательного канала, усиленные выделения;
• нарушение эректильной функции;
• запоры или частый жидкий стул при вовлечении в зону облучения части кишечника;
• боли в нижних отделах живота;
• сухость слизистых, жажда;
• обострение геморроя;
• кожные проявления в месте воздействия лучей: покраснение, мацерация, образование язв;
• слабость, астенический синдром;
• тошнота, потеря аппетита;
• депрессия;
• задержка мочеиспускания;
• появление крови в моче, стуле;
• выпадение волос.
У каждого пациента реакции индивидуальны, состояние может улучшиться в течение нескольких дней после окончания курса, но может занять и более длительный период.
Гарантировать, что осложнений после лучевой терапии не будет, не в состоянии ни одна методика.
• язвенный колит;
• простатоцистит;
• кровотечение;
• стриктура уретры;
• недержание мочи;
• эректильная дисфункция;
• уретрит;
• ректит;
• микроцист;
• лучевой фиброз.
Общие рекомендации для пациента, получающего лечение лучами
Иногда негативные последствия от лучевой терапии проходят самостоятельно, но чаще для достижения эффекта необходимы слаженные действия и пациента, и врача.
После облучения организм ослаблен, и ему требуются силы не только на восстановление, но и на борьбу с раковой опухолью. Если следовать простым советам, процессы реабилитации пойдут быстрее.
В первое время стоит отказаться от значительных физических нагрузок, но исключать полностью двигательную активность не стоит: полезны пешие прогулки на свежем воздухе, без прямого воздействия солнечных лучей.
Важно питаться правильно. Согласно рекомендациям по диете при раке предстательной железы, суточную калорийность ограничивают до 2800 кал. Исключение — прохождение химио- или лучевой терапии, средний калораж рациона 3800 кал.
В меню необходимо включить больше овощей и фруктов. Красное мясо (говядина, свинина, баранина) – не лучший выбор, вместо этого полезна рыба, богатая селеном, белком и жирными омега-кислотами.
Вполне допускается диетическое мясо: крольчатина, индюшатина, куриные грудки.
Все вещества, обладающие раздражающим действием, исключают.
Полезны отвары трав с мочегонным эффектом (брусничный лист, хвощ полевой, толокнянка, семена укропа и пр.). Все блюда готовятся с максимально щадящей обработкой.
Отказ от вредных привычек — шаг навстречу к выздоровлению или к ремиссии рака предстательной железы.
Все проблемы необходимо сразу обсуждать с врачом, своевременно сдавать анализы и принимать лекарства. Как правило, для профилактики негативного воздействия на органы мочеиспускания, назначают уросептики, фитопрепараты, усиленный питьевой режим. Данная мера помогает предотвратить воспаление и изменения в анализах мочи: выраженная лейкоцитурия, протеинурия могут потребовать приостановить лучевую терапию.
Для нормализации струи мочи используют альфа-адреноблокаторы.
При лучевом ректите рекомендуют максимально щадящую диету, антигистаминные препараты, при сильном воспалении — антибиотики и гормоны.
Боль и дискомфорт снимают масляные микроклизмы и свечи с Метилурацилом, ванночки с раствором слабо-розовой марганцовки.
Принимать витаминные комплексы можно в разумных количествах, от пищевых добавок с непонятным составом, гарантирующим полное выздоровление, лучше отказаться.
Источник