Корь клиника этиология лечение
Острое вирусное заболевание, характеризующееся интоксикацией, катаральными явлениями, энантемой и папулёзно-пятнистой сыпью.
Этиология. Возбудитель кори — РНК-овый вирус, относящийся к семейству парамиксовирусов. Быстро инактивируется при нагревании, УФ-облучении, под влиянием дезинфицирующих средств.
Отличительной особенностью вируса кори является его способность к пожизненной персистенции в организме человека, перенёсшего заболевание, и способность вызывать особую форму инфекционного процесса — медленную инфекцию (подострый склерозирующий панэнцефалит).
Эпидемиология. Источник инфекции — больной человек, наиболее заразный при максимальном выделении вируса в катаральном периоде и гораздо менее заразный в периоде высыпаний.
Путь передачи инфекции — воздушно-капельный. Восприимчивость к кори высока, после контакта с больным корью заболевают все, кто не имеет приобретённого иммунитета.
После перенесённого заболевания формируется пожизненный иммунитет.
Патогенез. Вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, размножается в эпителии респираторного тракта и в регионарных лимфатических узлах. Наблюдается кратковременная вирусемия (на 3—5-й день инкубационного периода). Вирус гематогенно разносится по всему организму, фиксируется и накапливается в ретикулоэндотслиальной системе. Воздействие иммунной системы организма на вируссодержащие клетки приводит к их цитолизу, высвобождению вирусов и развитию второй волны вирусемии. В силу тропности к эпителиоцитам вирус внедряется в слизистые оболочки респираторного тракта, полости рта, конъюнктиву. Аллергические реакции с участием компонентов вируса обусловливают повреждение стенок сосудов, отёк тканей и некротические изменения в клетках и тканях. Элемент коревой сыпи — это очаг воспаления вокруг сосуда, в формировании которого немаловажную роль играет повреждение эндотелия сосуда.
Обладая тропностью к клеткам центральной нервной системы, вирус кори может обусловить развитие коревого энцефалита.
Клиника. Инкубационный период длится от 9 до 11 дней (при серопрофилактике может удлиняться до 21 дня).
Начало заболевания острое, с быстрым развитием интоксикации и катаральных явлений. Температура тепа повышается до 38-39 С, появляется резь в глазах. Отмечаются адинамия, вялость, снижение аппетита, нарушение сна, головная боль. Затем появляются сухой «лающий» кашель, признаки ринита, конъюнктивита. В этом периоде характерен вид больного: лицо одутловатое, припухшие глаза и губы.
Пятна Филатова-Коплика-Бельского на внутренней поверхности щек больного корью
К концу 1-2-х суток на слизистой оболочке щёк, реже губ, дёсен появляются мелкие белесоватые папулы, не сливающиеся между собой — пятна Филатова-Коплика-Бельского . Наличие этих пятен, которые позволяют поставить диагноз кори в ранние сроки заболевания, создаёт впечатление, что слизистая оболочка щеки посыпана манной крупой. Пятна обычно располагаются напротив малых коренных зубов.
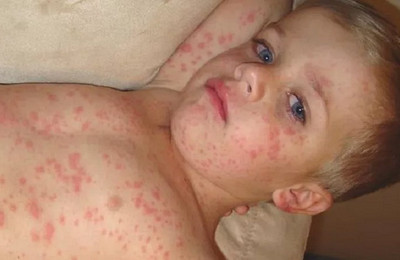
Коревая сыпь на туловище, 2ой день болезни
На 3-5-й день болезни с характерной этапностью появляется сыпь. В 1-е сутки сыпь возникает за ушами, на липе, шее, в верхней части груди, на 2-й день — на всём туловище, на 3-й лень — на конечностях. Сыпь носит пятнисто-папулёзный характер, склонна к слиянию, возникает на фоне неизменённой кожи. Исчезновение сыпи происходит в порядке её появления; после сыпи остаётся пигментация, иногда с отрубевидным шелушением.
Коревая сыпь на верхних конечностях, 3ий день болезни
В периоде рсконвалесценции наблюдаются явления астении, снижение сопротивляемости организма. У инфицированных лиц, которым в течение инкубационного периода профилактически вводили иммуноглобулин, корь протекает с меньшей выраженностью всех симптомов (митигированная корь). У непривитых взрослых наблюдают более тяжёлое и осложнённое течение. Период высыпаний характеризуется большим количеством элементов с большей склонностью к слиянию.
Возможные осложнения: пневмония, коревой энцефалит, менингоэнцефалит.
Диагностика. При наличии характерных клинических и эпидемиологических данных диагностика не представляет трудностей. Для верификации диагноза исследуют смывы из носоглотки или кровь с целью выделения вируса в культуре клеток. В РСК или РТГА исследуют парные сыворотки с целью обнаружения антител к вирусу кори; диагностическим критерием является нарастание их титров. Возможно выявление антигена вируса кори в мазках-отпечатках со слизистой оболочки носа иммунофлюоресцентным методом. Дифференцируют корь с ОРВИ, краснухой.
Коревая сыпь на туловище взрослого пациента
Лечение. Госпитализируют только больных с тяжёлыми и осложнёнными формами. Проводится симптоматическая терапия.
Профилактика. Разработана и успешно применяется живая коревая вакцина. Всем детям в возрасте 3-12 мес, бывшим в контакте с больным корью и не болевшим корью, в первые 5 дней после контакта вводят внутримышечно 3 мл нормального человеческого иммуноглобулина. Дети старше 12 мес при этих же условиях подлежат вакцинации. Плановую профилактику кори проводят живой аттенуированной коревой вакциной всем детям, не болевшим корью.
Литература:
1.Инфекционные болезни у детей — Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. — 2011 год — 688 с.
2.Инфекционные болезни / М. Х. Турьянов, А. Д. Царегородцев, Ю. В. Лобзин. – М. : ГЭОТАР Медицина, 1998. – 319 с.
Источник
ЛЕКЦИЯ № 4. Корь. Краснуха. Этиология, патогенез, клиника, диагностика, лечение
1. Корь
Корь – острая вирусная болезнь с воздушно-капельным путем передачи, характеризующаяся цикличностью течения, лихорадкой, интоксикацией, катаральным воспалением дыхательных путей и оболочек глаз, пятнисто-папулезной сыпью на коже.
Этиология. Возбудитель из семейства парамиксовирусов, быст-ро инактивируется во внешней среде. Вирус содержит РНК, имеет неправильную форму. Неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира, при высушивании. Он длительное время сохраняет активность при низких температурах и не чувствителен к антибиотикам.
Эпидемиология. Источник инфекции – больной корью человек. Вирусоносительство при кори не установлено. Больной заразен в последние 2 дня инкубационного периода, весь катаральный период и в первые 4 дня после появления сыпи. Передача инфекции производится воздушно-капельным путем. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.
Патогенез. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и ретикулоэндотелиальной системы с образованием гигантских многоядерных структур. Вирус поражает слизистые оболочки дыхательных путей и вызывает периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Возможна персистенция коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося летальным исходом.
Клиника. Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.
Катаральный (начальный) период длительностью 3—4 дня характеризуется повышением температуры тела до фебрильных цифр, общей интоксикацией, выраженным катаральным воспалением верхних дыхательных путей и конъюнктивы. Выделения из носа обильные, серозного характера, затем появляется сухой, резкий, навязчивый кашель. Отмечаются гиперемия конъюнктивы, светобоязнь, слезотечение, отек век. Патогномоничный симптом, возникающий за 1—2 дня до высыпания, – пятна Бельского—Филатова—Коплика: на слизистой оболочке щек у малых коренных зубов (реже – губ и десен) появляются мелкие серовато– беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие участки некротизированного эпителия. Этот симптом держится 2—3 дня. На 4—5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит. Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа ИФ, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).
Дифференциальный диагноз проводится с ОРЗ, краснухой (при которой катаральный период отсутствует, сыпь появляется сразу в первый день болезни и быстро распространяется на все туловище и конечности, располагается преимущественно на разгибательных поверхностях, более мелкая, не оставляет пигментации, не имеет тенденции к слиянию, также типично увеличение затылочных и заднешейных лимфатических узлов), аллергическими и лекарственными сыпями.
Лечение. Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия. Лечение осложнений проводится по общим правилам.
Прогноз. Летальные случаи при кори крайне редки. В основном они встречаются при коревом энцефалите.
Профилактика. Необходима вакцинация всех детей с 15—18-месячного возраста. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
2. Краснуха
Краснуха – острое вирусное заболевание с воздушно-капельным путем передачи, характеризуется кратковременным лихорадочным состоянием, пятнистой сыпью и припуханием заднешейных и затылочных лимфатических узлов.
Этиология. Вирус содержит РНК, имеет сферическую форму, неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения и эфира, длительно сохраняет активность при замораживании.
Эпидемиология. Путь распространения – воздушно-капельный с преимущественным поражением детей от 1 до 9 лет. Отмечается зимне-весенний пик заболеваемости. Источники инфекции – больной человек или вирусовыделитель. Заразным больной бывает за 7 дней до появления сыпи и 5—7 дней после ее появления. Врожденный иммунитет к краснухе имеется у детей первого полугодия жизни, затем он снижается. После перенесенной краснухи вырабатывается стойкий, пожизненный иммунитет.
Клиника. Инкубационный период – 11—21 день, иногда удлиняется до 23 дней. Продромальный период непостоянный и продолжается от нескольких часов до одних суток, также характерно появление энантемы в виде мелких пятен на слизистой мягкого и твердого неба на фоне гиперемии слизистых дужек и задней стенки глотки. В этот период появляются увеличенные заднешейные, затылочные и другие лимфатические узлы. Одновременно с небольшим повышением температуры на коже всего тела появляется сыпь, продолжительность высыпаний – 2—4 дня, элементы появляются вначале на лице и в первые сутки распространяются на все кожные покровы. Сыпь мелкопятнистого характера, неяркая, розовая, обильная, с ровными очертаниями, не зудит, преимущественно локализуется на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. Элементы сыпи не имеют склонности к слиянию и исчезают через 2—3 дня, не оставляя пигментации. Самочувствие больного, как правило, почти не нарушено. Постоянным признаком следует считать полиаденит. Осложнения при постнатальном заражении очень редки (артропатии, энцефалиты). Внутриутробное заражение эмбриона приводит к его гибели или развитию хронической краснушной инфекции с поражением различных органов и формированием внутриутробных пороков развития (микроцефалии, гидроцефалии, глухоты, катаракты, пороков сердца и др.). Внутриутробное заражение после окончания органогенеза приводит к развитию фотопатии (анемии, тромбоцитопенической пурпуры, гепатита, поражений костей и др.). У таких детей наблюдается длительная персистенция вируса.
Диагностика производится на основании жалоб, анамнеза, клинических и лабораторных данных. Для ранней диагностики применяется метод иммуноферментного анализа ИФА, где имеет место обнаружение в крови больного в остром периоде заболевания противокоревых антител класса IG М, что указывает на острую краснушную инфекцию, а антитела класса IG G свидетельствуют о ранее перенесенном заболевании (вакцинации). Диагноз врожденной краснухи может быть подтвержден выявлением вирусных антигенов в биоптатах тканей, крови, ликворе.
Дифференциальный диагноз проводится с корью, скарлатиной, энтеровирусной инфекцией, аллергической сыпью. В отличие от кори при краснухе в большинстве случаев отсутствуют катаральный период, пятна Бельского—Филатова—Коплика, выраженная этапность высыпания; сыпь более бледная, не имеет склонности к слиянию и не оставляет пигментации и шелушения. Точному диагнозу помогает серологическое исследование (РТГА).
Лечение проводится в амбулаторных условиях, госпитализации подлежат больные с тяжелым течением, с осложнениями со стороны ЦНС или больные по эпидемиологическим показаниям. Назначают симптоматическое лечение, витаминотерапию.
Прогноз благоприятный.
Профилактика. Изоляция больного – не менее 7 дней от начала заболевания (появления сыпи). Изоляция контактных – на период с 11-го по 21-й день от момента контакта. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 недель. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). Заболевание женщины краснухой в первые 3 месяца беременности считают показанием для прерывания. Разработан метод активной иммунизации живой краснушной вакциной детей в возрасте 12—15 лет, а ревакцинацию проводят в возрасте 6 лет и девочкам в 13 лет.
Источник