Корь клиника по периодам
Острое вирусное заболевание, характеризующееся интоксикацией, катаральными явлениями, энантемой и папулёзно-пятнистой сыпью.
Этиология. Возбудитель кори — РНК-овый вирус, относящийся к семейству парамиксовирусов. Быстро инактивируется при нагревании, УФ-облучении, под влиянием дезинфицирующих средств.
Отличительной особенностью вируса кори является его способность к пожизненной персистенции в организме человека, перенёсшего заболевание, и способность вызывать особую форму инфекционного процесса — медленную инфекцию (подострый склерозирующий панэнцефалит).
Эпидемиология. Источник инфекции — больной человек, наиболее заразный при максимальном выделении вируса в катаральном периоде и гораздо менее заразный в периоде высыпаний.
Путь передачи инфекции — воздушно-капельный. Восприимчивость к кори высока, после контакта с больным корью заболевают все, кто не имеет приобретённого иммунитета.
После перенесённого заболевания формируется пожизненный иммунитет.
Патогенез. Вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, размножается в эпителии респираторного тракта и в регионарных лимфатических узлах. Наблюдается кратковременная вирусемия (на 3—5-й день инкубационного периода). Вирус гематогенно разносится по всему организму, фиксируется и накапливается в ретикулоэндотслиальной системе. Воздействие иммунной системы организма на вируссодержащие клетки приводит к их цитолизу, высвобождению вирусов и развитию второй волны вирусемии. В силу тропности к эпителиоцитам вирус внедряется в слизистые оболочки респираторного тракта, полости рта, конъюнктиву. Аллергические реакции с участием компонентов вируса обусловливают повреждение стенок сосудов, отёк тканей и некротические изменения в клетках и тканях. Элемент коревой сыпи — это очаг воспаления вокруг сосуда, в формировании которого немаловажную роль играет повреждение эндотелия сосуда.
Обладая тропностью к клеткам центральной нервной системы, вирус кори может обусловить развитие коревого энцефалита.
Клиника. Инкубационный период длится от 9 до 11 дней (при серопрофилактике может удлиняться до 21 дня).
Начало заболевания острое, с быстрым развитием интоксикации и катаральных явлений. Температура тепа повышается до 38-39 С, появляется резь в глазах. Отмечаются адинамия, вялость, снижение аппетита, нарушение сна, головная боль. Затем появляются сухой «лающий» кашель, признаки ринита, конъюнктивита. В этом периоде характерен вид больного: лицо одутловатое, припухшие глаза и губы.
Пятна Филатова-Коплика-Бельского на внутренней поверхности щек больного корью
К концу 1-2-х суток на слизистой оболочке щёк, реже губ, дёсен появляются мелкие белесоватые папулы, не сливающиеся между собой — пятна Филатова-Коплика-Бельского . Наличие этих пятен, которые позволяют поставить диагноз кори в ранние сроки заболевания, создаёт впечатление, что слизистая оболочка щеки посыпана манной крупой. Пятна обычно располагаются напротив малых коренных зубов.
Коревая сыпь на туловище, 2ой день болезни
На 3-5-й день болезни с характерной этапностью появляется сыпь. В 1-е сутки сыпь возникает за ушами, на липе, шее, в верхней части груди, на 2-й день — на всём туловище, на 3-й лень — на конечностях. Сыпь носит пятнисто-папулёзный характер, склонна к слиянию, возникает на фоне неизменённой кожи. Исчезновение сыпи происходит в порядке её появления; после сыпи остаётся пигментация, иногда с отрубевидным шелушением.
Коревая сыпь на верхних конечностях, 3ий день болезни
В периоде рсконвалесценции наблюдаются явления астении, снижение сопротивляемости организма. У инфицированных лиц, которым в течение инкубационного периода профилактически вводили иммуноглобулин, корь протекает с меньшей выраженностью всех симптомов (митигированная корь). У непривитых взрослых наблюдают более тяжёлое и осложнённое течение. Период высыпаний характеризуется большим количеством элементов с большей склонностью к слиянию.
Возможные осложнения: пневмония, коревой энцефалит, менингоэнцефалит.
Диагностика. При наличии характерных клинических и эпидемиологических данных диагностика не представляет трудностей. Для верификации диагноза исследуют смывы из носоглотки или кровь с целью выделения вируса в культуре клеток. В РСК или РТГА исследуют парные сыворотки с целью обнаружения антител к вирусу кори; диагностическим критерием является нарастание их титров. Возможно выявление антигена вируса кори в мазках-отпечатках со слизистой оболочки носа иммунофлюоресцентным методом. Дифференцируют корь с ОРВИ, краснухой.
Коревая сыпь на туловище взрослого пациента
Лечение. Госпитализируют только больных с тяжёлыми и осложнёнными формами. Проводится симптоматическая терапия.
Профилактика. Разработана и успешно применяется живая коревая вакцина. Всем детям в возрасте 3-12 мес, бывшим в контакте с больным корью и не болевшим корью, в первые 5 дней после контакта вводят внутримышечно 3 мл нормального человеческого иммуноглобулина. Дети старше 12 мес при этих же условиях подлежат вакцинации. Плановую профилактику кори проводят живой аттенуированной коревой вакциной всем детям, не болевшим корью.
Литература:
1.Инфекционные болезни у детей — Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. — 2011 год — 688 с.
2.Инфекционные болезни / М. Х. Турьянов, А. Д. Царегородцев, Ю. В. Лобзин. – М. : ГЭОТАР Медицина, 1998. – 319 с.
Источник
Корь
— острое инфекционное заболевание с
повышением температуры тела, интоксикацией,
катаром верхних дыхательных путей и
слизистых оболочек глаз, а также
пятнисто-папулезной сыпью.
ЭПИДЕМИОЛОГИЯ
Корь
в допрививочный период была самой
распространённой инфекцией в мире и
встречалась повсеместно. Подъёмы
заболеваемости через каждые 2 года
объясняют накоплением достаточного
числа людей, восприимчивых к кори.
Заболеваемость корью наблюдали круглый
год с подъёмом осенью, зимой и весной.
Источником
инфекции бывает только больной человек.
Наиболее заразителен больной в катаральный
период и в первый день появления сыпи.
С 3-го дня высыпаний контагиозность
резко снижается, а после 4-го дня больного
считают незаразным.
Передача
инфекции происходит воздушно-капельным
путём. При кашле, чихании с капельками
слизи с верхних дыхательных путей вирус
кори выделяется во внешнюю среду и током
воздуха в закрытых помещениях может
распространяться на значительные
расстояния — в соседние комнаты и даже
через коридоры и лестничные клетки в
другие квартиры. Возможен занос вируса
кори с нижнего на верхний этаж по
вентиляционной и отопительной системе.
Передача через третье лицо — большая
редкость, так как вирус кори вне
человеческого организма быстро погибает.
Контагиозный
индекс составляет 95-96%. При заносе кори
в места, где долго не было коревых
эпидемий и не проводили вакцинопрофилактику,
переболевает почти все население, так
как восприимчивость к возбудителю
сохраняется до глубокой старости.
После
кори создаётся стойкий иммунитет,
повторные заболевания наблюдают редко.
В довакцинальный период почти 90% людей
переболевали корью уже в возрасте до
10 лет. Чаще болеют корью дети в возрасте
от 1 до 4-5 лет, до 6 мес корью болеют редко.
Дети в возрасте до 3 мес, как правило,
корью не болеют, что объясняется пассивным
иммунитетом, полученным от матери. После
3 мес пассивный иммунитет резко снижается,
а после 9 мес исчезает у всех детей. Если
мать не болела корью, ребёнок может
заболеть ею с первого дня жизни. Возможно
внутриутробное заражение, если мать
заболела корью во время беременности.
В последние годы в связи с массовой
иммунизацией детей против кори чаще
болеют взрослые, ранее не привитые или
утратившие иммунитет.
ПРОФИЛАКТИКА
Заболевших
изолируют на срок не менее 4 дней от
начала высыпания, при осложнении
пневмонией — не менее 10 дней.
Информацию
о заболевшем и о контактировавших с
больным передают в соответствующие
детские учреждения. Детей, не болевших
корью и имевших контакт с больным корью,
не допускают в детские учреждения (ясли,
детские сады и первые два класса школы)
в течение 17 дней от момента контакта, а
для получивших иммуноглобулин с
профилактической целью срок разобщения
удлиняют до 21 дня. Первые 7 дней от начала
контакта ребёнок может посещать детское
учреждение, поскольку инкубационный
период при кори не бывает короче 7 дней,
их разобщение начинают с 8-го дня после
контакта. Детей, переболевших корью, а
также привитых живой коревой вакциной
и взрослых не разобщают.
Для
специфической профилактики применяют
иммуноглобулин, приготовленный из
донорской крови. Его вводят для экстренной
профилактики только тем детям,
контактировавшим с больным корью,
которым противопоказана прививка
вакциной, или детям, не достигшим
прививочного возраста. Доза иммуноглобулина
3 мл. Иммуноглобулин оказывает наибольший
профилактический эффект при введении
не позже 5-го дня от момента контакта.
Активную
иммунизацию проводят живой коревой
вакциной, изготовленной под руководством
А.А. Смородинцева из вакцинного штамма
Л-16, а также зарубежными препаратами
приорикс* и M-M-RII*. Введение вакцины
восприимчивым детям вызывает
иммунологическую реакцию с появлением
специфических коревых антител у 95-98%
привитых. Накопление антител начинается
через 7-15 дней после введения вакцины.
Наиболее высокий уровень антител
устанавливается через 1-2 мес. Через 4-6
мес титр антител начинает снижаться.
Длительность иммунитета, приобретённого
в результате активной иммунизации, пока
не установлена (срок наблюдения до 20
лет).
В
ответ на введение живой коревой вакцины
в период с 6-го по 18-й день могут возникнуть
клинические проявления вакцинального
процесса в виде повышения температуры
тела, появления конъюнктивита, катаральных
симптомов, а иногда и сыпи. Вакцинальная
реакция продолжается обычно не более
2-3 дней. Дети с вакцинальными реакциями
неконтагиозны для окружающих.
Обязательные
прививки против кори живой вакциной
проводят неболевшим корью в 12-месячном
возрасте с ревакцинацией в возрасте 6
лет. Вакцину вводят однократно подкожно
в дозе 0,5 мл. Для эпидемиологического
благополучия 95% детей должны быть
иммунными (переболевшими и привитыми).
Повсеместное введение активной
иммунизации против кори способствовало
резкому снижению заболеваемости этой
инфекцией, особенно у детей дошкольного
и школьного возраста. В условиях массовой
активной иммунизации детей среди
заболевших корью увеличивается доля
детей старшего возраста и взрослых.
Живую
коревую вакцину применяют и с целью
экстренной профилактики кори, и для
купирования вспышек в организованных
коллективах (дошкольные детские
учреждения, школы, другие средние учебные
заведения). При этом срочно вакцинируют
всех контактировавших (кроме детей до
12-месячного возраста), у которых нет
сведений о перенесённой кори или
вакцинации. Вакцинация, проведённая в
очаге инфекции в ранние сроки инкубационного
периода (до 5-го дня), купирует распространение
кори в коллективе.
Противопоказаний
к прививке против кори нет.
КЛАССИФИКАЦИЯ
Различают
типичную и атипичную корь.
• При
типичной кори есть все симптомы этого
заболевания. По тяжести типичную корь
делят на лёгкую, среднетяжёлую и тяжёлую.
• К
атипичной кори относят такие случаи,
при которых основные симптомы заболевания
стёрты, смазаны или некоторые из них
отсутствуют. Может быть изменена
длительность отдельных периодов кори
— укорочение периода высыпания,
отсутствие катарального периода,
нарушение этапности высыпания.
Стёртую,
или очень лёгкую, форму кори называют
митигированиой. Её наблюдают у детей,
получавших в начале инкубационного
периода иммуноглобулин. Митигированная
корь протекает обычно при нормальной
или слегка повышенной температуре тела,
пятна Филатова-Коплика отсутствуют.
Сыпь бледная, мелкая, необильная (иногда
всего несколько элементов), этапность
высыпания нарушена. Катаральные явления
выражены очень слабо или полностью
отсутствуют. Осложнений при митигированной
кори не наблюдают. Стёртую форму кори
нередко отмечают у детей первого
полугодия жизни в связи с тем, что у них
заболевание развивается на фоне
остаточного пассивного иммунитета,
полученного от матери.
-*■
К атипичным относят также случаи кори
с чрезвычайно выраженными симптомами
(гипертоксические, геморрагические,
злокачественные) Их наблюдают очень
редко. Корь у привитых живой коревой
вакциной, в крови которых не образовались
антитела, протекает типично и сохраняет
все свойственные ей клинические
проявления. Если корь развивается при
небольшом содержании антител в сыворотке
крови, её клинические проявления бывают
стёртыми.
ЭТИОЛОГИЯ
Возбудитель
— крупный вирус диаметром 120-250 нм,
относится к семейству Paramyxoviridae, роду
Morbillivirus.
В
отличие от других парамиксовирусов
вирус кори не содержит нейраминидазы.
Вирус обладает гемагглютинирующей,
гемолитической и симпластообразующей
активностью.
ПАТОГЕНЕЗ
Входными
воротами для вируса служат слизистые
оболочки верхних дыхательных путей.
Имеются указания на то, что и конъюнктива
глаз может быть входными воротами
инфекции.
Вирус
проникает в подслизистую оболочку и
лимфатические пути верхних дыхательных
путей, где и происходит его первичная
репродукция, затем поступает в кровь,
где его можно обнаружить с первых дней
инкубационного периода. Максимальную
концентрацию вируса в крови наблюдают
в конце продромального периода и в 1-й
день высыпания. В эти дни вирус присутствует
в большом количестве и в отделяемом
слизистых оболочек верхних дыхательных
путей. С 3-го дня сыпи выделяемость вируса
резко уменьшается и в крови её не
обнаруживают. В крови начинают преобладать
вкруснейтрализующие антитела.
Вирус
кори имеет особый тропизм к ЦНС,
дыхательным путям и ЖКТ. В настоящее
время установлено, что вирус кори может
длительно персистировать в головном
мозге и вызывать хроническую или
подострую форму инфекции. Подострый
склер озиругощий панэнцефалит также
связывают с персистирующей коревой
инфекцией.
Появление
сыпи на коже следует рассматривать как
результат фиксации в сосудах кожи
иммунных комплексов, образующихся в
ходе взаимодействия вирусов антигена
с антителами. Клетки эпидермиса при
этом дистрофируются, некротизи-руются,
а затем в поражённых местах наступает
усиленное ороговение эпидермиса с
последующим отторжением (шелушение).
Такой же воспалительный процесс
происходит и на слизистых оболочках
полости рта. Дегенерированный, а затем
ороговевший эпителий мутнеет, возвышается,
образуя мелкие беловатые очаги
поверхностного некроза (пятна
Филатова-Коплика).
КЛИНИЧЕСКАЯ
КАРТИНА
Инкубационный
период в среднем 8-10 дней, может удлиняться
до 17 дней.
У
детей, получавших с профилактической
целью иммуноглобулин, инкубационный
период удлиняется до 21 дня. В клинической
картине кори различают три периода:
катаральный (продромальный), высыпания
и пигментации.
Начало
болезни (катаральный период) проявляется
повышением температуры тела до 38,5-39 «С,
появлением катара верхних дыхательных
путей и конъюнктивита. Отмечают
светобоязнь, гиперемию конъюнктивы,
отёчность век, склерит, затем появляется
гнойное отделяемое. Часто в начале
болезни отмечают жидкий стул, боли в
животе. В более тяжёлых случаях с первых
дней заболевания резко выражены симптомы
общей интоксикации, могут быть судороги
и помрачение сознания.
Катаральный
период кори продолжается 3-4 дня, иногда
удлиняется до 5 и даже до 7 дней. Для этого
периода кори патогномоничны своеобразные
изменения на слизистой оболочке щек у
коренных зубов, реже на слизистой
оболочке губ и десен в виде серовато-беловатых
точек величиной с маковое зерно,
окруженных красным венчиком. Слизистая
оболочка при этом становится рыхлой,
шероховатой, гиперемировэнной, тусклой.
Этот симптом известен как пятна
Филатова-Коплика. Они появляются за 1-3
дня до высыпания, что помогает установить
диагноз кори до появления сыпи и
дифференцировать катаральные явления
в про-дроме с катаром верхних дыхательных
путей другой этиологии.
В
катаральном периоде кори появляется
энантема в виде мелких розовато-красных
пятен на мягком и твёрдом нёбе.
Высыпание
пятнисто-папулёзной сыпи начинается
на 4-5-й день болезни. Первые элементы
сыпи появляются за ушами, на спинке носа
в виде мелких розовых пятен, которые
очень быстро увеличиваются, иногда
сливаются, имеют неправильную форму.
Количество элементов сыпи очень быстро
увеличивается:
<■
1 сут (к концу) — сыпь покрывает всё лицо,
шею, и её отдельные элементы появляются
на груди и верхней части спины:
*
2 сут — сыпь полностью покрывает туловище
и верхнюю часть рук;
3
сут — сыпь распространяется на ноги и
руки.
Этапность
высыпания — очень важный диагностический
признак кори. Сыпь при кори равномерно
покрывает как наружные, так и внутренние
поверхности рук и ног и располагается
на неизменённом фоне кожи. Иногда сыпь
геморрагическая. Она может быть очень
обильной, сливной или, наоборот, очень
скудной, в виде отдельных элементов.
Вид
коревого больного в период высыпания
типичен: лицо одутловатое, веки утолщены,
нос и верхняя губа отёчны, глаза красные,
гноящиеся, из носа обильные выделения.
Температура
тела в 1-й день высыпания более высокая,
чем в катаральном периоде. Иногда за
1-2 дня до высыпания она несколько
снижается, и вновь поднимается в 1 сут
сыпи. Температура тела держится повышенной
весь период высыпания. При неосложнённом
течении она нормализуется на 3-4-е сут
от начала появления сыпи.
Период
пигментации. Коревая сыпь очень быстро
начинает темнеть, буреть, затем принимает
коричневую окраску, начинается период
пигментации. Сыпь пигментируется в
первую очередь на лице, при этом на
конечностях и туловище она остаётся
красной, затем пигментируется на туловище
и на конечностях, т.е. пигментация идёт
в той же последовательности, что и
высыпание. Пигментация обычно держится
1-!,5 нед, иногда дольше. В этот период
может быть мелкое отрубевидное шелушение.
В период пигментации температура тела
нормализуется. Общее состояние медленно
восстанавливается. Катаральные явления
постепенно исчезают. В период
реконвалесценции кори долго сохраняются
астения и анергия (снижение иммунитета).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Внимание! Прививка от кори не является гарантией защиты от заболевания.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Справочно. Вакцина от кори снижает риск развития тяжелых осложнений данного заболевания. Вакцинированные пациенты, как правило, переносят заболевание в стертой форме.
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
Справочно. На одежде, игрушках, посуде и т.д. вирусы быстро инактивируются. Поэтому контактно-бытовой механизм передачи вируса практически не влияет на распространение кори.
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.
Внимание. Максимальная восприимчивость к кори отмечается у детей от года до пяти лет. Дети до трех месяцев, рожденные от вакцинированной или болевшей корью матери, не болеют.
 У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
Справочно. Выделение вируса в окружающую среду (период заразности больного) начинается за два дня до окончания периода инкубации и продолжается до четвертого дня после появления высыпаний.
Патогенез развития заболевания
 Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Справочно. Сыпь при кори является следствием периваскулярного воспалительного процесса в верхних слоях дермы. Важную роль в развитии коревой сыпи играет также аллергический компонент воспаления.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Справочно. При выраженном воспалительном процессе в слизистой респираторного тракта, возможно некротическое поражение эпителиальных клеток. В таком случае, отмечается развития тяжелых бактериальных осложнений (за счет активации вторичной бактериальной флоры).
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
Выделяют периоды:
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
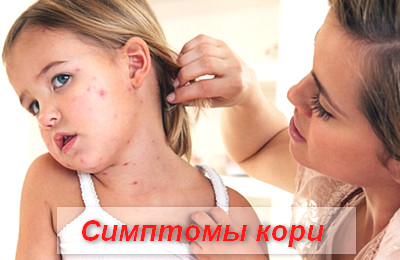 В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
Справочно. Слизистая задней стенки глотки гиперемирована, рыхлая. На слизистой щек могут отмечаться специфические высыпания (пятна Филатова-Бельского).
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Внимание. Отличительной особенностью коревой сыпи является этапность ее появления. Высыпания распространяются сверху вниз, в течение трех дней. Вначале поражается кожа лица и шеи, затем кожа туловища и т.д.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
Внимание. Нормализация температуры тела происходит на четвертые-пятые сутки от начала высыпаний. При более длительном сохранении лихорадки следует заподозрить развитие осложнений, обусловленных активацией вторичной бактериальной флоры (отиты, синуситы, пневмония и т.д.).
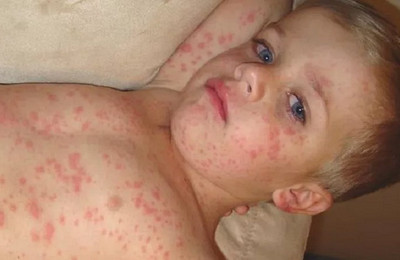 Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
Справочно. Симптомы геморрагической кори проявляются выраженной интоксикационной симптоматикой, неврологической симптоматикой (судороги, нарушение сознания), поражением сердца и сосудов (острая сердечно-сосудистая недостаточность). Также характерно появление множественных кровоизлияний на кожных покровах и слизистых.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Корь – симптомы у взрослых
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Справочно. Специфические коревые осложнения, обусловлены токсическим воздействием на организм вируса. Развитие неспецифических осложнений связано с активацией вторичной бактериальной флоры (стрептококк, стафилококки, энтерококк).
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.
 Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Справочно. У детей, перенесших корь в возрасте младше двух лет, может развиваться подострый коревой склерозирующий панэнцефалит. Данное осложнение относится к крайне редким и опасным осложнениям кори.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
 Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Справочно. Дифференциальная диагностика кори выполняется с краснухой, скарлатиной, ветрянкой, ОРВИ и гриппом (на этапе катаральных проявлений) и аллергическими реакциями.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации подлежат:
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Внимание. Важным этапом лечения является назначение витамина А. Ретинол позволяет снизить вероятность развития осложнений, тяжелого поражения глаз и нервной системы, а также уменьшает риск летального исхода.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
Справочно. При присоединении бактериальных осложнений назначают антибактериальные средства.
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Корь – профилактика
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Корь – какая прививка выполняется
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всег


